Синдром вегето висцеральных дисфункций новорожденного
Вегето-висцеральный синдром это стойкое нарушение функций внутренних органов и систем, происходящую на фоне патологических процессов, развивающихся в центральной нервной системе младенца.
Подобные нарушения негативно влияют на работу, как правило, сердечно – сосудистой, пищеварительной и терморегуляторной систем.
Вегето-висцеральное нарушение относят к средней степени поражения центральной нервной системы ребенка. Будущим мамам будет полезно знать о том, по каким причинам может развиться подобная дисфункция, каковы ее клинические проявления, каким образом проводится лечение таких маленьких пациентов, а также получить некоторые полезные советы от специалистов.
Причины возникновения
Специалисты выделяют следующие группы факторов, которые могут спровоцировать поражение центральной нервной системы новорожденных детей, приводящие к вышеуказанному синдрому:
- Поражения гипоксического характера, вызванные кислородным голоданием в период внутриутробного развития.
- Поражения травматического характера, спровоцированные механическими травмами клеток головного и спинного мозга в процессе родовой деятельности и в первые часы жизни малыша.
- Токсико-метаболические и дисметаболические факторы, где ключевая роль отводится нарушению метаболических процессов в организме новорожденного, а также повреждениям, вызванным приемом в процессе вынашивания ребенка медикаментов, алкогольных напитков и наркотических веществ.
- Дисфункция центральной нервной системы, спровоцированное инфекциями, например, вирусами, бактериями и т.п.
Симптомы
Если говорить о признаках, проявляемых при развитии обозначенного синдрома, то в данном случае следует выделить:
- Наиболее часто наблюдаемым симптомом у грудничков является срыгивание. Подобное состояние свойственно, как правило, и здоровым деткам. Однако, если оно сопровождается недостаточными темпами в прибавке веса, нарушенным дыхательным ритмом, высокой возбудимостью, нарушенной психомоторикой, а также расстройством сна, то, вероятнее всего, речь идет о данном заболевании.
- Кишечные колики у новорожденных также можно считать одним из симптомов вегето-висцерального синдрома. В сложившихся обстоятельствах у младенца случаются приступы плача, при котором малыш подтягивает ножки к брюшной стенке, у него вздувается животик, что в некоторых случаях происходит на фоне отходящих газов и акта дефекации. Такого рода приступы могут продолжаться от 10 минут до 2 часов.
- Нарушенный ритм дыхания и бронхообструкция.
- Нарушенная терморегуляция приводит к тому, что ребенок с легкостью переохлаждается либо перегревается, что способствует частому развитию респираторных патологий, а также трудному восстановлению организма.
- У детей с обозначенным синдромом на коже довольно часто проявляется сосудистый рисунок, который усиливается в случае беспокойства малыша либо влиянии низких температурных значений.
- Дети с вегето-висцеральным синдромом засыпают довольно трудно и очень часто просыпаются по ночам.
Обратите внимание на другие статьи на сайте с детский симптоматикой: Синдром навязчивых движений у детей, астения у детей, истерический невроз у детей
Лечение
На сегодняшний день возможности медицинской диагностики настолько велики, что позволяют выявить любые отклонения на очень ранних сроках. Это дает возможность провести необходимое лечение еще в первые месяцы жизни ребенка, когда патологический процесс еще обратим.
Обусловлено это тем, что способности детского организма к восстановлению на этом этапе жизни очень высоки.
Именно в этот период нервные клетки мозга еще могут дозреть и заменить те, которые были поражены гипоксией. И даже самые незначительные проявления вегето-висцерального синдрома требуют соответствующего лечения, что позволит предотвратить развитие осложнений для здоровья новорожденного в дальнейшем.
Медицинская помощь деткам с подобными нарушениями оказывается в три этапа:
- На первом этапе медицинские мероприятия проводятся еще в родильном доме. В данном случае речь идет о восстановлении и поддержании функций жизненно – важных органов, нормализации метаболических процессов, а также о терапии синдромов, свидетельствующих о повреждении центральной нервной системы, например, судорог.
- На втором этапе малышей переводят в отделение патологий у новорожденных и недоношенных либо в детское отделение неврологии, по завершению лечения в которых осуществляется переход на третий этап.
- На третьем этапе ребенка выписывают с индивидуальным планом наблюдения в течение первого года жизни. На этом этапе огромное значение имеют немедицинские методы реабилитации, включая массаж, импульсные токи, лечебную гимнастику и т.п.
Важно! Если малыша выписали домой, и имеют место нетяжелые формы поражений ЦНС, то родители должны обеспечить ребенку лечебно-сберегательный режим в период обострения патологии. Не менее важное значение имеет и правильное питание, которое может стать мощным толчком к восстановлению здоровья ребенка.
Рекомендации мамам
Медики приводят следующие рекомендации относительно поведения мам при проявлении тех или иных симптомов заболевания:
- Что касается срыгивания, то тут рекомендуется позволить сделать это ребенку сразу после приема пищи. Для этого следует подержать ребенка вертикально в течение получаса сразу после приема пищи. Также рекомендуется кормить ребенка часто и небольшими порциями. Все эти действия позволят сократить частоту срыгиваний у крохи.
- Справиться с коликами поможет, например, укропная вода.
- Справиться с дыхательными расстройствами помогут лечебный массаж и обращение к неврологу.
- В случае с расстройством терморегуляции значимую помощь способны оказать закаливающие процедуры, плавание и оздоровительный массаж.
- При наличии проблем с кожными покровами справиться с ними позволит соблюдение правил личной гигиены, закаливание и адекватный температурный режим.
Таким образом, уход за ребенком с выявленным вегето-висцеральным синдромом требует от родителей терпения и огромных усилий. Только в этом случае есть все шансы максимально восстановить здоровье чада.
Источник
Зыков В.П., Комарова И.Б., Ширеторова Д.Ч.
Вегетативно-висцеральные расстройства широко распространены в клинической неонатологии и неврологии детей раннего возраста [2-5, 7,8]. В остром периоде церебральной ишемии, перивентрикулярных кровоизлияний, метаболических нарушений на первый план выступают изменения со стороны сердечно-сосудистой системы, дыхания и кожно-трофические синдромы в результате поражения церебральных структур, требующие реанимационных мероприятий [2-4, 7,8]. По наблюдениям Бондаренко Е.С. (1988 г.) вегето-висцеральные нарушения центрального генеза сопутствуют синдрому гипервозбудимости и внутричерепной гипертензии, и по мере устранения патогенетических факторов перинатального поражения мозга отмечается регресс висцеральных расстройств.
Висцеральные дисфункции пищевода, желудка и кишечника имеют место у 65% детей первого года жизни. Неадекватная трактовка отдельных симптомов породила гипердиагностику перинатальных энцефалопатий «пост-фактум» и неоправданную терапию ноотропами и ангиопротекторами. Большинство вегето-висцеральных синдромов имеет доброкачественное течение, поэтому их целесообразно рассматривать в рамках эволюционной вегетологии. Для постнатального онтогенеза вегетативной системы характерна смена фетального норадренергического типа медиации на холинергические, дофаминергические механизмы нейротрансмиссии.
Целью настоящего сообщения является обобщение современной информации о диагностических и терапевтических подходах к вегетативным расстройствам у детей первого года жизни.
Наиболее распространенными вегетативными нарушениями у детей до года являются срыгивания, приступы кишечных колик, расстройства ритма дыхания, недостаточная прибавка массы тела, изменение окраски кожных покровов (обычно в виде усиленного сосудистого рисунка либо бледности), расстройства терморегуляции [1-5, 8, 19, 24, 31].
Срыгивание.
Срыгивание, или гастроэзофагеальный рефлюкс (Gastroesophageal reflux — GER) – наиболее часто встречающийся симптом у грудных детей, который обычно исчезает в возрасте от 6 месяцев до 1 года [16, 22]. Считается, что термин GER применим к функциональному и физиологическому процессу у детей, не имеющих проблем со здоровьем. Наибольшая частота GER (у 40 – 65% детей) отмечается в возрасте от 1 месяца до 4 месяцев [14, 16, 22]. Однако GER должен расцениваться как патологическое явление, или GERD (Gastroesophageal reflux disease), если он сопровождается такими симптомами, как недостаточная прибавка массы тела, нарушения ритма дыхания (эпизоды апноэ с цианозом), повышенная нервная возбудимость, задержка психомоторного развития, расстройства сна [14, 16, 22]. По данным эпидемиологических исследований GERD встречается не столь часто как простое срыгивание: у 1 из 300 младенцев [16].
В настоящее время нет полной ясности в отношении понимания причин GER и GERD. Наиболее вероятным этиологическим фактором может являться незрелость вегетативной иннервации желудочно-кишечного тракта у грудных детей [21]. В пользу этого свидетельствует большая частота встречаемости срыгиваний у недоношенных детей. Выделяют два патогенетических механизма, ведущих к гастроэзофагеальному рефлюксу. Первый механизм – расслабление нижнего пищеводного сфинктера, не связанное с глотанием; второй – задержка продвижения пищи из желудка в нижележащие отделы желудочно-кишечного тракта. При наличии этих двух факторов разрешающую роль играет положение младенца на спине (облегчение механического вытекания пищи в обратном направлении) или сидя (из-за повышения давления в брюшной полости) [32].
Частое срыгивание, вплоть до рвоты, может носить не только функциональный характер. Поэтому при наличии этого симптома у ребенка следует проводить дифференциальный диагноз с различными заболеваниями, проявляющихся подобным образом (таблица 1).
Лечение любых срыгиваний у детей рекомендуется начинать с коррекции питания: увеличение частоты кормлений, уменьшение объема пищи на каждое кормление, увеличение плотности пищи. Также показано полувертикальное положение ребенка после кормления, выкладывание на живот с приподнятым головным концом кроватки [13, 14, 16, 22, 29, 32]. У значительной части детей эти мероприятия могут способствовать снижению частоты и объема срыгиваний и, соответственно, улучшению общего самочувствия за счет уменьшения симптомов эзофагита и респираторных расстройств [16, 22, 29, 33]. При неэффективности подобной тактики рекомендуется использование медикаментозной терапии при условии исключения других патологических состояний, сопровождающихся частыми срыгиваниями и рвотой. Фармакологические препараты, использующиеся в настоящее время при гастроэзофагеальном рефлюксе у детей, представлены в таблице 2 [16, 22, 28].
Принятый в настоящее время алгоритм действий при срыгиваниях у грудных детей представлен на рисунке 1 [28, 29].
Кишечные колики.
Одним из проявлений синдрома вегето-висцеральных дисфункций можно считать также младенческие кишечные колики [2, 3, 8]. Клинически они проявляются приступами беспокойства, плача, подтягивания ножек к животу, вздутием живота, что иногда сопровождается отхождением газов и дефекацией. Длительность приступа от 10 минут до 2 часов. Очень часто кишечные колики сочетаются с признаками гастроэзофагеального рефлюкса, сопровождаются диспепсическими расстройствами (отрыжка воздухом, чередование запоров и диареи) [4, 19, 20]. Кишечные колики встречаются у 10 – 15% грудных детей в возрасте от 3 недель до 3 месяцев [4, 19, 24, 31]. Наиболее вероятным механизмом считается заглатывание ребенком воздуха во время кормления. Однако подобная клиническая картина может быть следствием других причин, таких как аллергические и псевдоаллергические реакции, нарушение кишечногj пищеварения (синдром мальабсорбции, дисбактериоз), кишечная непроходимость, смена естественного вскармливания на искусственное, включение в рацион пищевых добавок, недокорм, физиологические процессы грудного периода (прорезывание зубов). Поэтому при клинической картине кишечных колик показаны: тщательной анализ анамнестических данных, исследование кала на дисбактериоз, копрограмма, при необходимости – эндоскопическое исследование и рентгенография органов брюшной полости [1, 4, 19].
Лечение: предупреждение заглатывания воздуха (увеличение отверстия в соске для облегчения тока пищи); вертикальное положение ребенка после кормления для отрыгивания воздуха; ветрогонные средства (укропная вода). Поскольку кишечные колики нередко возникают при изменениях питания показано ведение пищевого дневника кормящей матерью с целью определения продукта, вызвавшего беспокойство ребенка. Необходимо временное исключение из рациона кормящей матери и ребенка продуктов, стимулирующих перистальтику кишечника (капуста, яблоки, соки) [4, 19]. Прогноз при простых кишечных коликах благоприятный: они исчезают обычно к концу 3 месяца. Однако показано, что в последующем у таких детей чаще встречается дискинезия желудочно-кишечного тракта [4].
Дыхательные расстройства.
В зарубежной литературе дыхательные расстройства функционального характера, встречающиеся у грудных детей, принято рассматривать в связи с гастроэзофагеальным рефлюксом [21, 22, 25]. Связь GER с респираторными расстройствами объясняется следующими моментами. Во-первых, аспирация желудочным содержимым может явиться причиной механической обструкции дыхательных путей. Во-вторых, даже если аспирации не происходит, раздражение пищевода рефлекторно (вследствие анатомической близости) может провоцировать повышенную секрецию слизи в респираторном тракте, отек и сокращение мышц бронхов. В третьих, при раздражении желудочным содержимым хеморецепторов глотки и надгортанника выделяются биологически активные вещества, также могущие стимулировать обструкцию верхних и нижних дыхательных путей [25, 32]. Таким образом, при частых срыгиваниях нередкими являются дыхательные расстройства в виде нарушения ритма дыхания, эпизодов апноэ (не являющихся, впрочем, фатальными), бронхообструктивный синдром. Показано также, что у детей, которые страдают GERD в грудном возрасте, в дальнейшем чаще, чем в популяции развивается бронхиальная астма [25, 32].
Расстройства терморегуляции.
Процессы терморегуляции у новорожденных, отличаются от таковых у более старших детей. В норме для детей первого месяца жизни характерны: 1) более высокая теплоотдача по отношению к теплопродукции; 2) резко ограниченная способность увеличивать теплоотдачу при перегревании или способность увеличивать теплопродукцию в ответ на охлаждение; 3) неспособность давать типичную лихорадочную реакцию из-за нечувствительности мозга к лейкоцитарному пирогену и большой концентрации в крови аргинин-вазопрессина, снижающего температуру тела [7]. У детей с осложнениями перинатального анамнеза и с другими признаками вегетативных расстройств указанные особенности терморегуляции могут сохраняться длительное время после периода новорожденности вследствие несовершенных адаптивных реакций организма [1, 2, 7, 8]. Поэтому такие дети легко перегреваются и переохлаждаются при неоптимальных для них внешних условиях. Как правило, подобные нарушения терморегуляции преходящие и не требуют каких-то специальных лечебных мероприятий. Коррекция терморегуляторных расстройств обычно ограничивается соблюдением температурного режима окружающей среды, правильным подбором одежды, закаливающими процедурами [1].
Кожные покровы.
У грудных детей с другими признаками вегетативно-висцеральной дисфункции отмечается выраженный сосудистый рисунок кожных покровов («мраморность»), усиливающийся при беспокойстве, воздействии низкой температуры окружающей среды [1, 2, 3, 8]. Крайним проявлением дисбаланса вегетативной регуляции можно считать Синдром арлекина: у ребенка, лежащего на боку, отмечается резкая граница между бледной верхней и ярко-красной нижней половинами тела. Изменение окраски может продолжаться несколько минут и при перемене положения ребенка исчезает. Этот редко встречающийся сосудистый феномен чаще наблюдается у новорожденных, родившихся с признаками внутриутробной задержки развития плода. Для более старшего возраста этот синдром не характерен [1]. Дети с вегетативно-висцеральными расстройствами склонны также к дерматитам. Лечебная тактика при кожных проявлениях вегетативных расстройств предполагает соблюдение гигиенических мероприятий, температурного режима, правильный подбор одежды и закаливание [1].
Расстройства сна при вегетативных нарушениях у грудных детей.
Большинство родителей, чьи дети страдают какими-либо функциональными расстройствами (кишечные колики, частые срыгивания, повышенная нервно-рефлекторная возбудимость) жалуются на трудности при засыпании ребенка. Это привело к распространенному мнению о том, что такие дети спят меньше по сравнению с их более спокойными ровесниками. Однако в исследованиях последних лет [11, 15, 20, 30, 31] было показано, что это мнение ошибочно. Общая продолжительность сна детей с повышенной нервной возбудимостью не отличаются от нормальной. Средняя продолжительность ночного и дневного сна здоровых детей представлена в таблице 3, с которой целесообразно знакомить родителей.
У грудных детей с вегетативными нарушениями довольно часты вторичные расстройства сна, при которых отсутствуют какие-либо аномалии при полисомнографическом исследовании (ЭЭГ-структура сна не является нарушенной). Наиболее распространенные вторичные расстройства сна – трудности засыпания и частые ночные пробуждения, основными причинными факторами которых являются функциональная незрелость нервной системы, соматическое неблагополучие либо неправильная тактика родителей при укладывании ребенка спать или во время его ночных бодрствований [11, 15].
Т.о., вегетативные нарушения, если они не связаны с анатомическими изменениями вегетативных структур (что встречается при некоторых наследственных синдромах) как правило, доброкачественные, преходящие и обычно исчезают к концу первого года жизни. Наиболее удобен синдромальный подход к оценке вегетативных расстройств у детей до года, однако нельзя не отметить, что, как правило, все эти расстройства взаимосвязаны, что определяет целесообразность системного подхода к терапии вегетативных нарушений.
Источник
Ведущее звено в формировании вегето-висцеральных нарушений — поражение диэнцефальных структур мозга, лимбической системы, продолговатого мозга и последующее расстройство нейроэндокринной регуляции
![]()
Под вегето-висцеральными нарушениями у новорожденных подразумевается широкий спектр морфологических и функциональных сдвигов во многих органах и системах, обозначаемых как соматоневрологические, нейросоматические или нейроэндокринные. Преимущественно имеются в виду сосудистые, желудочно-кишечные нарушения, а также нарушения терморегуляции.
При любом из клинико-неврологических синдромов могут отмечаться соматические нарушения различной степени выраженности. Так, синдром общего угнетения, как правило, сопровождается расстройствами дыхания, нарушениями сосудистого тонуса и терморегуляции, синдром повышенной нервно-рефлекторной возбудимости и гипертензионно-гидроцефальный — дисрегуляцией сфинктров, нарушением моторики желудочно-кишечного тракта. Синдром вегето-висцеральных нарушений часто относят к восстановительному периоду энцефалопатии, когда на фоне стихания собственно неврологических нарушений, нормализации мышечного тонуса и рефлекторной сферы указанные нарушения выступают на первый план, доминируют в клинической картине энцефалопатии. По данным нашей клиники, частота синдрома вегето-висцеральных нарушений у детей первого года жизни, перенесших перинатальную энцефалопатию, составляет около 10%; однако и при других синдромах восстановительного периода наряду с преобладающими неврологическими расстройствами (двигательными или психоэмоциональными) могут быть отмечены отдельные соматовегетативные отклонения.
В практике врача-педиатра особое значение придается следующим функциям вегетативной системы: регуляции тонуса сосудов и сердечной деятельности, регуляции секреторной деятельности желез внутренней секреции, терморегуляции, регуляции метаболизма, влиянию на гладкую мускулатуру, адаптационно-трофическому влиянию на рецепторы и синапсы
Ведущее звено в формировании вегето-висцеральных нарушений — поражение диэнцефальных структур мозга, лимбической системы, продолговатого мозга, последующее расстройство нейроэндокринной регуляции. У новорожденных, особенно у недоношенных детей, высшие вегетативные центры развиты недостаточно, в том числе симпатическая система спинного мозга и пограничного симпатического ствола и парасимпатические ядра среднего мозга. В связи с этим значительно возрастает роль гипоталамуса и лимбико-ретикулярной системы (паравентрикулярные и супраоптические ядра, гипокамп и миндалевидное ядро). Гипоталамус через систему регуляции «Гипофиз — щитовидная железа — надпочечники» осуществляет интеграцию адаптационных процессов. Каждый отдел гипоталамуса осуществляет регуляцию определенной функции симпатической и парасимпатической нервной системы.
Экспериментальными исследованиями установлено, что раздражение задних отделов гипоталамуса приводит к симпатикотонии, повышению АД, снижению температуры тела; патологические процессы в задних отделах гипоталамуса способствуют трофическим нарушениям, половому инфантилизму. Передние отделы гипоталамуса (прежде всего лимбическая система) связаны с регуляцией водного и солевого обмена, сна и бодрствования.
В практике врача-педиатра особое значение придается следующим функциям вегетативной системы: регуляции тонуса сосудов и сердечной деятельности, регуляции секреторной деятельности желез внутренней секреции, терморегуляции, регуляция метаболизма, влияния на гладкую мускулатуру, адаптационно-трофическому влиянию на рецепторы и синапсы.
Показатели состояния вегетативной нервной системы у новорожденных детей
- Определение вегетативного статуса по клиническим симптомам (адаптированная схема А. М. Вейна)
- Проведение ЭКГ (ЧСС, нарушения ритма)
- Определение артериального давления на правой и левой руке
- Определение частоты дыхания
- Проведение функциональных проб:
ортостатической,
эпигастральной,
глазо-сердечной - Определение кожной температуры в 12 симметричных точках
- Определение терморегуляции
- Определение электрокожного сопротивления
Нарушение любой из этих функций (изолированное или в сочетании с другими нарушениями) возможно при перинатальных энцефалопатиях. Морфологическим субстратом поражения может быть как преходящее нарушение кровообращения в диэнцефально-гипоталамической области, так и стойкие ишемические нарушения и кровоизлияния. Как правило, речь идет о нарушениях кровообращения в бассейнах средней и задней мозговых артерий. Тяжелые сомато-вегетативные нарушения развиваются при внутрижелудочковых кровоизлияниях, типичных для перинатальных поражений мозга у крайне маловесных детей (глубокое коматозное состояние, расстройства дыхания, гипо- и гипертермия, нарушения сердечной деятельности, трофические дисфункции). Среди кровоизлияний других локализаций следует упомянуть субэпендимальные, которые могут отмечаться при разрыве мелких вен между хвостатым ядром и зрительным бугром; они могут разрушать головку хвостатого ядра, что приводит к выраженным расстройствам вегетативно-трофических функций.
Клиническим проявлением синдрома вегетативно-висцеральных нарушений у новорожденных являются вегето-сосудистые дисфункции (лабильность сосудистого тонуса и сердечного ритма). Ребенок имеет «мраморный» рисунок кожи, преходящий цианоз. У недоношенных детей вследствие незрелости центров регуляции сосудистого тонуса более резко, чем у доношенных, выражены изменения окраски кожи, цианоз стоп и кистей. Считается, что даже практически здоровые недоношенные дети в первые недели жизни склонны к гипостазам, т. е. к скоплению крови в нижележащих отделах. У глубоконедоношенных детей может наблюдаться симптом Финкельштейна (или Арлекино). Если этот симптом наблюдается у более зрелых детей, он свидетельствует о поражении диэнцефальных сосудодвигательных центров или о недостаточности функции надпочечников.
Описанные выше нарушения сосудистого тонуса при синдроме вегетативно-висцеральных нарушений сопровождаются изменением показателей артериального давления и лабильностью частоты пульса. Уровень артериального давления при однократном измерении может оказаться как повышенным, так и пониженным: для адекватной оценки АД необходимо его измерение не менее 8 раз в сутки, в дневное и ночное время.
Не менее важным является измерение СО2 и рСО2. Установлено, что у здоровых детей в первые недели жизни происходит постепенное становление биоритма АД — повышение его амплитуды, смещение максимальных показателей АД на вторую половину дня. При легких и среднетяжелых проявлениях перинатальной энцефалопатии возможна задержка становления суточных и недельных ритмов в гемодинамических показателях, при тяжелых — значительное нарушение формирования биоритмов, снижение среднесуточных показателей со смещением систолического и диастолического артериального давления — очень маленькая амплитуда, резкие колебания амплитуд АД; все это свидетельствует о нарушении авторегуляции кровообращения. Лабильность АД при синдроме вегетососудистых нарушений сопровождается лабильностью сердечного ритма и ЧСС.
Число сердечных сокращений варьируется от минуты к минуте в пределах 5—10%. В отличие от тахикардий, связанных с нарушениями сердечной проводимости, нет соответствующих зубцов R и Т на ЭКГ и жесткой стабильности интервалов R—R. Повышение внутричерепного давления может сопровождаться стойкой брадикардией. Иногда указанные нарушения сердечного ритма при перинатальных энцефалопатиях сопровождаются метаболическими изменениями в миокарде (по данным ЭКГ), систоло-диастолическими шумами (при отсутствии персистирующих фетальных коммуникаций).
Наиболее информативными показателями состояния вегетативного статуса ребенка являются: состояние кожных покровов, ЧСС, АД на правой и левой руке, частота дыхания
Дыхательные нарушения при синдроме вегето-висцеральных дисфункций обычно сочетаются с сердечно-сосудистыми (приступы брадипноэ и периодическими апноэ, или соответственно тахикардия и тахипноэ) и с лабильностью сосудистого тонуса. Это обусловлено общими механизмами нарушения нейроэндокринной регуляции в системе «гипоталамус — гипофиз — надпочечники» и щитовидной железы. Тяжелые формы дыхательных нарушений [синдром дыхательных расстройств (СДР) центрального генеза], как правило, не относят к вегето-висцеральным расстройствам. К последним относят более легкие функциональные изменения, не сопровождающиеся серьезными нарушениями гомеостаза. У недоношенных детей апноэ 10 — 12 секунд в сочетании с периодами брадикардии может объясняться общей незрелостью.
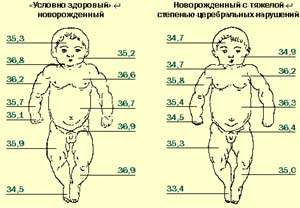
Тесно связано с нарушениями сосудистого тонуса такое проявление вегето-висцерального синдрома, как нарушение терморегуляции. У доношенных детей оно может проявляться в виде длительного субфебрилитета, извращения характера температурной кривой (утренняя выше вечерней); у недоношенных, находящихся в инкубаторах, — чаще в виде склонности к перегреванию. Возможна также локальная гипотермия (холодные конечности при нормальной или повышенной температуре тела) и асимметрия кожной температуры (рис. 1).
| Рисунок 1. Показатели кожной температуры (°C) у недоношенных новорожденных детей |
Одно из наиболее частых проявлений синдрома вегетативно-висцеральных дисфункций — различные дискинезии желудочно-кишечного тракта. В зависимости от преимущественного поражения симпатических и парасимпатических отделов вегетативной нервной системы может наблюдаться гипер- и гипомоторный тип дискинезии кишечника, различные нарушения функции сфинктеров (зияние или спазм).
Часто встречаются такие формы дисфункций желудочно-кишечного тракта, как персистирующие рвоты и срыгивания (функциональная непроходимость), которые могут быть обусловлены халазией кардии и дискоординацией пищеводно-желудочного сфинктера. Стойкое расширение кардиального сфинктера приводит к желудочно-пищеводному рефлюксу и эзофагиту. В свою очередь эзофагит может вызвать сердечно-сосудистую недостаточность, поскольку усиливает свойственную новорожденным симпатикотонию и провоцирует висцеро-висцеральные рефлексы, снижающие коронарный кровоток.
Рвоты и срыгивания при перинатальной энцефалопатии могут быть также обусловлены отсутствием торможения моторики желудка во время и сразу после кормления, как показывают ультразвуковые исследования и электрогастрография. Опасное осложнение срыгиваний и рвот — аспирационный синдром с последующим развитием аспирационной пневмонии. К синдрому срыгиваний и рвот может привести также пилороспазм, реже — дуоденоспазм; как правило, эти виды дискинезий желудочно-кишечного тракта сопровождаются задержкой стула.
При раздражении парасимпатических отделов возможны учащение стула, усиление перистальтики кишечника, для спинальных поражений более характерны метеоризм и ослабление перистальтики. Как правило, при выраженных вегето-висцеральных нарушениях изменения со стороны желудочно-кишечного тракта быстро теряют чисто функциональный характер — наслаиваются дисбактериоз, вторичная ферментативная недостаточность, нарушения всасывания, расстройства питания. Все вышеописанные системные нарушения при перинатальной энцефалопатии могут отмечаться как в комплексе, так и изолированно.
Ведущее значение в установлении диагноза синдрома вегетативно-висцеральных нарушений церебрального генеза имеют соответствующая клиническая картина и исключение органной патологии (пилоростеноза при синдроме срыгивания; кардиопатий — при сердечно-сосудистых нарушениях и т. п. ). Тем не менее в неонатологии могут быть использованы дополнительные способы диагностики и оценки степени тяжести вегетативных дисфункций.
Наиболее информативными показателями состояния вегетативного статуса ребенка являются: состояние кожных покровов, ЧСС, АД на правой и левой руке, частота дыхания (ЧД). Выявить особенности вегетативных нарушений помогают пробы: ортостатическая, эпигастральная, глазо-сердечная (проба Ашнера).
Более тяжелые формы энцефалопатии сопровождаются более выраженной асимметрией кожной температуры (и в центральных, и в периферических участках, тогда как при более легких формах — только в верхней половине тела). Наиболее стойкие и выраженные изменения функциональных проб отмечены у наименее зрелых (глубоконедоношенных) детей.
С целью оценки характера вегетативных дисфункций, подбора терапии и прогнозирования отдаленной патологии целесообразно длительное мониторирование показателей гемодинамики, УЗИ-контроль динамики мозгового кровотока, особенно в бассейне средней и задней мозговых артерий (допплеровское исследование). В связи с широким использованием УЗИ у новорожденных РЭГ-исследование отходит на второй план, хотя с помощью РЭГ можно оценивать реакции ребенка на ортостатическую пробу.
Катамнестические наблюдения при тяжелой энцефалопатии показали, что вегетативные нарушения могут сохраняться в течение нескольких лет, при этом сочетаясь с различными двигательными нарушениями, астено-невротическими состояниями, минимальными мозговыми дисфункциями (ММД). Эти нарушения характеризуются чаще всего вегетососудистой дистонией по гипертоническому (реже гипотоническому) типу, термоневрозами, извращенными реакциями на функциональные пробы. Почти у всех детей длительно сохраняется асимметрия кожной температуры; у некоторых имеются стойкие нарушения сердечного ритма, негрубый систолический шум. Большинство этих детей относится к группе часто и длительно болеющих ОРВИ.
У недоношенных детей, рожденных матерями с ВСД и имеющих в периоде новорожденности резкую «мраморность» кожи, в возрасте 6 — 14 лет высока вероятность развития функционально-гипоталамических синдромов, сопровождающихся эмоционально-волевыми и нейроэндокринными расстройствами (дисфункция щитовидной железы, ожирение, задержка полового созревания и т. п.).
В лечении вегетативно-висцеральных дисфункций новорожденных сочетаются два подхода — патогенетический и посиндромный. Первый включает воздействия, направленные на коррекцию метаболических нарушений, расстройств мозгового кровотока и на улучшение реологических свойств крови. При тяжелых поражениях с выраженными сдвигами метаболизма, дыхательными и сердечно-сосудистыми нарушениями проводится интенсивная терапия, включающая оксигенацию, антиоксидантную терапию, инфузии антигеморрагических и антигипоксических средств, гормонов и антибиотиков, витаминно-энергетических смесей.
Ведущее место в патогенетической терапии принадлежит немедикаментозным воздействиям. Комплексное регулирующее воздействие на механизмы нейроэндокринной регуляции и вегетативные центры оказывают различные виды лечебного массажа, упражнения в воде и сухая иммерсия.
Из традиционных физиотерапевтических способов лечения используется электрофорез (с магнезией, эуфиллином, витаминами), чаще на шейную («воротниковую» ) зону.
Условно к физическим методам воздействия может быть отнесена аэроионотерапия (лампа Чижевского), ароматерапия, возможно использование музыкотерапии, выбор которой определяется преобладанием у ребенка угнетения (в частности, с аритмичностью дыхания) или возбуждения (например, при синдроме срыгиваний). В первом случае используется программа активизирующей музыки (Моцарт, первая часть «Маленькой ночной серенады», Шуберт и т. п.), во втором — успокоительная программа (колыбельные песни, некоторые произведения Баха и т. п.). При чередовании вялости и возбуждения установлена эффективность программы В. В. Кирюшина (чередование различных по характеру звуковысотных упражнений).
Посиндромная терапия некоторых вегето-висцеральных нарушений предполагает использование различных медикаментов. Так, при синдроме дискинезии желудочно-кишечного тракта используются средства, воздействующие на диэнцефальные структуры и периферические рецепторы, — церукал, биморал, но-шпа, ноуспазм, пипольфен, аминазин. При гипомоторном типе дискинезии желудка и кишечника иногда применяется прозерин. Для коррекции сопутствующего дисбактериоза используются препараты-эубиотики, ферменты. При сочетании замедления мозгового кровотока, по данным УЗИ, и лабильности общего сосудистого тонуса («мраморность» кожи) используются кавинтон или винпоцетин, пирацетам. Однако следует заметить, что лекарственная терапия редко является основной. Для коррекции легких вегето-висцеральных нарушений иногда бывает достаточно нормализации ?
