Синдром уплотнения легочной ткани на рентгене
Синдром уплотнения легочной ткани. Понятие плотная легочная ткань (ткань, утратившая воздушность). Причины уплотнения: воспалительного и невоспалительного характера (ателектаз). По размерам — долевое и очаговое уплотнение.
Долевое уплотнение воспалительного характера (долевая пневмония). Особенности течения (острое начало, стадийность течения, вовлечение в процесс плевры)” Стадии течения (микробного отека, опеченения, разрешения) и изменение свойств и степени воздушности легочной ткани. Жалобы больного; озноб, Т — 40-39, боли в грудной клетке при кашле и дыхании, кашель сухой, затем с ржавой мокротой, Физикальные данные по стадиям. I стадия со стороны легких больная сторона отстает в акте дыхания, дыхание учащенное поверхностное, голосовое дрожание не изменено, звук притупленно-тимпанический, дыхание ослабленное, шум трения плевры, крепитация. Механизм возникновения полученных данных. 2 стадия. При осмотре данные те же, что и в I стадии, голосовое дрожание резко усилено. При перкуссии тупой звук. При аускультации бронхиальное дыхание, шум трения плевры. Механизм образования перечисленных данных. 3 стадия. Осмотр без отклонений от нормы. Голосовое дрожание становится нормальным. Перкуссия – притупление звука, ясный легочный. Аускультация – жесткое дыхание, затем везикулярное, шум трения плевры, крепитация, влажные хрипы. Дополнительные методы исследования: клинический анализ крови (лейкоцитоз 15-25*109, сдвиг формулы влево, ускорение СОЭ), рентгенологически в I стадию – усиление легочного рисунка, затем – затемнение долевого характера. При исследовании мокроты: цвет ржавый, распадающиеся эритроциты. Пневмонии, клебсиелла пневмонии.
Ателектаз – спадение легкого. Полный, неполный. Виды ателектаза: компрессионный, обтурационный, при слабости дыхательных движений, контрактильный. Причины развития. Жалобы больного: одышка, иногда боли в грудной клетке. Данные исследования дыхательной системы: асимметрия грудной клетки, дыхание учащенное и поверхностное. Голосовое дрожание отсутствует, тупой перкуторный звук. Дыхание отсутствует. Механизм объективных данных. Дополнительные методы исследования: рентгенологически – затемнение треугольной формы, смещение органов средостения в больную сторону. Картина крови зависит от причины ателектаза.
Очаговое уплотнение легочной ткани – (очаговая пневмония, туберкулез легких). Жалобы больного: кашель сухой, затем с мокротой, одышка, субфебрильная температура. Особенности анамнеза (постепенное начало, связь с переохлаждением). Данные объективного исследования дыхательной систем: учащенное дыхание, незначительное усиление голосового дрожания, притупление перкуторного звука, жесткое дыхание, влажные звучные мелкопузырчатые хрипы. Механизм образования. Дополнительные методы исследования: клинический анализ крови – лейкоцитоз 10-15*109, небольшой сдвиг формулы влево, ускорение СОЭ. На рентгене: затемнение очагового характера. Анализ мокроты: слизистая, слизисто-гнойная, при микроскопии – лейкоциты.
Синдром жидкости в плевральной полости – гидроторакс. Характер жидкости – воспалительный экссудат (экссудативный плеврит) и невоспалительный транссудат (при сердечной недостаточности, нефротическом синдроме). Скопление экссудата предшествуют гиперемия листков плевры, повышение внутрикапиллярного давления, повышение проницаемости сосудистой стенки. Накоплению жидкости способствуют преобладание экссудации над реабсорбцией. Причины плеврита: пневмония, туберкулез легких, абсцесс, злокачественные новообразования, инфаркт легкого, хронический панкреатит, ревматизм, коллагенозы, травмы. Характер экссудата: серозный, серозно-фибринозный, гнойный, гнилостный, геморрагический, хиллезный. Жалобы: субфебрильная температура, сухой кашель, одышка, отставание больной стороны при дыхании, асимметрия грудной клетки, голосовое дрожание отсутствует, звук тупой (треугольники Грокко-Раухфуса и Гарлянда, линия Дамуазо), дыхание отсутствует или компрессионное бронхиальное. Механизм развития изменений. Дополнительные методы исследования: на рентгене однородное гомогенное затемнение, смещение органов средостения в здоровую сторону. Исследование плевральной жидкости: транссудат удельный вес – менее 1,018, белка менее 25%, проба Ривальта отрицательная, при микроскопии могут быть найдены эритроциты (при геморрагическом экссудате), лейкоциты (при гнойном воспалении), большое количество лимфоцитов (при туберкулезе), опухолевые клетки. Картина крови зависит от основного заболевания.
Источник
Ведущий синдром и первичные диагностические гипотезы
Основными этиологическими факторами синдрома уплотнения легочной ткани являются воспалительные процессы в легких, инфаркт легкого, замещение легочной ткани соединительной или опухолевой. Все этиологические факторы синдрома уплотнения легочной ткани приводят к уменьшению воздушности легкого или его частей. В очагах воспаления экссудат, богатый фибрином, форменными элементами крови вытесняет воздух из альвеол. При инфаркте легкого альвеолы пропитываются кровью, затем развивается воспаление. При пневмосклерозе, больших опухолях воздушная ткань легкого замещается безвоздушными тканями.
Жалобы больных синдромом уплотнения легочной ткани неспецифичны – это боли в грудной клетке, обычно связанные с дыханием и кашлем, кашель, выделение мокроты различного характера, одышка, повышение температуры. Более информативны данные объективного исследования, они зависят от величины очага или очагов уплотнения, глубины их залегания. Здесь можно выделить два варианта – крупноочаговой и мелкоочаговое уплотнение.
Объективные признаки крупноочагового уплотнения
· · Осмотр — отставание больной стороны грудной клетки при дыхании.
· · Пальпация — усиление голосового дрожания над пораженной областью.
· · Перкуссия — тупой перкуторный звук над зоной уплотнения.
· · Аускультация — бронхиальное дыхание над зоной уплотнения.
Объективные признаки мелкоочагового уплотнения
- Осмотр — может быть отставание больной стороны при дыхании.
- Пальпация — небольшое усиление голосового дрожания на больной стороне.
- Перкуссия — притупление перкуторного звука.
- Аускультация — ослабление везикулярного дыхания над очагами уплотнения, на ограниченном участке выслушиваются мелкопузырчатые звучные влажные хрипы.
Если глубина залегания очагов небольшая, количество их достаточно велико, то физикальные данные будут отчетливые. При единичных очагах и большой глубине залегания в легких объективных признаков мелкоочагового уплотнения может не быть.
Первичными диагностическими гипотезами на первых этапах обследования обычно бывают предположения о пневмонии, опухолях легких, инфаркте легкого, экссудативном плеврите. Дальнейший дифференицальный диагноз во многом зависит от данных рентгенологического исследования грудной клетки.
Основным и обязательным дополнительным методом исследования, позволяющим констатировать уплотнение легочной ткани, является рентгенологическое исследование грудной клетки (рентгеноскопия, рентгенография). Выявляются затенение, соответствующее доле или сегменту легкого; различной величины мелкие очаги затенения; диссеминация легочной ткани, определяется усиление легочного рисунка.
Для проведения дифференциального диагноза в той или иной степени необходимы все современные методы исследования дыхательной системы (см. схему)
Главную роль в обследовании больных, помимо рентгенографии грудной клетки, играют визуализирующие методы исследования – компьютерная томография, бронхоскопия, торакоскопия, радиоизотопное исследование легких. Обычно во время проведения этих методов проводится биопсия легких, плевры и гистологическое исследование полученного материала.
диагноз крупноочагового уплотнения легочной ткани
При обнаружении крупноочагового затенения легочной ткани, занимающего сегмент, долю или все легкое дифференциальный диагноз проводится с тремя заболеваниями – крупозной пневмонией, туберкулезной лобарной пневмонией и ателектазом легких.
· · Начало заболевания острое, больной обычно может указать точное время появления первых симптомов.
· · Озноб, головные боли, резчайшая слабость, сухой кашель, боли в грудной клетке при дыхании, одышка.
· · При кашле начинает выделяться мокрота с кровью.
· · Постоянная высокая лихорадка в течение 7-8 дней (без лечения).
· · Объективно при исследовании дыхательной системы выявляется отставание больной стороны грудной клетки при дыхании, усиление голосового дрожания, бронхиальное дыхание, крепитация , шум трения плевры, влажные звучные мелкопузырчатые хрипы.
· · При исследовании крови — лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы влево, на начальных этапах эозинопения; СОЭ ускорена.
· · Рентгенологически определяется массивное затенение, соответствующее доле или сегменту.
· · Бактериологическое исследование мокроты — определяются пневмококки I-III типов.
Туберкулез — казеозная, лобарная пневмония – дифференцирующие признаки
· · Казеозная пневмония начинается менее остро чем крупозная.
· · Температура в отличие от крупозной пневмонии не постоянная, а ремитирующая или интермитирующая.
· · С самого начала характерна потливость.
· · Казеозная пневмония чаще локализуется в верхней или в средней доле легкого.
· · Рентгенография легких — крупноочаговая тень у негомогенна, в ней выделяются отдельные более густые фокусы, иногда очень рано появляются очаги просветления.
· · Часто определяется на рентгенограммах дорожка к корню.
· · Томография и компьютерная томография — явления распада выявляются более четко.
· · Положительная реакция Манту.
· · Анализ мокроты и промывных вод бронхов – определяются микобактерии туберкулеза.
Ателектаз доли или сегмента – опухоль бронха – дифференцирующие признаки
· · Кашель, боли в грудной клетке, одышка, нарастающие в течение относительно длительного времени.
· · Отставание грудной клетки при дыхании с одной стороны,
· · Тупой перкуторный звук над значительной площадью,
· · В отличие от воспалительных изменений голосовое дрожание будет ослаблено;
· · При аускультации значительно ослабляется или совсем исчезает везикулярное дыхание и дополнительные дыхательные шумы.
· · Рентгенография грудной клетки — ателектаз нетрудно отличить от пневмонии, для него характерно уменьшение размеров доли или сегмента и однородное затенение, на фоне которого не прослеживается легочный рисунок.
· · Нередко выявляются увеличенные лимфатические узлы в корне легкого. Решающие методы компьютерная томография, бронхоскопия и гистологическое исследование биоптатов из подозрительных участков слизистой бронха.
диагноз мелкоочагового уплотнения легочной ткани
Дифференциальный диагноз при мелкоочаговом уплотнении легочной ткани проводится в отношение очаговой пневмонии различной этиологии, очагового и инфильтративного туберкулеза легких, эозинофилльных инфильтратов, инфаркта легкого, грибковых поражений.
- Начало заболевания может быть острым или более медленным, постепенным.
- Нередко больные указывают, что до появления первых признаков заболевания они перенесли ОРЗ, был кашель, кратковременная лихорадка.
- Больные жалуются на кашель со слизисто-гнойной мокротой, могут быть боли в грудной клетке при дыхании, одышка.
- Объективно при достаточно больших размерах очагов, расположенных субплеврально (1), отмечается отставание больной половины грудной клетки при дыхании, усиление голосового дрожания, притупление перкуторного звука на ограниченном участке, ограничение подвижности нижнего легочного края с больной стороны, соответственно зоне притупления ослабление везикулярного дыхания и наличие мелкопузырчатых звучных влажных хрипов.
- Если очаги воспаления небольшие (2), расположены в глубине легочной паренхимы, объективные признаки минимальны или их нет совсем.
- При исследовании крови выявляются лейкоцитоз, нетрофилез, сдвиг влево в лейкоцитарной формуле, ускорение СОЭ.
- При бактериологческом исследовании мокроты чаще всего выделяются пнемококки IV типа
- Рентгенография легких — определяются большей или меньшей величины очаги затенения.
- Чаще всего развивается на фоне вирусной респираторной инфекции или является проявлением септического состояния.
- Начало менее острое, чем при крупозной пневмонии, температура достигает максимальных величин в течение 2-3 дней,
- Боли в грудной клетке, одышка, кашель, мокрота бурая или кровянисто-гнойная.
- Объективно — голосовое дрожание усилено, перкуторный звук притупленный, очень редко выслушивается бронхиальное дыхание, чаще ослабленное везикулярное, уже в начальном периоде определяются мелкопузырчатые звучные влажные хрипы.
- В крови наблюдается значительный лейкоцитоз, нейтрофилез с резким сдвигом влево, ускорение СОЭ.
- В мокроте бактериоскопически и бактериологически определяется стафилококк.
- Характерна рентгенологическая картина — пневмония очаговая, но очаги быстро сливаются; с одной или двух сторон определяются размытые тени, затем на их фоне появляются буллезные тонкостенные полости, при наблюдении в динамике они крайне изменчивы; в отличие от абсцессов в полостях нет уровней жидкости.
Источник
Уплотнения в легких выявляют при помощи использования современных методов диагностики, таких как рентгенография, магнитно-резонансная томография.
 Причиной их появления являются заболевания дыхательных путей, которые могут иметь различную природу появления:
Причиной их появления являются заболевания дыхательных путей, которые могут иметь различную природу появления:
- Бактериальную.
- Вирусную.
- Хламидийную.
- Микозную.
Еще причиной недугов могут являться стафилококки, палочкой Пфейфера (гемофильная) или Коха (туберкулез). В результате их воздействия на определенной стадии развития заболеваний в легких появляются уплотнения.
Также не стоит забывать о таком серьезном биче нашего столетия, как онкологические изменения тканей. Кроме перечисленного, на структурную целостность легких может влиять заражение сифилисом, получение легочного инфаркта или защемление тканей.
Поэтому важно не только своевременно (раз в год) проходить обследование, но еще и делать это у опытного специалиста, который сможет дифференцировать все эти заболевания на ранней стадии.
 Легочный инфаркт, туберкулез, сифилис или пневмония различной этиологии – все эти заболевания выявляются при проведении рентгенографии или МРТ. Однако ни один из этих методов обследования не дает на 100% точного результата.
Легочный инфаркт, туберкулез, сифилис или пневмония различной этиологии – все эти заболевания выявляются при проведении рентгенографии или МРТ. Однако ни один из этих методов обследования не дает на 100% точного результата.
Они лишь говорят о том, что у человека с определенной вероятностью, может присутствовать недуг. Подтверждение получают при помощи других видов медицинского обследования: сравнения анализа крови с эталоном, выявление определенных маркеров или тел, пункции.
Уплотнение на снимке и дополнительные симптомы
На снимке или другом виде изображения врач видит черно-белую картинку – человеческие легкие. Для неподготовленного человека это ни о чем не скажет, специалист же сможет выявить многие недуги, даже начинающийся бронхит.
Уплотнения выделяются изменением окраса тканей в определенном месте. Исходя из интенсивности цвета, размера, месторасположения и других данных ставят предварительный диагноз.
Именно поэтому обычно рентгенолог не пишет, что присутствует подозрение на воспаление легких, туберкулез. Окончательный диагноз здесь даст исследование мокроты, а не картинка.
Фактически, уплотнение в легких – это определенный участок тканей, в котором произошли деструктивные изменения. Сама ткань этого органа имеет легкую структуру, в которой происходит циркуляция воздуха, когда человек дышит. Появление повышенной плотности говорит о том, что в легких начала скапливаться жидкость или происходит другое их негативное изменение.
Врач, проводя прием пациента, имеющего уплотнения в легких, составляет подробную клиническую картину развития недуга и проводит тщательный осмотр. Последний включает в себя не только визуальное исследование горла и ротовой полости, но и пальпацию тканей, прослушивание фонендоскопом. Чаще всего причиной негативного изменения являются вирусы и бактерии, реже – грибковые поражения.
Сейчас участились случаи выявления туберкулеза и злокачественных новообразований. Причинами такого явления в обществе можно считать как негативное воздействие на окружающую среду, так и частое нежелание людей вовремя посещать врача, проходить ежегодное обследование.
Некоторые люди отказываются от помощи не из-за финансовой несостоятельности, а потому, что у них попросту отсутствует свободное время. Диагноз «туберкулез» не имеет социальных границ.
Обычно при уплотнениях в легких наблюдаются такие дополнительные симптомы, как
-
 кашель,
кашель, - повышение температуры.
Если речь идет о туберкулезе, необходимо добавить:
- повышение потливости,
- одышку,
- быструю утомляемость.
Онкологическая природа недуга может проявляться болевым синдромом. Использование фонендоскопа позволяет определить пневмонию, бронхит, туберкулез.
Важно: рентгенография может быть ошибочна, МРТ имеет до 95% точности. Только более глубокие исследования крови, тканей и мокроты дают 100% верный результат.
Постановка диагноза
Одним из наиболее распространенных заблуждений является то, что врач может поставить диагноз на основе рентгеновского снимка, МРТ, прослушивания легких. Л
юбое заболевание дыхательных путей требует комплексного исследования: сдачи определенных анализов пациентом и применения инструментальных способов.
Даже если на снимке четко выражено наличие очаговой пневмонии, это же подтверждается при прослушивании фонендоскопом, а воспалительный процесс – анализом крови, необходимо еще сдать мокроту.
 Слизь, выделяемая при недуге, содержит в себе патоген. Без выявления его природы невозможно назначить адекватное лечение, которое не приведет к появлению осложнений.
Слизь, выделяемая при недуге, содержит в себе патоген. Без выявления его природы невозможно назначить адекватное лечение, которое не приведет к появлению осложнений.
Наиболее яркий пример касается воспаления легких. Чаще всего данный недуг является осложнением после гриппа, но может иметь самостоятельное развитие. Обычно причиной его появления становятся вирусы и бактерии. К сожалению, выявлением только их нельзя ограничиваться.
У людей со сниженным иммунитетом, имеющих ВИЧ-позитивный статус, причиной пневмонии часто являются грибковые поражения. Прием распространенных и хорошо зарекомендовавших себя антибиотиков не даст результата в этом случае. Вернее, такое лечение может привести к тому, что пневмония перейдет в стадию хронического заболевания.
Так как уплотнения в легких являются видимым проявлением скопления жидкости, можно подумать, что они могут появиться только из-за усиленного выделения слизи. Но это не так. Есть и другая субстанция, дающая такой же эффект – кровь. Вызывать такой негативный эффект могут некоторые системные заболевания. Также причиной может стать получение травм различной этиологии.
Есть и другие причины, почему появляется скопление крови в легочной ткани, одна из наиболее неприятных – паразитарное воздействие.
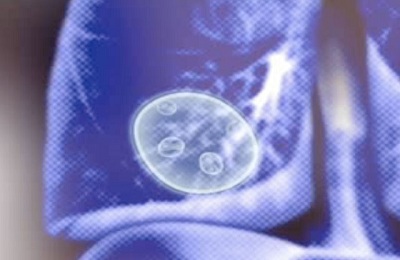 Науке известно более сотни разновидностей гельминтов, которые могут проживать в человеческом теле и поражать органы дыхания. Даже аскариды, местом размножения которых является просвет кишечника, в определенных ситуациях могут мигрировать через дыхательную систему.
Науке известно более сотни разновидностей гельминтов, которые могут проживать в человеческом теле и поражать органы дыхания. Даже аскариды, местом размножения которых является просвет кишечника, в определенных ситуациях могут мигрировать через дыхательную систему.
Поэтому при выявлении уплотнений в легких ни в коем случае нельзя заниматься самолечением, а обязательно нужно пройти полное обследование. Это поможет определить точную причину развития недуга и назначить правильное лечение.
Загрузка…
Источник
