Синдром унтерхарншайдта синкопальный вертебральной синдром

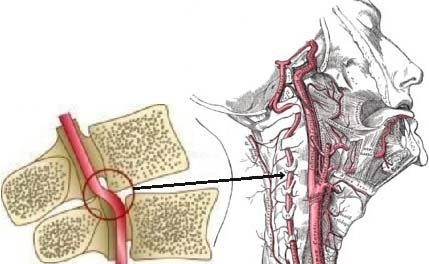 Синдром вертебральной (позвоночной) артерии является определением группы синдромов (сосудистых, вегетативных) возникающих вследствие нарушения кровотока в вертебральных артериях, вызванных различными проблемами. Основными этиологическими причинами развития синдрома вертебральной артерии служат следующие заболевания.
Синдром вертебральной (позвоночной) артерии является определением группы синдромов (сосудистых, вегетативных) возникающих вследствие нарушения кровотока в вертебральных артериях, вызванных различными проблемами. Основными этиологическими причинами развития синдрома вертебральной артерии служат следующие заболевания.
Сосудистые заболевания с нарушением проходимости сосудов, такие как атеросклероз, различные артриты эмболии.
Изменение формы артерий (деформации) – ненормальная извитость, значительные перегибы, аномальные структурные изменения артерий. Экстравазальная компрессия сосудов (компрессия артерий остеофитами, грыжами, протрузиями дисков, компрессия костными аномалиями, опухолями, рубцовой тканью)
Учитывая, что причиной синдрома могут различные факторы, иногда возникают трудности с трактовкой такого диагноза, как синдром вертебральной артерии, так как этим синдромом можно обозначить самые различные состояния, например, такие как острые нарушения кровообращения. ⚠-Но в клинической практике наибольше значение имеют дегенеративно-дистрофические изменения в шейном отделе позвоночника и аномальные явления со стороны атланта, которые приводят к нарушению кровотока в бассейне вертебральных артерий и появлению симптомов нарушения мозгового кровообращения.
Синдром вертебральной (позвоночной) артерии
Возникающая компрессия со стороны окружающих тканей приводит к компрессии артерии вегетативных окончаний и констрикции сосудов вследствие рефлекторного спазма, что приводит к недостаточному кровоснабжению головного мозга.
Дегенеративные изменения в шейном отделе (остеохондроз, артроз фасеточных суставов, унковертебральный артроз, нестабильность двигательных сегментов, грыжи дисков, деформирующий спондилез, костные разрастания (остеофиты), — являются нередко причиной компрессии позвоночный артерий и развития синдрома вертебральной артерии. Чаще всего, компрессия возникает на уровне 5-6 позвонков, чуть реже на уровне 4-5 и 6-7 позвонков.
Для функциональной стадии синдрома вертебральной артерии характерна определенная группа симптомов: головные боли с некоторыми вегетативными нарушениями кохлеовестибулярные и зрительные нарушения. Головная боль может иметь различные формы, как острая пульсирующая, так и ноющая постоянная или резко усиливающаяся особенно при поворотах головы или длительных статической нагрузке. Головная боль может распространяться от затылка ко лбу. Нарушения в кохлеовестибулярной системе могут проявляться головокружением пароксизмального характера (неустойчивость покачивание) или системного головокружения. Кроме того, возможно некоторое снижение слуха. Нарушения зрительного плана могут проявляться потемнением в глазах, ощущением искр, песка в глазах.
Длительные и продолжительные эпизоды сосудистых нарушений приводят к формированию стойких очагов ишемии в головном мозге и развитию второй (органической) стадии синдрома вертебральной артерии. Кроме того, существуют и характерные формы ишемических атак, которые возникают во время поворота или наклона головы, при которых могут возникать приступы падения с сохраненным сознанием, так называемые дроп — атаки, а также приступы с потерей сознания длительностью до 10 минут (синкопальные эпизоды). Симптоматика, как правило, регрессирует в горизонтальном положении и как считается, обусловлена транзиторной ишемией ствола головного мозга. После таких эпизодов могут наблюдаться общая слабость шум в ушах вегетативные нарушения.
Сужение сосуда при компрессионном варианте происходит вследствие механической компрессии на стенку артерии. При ирритативном типе синдром развивается вследствие рефлекторного спазмам сосуда из-за ирритации симпатических волокон.
Клинические типы синдрома
Заднешейный симпатический синдром (Барре – Льеу)
Задне-шейный синдром характеризуется головными болями с локализацией в шейно-затылочной области с иррадиацией в переднюю часть головы. Головная боль, как правило, постоянная нередко по утрам особенно после сна на неудобной подушке. Головная боль может при ходьбе, езде на автомобиле, при движениях в шее. Головная боль также может быть пульсирующей, прокалывающей с локализацией в шейно-затылочной области и с иррадиацией в теменную лобную и височную зоны. Головная боль может усиливаться при поворотах головы и сопровождается как вестибулярными, так и зрительными и вегетативными нарушениями.
Мигрень базилярная
Базилярная мигрень возникает не в результате компрессии вертебральной артерии, а вследствие стеноза вертебральной артерии, но клинически имеет много общего с другими формами синдрома позвоночной артерии. Как правило, мигренозный приступ начинается с резкой головной боли в области затылка, рвотой, иногда с потерей сознания. Возможны также зрительные нарушения, головокружение, дизартрия, атаксия.
Вестибуло – кохлеарный синдром
Нарушения со стороны слухового аппарата проявляются в виде шума в голове, снижения восприятия шепотной речи и фиксируются изменениями данных при аудиометрии. Шум в ушах имеет стойкий и продолжительный характер и тенденцию к изменению характера при движении головы. Кохлеарные нарушения ассоциированы с головокружениями (как системными, так и несистемными).
Офтальмический синдром
При офтальмическом синдроме на первом плане зрительные нарушения, такие как мерцательная скотома, снижение зрения фотопсия могут также быть симптомы конъюнктивита (слезотечение гиперемия конъюнктивы). Выпадение полей зрения может быть эпизодическим и в основном связаны с изменением положения головы.
Синдром вегетативных изменений
Как правило, вегетативные нарушения не проявляются изолированно, а сочетаются с одним из синдромов. Вегетативные симптомы, как правило, следующие: ощущение жара, чувство похолодания конечностей, потливость, изменения кожного дермографизма, нарушения сна.
Преходящие (транзиторные) ишемические атаки
Ишемические атаки могут иметь место при ишемической стадии синдрома вертебральной артерии. Наиболее частыми симптомами таких атак являются: преходящие моторные и чувствительные нарушения, нарушения зрения, гемианопсия, атаксия, приступы головокружения, тошнота, рвота, нарушение речи, глотания, двоение в глазах.
Синкопальный вертебральной синдром (Синдром Унтерхарншайта) Эпизод синкопального вертебрального синдрома представляет собой острое нарушение кровообращения в области ретикулярной формации мозга. Этот эпизод характеризуется краткосрочным отключением сознания при резком повороте головы.
Эпизоды дроп-атаки
Эпизод дроп-атаки (падения) обусловлен нарушением кровообращения в каудальных отделах ствола мозга и мозжечка и клинически будет проявляться тетраплегией при запрокидывании головы. Восстановление двигательных функций достаточно быстро.
Лечение
Лечение синдрома вертебральной (позвоночной) артерии состоит из двух основных направлений: улучшение гемодинамики и лечение заболеваний приведших к компрессии позвоночных артерий.
Медикаментозное лечение
Противовоспалительная и противоотечная терапия направлена на уменьшение периваскулярного отека возникающего из-за механической компрессии. Сосудистая терапия направлена на улучшение кровообращения головного мозга.
Нейропротективная терапия
Одно из самых современных направлений медикаментозного лечения является применение препаратов для улучшения энергических процессов в головном мозге, что позволяет минимизировать повреждение нейронов вследствие эпизодических нарушений кровообращения.
Симптоматическая терапия
Лечение дегенеративных заболеваний включает в себя немедикаментозные методы лечения, такие как ЛФК, физиотерапия, массаж, иглотерапия, мануальная терапия.
В большинстве случаев применение комплексного лечения включающего как медикаментозное, так и немедикаментозное лечение, позволяет добиться снижения симптоматики и улучшить кровообращение головного мозга.
Источник
Содержание:
Синдром Унтерхарншайдта – это одно из клинических проявлений синдрома позвоночной артерии, которое довольно трудно диагностировать и вылечить. Впервые это состояние было описано немецким невропатологом Ф. Унтерхарншайднетом в 1956 году. До этого никто не принимал это заболевание за отдельный синдром и приписывал его к одному из проявлений остеохондроза позвоночника и других заболеваний позвоночного столба. Второе название этой болезни — «синдром бритья».
Причины
 Синдром Унтерхарншайдта имеет свои причины, самой частой из которых является остеохондроз шейного отдела позвоночника. Однако нередко к проявлениям этого недуга приводят и другие заболевания и патологии.
Синдром Унтерхарншайдта имеет свои причины, самой частой из которых является остеохондроз шейного отдела позвоночника. Однако нередко к проявлениям этого недуга приводят и другие заболевания и патологии.
- Подвывих позвонков.
- Патологическая подвижность одного из позвоночных сегментов.
- Наличие остеофитов и их давление.
- Спазм сосудов, который случается при раздражении одного из нервных сплетений.
- Сдавление в области первого шейного позвонка (атланта).
- Унковертебральный артроз.
- Артроз дугоотросчатых суставов.
- Блокада суставов позвонков.
- Грыжа диска.
- Мышечные компрессии, которые происходят рефлекторно.
С жалобами к невропатологу чаще всего обращаются пациенты пожилого возраста, у молодых людей такое состояние встречается крайне редко, однако при наличии одной из вышеперечисленных причин и у них могут возникнуть симптомы такой болезни.
Что же касается детей, то до сегодняшнего дня не известно ни одного клинически подтверждённого случая развития заболевания у этой возрастной группы.
Симптомы
Синдром Унтерхарншайдта имеет свои собственные проявления. И самое важное здесь – это потеря сознания в тот момент, когда человек поворачивает голову в сторону. Это происходит из-за резко возникшего прекращения кровообращения. Однако, если говорить о синдроме вертебральной артерии, то здесь можно выделить 2 стадии в развитии болезни.
Первая носит название функциональная. Основное её проявление – это боль в голове, которая сопровождается нарушением зрения и кохлеовестибулярного аппарата. Чаще всего болевые ощущения возникают при попытке повернуть голову в сторону и носят пульсирующий характер. Нарушение зрения сопровождается потемнением в глазах и неприятном ощущении в них. Всё это может сопровождаться головокружением, покачиваниями при ходьбе и неустойчивом горизонтальном положении.
При длительном нарушении в работе позвоночной артерии возникает вторая стадия заболевания. При этом к головокружению и интенсивным головным болям присоединяются тошнота, которая закачивается рвотой, дизартрия, падения человека, который находится в сознании (дроп-атаки), падения в бессознательном состоянии. При этом общее состояние человека можно оценивать как средней тяжести – у него отмечается пистонная вялость, усталость, недомогания, тревожит шум в ушах.
Критерии тяжести
 По длительности приступа, то есть от того момента, когда человек теряет сознание, и до того, когда он приходит в себя, может пройти разное количество времени. Именно этим и определяется критерий тяжести заболевания.
По длительности приступа, то есть от того момента, когда человек теряет сознание, и до того, когда он приходит в себя, может пройти разное количество времени. Именно этим и определяется критерий тяжести заболевания.
При лёгкой степени синдром Унтерхарншайдта может продолжаться не более 10 минут. После того, как человек придёт в себя, он ещё некоторое время ощущает слабость в руках и ногах.
При средней степени тяжести приступ длится более 10 минут, но не более часа. При этом после полного восстановления функций организма органическая симптоматика полностью отсутствует.
При тяжёлой степени обморок может длиться несколько часов, а после восстановления сознания у пациента можно наблюдать небольшие органические изменения.
Диагностика
Для того, чтобы начать лечение, нужно установить причину, которая привела к развитию этого состояния. Для этого чаще всего используют такие диагностические процедуры, как:
- МРТ.
- КТ.
- Дуплексное сканирование сосудов шеи.
- Вертебральная допплерография.
Диагноз также выставляется по жалобам пациента.
Лечение
Синкопальный вертебральный синдром Унтерхарншайдта должен иметь в любом случае только комплексное лечение. Назначают его после подтверждения диагноза и осмотра такими специалистами, как ортопед и невропатолог. Стоит знать, что какого-то одного препарата в лечении этого недуга просто не существует. Чаще всего пациент получает терапию сразу несколькими лекарственными средствами, или же они назначаются по очереди, на протяжении определённого времени. Среди них чаще всего применяют:
- Пентоксифиллин.
- Троксирутин.
- Цераксон.
- Актовегин.
- Глиатилин.
- Пирацетам.
- Церебролизин.
- Мексидол.
- Милдронат.
В тяжёлых случаях, когда лекарственная терапия не помогает, прибегают к хирургическому лечению, после чего обязательно санаторно-курортное лечение, лечебная физкультура и массаж.
Источник
Синкопальный вертебральный синдром Унтерхарншайдта развивается при остеохондрозе, деформирующем спондилезе и некоторых других поражениях шейного отдела позвоночника. Синкопальные состояния являются основными в клинической картине заболевания, их диагностируют у лиц разных возрастных групп. Они провоцируются поворотами и гиперэкстензией головы. В пресинкопальный период иногда отмечают сильную головную боль, шум в ушах, фотопсии, затем наступает внезапная и полная потеря сознания со снижением АД и резко выраженной мышечной гипотонией, сохраняющейся и в постсинкопальный период. Этот синдром связывают с первичной ирритацией позвоночного нерва и вторичными сосудистыми нарушениями в вертебрально-базилярной системе, приводящими к острой ишемии ретикулярной формации и перекреста пирамид. В некоторых случаях развитию тяжелых синкопальных пароксизмов предшествуют приступы падения — drop attacks — без потери сознания, что также связывают с внезапной ишемией ствола мозга, а также особым функциональным состоянием ретикулярной формации, приводящим к периодическим срывам регуляции мышечного тонуса даже при незначительной ишемии.
Диагностика основывается, помимо тщательного анализа особенностей обмороков, на рентгенологическом исследовании позвоночника, на котором отмечают явления остеохондроза шейного отдела позвоночника в виде унковертебрального артроза, подвывиха по Ковачу и т.д. В ряде случаев возникает необходимость в ангиографии, обнаруживающей перегибы, пережатие артерий остеофитами, аномалиями их развития (патологическая извитость), стенозы и др.
Синкопальные состояния при сосудистой недостаточности в бассейне сонных артерий (чаще всего в результате окклюзии одной их них) развиваются при сдавлении шеи, иногда без явной причины и отмечаются значительно реже, чем при недостаточности кровообращения в вертебрально-базилярной системе. Чаще всего потеря сознания возникает в вертикальном положении больного, но может развиться и в положении сидя, и лежа. Пресинкопальный период нередко отсутствует, но может чувствоваться несистемное головокружение, общая слабость. Во время потери сознания отмечают бледность кожных покровов, иногда — с акроцианозом, поверхностное дыхание, редкий пульс, АД может как повышаться, так и снижаться. Судорог, уринации, прикуса языка, ушибов при падении не бывает, серийность приступов не отмечена. В постсинкопальный период развиваются диффузная головная боль, резкая общая слабость, возможно диагностирование очаговой неврологической симптоматики (парезы, нарушения чувствительности, речи и т.д.). Наряду с синкопальными состояниями у больных отмечают головную боль, преходящие гемипарезы, гемианопсию, гемигипестезию. Диагностика облегчается при наличии ослабленной пульсации сонной артерии, при прижатии здорового сосуда очаговые симптомы нарастают. Подтверждается окклюзия сонной артерии методом допплерографии.
Обмороки при аневризмах церебральных сосудов встречаются редко, могут быть при артериальных аневризмах в вертебрально-базилярной системе и артериовенозных аневризмах. Потеря сознания возникает в результате нарушений ликвороциркуляции при гигантских аневризмах, а также в результате их надрыва или разрыва. При наличии гигантских аневризм в догеморрагический период потеря сознания с выраженной слабостью мышц ног возникает при резких сменах положения головы и туловища. Больные падают, разбиваются; судорог, уринации, прикуса языка, как правило, не отмечают. Во время потери сознания, а также в постсинкопальный период удается диагностировать преходящую очаговую неврологическую симптоматику (анизокория, косоглазие, асимметрия лица, анизорефлексия, патологические стопные рефлексы и др.). Указанные приступы могут сочетаться с эпизодами падения в результате резкой мышечной слабости без потери сознания. Возможно развитие синкопальных состояний до разрыва аневризмы с последующим субарахноидальным кровоизлиянием в результате мелких, диапедезных кровоизлияний через стенку аневризмы или надрыв ее стенки, сопровождающихся вазоспазмом. В этих случаях кратковременная потеря сознания возникает на фоне головной боли, сопровождающейся светобоязнью, рвотой, несистемным головокружением, диплопией, нарушением зрения, иногда удается диагностировать ригидность мышц затылка. Чаще потеря сознания возникает при разрыве аневризм с развитием субарахноидального кровоизлияния, при этом, помимо выраженных общемозговых симптомов (головная боль, рвота), отмечают менингеальный синдром и очаговую неврологическую симптоматику в зависимости от локализации и вида аневризмы.
Диагностика синкопальных состояний, развивающихся на фоне церебральных аневризм, крайне затруднительна, особенно в тех случаях, когда обмороки редки и в межприступный период не отмечается какой-либо другой симптоматики. В то же время развитие потери сознания на фоне головной боли в сочетании с менингеальным синдромом должно настораживать в отношении возможного наличия аневризмы церебральных сосудов с надрывом или разрывом ее стенки. Важным для диагностики является проведение люмбальной пункции и ангиографии.
Еще по теме Дисциркуляторные обмороки:
- МЕДЛЕННО ПРОГРЕССИРУЮЩИЕ НАРУШЕНИЯ КРОВОСНАБЖЕНИЯ МОЗГА (ДИСЦИРКУЛЯТОРНАЯ ЭНЦЕФАЛОПАТИЯ)
- Гипертоническая (дисциркуляторная) энцефалопатия
- Обмороки
- Обморок
- Обморок
- Обморок
- Обморок
- ОБМОРОК
- Обморок
- ОБМОРОК
- Обморок
- ОБМОРОК
- Обморок
Источник
Что такое синдром Унтерхарншайдта

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Синкопальный вертебральный синдром, либо Синдром Унтерхарншайдта, — это один из вариантов клинического проявления синдрома позвоночной артерии (СПА). Выражается во внезапной потере сознания.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Справка. Впервые данное явление описал немецкий невропатолог Ф. Унтерхарншайдт в 1956 г., а подробно изучил советский и российский ученый А.Ю. Ратнер в 1967 г.
СПА возникает на фоне сужения просвета позвоночной артерии и, наряду с синкопальным синдромом, может вызывать целый ряд других вестибулярных, сосудистых, вегетативных нарушений.
Справка. Более подробно о синдроме позвоночной артерии можно узнать из этой статьи.
Патология обычно выявляется у людей преклонного возраста, страдающих различными поражениями шейной области позвоночника и мягких тканей.
Причины
Синдром Унтерхарншайдта имеет свои причины, самой частой из которых является остеохондроз шейного отдела позвоночника. Однако нередко к проявлениям этого недуга приводят и другие заболевания и патологии.
- Подвывих позвонков.
- Патологическая подвижность одного из позвоночных сегментов.
- Наличие остеофитов и их давление.
- Спазм сосудов, который случается при раздражении одного из нервных сплетений.
- Сдавление в области первого шейного позвонка (атланта).
- Унковертебральный артроз.
- Артроз дугоотросчатых суставов.
- Блокада суставов позвонков.
- Грыжа диска.
- Мышечные компрессии, которые происходят рефлекторно.
С жалобами к невропатологу чаще всего обращаются пациенты пожилого возраста, у молодых людей такое состояние встречается крайне редко, однако при наличии одной из вышеперечисленных причин и у них могут возникнуть симптомы такой болезни.
Что же касается детей, то до сегодняшнего дня не известно ни одного клинически подтверждённого случая развития заболевания у этой возрастной группы.
Механизм становления
Основу расстройства составляет один из возможных вариантов, влияющих на проходимость позвоночных артерий. Выделяют два основных направления:
Первый и основной — стеноз. То есть сужение или спазм сосуда в результате двух групп причин.
- Вертеброгенных (связанных с позвоночником): межпозвоночная грыжа, шейный остеохондроз, увеличение остеофитов (наростов на шейных позвонках), воспалительные процессы в фасеточных суставах, травмирование позвонков приводят к сдавливанию артерий.
- Невертеброгенных (не связанных с позвоночником). Спазм позвоночной артерии встречается у пациентов курящих, злоупотребляющих спиртным или имеющих склонность к потреблению наркотиков.
Сужение просветов сосудов вследствие их гипоплазии (недоразвития), непрямолинейности хода ПА (чрезмерной извилистости). Реже в результате течения соматических эндокринных патологий и прочих.
Второй – отложение на стенках позвоночных артерий холестериновых бляшек. В результате длительного течения обменных нарушений.
Липиды (жиры) перемещаются по кровеносному руслу, радиально облепляют стенки, сужают просвет и не позволяют крови нормально циркулировать.
При длительном существовании атеросклероза (название самого диагноза) бляшки накапливают соли кальция, становятся твердыми как камень. Удалить их на этой этапе можно только хирургическими методами.
Третий — закупорка сосуда тромбом. Дальше многое зависит от степени обструкции. До 20% — симптоматика минимальная, до 50% — выраженная, вплоть до острого состояния, свыше 80% — не избежать инсульта обширного типа и летального исхода.
Внимание:
Все три клинических варианта встречаются часто, но неодинаково. На первом месте сужение, на втором — атеросклероз, на третьем — тромбоэмболия.
Далее процесс развивается по сценарию ишемического расстройства головного мозга.
Церебральные структуры недополучают кислорода и полезных веществ. Отсюда неврологические симптомы.
Первым страдает мозжечок, возможно стремительное отмирание его тканей и развитие стойкой слепоты. Полной или частичной.
Инвалидность оказывается наиболее вероятным исходом, смерть возможна, но далеко не обязательна.
Патологический процесс может протекать без выраженной клиники при формальной полной сохранности деструктивных расстройств.
То есть человек прямой дорогой идет к тяжелому итогу, даже не подозревая об этом. На полное развитие патологии в случае хронического течения уходит не один год.
Причины
Заболевание проявляется при ее сужении артерии. Изменение просвета сосуда встречается при разных ситуациях.
Основные предпосылки:
- слабость шейного отдела позвоночника;
- остеохондроз;
- спондилоартроз;
- межпозвонковые грыжи.
Диаметр сосуда при данных заболеваниях уменьшается из-за давления извне. Эта причина в современном мире актуальна и распространена. Большинство людей имеют сидячую работу с нагрузкой на шейный отдел. Это способствует развитию заболеваний позвоночного столба. В половине случаев поражения встречается синдром позвоночной артерии.
К причинам, приводящим к данному синдрому, относятся и аномалии внутри самой артерии, например, атеросклероз, васкулиты, эмболия, тромбозы. Возникновению синдрома позвоночной артерии способствуют и врожденные нарушения развития сосудистого русла.
Но, как правило, диагноз синдром позвоночной артерии в неврологии выставляется больным с поражением позвоночника. Мы будем рассматривать эту проблему именно с этой стороны.
Источник
