Синдром такаясу код по мкб 10

Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Болезнь Такаясу.
Болезнь Такаясу
Описание
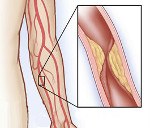
Болезнь Такаясу (неспецифический аортоартериит) — гранулематозное воспаление аорты и ее основных ветвей с развитием их окклюзии и отсутствием пульса на одной или обеих руках.
Болеют преимущественно женщины в возрасте до 40-50 лет. Заболевание описано Tokayasu в 1908 г. Заболеваемость составляет 1,2-3,6 случаев на 1,000,000 населения.
Различают 4 анатомических типа болезни:
*I тип — изолированное поражение дуги аорты и отходящих от нее артерий, обычно при этом отмечается сочетание патологии левой подключичной и левой общей сонной артерии;
*II тип — изолированное поражение грудного или брюшного отдела аорты и ее ветвей;
*III тип — сочетанное поражение дуги аорты и ее ветвей с изменениями в грудном или брюшном отделах аорты;
*IV тип — вовлекается легочная артерия, ее ветви, при этом возможно сочетание с I, II или III вариантом.
При болезни Такаясу гранулематозный воспалительный процесс начинается в адвентиции и наружных слоях медии, при микроскопическом исследовании гранулем обнаруживаются скопления лимфоцитов, плазматических, ретикулярных клеток. В дальнейшем наблюдается фиброз гранулем, склерозирование и надрывы медии, пролиферация эндотелия. Просвет сосуда суживается, создаются условия для развития тромба.
Иммукогенетическими маркерами язляются антигены HLA А10, В5, Bw52, DR2. В развитии патологии артерий при данном заболевании принимают участие Т-лимфоциты.
Симптомы
1. Общие проявления — слабость, похудание, повышение температуры тела, сонливость (в связи с ишемией головного мозга), артралгии, миалгии.
2. Поражение артерий, кровоснабжающих верхние конечности — развивается синдром ишемии верхних конечностей (слабость; боли в руках; чувство онемения, нарастающее при физической нагрузке — синдром «перемежающейся хромоты» верхних конечностей); отсутствие пульса на лучевой, плечевой, подключичной артериях одной или обеих рук, холодные кисти. Иногда появляются боли в области левой половины грудной клетки, левого плеча, шеи. Характерны выраженная разница артериального давления на больной и здоровой руках, а также значительно более высокое артериальное давление на ногах, чем на руках. Пораженные артерии при пальпации болезненны (особенно сонные), над ними выслушивается специфический шум.
3. Поражение нервной системы обусловлено воспалительным процессом в области экстракраниальных артерий, преимущественно левой общей сонной артерии, ее внутренней ветви, правой общей сонной, а также позвоночной артерий. Больных беспокоят головные боли, головокружения, ухудшение памяти, внимания и работоспособности, пошатывание при ходьбе, часто бывают обморочные состояния. Появляется также объективная очаговая симптоматика, обусловленная ишемией соответствующего отдела ЦНС. Возможно обнаружение стенотического шума при аускультации сонных артерий.
4. Поражение органа зрения проявляется снижением остроты зрения, двоением в глазах, возможна внезапная слепота на один глаз в связи с окклюзией центральной артерии сетчатки и развитием атрофии зрительного нерва.
5. Поражение сердца обусловлено патологическими изменениями восходящего отдела аорты (уплотнение, расширение). У больных часто формируется недостаточность клапана аорты, появляются признаки стенокардии в связи с нарушением кровообращения в коронарных артериях, возможно развитие инфаркта миокарда. У 50% больных имеется миокардит, приводящий к развитию хронической недостаточности кровообращения.
6. Артериальная гипертензия имеется у 50% больных, что обусловлено ишемией почек, ЦНС.
7. Поражение брюшной аорты приводит к снижению кровоснабжения нижних конечностей, болям в ногах при ходьбе, появлению систолического шума на аорте.
8. Поражение почечных артерий проявляется протеинурией, реже — гематурией, возможно развитие тромбоза.
9. Поражение легочной артерии проявляется болями в грудной клетке, одышкой, ЭКГ-признаками легочной гипертензии.
Лабораторные и инструментальные данные:
1. Общий анализ крови: умеренная анемия, лейкоцитоз, увеличение СОЭ.
2. Биохимический анализ крови: уменьшение уровня альбуминов, у-глобулинов, серомукоида, гаптоглобина, холестерина, липопротеиновых фракций.
3. Определение антигенов HLA. ИИ крови: возможно повышение уровня иммуноглобулинов, в редких случаях обнаруживается РФ.
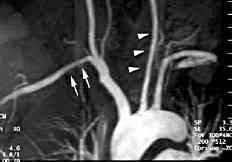
4. Ультразвуковое сканирование сосудов, ангиография выявляют снижение кровотока в соответствующих артериях.
5. Реоэнцефалография выявляет снижение кровоснабжения мозга, электроэнцефалография — снижение функциональной способности мозга.
Лейкоцитоз. Лимфоцитопения. Нейтрофилез. Одышка. Рассеянность. Слабость в руках. Слабость мышц (парез). Увеличение СОЭ.
Болезнь Такаясу
Причины
Этиология болезни Такаясу не представляется ясной. В настоящее время принято считать, что в основе заболевания лежит воспалительный процесс всех слоев стенки аорты или ее ветвей (панаортит, панартериит). В патогенезе заболевания важное значение имеют аутоиммунные процессы, в частности образование аутоантител к аортальным антигенам с развитием воспалительного процесса, последующим склерозом и облитерацией просвета сосудов.
Лечение
Лечение синдрома Такаясу предполагает применение кортикостероидов с цитостатиками или без них. Лечение зависит от активности заболевания. Для оценки активности болезни такаясу можно пользоваться критериями, предложенными Kerr и сотр. Активным считается процесс, для котрого характерно появление или ухудшение двух или большего числа следующих симптомов:
• Системные проявления: лихорадки, артралгии.
• Повышение СОЭ.
• Признаки ишемии, воспаления стенки сосуда — перемещающаяся хромота, ослабление или изчезновение пульса, шум над артерией, каротидиния, ассиметрия артериального давления на правых и левых конечностях.
• Типичные ангиографические признаки.
В активной фазе заболевания основой терапии являются кортикостероиды. Кортикостероиды принимаются перорально в дозе 1 мг/кг (преднизолон), их доза постепенно снижается по мере облегчения симптомов. Может понадобиться длительное применение этих препаратов в небольшой дозе. При этом следует помнить о профилактике остеопороза. При неэффективности горомнальной терапииу небольшого числа пациента приходится добавлять к лечению цитостатики. Цитостатики также применяются для снижения дозы глюкокортикоидов при хроническом течении заболевания. Цитостатики при их эффективности принимаются в течение года после достижения ремиссии, затем их доза постепенно снижается вплоть до отмены.
• Метотрексат — 7,5-25 мг/кг в неделю.
• Азатиоприн — 1-2 мг/кг/сут.
• Циклофосфамид — 2 мг/кг/сут (примекняется у пациентов с натбюолее тяжелым течением и в рефрактерных случаях).
По данным небольших неконтролированных исследований, хорошим дополнением к кортикостероидам при неэффективности традиционной терапии можно считать препараты-антагонисты фактора некроза опухолей (анти-ФНО, или анти-TNF): этанерцепт (25 мг дважды в неделю) и инфликсимаб (3 мг/кг в начале терапии, через 2 недели, 6 недель, а затем через каждые 8 недель). Планируется более крупное рандомизированное исследование этих препаратов при болезни Такаясу.
Следует подчеркнуть важность коррекции классических факторов риска сердечно-сосудитсых заболеваний: дислипидемии, гипертензии, вредных привычек. При васкулите также рекомендуется прием аспирина в низких дозах.
Хирургическое лечение критических стенозов артерий: ангиопластика или хирургическая реваскуляризация в период ремиссии. Показания к хирургическому лечению:
• стеноз почечной артерии с симптоматической артериальной гипертензией.
• стеноз коронарной артерии с ишемией миокарда.
• перемещающаяся хромота, ограничивающая повседневную активность.
• ишемия головного мозга.
• тяжелая коарктация аорты, недостаточность аортального клапана, аневризма грудного или брюшного отдела аорты более 5 см в диаметре.
Чрескожная коронарная ангиопластика у значительного числа пациентов через 1-2 года сопровождается рестенозом. Аортокоронарное шунтирование характеризуется лучшими долгосрочными результатами.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Неспецифический аортоартериит (синдром дуги аорты, болезнь Такаясу, болезнь отсутствия пульса) — деструктивно-продуктивный сегментарный аортит и субаортальный панартериит богатых эластическими волокнами артерий с возможным поражением их коронарных и лёгочных ветвей.
Код по МКБ 10
М31.4 Синдром дуги аорты (Такаясу).
Эпидемиология болезни Такаясу
Неспецифический аортоартериит начинается чаще в возрасте от 10 до 20 лет, преимущественно болеют лица женского пола. В подавляющем числе наблюдений первые симптомы болезни появляются в возрасте 8-12 лет, но возможно начало болезни и в дошкольном возрасте.
Заболевание наиболее распространено в странах Юго-Восточной Азии и Южной Америки, однако случаи болезни Такаясу регистрируют в различных регионах. Ежегодная заболеваемость варьирует от 0,12 до 0,63 случая на 100 000 населения. Чаще болеют девочки-подростки и молодые женщины (до 40 лет). Отмечены случаи НАА у детей и пожилых.
 [1], [2], [3], [4], [5]
[1], [2], [3], [4], [5]
Причины болезни Такаясу
Этиологический агент данного заболевании неизвестен. Выявлена связь заболевания со стрептококковой инфекцией, обсуждается роль микобактерий туберкулеза.
В настоящее время считается, что особое значение в развитии аутоиммунных нарушений имеет дисбаланс клеточного иммунитета. В крови у больных отмечается нарушение соотношения лимфоцитов; увеличивается содержание CD4+ Т-лимфоцитов и снижается количество CD8+ Т-лимфоцитов, Отмечено увеличение количества циркулирующих иммунных комплексов, содержания эластин-пептидов и повышение активности эластазы, катепсина G, увеличение экспрессии антигенов МНС I и II.
Патоморфологические изменения наиболее выражены в местах отхождения артерий от аорты. В средней оболочке наблюдают очаги некроза, окруженные клеточными инфильтратами, состоящими из лимфоидных клеток, плазмоцитов, макрофагов и гигантских многоядерных клеток.
Что провоцирует болезнь Такаясу?
 [6], [7], [8]
[6], [7], [8]
Симптомы болезни Такаясу
Для ранних стадий болезни характерны лихорадка, ознобы, потливость по ночам, слабость, миалгии, артралгии, нарушение аппетита. На этом фоне должны настораживать признаки распространенной болезни сосудов (коронарных, мозговых, периферических), особенно с вовлечением верхних конечностей (отсутствие пульса).
Развернутая стадия болезни Такаясу проявляется поражением артерий, отходящих от дуги аорты: подключичных, сонных и позвоночных. На стороне поражения развивается повышенная утомляемость руки при нагрузке, ее похолодание, чувство онемения и парестезии, постепенное развитие атрофии мышц плечевого пояса и шеи, ослабление или исчезновение артериального пульса, снижение АД, систолический шум на общих сонных артериях. Характерны также боли в шее, по ходу сосудов и болезненность их при пальпации вследствие прогрессирующих процессов воспаления сосудистой стенки, транзиторные ишемические атаки, преходящие нарушения зрения.
Значительно реже появляются симптомы, которые обусловлены поражением артерий, отходящих от брюшного отдела аорты: развитие вазоренальной АГ злокачественного течения, приступы «брюшной жабы», обусловленные поражением мезентериальных артерий, возникновение синдромов кишечной диспепсии и мальабсорбции.
При НАА поражение коронарных сосудов (коронариит) встречается у 3/4 больных; его особенность состоит в поражении устья венечных сосудов в 90% случаев, при этом дистальные отделы затрагиваются реже. Описано начало заболевания с изолированного стеноза венечной артерии с клиникой острого коронарного синдрома или инфаркта миокарда (ИМ), нередко без характерных ЭКГ-изменений. Коронариит может также проявляться развитием ишемической ДКМП с диффузным снижением сократимости сердца вследствие гибернации миокарда. Часто описывают поражение восходящего отдела аорты — уплотнение в сочетании с дилатацией и образованием аневризм. У больных НАА нередко формируется аортальная регургитация из-за дилатации корня аорты и/или аортита. АГ встречается в 35-50% случаев и может быть обусловлена вовлечением почечных артерий или развитием гломерулонефрита, реже — формированием коарктации аорты или ишемией сосудодвигательного центра на фоне васкулита сонных артерий. ХСН при артериите Такаясу возникает вследствие АГ, коронариита и аортальной регургитации. Описаны случаи тромбоза полостей сердца, а также поражения миокарда с развитием миокардита, подтвержденного при эндомиокардиальной биопсии обнаружением некроза кардиомиоцитов, мононуклеарной инфильтрацией и ассоциированного с активной фазой заболевания.
Симптомы болезни Такаясу
Классификация болезни Такаясу
В соответствии с характером деформации выделяют стенотический, деформирующий либо сочетанный (сочетание аневризм и стеноза) варианты неспецифического аортоартериита. По локализации поражения различают 4 типа неспецифического аортоартериита.
Типы неспецифического аортоартериита по локализации поражения
Типы | Локализация |
I | Дуга аорты и отходящие от неё артерии |
I | Нисходящий, брюшной отделы аорты, чревная, почечная, бедренная и другие артерии |
III | Смешанный вариант {распространённое поражение сосудов области дуги и других отделов аорты) |
IV | Поражение лёгочных артерий, сочетающееся с любым из трёх типов |
 [9], [10], [11], [12]
[9], [10], [11], [12]
Диагностика болезни Такаясу
Лабораторные изменения: нормохромная нормоцитарная анемия, небольшое увеличение количества тромбоцитов, гипер-у-глобулинемия, увеличение СОЭ, концентрации фибриногена, а2-глобулинов, циркулирующих иммунных комплексов, ревматоидного фактора. Увеличение концентрации СРБ более тесно связано с активностью заболевания, чем СОЭ. У 20-35% больных обнаруживают аФЛ (IgG, IgМ), ассоциированные с наличием окклюзии сосудов, артериальной гипертензией, поражением клапанов. В анализе мочи выявляют умеренную протеинурию, микрогематурию.
Из инструментальных методов применяют офтальмоскопию, отмечают ангиопатию сосудов глазного дна, оценивают остроту зрения (как правило, она снижается).
Основным методом инструментальной диагностики при болезни Такаясу служит артериография. С ее помощью подтверждают диагноз, а также оценивают состояние сосудов в динамике. Необходимо исследование всей аорты: изменения проявляются сужением длинных участков или окклюзией артерий, области аорты и устьев ее висцеральных ветвей. Используют также допплеровское ультразвуковое ангиосканирование и МРТ. Их преимущество — в способности диагностировать заболевание на ранней стадии. Гистологически болезнь Такаясу проявляется пан артериитом с локализацией инфильтрата преимущественно в адвентиции и наружных слоях меди, однако если результаты ангиографии и клинические симптомы типичны, то биопсия сосуда не требуется.
Классификационные критерии болезни Такаясу (Arend W. et al., 1990)
- Возраст больных (дебют заболевания
- Синдром перемежающейся хромоты конечностей — слабость и неприятные ощущения, болезненность в нижних конечностях при ходьбе.
- Ослабление пульса на плечевой артерии — ослабление или отсутствие пульсации на одной или обеих плечевых артериях.
- Разница АД на плечевых артериях больше 10 мм рт.ст.
- При аускультации — шум над подключичной артерией с одной или двух сторон или над брюшной аортой.
- Ангиографические признаки — сужение просвета аорты и крупных ее ветвей вплоть до окклюзии или дилатация, не связанные с атеросклеротическим поражением или патологией развития.
Наличие трех и более любых критериев служит основанием для достоверного диагноза «болезни Такаясу».
Дифференциальную диагностику проводят с другими системными воспалительными заболеваниями, в том числе АФС, инфекциями (инфекционный эндокардит, сифилис и др.), злокачественными новообразованиями (в том числе лимфопролиферативными заболеваниями), атеросклерозом крупных сосудов.
Диагностика болезни Такаясу
 [13], [14], [15]
[13], [14], [15]
Какие анализы необходимы?
Лечение болезни Такаясу
Лечение направлено на подавление воспаления в сосудистой стенке, иммунопатологических реакций, предотвращение осложнений, компенсирование симптомов сосудистой недостаточности.
Больные артериитом Такаясу чувствительны к глюкокортикоидам. Рекомендуемая схема лечения — преднизолон в дозе 40-60 мг/сут в течение 1 мес с последующим постепенным снижением, поддерживающая доза 5-Ш мг/сут не менее 2-3 лет. При недостаточной эффективности монотерапии улучшение может наступить при комбинации низких доз глюкокортикоидов и цитостатиков. Предпочтение отдают метотрексату (7.5-15 мг/нед). Циклофосфамид (циклофосфан) применяют в тяжелых случаях с высокой активностью воспалительного процесса. В резистентных к лечению случаях проводят пульс-терапию циклофосфамидом 1 раз в месяц в сроки от 7 до 12 мес.
Некоторым больным необходимо либо чрескожное транслюминальное вмешательство с целью реваскуляризации, либо хирургическое протезирование резко стенозированных участков сосудов или установка протеза аортального клапана. Показание к хирургическому лечению — стеноз артерии более чем на 70% с признаками ишемии. При стенозе коронарных артерий делают операцию аортокоронарного протезирования.
Обязательны антигипертензивные препараты (при артериальной гипертензии), антикоагулянты (для профилактики тромбозов), по показаниям — статины, антиостеопоретические средства, антиагреганты,
В случаях не купируемой хирургически вазоренальной АГ возможно применение бета-адреноблокаторов, ингибиторов АГ1Ф, однако они противопоказаны при двустороннем стенозе почечных артерий.
Как лечится болезнь Такаясу?
Профилактика болезни Такаясу
Первичная профилактика не разработана. Вторичная профилактика заключается в предупреждении обострений, санации очагов инфекций.
Прогноз болезни Такаясу
Проводимое адекватное лечение способствует достижению уровня 5-10-15-летпей выживаемости у 80-90% больных.
Из осложнений наиболее часто причиной смерти служат инсульты — 50%, инфаркт миокарда — 25%, разрыв аневризмы аорты — 5%. К. Ishikawa выделяет 4 основные группы осложнений, ретинопатия, артериальная гипертензия, аортальная недостаточность и аневризмы (главным образом, аневризма аорты). Прогноз у больных с данными осложнениями значительно хуже. Так, 5-летняя выживаемость у больных, имеющих хотя бы два из этих синдромов, составляет 58%,
История вопроса
В 1908 г. японский офтальмолог М. Такаясу сообщил о необычных изменениях сосудов сетчатки при обследовании им молодой женщины. В том же году К. Ohnishi и К. Kagoshimu отметили похожие изменения глазного дна у своих больных, что сочеталось с отсутствием пульсации лучевой артерии. Термин «болезнь Такаясу» был внедрен только в 1952 г.
 [16], [17], [18], [19], [20], [21]
[16], [17], [18], [19], [20], [21]
Источник
