Синдром свита острый фебрильный нейтрофильный дерматоз

Синдром Свита (синонимы — острый фебрильный нейтрофильный дерматоз, острый лихорадочный дерматоз; МКБ-Х 10.L98.2) — редкое заболевание из группы нейтрофильных дерматозов, характеризующееся рецидивирующим течением, болезненными ярко-красными папулами и воспалительными бляшками, сосцевидными возвышениями, лихорадкой, артралгией и нейтрофильным лейкоцитозом. Болеют чаще женщины в возрасте 30—60 лет. Синдром Свита также наблюдается в молодом возрасте и у детей [1, 2]. Самые юные пациенты — братья, у которых дерматоз развился на 10-й и 15-й день жизни [3].
Это заболевание имеет три клинические формы: классическую, или идиопатическую, ассоциированную с онкологическими заболеваниями и лекарственную (табл. 1) [2, 3].
Классический вариант синдрома Свита может ассоциироваться с инфекцией верхних дыхательных путей или желудочно-кишечного тракта, а также с беременностью [2—4]. При синдроме Свита, ассоциированном с онкологическим заболеванием крови, преобладания женщин не наблюдается, что чаще связано с острым миелогенным лейкозом. Среди сóлидных опухолей часто встречается рак молочной железы и желудочно-кишечного тракта [5]. Лекарственный вариант синдрома Свита чаще развивается после приема гранулоцитарного колониестимулирующего фактора [6, 7]. Однако есть данные о возникновении синдрома Свита при употреблении других лекарственных средств, таких как миноциклин, гидралазин, фуросемид [1].
На патогенез синдрома Свита влияют многие факторы. Предполагается, что в основе заболевания лежит септический процесс, сопровождающийся лихорадкой и периферическим лейкоцитозом. Этиологическим фактором может являться бактериальная инфекция, поскольку у большинства пациентов с классической формой синдрома Свита за 1—3 нед до развития кожных проявлений наблюдаются инфекция верхних дыхательных путей или ангина, которые протекают с лихорадкой. Другим аргументом в пользу бактериальной инфекции является улучшение состояния пациентов с синдромом Свита, развившемся на фоне иерсиниоза при приеме системных антибиотиков [2—4].
Синдром Свита может развиться при реакции гиперчувствительности к бактериальным, вирусным или опухолевым антигенам. На это указывают гистопатологические изменения и течение заболевания. Данная гипотеза подтверждается быстрым уменьшением выраженности симптомов и разрешением кожных очагов в ответ на кортикостероиды [3, 8].
Прямую или косвенную роль в развитии симптомов и очагов могут играть цитокины. Потенциальными цитокинами, участвующими в патогенезе синдрома Свита, считаются гранулоцитарно-макрофагально колониестимулирующий фактор, интерфероны, интерлейкин-1, -3, -6 и -8 [2, 3].
Кожные высыпания обычно сопровождаются высокой лихорадкой и лейкоцитозом. Лихорадка может не только предшествовать поражению кожи, но и возникать одновременно с высыпаниями и сохраняться в течение всего периода существования дерматоза. К другим признакам синдрома Свита относятся артралгия, головная боль и миалгия [1—3].
Высыпания располагаются чаще всего на лице, шее, руках и ногах; кожа туловища поражается реже. Кожные очаги при синдроме Свита возникают в форме болезненных, красных или лилово-красных папул или узлов. Высыпания могут появляться в виде единичного очага или множественных поражений и часто располагаются асимметрично. Выраженный отек очагов приводит к тому, что они выглядят прозрачными и напоминают везикулы; это состояние описывается как иллюзия везикуляции. На более поздних стадиях в центре этих образований начинается разрешение, которое приводит к картине кольцевидных или дугообразных очагов. Очаги могут быть буллезными, подвергаться изъязвлению у пациентов с синдромом Свита, развившимся на фоне онкологического заболевания. Высыпания увеличиваются в течение дней и недель, а затем могут сливаться и образовывать бляшки неправильной формы с четкими границами. Очаги разрешаются спонтанно или после лечения, не оставляя рубцов. Примерно у 1/3—2/3 пациентов возможны рецидивы заболевания, при этом сыпь обычно возникает на том же самом месте [2, 3]. С дерматозом ассоциируется патергия кожи, которая проявляется, когда очаги синдрома Свита развиваются на месте повреждения кожных покровов. К таким местам относятся участки проведения процедур, например биопсий, венозных пункций [2, 3]. Сюда же относят места укусов насекомых и кошачьих царапин [2, 3], зоны проведения лучевой терапии [2].
Синдром Свита может развиваться как пустулезный дерматоз [2—4]. Очаги появляются в форме крошечных пустул, расположенных поверх папул, или же в форме пустул на эритематозном фоне [2].
Кожные очаги при подкожном синдроме Свита обычно имеют вид эритематозных болезненных узлов на конечностях [2, 8]. Они часто имитируют узловатую эритему, для установления точного диагноза необходимо патогистологическое исследование.
К внекожным проявлениям при синдроме Свита относят поражение костей, центральной нервной системы, органов зрения и слуха, почек, кишечника, печени, сердца, легких, полости рта, мышц и селезенки [2—4]. Имеются данные о связи дерматоза и стерильного остеомиелита у детей. Частота поражения глаз при классическом синдроме Свита вариабельна, а при ассоциированной с онкологическим заболеванием форме дерматоза, так же как и при лекарственной, глаза поражаются редко. В свою очередь поражение слизистой оболочки полости рта в виде язв чаще наблюдается у пациентов с синдромом Свита, ассоциированным с гематологическими заболеваниями, и редко у больных классической формой синдрома [2—5].
Диагностические критерии синдрома Свита представлены в табл. 2 [9].
Для постановки диагноза необходимо наличие двух главных и двух дополнительных критериев.
Диагностика синдрома Свита в практике дерматолога сопряжена со значительными трудностями. За пациентами наблюдают по поводу других заболеваний кожи (многоформной эритемы, токсикодермии, узловатой эритемы, панникулита и др.).
Приводим наше наблюдение.
Больная М., 49 лет, обратилась в районный КВК с жалобами на повышение температуры до 39 °С, озноб, недомогание, головную боль, высыпания.
За 1 мес до появления высыпаний перенесла острую респираторную вирусную инфекцию. Госпитализирована в хирургическое отделение центральной районной больницы, где получала следующее лечение: цефазолин по 1,0 мл внутримышечно 2 раза в сутки в течение 2 дней; с 3-х суток — преднизолон, 30 мг внутривенно капельно; цефтриаксон внутривенно 3 раза в день. Температура снизилась через 1 сут до субфебрильной.
С диагнозом многоформная экссудативная эритема направлена в Гомельский областной клинический кожно-венерологический диспансер (ГОККВД), в условиях стационара получала преднизолон (90 мг/сут), юнидокс солютаб 100 мг (по 1 таблетке 2 раза в сутки), раствор дипроспана (1,0 мл внутримышечно на 6-е сутки стационарного лечения). На 3-и сутки лечения преднизолоном высыпания стали регрессировать. На 8-е сутки больная выписана с улучшением.
Через 3 сут пациентка отметила новые высыпания на тех же местах, болезненные при надавливании. Повторно поступила в ГОККВД. Назначено лечение: преднизолон 90 мг внутримышечно утром, преднизолон по 5 мг 4 таблетки в обед, следующие 2 сут — преднизолон 60 мг внутримышечно утром, затем последующие 2 сут — преднизолон 30 мг внутримышечно утром; магния сульфат, клемастин, калия оротат. Наружно применяли мазь синафлан. На 2—3-и сутки лечения высыпания стали регрессировать. На 16-е сутки больная выписана из стационара (доза преднизолона — на 20 мг).
Через несколько дней отметила обострение процесса (появление болезненных при пальпации высыпаний практически на тех же местах, боли в голеностопных суставах). Проконсультирована по телефону врачом-дерматологом КВК. Назначен преднизолон (40 мг/сут со снижением дозы и полной отменой в течение 2 мес). На 2-е сутки после приема 40 мг преднизолона высыпания стали регрессировать, болезненность в голеностопных суставах прошла. В процессе лечения при приеме 20 мг преднизолона пациентка отметила новое обострение.
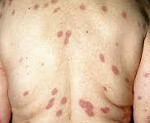
При осмотре: патологические изменения кожи носят распространенный характер. Элементы сыпи склонны к группировке, в некоторых регионах расположены асимметрично. На коже лица, преимущественно лба, век правого глаза, височной области (рис. 1), Рисунок 1. Асимметричные высыпания на коже лица. груди, верхней части спины (рис. 2 и рис. 3),
Рисунок 1. Асимметричные высыпания на коже лица. груди, верхней части спины (рис. 2 и рис. 3), Рисунок 2. Высыпания на коже спины в виде псевдовезикул.
Рисунок 2. Высыпания на коже спины в виде псевдовезикул. Рисунок 3. При пальпации высыпания плотные, болезненные. кистей (рис. 4),
Рисунок 3. При пальпации высыпания плотные, болезненные. кистей (рис. 4), Рисунок 4. На коже указательного пальца правой кисти — плотная и болезненная бляшка красного цвета, возникшая после микротравмы (феномен патергии). правой голени определяются папулы, бляшки красного и красно-синюшного цвета, «сочные» на вид, некоторые — псевдовезикулярные (напоминают везикулу или пузырь), в том числе с корочкой в центральной части, болезненные и плотные при пальпации.
Рисунок 4. На коже указательного пальца правой кисти — плотная и болезненная бляшка красного цвета, возникшая после микротравмы (феномен патергии). правой голени определяются папулы, бляшки красного и красно-синюшного цвета, «сочные» на вид, некоторые — псевдовезикулярные (напоминают везикулу или пузырь), в том числе с корочкой в центральной части, болезненные и плотные при пальпации.
На основании анамнеза, жалоб, клинических проявлений предположительно был выставлен диагноз синдрома Свита. Для его уточнения с согласия больной под местной анестезией из очага поражения на плече произведена биопсия кожи.
Результаты патогистологического исследования(рис. 5—9). Рисунок 5. Обзорная фотография пораженного участка кожи.
Рисунок 5. Обзорная фотография пораженного участка кожи. Рисунок 6. Эпидермис интактен. Густоклеточная полиморфноядерная инфильтрация дермы.
Рисунок 6. Эпидермис интактен. Густоклеточная полиморфноядерная инфильтрация дермы. Рисунок 7. Формирование субэпидермальных пузырей с выходом в них нейтрофилов.
Рисунок 7. Формирование субэпидермальных пузырей с выходом в них нейтрофилов. Рисунок 8. Диффузная лейкоклазия (ядерная пыль в виде мелких гиперхромных фрагментов неправильной формы) среди клеточного инфильтрата.
Рисунок 8. Диффузная лейкоклазия (ядерная пыль в виде мелких гиперхромных фрагментов неправильной формы) среди клеточного инфильтрата. Рисунок 9. Выраженная полиморфноядерная инфильтрация, локализующаяся преимущественно в сосочковом слое дермы. Эпидермис в воспалительный процесс не вовлечен. Слабовыраженный акантоз, очаговая вакуолизация клеток шиповатого слоя. Определяются очаговые мелкофокусные субэпидермальные пузыри с выходом нейтрофилов в их просвет. Дерма: сосочковый слой дермы разрыхлен, отечен; выраженная полиморфноклеточная инфильтрация как диффузно, так и периваскулярно; инфильтрат проникает в гиподерму. В клеточном составе инфильтрата — одинаковое количество лейкоцитов и лимфоцитов, меньше мононуклеаров. Диффузно по инфильтрату наблюдается лейкоклазия. Заключение: гистологическая картина соответствует синдрому Свита.
Рисунок 9. Выраженная полиморфноядерная инфильтрация, локализующаяся преимущественно в сосочковом слое дермы. Эпидермис в воспалительный процесс не вовлечен. Слабовыраженный акантоз, очаговая вакуолизация клеток шиповатого слоя. Определяются очаговые мелкофокусные субэпидермальные пузыри с выходом нейтрофилов в их просвет. Дерма: сосочковый слой дермы разрыхлен, отечен; выраженная полиморфноклеточная инфильтрация как диффузно, так и периваскулярно; инфильтрат проникает в гиподерму. В клеточном составе инфильтрата — одинаковое количество лейкоцитов и лимфоцитов, меньше мононуклеаров. Диффузно по инфильтрату наблюдается лейкоклазия. Заключение: гистологическая картина соответствует синдрому Свита.
Результаты лабораторных исследований. Общий анализ крови: эритроциты — 4,08×1012 г/л, гемоглобин — 132 г/л, лейкоциты — 10×109 г/л, нейтрофилы: палочкоядерные — 15, сегментоядерные — 71; лимфоциты — 12, моноциты — 1, эозинофилы — 1, скорость оседания эритроцитов — 24 мм/ч. Таким образом, в анализе мочи отклонений от нормы не выявлено. Биохимические показатели: глюкоза крови — 4,0 ммоль/л, белок общий — 66 г/л, билирубин общий — 7,6 мкмоль/л, аланинаминотрансфераза — 37 ЕД, аспартатаминотрансфераза — 29 ЕД, С-реактивный белок — отрицательный, серомукоид 0,23 г/л. Серологическое исследование на токсоплазмоз: IgM к токсоплазме гондии – не выявлен, IgG более 200 МЕ/мл. LE-клетки не обнаружены (3 раза). Антинуклеарные антитела не выявлены.
Проведены консультации терапевта, гематолога, гинеколога, маммолога, инфекциониста, проктолога, эндокринолога.
Рентгенография органов грудной клетки: органы грудной клетки без патологии. Фиброгастродуоденоскопия: гастрит хронический поверхностный, ремиссия. Колоноскопия: хронический поверхностный левосторонний колит. Ультразвуковое исследование (УЗИ) молочныхжелез: признаки диффузной мастопатии. УЗИ яичников: единичные кисты в яичниках. УЗИ щитовидной железы: многоузловой зоб.
Учитывая течение заболевания, пациентки рекомендовано 1 раз в 6 мес углубленное обследование для исключения онкологической патологии и системных заболеваний крови.
Системная терапия синдрома Свита приведена в табл. 3 [2].
Терапия кортикостероидами в настоящее время является основным методом лечения синдрома Свита [1, 2, 10]. Системные кортикостероиды позволяют уменьшить выраженность симптомов и способствуют разрешению очагов. Пациентам с резистентной формой заболевания может потребоваться ежедневная внутривенная пульс-терапия метилпреднизолоном. Местное или внутриочаговое применение кортикостероидов эффективно при лечении хорошо отграниченных очагов [11].
Системные препараты II линии применяются после лечения препаратами выбора I линии, которые не оказали эффекта.
У некоторых пациентов с синдромом Свита состояние улучшалось после приема системных антибиотиков. Это были пациенты с воспалительными заболеваниями кишечника (получали метронидазол) [2, 4, 10] и больные с сопутствующей иерсиниозной или хламидийной инфекцией [2, 10]. Кроме того, в отдельных случаях описано эффективное лечение синдрома Свита другими препаратами: интерфероном-α [2, 11], ацитретином [2, 10], инфликсимабом [2], пентоксифиллином [2, 11]. Симптомы и очаги у некоторых больных с классической формой заболевания разрешаются без лечения.
У пациентов с синдромом Свита на фоне онкологического заболевания успешное лечение рака иногда приводит к разрешению дерматоза [5]. Подобным же образом отмена провоцирующего лекарства у пациентов с лекарственным синдромом Свита обычно влечет за собой разрешение синдрома [12].
Синдром Свита может рецидивировать как после спонтанной ремиссии, так и после клинического разрешения, достигнутого в результате проведенной терапии. Рецидивы синдрома Свита чаще встречаются у онкологических пациентов. Повторное возникновение дерматоза может указывать на паранеопластический синдром.
Источник
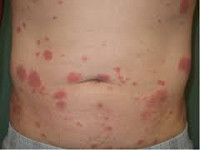
Синдром Свита – одна из форм нейтрофильного дерматоза, которая характеризуется островоспалительным рецидивирующим течением. Основными проявлениями данного заболевания являются бляшки розового или ярко-красного цвета, лихорадочное состояние, нейтрофилия, боли в суставах. Диагностика синдрома Свита производится на основании клинической картины, гистологического исследования кожи, лабораторных анализов (ОАК, биохимическое исследование, ИФА). В настоящий момент этиотропное лечение не разработано, применяется противовоспалительная терапия кортикостероидами и нестероидными противовоспалительными средствами.
Общие сведения
Синдром Свита (острый фебрильный нейтрофильный дерматоз) является довольно редким острым дерматологическим заболеванием, которое имеет волнообразное течение. Первым эту патологию выявил и описал Р. Свит в 1964-м году, с тех пор данный дерматоз носит его имя. Распространенность патологии 1-9 случаев на 1 млн. населения. В основном синдром Свита поражает лиц старшего возраста (средний возраст– 56 лет), встречается преимущественно у женщин – половое распределение составляет 3:1. По другим данным, более 90% всех заболевших составляют лица женского пола, причем описан случай развития патологии во время беременности. Замечена взаимосвязь между возникновением синдрома Свита и целым рядом других патологий – гематологических, инфекционных и эндокринных. Также описаны случаи, когда развитие нейтрофильного дерматоза предшествовало появлению злокачественных опухолей.
Синдром Свита
Причины синдрома Свита
Этиология синдрома Свита на сегодняшний день точно неизвестна, имеются предположения об иммунологической реакции нетипичного вида, при которой не происходит классической активации системы комплемента. Стимуляция иммунной системы предположительно производится бактериальными, опухолевыми или вирусными антигенами, которые формируют накапливающиеся в тканях комплексы. После этого возможно развитие реакции сверхчувствительности по типу Артюса и прямое воздействие на воспалительные клетки с выделением значительного количества медиаторов. Гистохимическими исследованиями было выявлено, что в кожных бляшках при синдроме Свита наблюдается значительное (в десятки и сотни раз) повышение концентрации интерлейкина-6 и колониестимулирующего фактора гранулоцитов. Однако это может быть обусловлено острым воспалением, имеющим место при подобном поражении дермы.
В большинстве случаев синдром Свита возникает вскоре после перенесенной острой респираторной вирусной инфекции. Также в качестве провоцирующего дерматоз фактора могут выступать стрептококковые поражения, иерсиниоз, неспецифический язвенный колит, аутоиммунные заболевания (в частности, тиреоидит Хашимото, болезнь Крона). Примерно в 20% случаев синдром Свита является паранеопластической реакцией на наличие злокачественного гематологического заболевания (острого миелоидного лейкоза) или солидных опухолей молочной железы, ЖКТ, мочеполовых органов. В дерматологии довольно часто встречаются больные дерматозом такого типа, которые перенесли онкологические заболевания в прошлом.
Классификация синдрома Свита
В настоящее время изучено несколько форм синдрома Свита, которые различаются между собой факторами, провоцирующими развитие патологии.
- Классическая или идиопатическая форма – является наиболее распространенной (почти 80% больных), возникает вскоре после респираторного заболевания или на фоне аутоиммунных поражений, иерсиниоза, неспецифического язвенного колита.
- Синдром Свита, ассоциированный с паранеоплазией – более редкая форма (менее 20% от всех заболевших), наиболее часто возникает при миелобластном лейкозе и других злокачественных гематологических заболеваниях. Также может развиться по причине рака груди или опухоли желудочно-кишечного тракта. В некоторых случаях развитие дерматоза наступает через много лет после лечения и ремиссии онкологического заболевания.
- Синдром Свита, вызванный приемом некоторых лекарств – самый редкий тип заболевания, может возникать на фоне приема гранулоцитарного колониестимулирующего фактора. Имеются отдельные указания на появление дерматоза после приема фуросемида, миноциклина и гидралазина.
Симптомы синдрома Свита
Первым признаком синдрома Свита служит появление на поверхности кожи папул диаметром 2-8 миллиметров. Пятна ярко-красного цвета, располагаются на руках, груди, шее. Затем через 2-3 дня присоединяется значительное повышение температуры (до 40 градусов), лихорадка, боли в суставах. Продолжается образование папул, которые через 7-10 дней после появления первых симптомов синдрома Свита начинают сливаться в бляшки неправильной формы диаметром до 7-ми сантиметров. Кожный зуд в местах появления высыпаний на всем протяжении заболевания имеет среднюю интенсивность или не наблюдается совсем. В редких случаях множественные папулы возникают сразу на всей поверхности тела, что свидетельствует о генерализованной форме синдрома Свита.
Со временем, на фоне лечения или самопроизвольно, бляшки начинают разрешаться – снижается отечность кожи, уменьшается интенсивность окраски. Как правило, при синдроме Свита подобные процессы начинаются в центре бляшек, поэтому на некоторое время они принимают кольцевидную форму, а затем имеют вид дуг. После полного затухания воспалительных процессов на месте высыпаний часто остаются участки гиперпигментаций кожи, сохраняющиеся длительное время. Синдром Свита характеризуется рецидивирующим течением, поэтому возможно возобновление артралгии и лихорадки, новое появление папул и бляшек на тех же участках, которые были поражены ранее.
Диагностика синдрома Свита
Главными методами диагностики синдрома Свита являются дерматологический осмотр, общий и биохимический анализ крови, в некоторых случаях производят биопсию кожи в области поражения. При осмотре врачом-дерматологом выявляется диссеминированный характер высыпаний, однако их распределение, как правило, симметричное. Обнаруживается наличие папул и бляшек на разных этапах своего развития. Возможно наличие гиперпигментированных участков кожи, которые остались от прошлых атак синдрома Свита. При пальпации в строении бляшек выявляется более плотный валик по краям образования. Объективно также обнаруживается повышенная температура тела, больные жалуются на боли в суставах.
Общий анализ крови при синдроме Свита показывает выраженный нейтрофильный лейкоцитоз – общее количество лейкоцитов может достигать 10-12х109/л, из них доля нейтрофилов всех типов составляет 60-70%. Также нередко наблюдается повышенный уровень моноцитов, ускорение скорости оседания эритроцитов. Биохимический анализ выявляет незначительное повышение уровня печеночных ферментов (АСТ и АЛТ), иногда снижение общего белка. Кроме того, при наличии синдрома Свита имеет смысл провести исследование на уровень основных онкомаркеров, антител к иерсиниозу и стрептококковым инфекциям – в ряде случаев эти тесты могут быть положительными.
При гистологическом изучении тканей кожных бляшек, возникающих при синдроме Свита, наблюдается неизмененный эпидермис, отек дермы, расширение капилляров и нейтрофильная инфильтрация. Дифференциальную диагностику следует проводить с крапивницей, узловатой и многоформной экссудативной эритемой, иногда системной красной волчанкой.
Лечение, прогноз и профилактика синдрома Свита
Этиотропной терапии синдрома Свита на сегодняшний момент не существует, лечение производят противовоспалительными препаратами – глюкокортикоидами (преднизолон), нестероидными противовоспалительными средствами (индометацин). У ряда больных отмечена положительная реакция на использование дапсона (противомикробное средство) и йодида калия. Наружно также назначают глюкокортикостероиды – в форме крема или мази, длительность лечения составляет 5-10 дней.
Прогноз синдрома Свита благоприятный, высыпания при правильно проведенном лечении быстро исчезают, оставляя после себя лишь участки повышенной пигментации, артралгия не возвращается после выздоровления. Однако существует риск рецидива заболевания, на тех же или новых областях тела. Кроме того, развитие синдрома Свита является поводом для обращения к онкологу и проведения комплексного обследования из-за риска наличия злокачественной опухоли или гематологической онкопатологии.
Источник
