Синдром сухого глаза в возрасте
Сухость глаз грозит тем, кто много времени проводит перед экраном компьютера или смартфона, — то есть практически всем нам.

Игорь Азнаурян
Врач-офтальмолог, академик АМТН, доктор медицинских наук. Главный врач сети глазных клиник «Ясный взор».
Современные офтальмологи выяснили , кто чаще всего страдает от синдрома сухого глаза. Это те, кто очень много времени проводит перед экранами гаджетов.
Возможно, многие даже не подозревают о своем диагнозе. Мы подскажем симптомы:
- ощущение песка и пыли в глазах;
- резь;
- жжение;
- беспричинное слезотечение;
- часто хочется потереть глаза.
Врачи проверяют сухость глаза другим способом — пробой Ширмера. Это обследование, которое показывает количество слезы. Под веки просовывают специальные бумажки, которые впитывают слезу. Это безболезненно, занимает минуту и даёт точный результат.
 Проба Ширмера
Проба Ширмера
Прежде чем обсуждать непосредственно причины сухости глаза, давайте разберёмся, каким он должен быть в норме. Полноценно увлажнённым — за это отвечает слеза, которая постоянно омывает глаз. И тут есть важный нюанс — качество слезы.
Да, и слёзы бывают качественными, а бывают не очень. В слезе есть два компонента: водный и жировой (липидный). Баланс этих компонентов — это и есть качественная слеза. Если баланс нарушается, возникает сухость глаз.
Теперь давайте разберёмся с причинами этого состояния.
Что вызывает синдром сухого глаза
1. Экраны гаджетов
Экран имеется в виду любой — компьютера, планшета или телефона. Если слишком долго смотреть в любой экран, глаз начинает сохнуть. Дело в том, что яркий свет заставляет нас сосредоточиться и вглядываться более внимательно. Мы слишком вовлечены, и глаза просто-напросто «забывают» моргать. Дело в том, что моргание — это безусловный рефлекс, мы о нём не задумываемся. И этот рефлекс замедляется, когда наше внимание чрезмерно приковано к чему-либо.
2. Сухой воздух
Сухой воздух у нас везде. В офисе и дома зимой работают батареи, а летом — кондиционер. И на улице: просто вспомните, каково это, гулять в жару — в горле-то сохнет, не то что в глазах.
Сухой воздух высушивает слезу, которая должна омывать глаз. И он ещё более опасен, чем экран компьютера.
Мало кто знает, что наша роговица (это прозрачная наружная оболочка глаза) не имеет кровеносных сосудов, то есть она питается за счёт слезы. Например, слеза должна доставлять ей кислород. А как она это сделает, если высыхает под воздействием сухого воздуха? Чем меньше кислорода и питательных веществ получает роговица, тем хуже её состояние.
3. Гормоны
Эта причина чисто женская. Во время климакса, который может начаться в довольно раннем возрасте, в организме женщины уменьшается количество эстрогенов. Эти гормоны влияют на обмен жиров. В том числе они уменьшают количество жировой составляющей слезы. Это значит, что изменяется консистенция слезы, она становится более жидкой, не может удержаться на глазу. В таких случаях у женщин может начаться беспричинное слезотечение.
4. Контактные линзы
Даже если вы не забываете снимать линзы на ночь, если меняете их каждый день и уверены в стерильности своих контейнеров, всё равно сухости глаз вам не избежать.
Долгое ношение линз = синдром сухого глаза. Это аксиома. Линзы нарушают слои слезы, ухудшают её качество и высушивают глаз.
В идеале стоит носить линзы не каждый день, а только по необходимости. Конечно, для человека с плохим зрением это просто невозможно. Заменить линзы на очки? Опять же, для многих это неудобно.
Поэтому при плохом зрении выхода два:
- Попросить врача прописать вам искусственную слезу и постоянно капать её в глаза.
- Сделать лазерную коррекцию зрения, если у вас нет противопоказаний, и забыть про линзы. Однако подготовка к операции должна пройти правильно — см. следующий пункт.
5. Лазерная коррекция зрения
Часто синдром сухого глаза обостряется после лазерной коррекции зрения. Но это происходит в том случае, если подготовку к коррекции провели неправильно. Перед операцией должны делать вышеупомянутую пробу Ширмера, тест на сухость глаза. И при необходимости провести лечение этого синдрома, но не каплями, а более эффективной лазерстимуляцией. Если эта технология соблюдается, то лазерная коррекция пройдёт без проблем.
6. Лекарства
Некоторые препараты вызывают сухость глаз. Это, как правило, антидепрессанты и оральные контрацептивы. Препараты влияют на гормональный фон, который, в свою очередь, влияет на жирную составляющую слезы. Слёзная плёнка теряет свою стабильность, и глаз сохнет. Параллельно с приёмом этих препаратов лучше использовать искусственную слезу.
7. Хронические заболевания: диабет, конъюнктивит, блефарит
Сахарный диабет, кроме множества других неприятных последствий, вызывает и сухость глаз. Но при правильной компенсирующей терапии такой проблемы не возникает.
При лечении конъюнктивита используют антибиотики, которые нарушают качество слезы. Поэтому после лечения этого заболевания обязательно нужно пролечиться и от синдрома сухого глаза.
Блефарит — хроническое воспаление век, которое тоже нарушает качество слезы. Пока его не вылечить, сухость глаз не пройдёт.
Как лечить синдром сухого глаза
- Применять капли с искусственной слезой. Однако самостоятельный выбор капель хотя и не принесёт вреда, но и пользы тоже: сейчас есть капли с разным составом, поэтому подходящие именно вам должен выбрать врач.
- Пройти лечение лазером. Современные офтальмологи лечат синдром сухого глаза не только каплями. Циркуляторная лазерстимуляция слёзных желёз — вид физиотерапии, который улучшает продукцию и состав слезы. Причём в отличие от капель одного курса лечения хватает минимум на полгода.
- Лечить сопутствующие заболевания, приводящие к синдрому сухого глаза.
- Купить увлажнитель воздуха.
- Ставить будильник через каждые 10 минут, когда работаете за компьютером. Это будет сигналом, что пора хорошенько поморгать.
- Для тех, кто носит контактные линзы, — сделать лазерную коррекцию зрения, если нет противопоказаний.
И напоследок напомню: антибликовые очки для работы за компьютером, очки с дырочками для расслабления — это всё успешный маркетинговый ход. Для глаз они абсолютно бесполезны.
Источник
Кто в группе риска
Из-за распространенности и устойчивого роста заболеваемости, синдром «сухого глаза» уже называют болезнью цивилизации и профессиональным заболеванием офисных работников, программистов и геймеров.
В группе риска: программисты, веб-разработчики, СЕО-специалисты, редакторы, дизайнеры, а также геймеры и поклонники социальных сетей, чатов и форумов. Также к категории людей, имеющих шанс приобрести синдром «сухого глаза» относятся автолюбители и заядлые путешественники. У людей старше 50 лет и носителей контактных линз риск возникновения ССГ намного выше.

Геймеры и программисты
Эти люди несут не виртуальные, а реальные риски. Среди самых частых факторов, провоцирующих сухость глаз — длительная работа за компьютером. Да, устаревшая технически и морально оргтехника, мониторы которой в прямом смысле губили глаза своим вредным излучением и мерцанием — давно в прошлом. Но это не значит, что длительная работа даже за современным компьютером стала совершенно безопасна для глаз. Так уж устроены глаза, что во время внимательного просмотра текста, работы с программным кодом и даже компьютерных игр человек реже моргает. А ведь именно во время мигательных движений по поверхности глаза распределяется слезная пленка, и при редком моргании она обновляется реже, а испаряется интенсивнее. В результате чего появляется сухость и дискомфорт глаз.
Офисные работники
Работа в условиях офиса также практически всегда связана с компьютером — соответственно, «белые воротнички» нередко страдают от сухости глаз по той же причине, что и другие активные пользователи современных гаджетов. Однако к редкому морганию в комфортных современных офисных кабинетах добавляется ещё и исключительная сухость воздуха. Причина — в климатической технике: кондиционерах, сплит-системах. Проходя сквозь них, воздух не только успевает охладиться или подогреться до комфортной температуры, но также стать сухим. Чрезмерно сухой воздух также способствует быстрому испарению влаги с поверхности глаза и является одним из провокаторов синдрома «сухого глаза».
Из-за систематического воздействия кондиционированного воздуха, электромагнитных излучений от офисной аппаратуры у людей любого возраста возникают «офисный», или «мониторный», синдромы. Усиливает эффект от агрессивного внешнего воздействия необходимость концентрации внимания на мониторах, что сокращает частоту моргания.

Люди с неидеальным зрением
Если есть проблемы со зрением (близорукость, дальнозоркость или астигматизм), для улучшения качества жизни современные люди часто прибегают к использованию контактных линз или операции (лазерная коррекция зрения). При этом, синдром «сухого глаза» — естественное следствие процедуры лазерной коррекции зрения. Также большинство носителей контактных линз жалуются на дискомфорт, рези и сухость глаз, особенно если речь идет о длительном ношении.

Те, кто решился на радикальные меры
Лазерная коррекция с каждым годом становится все популярнее: возможность раз и навсегда восстановить остроту зрения откровенно подкупает. Но, решаясь на лазерное вмешательство, нужно помнить: лазер в ходе операции как-бы «обжигает» ткани глаза, меняет, испаряет слезную пленку. Сухость глаз может стать естественным следствием такой манипуляции и беспокоить на протяжении нескольких месяцев.

Те, кто носит контактные линзы
С одной стороны, причинами развития синдрома «сухого глаза» может стать неправильно подобранные контактные линзы, нарушение правил ношения и ухода за ними. С другой, от синдрома «сухого глаза» не застрахованы даже пользователи высококачественных и правильно подобранных линз. Проблема в самой сути контактной коррекции зрения. Линза располагается непосредственно на поверхности глаза, и «разрезает» слезную пленку на две части. Части, которая оказывается под линзой, бывает недостаточно, чтобы в достаточной мере питать и увлажнять глазную поверхность. Та часть слезы, которая оказывается над линзой, быстрее испаряется, что в совокупности приводит к развитию синдрома «сухого глаза».
Линзы могут ощущаться на глазу, значительно раздражать его, способствовать развитию синдрома «сухого глаза» или инфекционных заболеваний, кроме того, многие виды линз затрудняют доступ кислорода к роговице. Все эти факторы могут способствовать развитию осложнений, которые в дальнейшем требуют серьезного лечения. К счастью, практически все проблемы контактной коррекции зрения можно решить, но для этого нужно вовремя обратиться к офтальмологу. Давайте рассмотрим эти проблемы подробнее.
Дискомфорт, раздражение при ношении контактных линз могут быть связаны как с неправильным подбором самих линз, так и с нарушением правил их ношения, режима ношения и замены линз.
Подбирать контактные линзы должен только врач-офтальмолог после соответствующего обследования. Оптики предлагают широчайший ассортимент самых разнообразных контактных линз, отличающихся как по материалу, силе преломления и кривизне, так и по режиму ношения, и пытаться разобраться в этом многообразии самостоятельно не стоит — это чревато неправильным выбором и, помимо недостаточно эффективной коррекции зрения, тем самым дискомфортом, «ощущением линзы» на глазу и развитием осложнений.
Люди старше 50 лет
Те, кому за…
Если вести экологичный для своего здоровья образ жизни, то можно избежать появления синдрома «сухого глаза» в молодом возрасте. Но у ССГ есть физиологические причины: старение и замедление клеточных процессов. С годами (обычно после 50 лет) гормональный фон изменяется, активность слезных желез снижается, что приводит к уменьшению выработки слезы, изменению ее состава. Все это также может приводить к хроническому ощущению сухости, раздражения глаз.
Почему в пожилом возрасте такое явление встречается чаще? Одна из причин — в изменении состава слезной жидкости.
Человеческая слеза кажется нам водой, в которой растворены какие-либо соли, которые и придают слезной жидкости специфический, солоновато-горький вкус. Однако на самом деле компонентов слезы намного больше, к тому же слеза имеет сложную упорядоченную структуру – 3 слоя.
Средний, так называемый водный слой, это действительно вода, в которой растворены микроэлементы, а также содержится определенное количество белка, ферментов. Слезу для увлажнения глазной поверхности продуцируют добавочные железы — они непрерывно производят маленькие порции слезы, которая, когда человек совершает движения глазным яблоком или веками распределяется по глазу. В том случае если человек, испытывая интенсивные эмоции, плачет, в работу «включаются» основные слезные железы — они вырабатывают большие объемы слезной жидкости.
Наружный слой слезной пленки является слоем липидов, жироподобных веществ, которые вырабатываются мейбомиевыми железами. Основное его предназначение — замедлять испарение водного слоя слезы. Кроме того, тончайшая пленка липидов обеспечивает дополнительную защиту глаза от мелких пылевых частиц и участвует в процессе преломления света.
Внутренний слой слезы (муциновый) вырабатывается самой слизистой оболочкой глазного яблока и век. Муцин делает поверхность глаза ровной и способствует равномерному распределению по нему слезы, удерживает водный и липидный слои на глазной поверхности. Кроме того, в муцине содержатся активные вещества, обеспечивающие быструю регенерацию конъюнктивы и заживление микроскопических повреждений на ней.
В пожилом возрасте иссушаются кожа и слизистые оболочки, также снижается интенсивность выработки слезы.
Особенно часто с такой проблемой сталкиваются женщины, у которых, вследствие естественных эндокринных перемен, сопровождающих период климакса, снижается уровень эстрогенов в организме, результатом чего становится сухость слизистых оболочек организма, и, в том числе, и глазной поверхности (роговицы и конъюнктивы). В целом, сухость слизистых (роговицы и конъюнктивы в том числе) считается одним из проявлений климакса. Усугубляет ситуацию прием гормональных препаратов, так называемая гормонзаместительная терапия.
Лекарства, которые вынуждены принимать многие люди в пожилом возрасте, могут иссушать слизистые, в том числе, глазную поверхность.
К таким препаратам, например, относятся мочегонные средства, которые часто входят в состав препаратов для лечения гипертонии, а также бета-блокаторы и антидепрессанты. Также с годами могут развиваться те или иные эндокринные патологии, например, диабет, ревматоидный артрит или болезни щитовидной железы— их следствием также нередко становится сухость слизистых глаза.
Глазные капли с консервантами, которые применяются при многих хронических заболеваниях глаз, например, при глаукоме, также способствуют изменению состава слезной пленки, вызывая развитие ССГ и оказывая токсическое влияние на глазную поверхность.
Если у вас появились симптомы сухости глаз, дискомфорт, ощущение песка в глазах, усталость или покраснение, то для правильной постановки диагноза и выбора терапии Вам необходимо обратиться к офтальмологу. Для получения более полной информации о некоторых имеющихся увлажняющих каплях, Вы можете пройти тест «Узнай, что подходит именно тебе»

Те, кто постоянно в движении: путешественники, автолюбители
По результатам опросов, многие считают важной составляющей счастья – возможность путешествовать, увидеть мир. И это становится все доступнее для современного человека. И увеличивает вероятность возникновения синдрома «сухого глаза».
Почему «сушит глаза» за рулем и в самолете?
Здесь все очень просто. Провоцирующими факторами для развития синдрома «сухого глаза» являются все вышеперечисленное: в случае с самолетом – это сверхинтенсивное кондиционирование воздуха, от которого сохнет не только кожа, но и глаза за счет быстрой испаряемости слезы с глазной поверхности.
В случае с автолюбителями – это повышенная зрительная нагрузка, ассоциированная с редким морганием, и кондиционер в салоне автомобиля. А если вы вдобавок к этому работаете в офисе и/или носите контактные линзы, то риск развития синдрома «сухого глаза» многократно увеличивается.

Люди с неидеальным здоровьем
Плохое зрение – косвенная причина синдрома «сухого глаза». ССГ может быть вызван инфекционными заболеваниями глаз. А чаще всего развитие инфекционного воспаления тканей глаза бывает спровоцировано нарушением правил использования и ухода за контактными линзами — контакт линз с грязными руками (при надевании или обработке), нерегулярная замена раствора по уходу за линзами, недостаточный уход за самими линзами и за контейнерами для них.
Инфекционные заболевания, в том числе не связанные непосредственно с глазами, могут способствовать развитию инфекций глаз. Ношение линз в период, когда человек болеет ОРВИ или другими общими инфекционными заболеваниями провоцируют ССГ. Поэтому до тех пор, пока инфекция не будет окончательно излечена, от контактной коррекции зрения следует отказаться. На развитие ССГ также влияют хронические инфекционные патологии тканей глаза.
«Сухость глаз» может быть следствием эндокринных патологий (сахарный диабет, заболевания щитовидной железы), перенесенного недавно конъюнктивита, врожденных заболеваний или травм слезных желез и слезного канала, по которому жидкость оттекает в полость носа.
Блефарит – воспалительное заболевание век, которое пагубно сказывается на деятельности мейбомиевых желез, участвующих в выработке липидного слоя слезы, что в свою очередь влияет на повышенную испаряемость слезы и развитие ССГ.
Источник
Дата публикации 11 ноября 2019Обновлено 11 ноября 2019
Определение болезни. Причины заболевания
Синдром сухого глаза (сухой кератоконъюнктивит) — это воспалительное состояние глаза, при котором слёзная плёнка изменяется по своему химическому и количественному составу. Проявляется комплексом симптомов, таких как жжение, чувство рези и инородного тела в глазу.
По данным различных авторов, сухость глаза встречается примерно у 15-17 % взрослых, проживающих в развитых странах. Этот показатель каждый год увеличивается. За последние 30 лет синдром сухого глаза стал встречаться в 4,5 раза чаще [1].
Одна из причин такого увеличения распространённости синдрома связана с развитием рефракционных хирургических вмешательств — лазерного кератомилёза, фоторефракционной кератэктомии, передней радиальной кератотомии и других. Во время этих операций нарушается иннервация роговицы.
На рост данной патологии также оказывают влияние:
- повсеместное использование смартфонов, планшетов, компьютеров, другого офисного оборудования, а также кондиционеров, так как они высушивают воздух;
- ношение мягких контактных линз;
- регулярный приём лекарств — мочегонных, противоаллергических препаратов, антидепрессантов, средств для снижения холестерина, бета-блокаторов, противозачаточных таблеток [1].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома сухого глаза
Часто встречаемые симптомы [11]:
- раздражение (покраснение) глаз;
- ощущение инородного тела в глазах;
- чувство жжения;
- слизистое отделяемое в виде нитей;
- периодические «затуманивание».
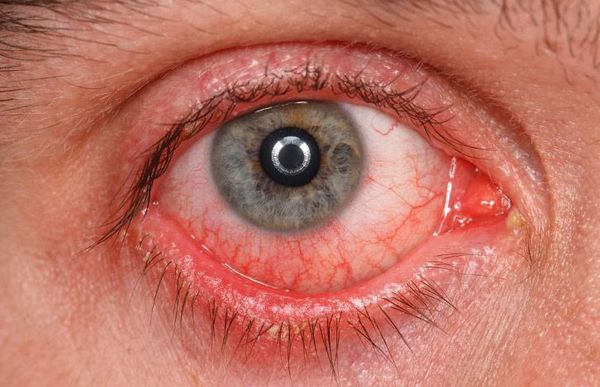
Реже наблюдается зуд в глазу, светобоязнь, утомление или чувство тяжести в глазах. При этом чувства стянутости и давления за глазами не возникают.
Как правило, все перечисленные симптомы проявляются на обоих глазах, но иногда они возникают только в одном глазном яблоке.
Любопытно, что пациенты с синдромом сухого глаза редко жалуются на сухость глаз, хотя иногда они отмечают нехватку эмоциональных слёз или отсутствие слезотечения в ответ на раздражитель, например, лук. В некоторых случаях пациентов беспокоит слезотечение, особенно на улице, так как там много раздражающих факторов — яркое солнце, ветер, холод. От возникающего слезотечения они испытывают дискомфорт.
Признаки сухого кератоконъюнктивита часто усиливаются из-за воздействия внешних факторов, связанных с повышенным испарением слезы от ветра, кондиционера, отопления или при длительном чтении, так как человек начинает реже моргать. При закрытых веках симптомы уменьшаются [5].
Патогенез синдрома сухого глаза
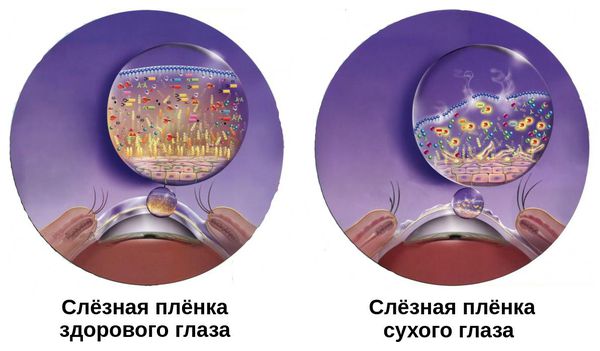
Патогенез сухого кератоконъюнктивита связан с нарушением стабильности слёзной плёнки. Она покрывает переднюю поверхность глаза. В норме её толщина составляет около 10 мкм. При развитии синдрома она становится тоньше.
Распределение слёзной плёнки поверхности глаза происходит благодаря рефлекторному морганию. Для её эффективного распределения должны сочетаться несколько факторов:
- нормальный моргательный рефлекс;
- контакт век и глазной поверхности;
- нормальный эпителий (внешний слой) роговицы.
Слёзная плёнка неоднородна. Она имеет три слоя:
- первый (внешний) слой — липидный — вырабатывается мейбомиевыми железами;
- второй слой — водный — вырабатывается слёзными железами;
- третий слой — муциновый — вырабатывается бокаловидными клетками роговицы.
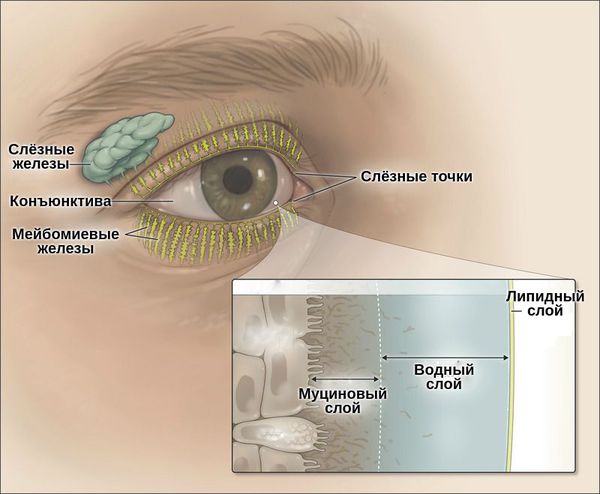
Липидный слой — самый тонкий. Его основная задача — задерживать испарения водного слоя и поддерживать слёзную плёнку. При его нехватке увеличивается испаряемость слезы, что приводит к «сухому глазу».
Водный слой является основой слёзной плёнки. Он состоит из воды, электролитов и белков. За счёт непрерывного обновления он выполняет своё предназначение — доставляет кислород к эпителию роговицы, защищает от бактерий, вымывает инородные тела, обеспечивает гладкость и ровность оптической поверхности.
Муциновый слой состоит из муцинов, которые помогают слёзной плёнке удерживаться на роговице. Он увлажняет и смазывает роговичный эпителий. Его дефицит может быть вызван как нехваткой водного слоя, так и высокой испаряемостью слёзной жидкости. Другой причиной нарушения муцинового слоя может стать повреждение бокаловидных клеток, которые его продуцируют. Это происходит при рубцующемся конъюнктивите, нехватке витамина А, химических ожогах, токсическом воздействии медикаментов [3].
Исходя из особенностей строения слёзной плёнки, патогенез сухого кератоконъюнктивита затрагивает несколько звеньев образования и функционирования слёзной плёнки [1]:
- выработка слезы, муцинов и липидов;
- скорость испарения слёзной плёнки;
- образование слёзной плёнки на поверхности эпителия роговицы.
Классификация и стадии развития синдрома сухого глаза
Единой классификации данного синдрома пока нет, но существует несколько авторских классификаций. Вот некоторые из них.
Национальный глазной институт Америки выделяет две основные категории синдрома:
- Снижение выработки слезы:
- синдром Шегрена — нарушение работы слюнных и слёзных желёз, которое приводит к развитию синдрома сухого глаза;
- снижение выработки слезы, не связанное с синдромом Шегрена.
- Увеличение испарения слезы:
- воспалительное заболевание мейбомиевой железы;
- атрофия мейбомиевых желёз.
Доктор B. Dohlman классифицирует синдром в зависимости от причин снижения слезопродукции слёзным железами:
- Дефицит слезопродукции — обычно связан со скоплением лимфоцитов в ткани слёзной железы:
- синдром Шегрена;
- коллагеноз (синдром Райли — Дея) — редкое наследственное заболевание, которое поражает периферическую нервную систему.
- Дефицит муцина:
- синдром Стивенса Джонсона — тяжёлая системная аллергия, которая снижает защитные свойства муцина;
- глазной пемфигоид — хроническое заболевание глаз аутоиммунного генеза, приводит к недостатку муцина;
- авитаминоз витамина А, который входит в состав муцина.
- Изменённая поверхность роговицы — наблюдается при трахоме (хроническом конъюнктивите, вызванном хламидиями), простом герпесе, роговичных дистрофиях. Повреждённые места уязвимы для инфекций и появления язв.
- Недостаточность увлажнения. Связана с нейропаралитическим кератитом — воспалительно-дистрофическим изменением роговицы на фоне поражения тройничного нерва. Проявляется снижением или отсутствием чувствительности роговицы, невралгическими болями, помутнением и язвой роговицы.
Азиатское общества сухих глаз (ADES) также классифицирует синдром по причинам его возникновения [2]:
- дефицит воды;
- снижение смачиваемости;
- увеличение испарения.
По клиническим проявлениям — жжению, зуду, рези, ощущению тяжести и инородного тела в глазах, слезотечению, светобоязни, уменьшению симптомов после закрытия глаз — синдром сухого глаза бывает:
- слабым — 1-2 симптома;
- умеренным — 3-5 симптомов;
- тяжёлым — более 5 симптомов.
Осложнения синдрома сухого глаза
В зависимости от стадии синдрома у человека может временно ухудшаться зрение, которое восстанавливается при моргании.
Сухость глаза повышает вероятность возникновения бактериального кератита и частого изъязвления, которые могут стать причиной появления перфорации роговицы [5]. Клинически бактериальный кератит проявляется:
- острой болью в глазу;
- отёком;
- корнеальным синдромом — светобоязнью, слезотечением, непроизвольным «зажмуриванием»;
- выраженной воспалительной инъекцией глазного яблока;
- слизисто-гнойными выделениями;
- помутнениями роговицы;
- поверхностными или глубокими изъязвлениями роговицы.
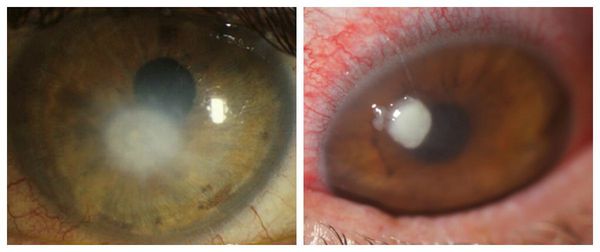
Перфорация роговицы опасна серьёзным снижением зрения, которое может потребовать пересадку роговицы.
Диагностика синдрома сухого глаза
При проведении биомикроскопии врач-офтальмолог может разглядеть признаки нарушения слёзной плёнки и роговицы.

Нарушения слёзной плёнки:
- Появление нитей муцина — признак раннего сухого кератоконъюнктивита. В здоровом глазу после разрыва слёзной плёнки муциновый и липидный слои смешиваются и быстро смываются. При синдроме сухого глаза муцин также смешивается с липидным слоем, но не вымывается, а скапливается в слёзной плёнке и смещается при мигании.
- Уменьшение слёзного мениска — объёма водного слоя слёзной плёнки. В норме он представляет собой выпуклую полосу с правильным верхним краем. При сухом кератоконъюнктивите слёзный мениск становится вогнутым, неравномерным, тонким, а иногда вовсе исчезает.
- Отделяемое в виде пены — возникает в слёзной плёнке или по краю века при нарушении работы мейбомиевых желёз.
Нарушения роговицы:
- Точечная эрозия роговицы — возникает в нижней половине роговицы.
- Появление роговичных нитей. Они состоят из небольших комочков слизи в форме запятой. Одни концы нитей прикрепляются к поверхности роговицы, другие свободно двигаются при мигании.
- Наличие нитчатых инфильтратов — полупрозрачные бело-серые немного выпуклые образования. Как правило, их обнаруживают одновременно с нитями слизи во время окрашивания бенгальским розовым красителем [5].
Для подтверждения и постановки диагноза сухости глаз также проводят различные тесты. Чем выраженнее синдром, тем они надёжнее. Во время тестов измеряют следующие параметры [3]:
- стабильность слёзной плёнки и время её разрыва;
- выработка слезы — тест ширмера, осмолярность слезы;
- заболевание глазной поверхности — окрашивание поверхности глаза.
Тест на время разрыва слёзной плёнки
Время разрыва слёзной пленки — показатель её стабильности. Его измеряют следующим образом:
- в нижний свод конъюнктивы закапывают флуоресцеин;
- просят пациента мигнуть несколько раз, а затем не моргать;
- через щелевую лампу с кобальтовым синим фильтром исследуют срез слёзной плёнки.
Через некоторое время в окрашенной плёнке возникают чёрные линии или пятна, которые указывают на появление сухих участков. Важно зафиксировать время между последним миганием и появлением первых сухих участков. Если данный промежуток длится менее 10 секунд, то это отклонение от нормы.
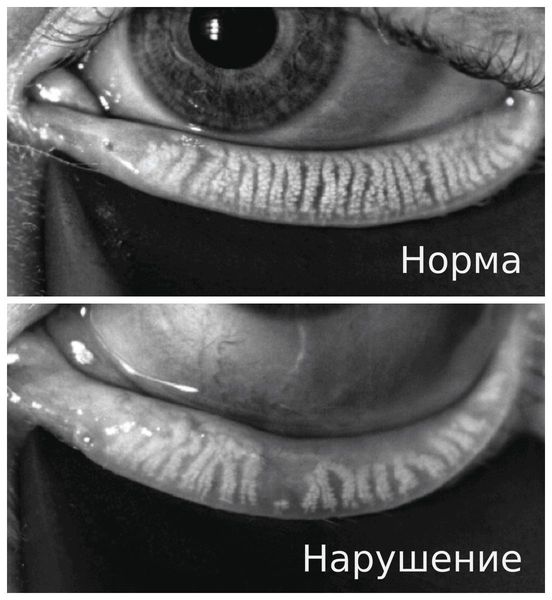
Тест Ширмера
Данный тест проводят для оценки слезопродукции. С его помощью измеряют увлажнённую часть специальными бумажными фильтрами. Тест проводят следующим образом:
- осторожно убирают имеющуюся слезу;
- согнутый бумажный фильтр помещают в полость конъюнктивы, не касаясь роговицы;
- просят пациента не закрывать глаз и моргать как обычно;
- через пять минут фильтры убирают и оценивают уровень увлажнения: 6-10 мм — это норма, диапазон менее 6 мм указывает на снижение выработки слезы.
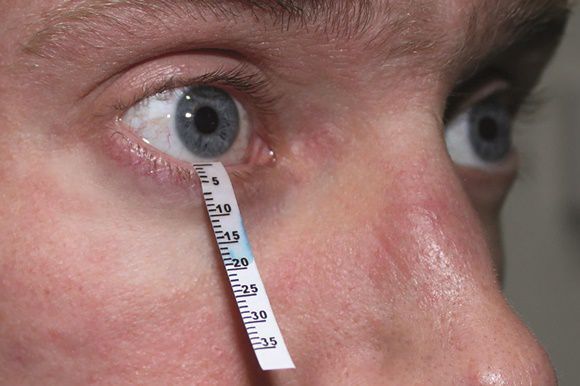
Тест с окрашиванием глазной поверхности
Специальные красители используют для окрашивания нежизнеспособных клеток муцина. Бенгальский розовый краситель прокрашивает изменённую поверхность роговицы в виде двух треугольников. Роговичные нити и инфильтраты также окрашиваются, но ещё интенсивнее. Минусом бенгальского розового в том, что он может вызвать гиперемию (покраснение) глаз, особенно при выраженном синдроме [5]. Тест с лиссаминовым зелёным вызывает меньше раздражения.
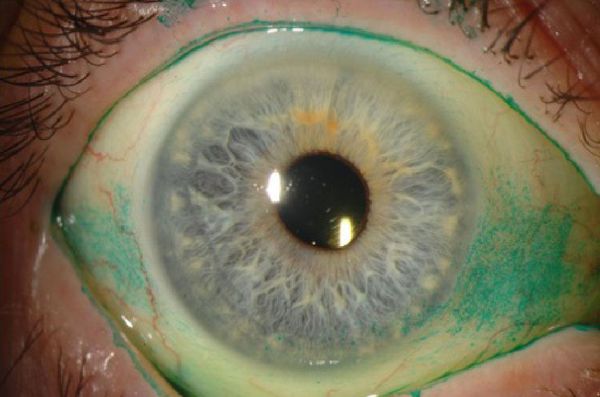
Другие способы диагностики
Помимо основных перечисленных методов диагностики иногда используют следующие тесты [3]:
- осмолярность слёзной плёнки;
- измерение состава слезы;
- слёзная менискометрия;
- импрессионная цитология;
- тест на лактоферрин;
- тест красной нити фенола;
- клиренс-флюоресцииновый тест.
Также применяется мейбография — бесконтактная визуальная оценка структуры мейбомиевых желёз. Она проводится независимо от возраста и пола пациента [9]. Данный метод диагностики используется редко, так как он достаточно новый и не везде есть нужное оборудование.
Лечение синдрома сухого глаза
Главная задача при лечении «сухого глаза» — уменьшить неприятные ощущения, сохранить оптическую поверхность роговицы и не допустить повреждения её структур. Одновременно можно применять сразу несколько способов лечения [5].
Сохранение вырабатываемой слезы:
- Уменьшение комнатной температуры — позволяет минимизировать испарения слёзной плёнки.
- В помещении можно использовать увлажнители воздуха, но чаще всего это не даёт результатов. Аппарат не способен значительно увеличить относительную влажность воздуха. Местно повысить влажность можно при помощи специальных очков. У них есть съёмная прокладка, которая защищает глаза от ветра и других раздражающих факторов.

- Частичная боковая тарзорафия — операция, которая заключается в полном или частичном ушивании краёв век. Она уменьшает расстояние между веками глаза, чем может благотворно повлиять на состояние пациента.
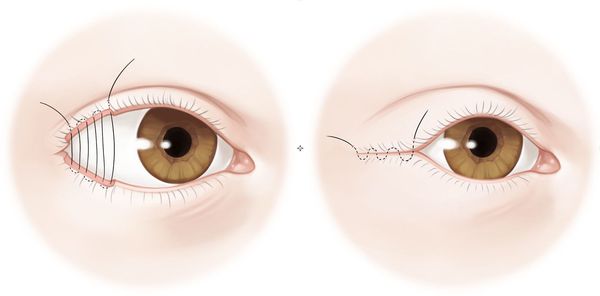
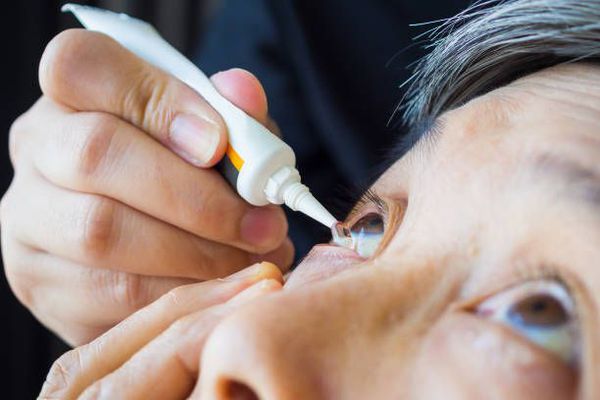
Заместители слезы:
- Капли используются довольно часто. Их главный недостаток — короткий период действия и развитие чувствительности к консерванту.
- Гели состоят из карбомеров — заместителей слезы. Их приходится наносить не так часто, как капли, поэтому использование гелей предпочтительней.
- Также используют мази, которые содержат вазелин и минеральные липиды.
- Спреи для век обычно содержат средство на основе липосома. Они позволяют уменьшить испарение и стабилизировать слёзную плёнку.
Муколитические препараты
Ацетилцистеин 5 % в форме капель можно использовать для лечения пациентов с нитчатым кератитом и инфильтратами. Капли применяют четыре раза в день. Они могут вызвать покраснение после закапывания.
Уменьшение оттока слезы
Окклюзия (закупорка) слёзной точки сохраняет отток слезы и продлевает эффект воздействия искусственных слёз. Это процедура показана па?
