Синдром стивенса джонсона лечат в у
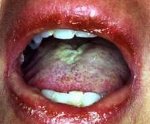

Синдром Стивенса-Джонсона — острый буллезный дерматит аллергической этиологии. В основе заболевания лежит эпидермальный некролиз, представляющий собой патологический процесс, при котором клетки эпидермиса отмирают и отделяются от дермы. Заболевание отличается тяжелым течением, поражением слизистой оболочки ротовой полости, урогенитального тракта и конъюнктивы глаз. На коже и слизистой образуются пузыри, которые мешают больным говорить и принимать пищу, вызывают сильную боль и обильное слюнотечение. Развивается гнойный конъюнктивит с отечностью и закисанием век, уретрит с болезненным и затрудненным мочеиспусканием.
Заболевание имеет острое начало и стремительное развитие. У больных резко поднимается температура, начинает болеть горло, суставы и мышцы, ухудшается общее самочувствие, появляются признаки интоксикации и астенизации организма. Крупные волдыри имеют округлую форму, ярко-красный цвет, синюшный и запавший центр, серозное или геморрагическое содержимое. Со временем они вскрываются и образуют кровоточащие эрозии, которые сливаются друг с другом и превращаются в большую кровоточащую и болезненную рану. Она трескается, покрывается серовато-беловатой пленкой или кровавой коркой.

Синдром Стивенса–Джонсона – системное аллергическое заболевание, протекающее по типу эритемы. Поражение кожи всегда сопровождается воспалением слизистой оболочки хотя бы двух внутренних органов. Свое официальное название патология получила в честь педиатров из Америки, впервые описавших его симптомы и механизм развития. Заболевание поражает преимущественно лиц мужского пола в возрасте 20-40 лет. Опасность патологии возрастает после 40 лет. В очень редких случаях синдром встречается у детей до полугода. Для синдрома характерна сезонность — пик заболеваемости приходится на зимний и ранний весенний период. Больше всего рискуют заболеть лица с иммунодефицитом и онкопатологией. Люди пожилого возраста с серьезными сопутствующими заболеваниями тяжело переносят данный недуг. У них синдром обычно протекает с обширным поражением кожи и заканчивается неблагоприятно.
Чаще всего синдром Стивенса-Джонса возникает в ответ на прием противомикробных препаратов. Существует теория, согласно которой склонность к заболеванию передается по наследству.
Диагностика больных с синдромом Стивенса-Джонсона представляет собой комплексное обследование, включающее стандартные методики — опрос и осмотр пациента, а также специфические процедуры — иммунограмму, аллергопробы, биопсию кожи, коагулограмму. Вспомогательными диагностическими методами являются: рентгенография, ультразвуковое исследование внутренних органов, биохимия крови и мочи. Своевременная диагностика этого чрезвычайно опасного заболевания позволяет избежать неприятных последствий и тяжелых осложнений. Лечение патологии включает экстракорпоральную гемокоррекцию, проведение глюкокортикоидной и антибактериальной терапии. Данный недуг с трудом поддается лечению, особенно на поздних стадиях. Осложнениями патологии являются: воспаление легких, диарея, почечная дисфункция. У 10% больных синдром Стивенса-Джонсона заканчивается летально.
Этиология
В основе патологии лежит аллергическая реакция мгновенного типа, которая развивается в ответ на внедрение в организм веществ-аллергенов.
Факторы, провоцирующие начало заболевания:

- герпес-вирусы, цитомегаловирус, аденовирус, вирус иммунодефицита человека;
- патогенные бактерии — туберкулезная и дифтерийная микобактерии, гонококки, бруцелла, микоплазмы, иерсинии, сальмонеллы;
- грибки — кандидоз, дерматофития, кератомикоз;
- лекарства – антибиотики, НПВС, нейропротекторы, сульфаниламиды, витамины, местные анестетики, противоэпилептические и седативные препараты, вакцины;
- злокачественные новообразования.
Идеопатическая форма — заболевание с неустановленной этиологией.
Симптоматика

Заболевание начинается остро, симптоматика развивается стремительно.
- Интоксикация. Продрома длится две недели и характеризуется выраженным интоксикационным синдромом. У больных возникает слабость, ломота во всем теле, жар, стойкий фебрилитет, учащенное сердцебиение, диспепсия в виде рвоты и поноса, катаральные явления – боль в горле, кашель. Больные испытывают тревожность, подавленность. Возможно развитие коматозного состояния.
- Поражение слизистой оболочки рта. Буллезное воспаление во рту развивается спустя сутки после начала интоксикации. Буллы быстро вскрываются, а на их месте остаются обширные дефекты с беловатым или сероватым налетом, грубыми кровавыми корками. Пациенты перестают нормально говорить, употреблять пищу и воду. У некоторых развивается хейлит. Болезненность слизистых побуждает больных отказываться от еды. Со временем они худеют и становятся истощенными. Очаги поражения сливаются друг с другом, болят и кровоточат. Губы и десны опухают и покрываются геморрагическими корками.
- Поражение органа зрения. Аллергический конъюнктивит проявляется слезотечением, жжением в глазах, их покраснением, насморком, светобоязнью, режущей болью при движении глазами. Дети трут глаза, жалуются на резь и песок в глазах, повышенную утомляемость. Из-за постоянного трения глаз руками присоединяется вторичная инфекция. Гнойный процесс сопровождается закисанием глаз по утрам, скоплением гноя в уголках глаз.
- Поражение урогенитального тракта. У больных с синдромом Стивенса-Джонсона появляются признаки воспаления уретры, вульвы, влагалища, полового члена. Воспаленная слизистая оболочка краснеет, отекает и болит. Мочеиспускание затрудняется и сопровождается режущей болью. Больные испытывают дискомфорт и зуд в промежности, болезненность при половых контактах. На слизистой оболочке появляются пузыри, эрозии и язвы, рубцевание которых заканчивается образованием стриктур.
-
 Буллезное воспаление кожи — основной клинический признак патологии. На коже появляются множественные полиморфные высыпания в виде красных пятен с синюшным оттенком, папул, пузырьков. На их месте всего за несколько часов формируются волдыри значительных размеров. Сливаясь, они достигают гигантских размеров. Отечные, четко отграниченные и уплощенные пузыри имеют внутреннюю и наружную зоны. В их центре располагаются небольшие папулы с серозным или геморрагическим содержимым. После их вскрытия на коже образуются ярко-красные дефекты размерами с ладонь, покрытые корками. На пораженных участках тела эпидермис «сползает» даже при простом прикосновении. Сыпь локализуется на туловище, конечностях, в промежности и на лице. Симметричные высыпания зудят и сохраняются на коже в течение месяца. Язвы заживают еще дольше — несколько месяцев. На тыльной поверхности кисти появляются пузыри с синюшным центром и ярким гиперемированным венчиком. В тяжелых случаях у больных выпадают волосы, развиваются паронихии, отторгаются ногтевые пластинки.
Буллезное воспаление кожи — основной клинический признак патологии. На коже появляются множественные полиморфные высыпания в виде красных пятен с синюшным оттенком, папул, пузырьков. На их месте всего за несколько часов формируются волдыри значительных размеров. Сливаясь, они достигают гигантских размеров. Отечные, четко отграниченные и уплощенные пузыри имеют внутреннюю и наружную зоны. В их центре располагаются небольшие папулы с серозным или геморрагическим содержимым. После их вскрытия на коже образуются ярко-красные дефекты размерами с ладонь, покрытые корками. На пораженных участках тела эпидермис «сползает» даже при простом прикосновении. Сыпь локализуется на туловище, конечностях, в промежности и на лице. Симметричные высыпания зудят и сохраняются на коже в течение месяца. Язвы заживают еще дольше — несколько месяцев. На тыльной поверхности кисти появляются пузыри с синюшным центром и ярким гиперемированным венчиком. В тяжелых случаях у больных выпадают волосы, развиваются паронихии, отторгаются ногтевые пластинки. - Среди прочих симптомов патологии отмечают: стридор, нарушение частоты и глубины дыхания, свистящее дыхание, падение артериального давления, гастроинтестинальные симптомы, нарушение сознания, коматозное состояние.
Осложнения синдрома Стивенса-Джонсона:
- гематурия,
- воспаление легких и мелких бронхиол,
- воспаление кишечника,
- дисфункция почек,
- стриктура уретры,
- сужение пищевода,
- слепота,
- токсический гепатит,
- сепсис,
- кахексия.
Перечисленные выше осложнения вызвают гибель 10% больных.
Диагностика
Дерматологи занимаются диагностикой заболевания: изучают характерные клинические признаки и проводят осмотр пациента. Чтобы определить этиологический фактор, необходимо опросить пациента. При диагностике заболевания учитывают анамнестические и аллергологические данные, а также результаты клинического обследования. Биопсия кожи и последующее гистологическое исследование помогут подтвердить или опровергнуть предполагаемый диагноз.

- Измерение пульса, давления, температуры тела, пальпация лимфоузлов и живота.
- В общем анализе крови – признаки воспаления: анемия, лейкоцитоз и повышение СОЭ. Нейтропения является неблагоприятным прогностическим признаком.
- В коагулограмме — признаки дисфункции свертывающей системы крови.
- Биохимия крови и мочи. Особое внимание специалисты обращают на показатели КОС.
- Общий анализ мочи сдают ежедневно до стабилизации состояния.
- Иммунограмма – повышение иммуноглобулинов класса Е, циркулирующих иммунных комплексов, комплимента.
- Аллергопробы.
- Гистология кожи – некроз всех слоев эпидермиса, его отслойка, незначительная воспалительная инфильтрация дермы.
- По показаниям сдают мокроту и отделяемое эрозий на бакпосев.
- Инструментальные методы диагностики — рентгенография легких, томография органов малого таза и забрюшинного пространства.
Синдром Стивенса–Джонсона дифференцируют с системными васкулитами, синдромом Лайелла, истиной или доброкачественной пузырчаткой, синдромом ошпаренной кожи. Синдром Стивенса-Джонсона в отличие от синдрома Лайелла быстрее развивается, сильнее поражает чувствительную слизистую оболочку, незащищенную кожу и важные внутренние органы.
Лечение
Больных с синдромом Стивенса–Джонсона необходимо госпитализировать в ожоговое или реанимационное отделение для оказания медицинской помощи. Прежде всего следует срочно отменить прием препаратов, которые могли спровоцировать данный синдром, особенно если их использование было начато в последние 3-5 дней. Это касается лекарственных средств, которые не относятся к жизненно важным.

Лечение патологии направлено в первую очередь на восполнение потерянной жидкости. Для этого в локтевую вену вводят катетер и начинают инфузионную терапию. Внутривенно вливают коллоидные и кристаллоидные растворы. Возможна пероральная регидратация. При выраженном отеке слизистой гортани и затрудненном дыхании больного переводят на ИВЛ. После достижения стойкой стабилизации больного направляют в стационар. Там ему назначают комплексную терапию и гипоаллергенную диету. Она заключается в употреблении только жидкой и протертой пищи, обильного питья.
Гипоаллергенное питание предполагает исключение из рациона рыбы, кофе, цитрусовых, шоколада, меда. Тяжелым больным назначают парентеральное питание.
Лечение заболевания включает дезинтоксикационные, противовоспалительные и регенерационные мероприятия.
Медикаментозная терапия синдрома Стивенса–Джонсона:
- глюкокортикостероиды – «Преднизолон», «Бетаметазон», «Дексаметазон»,
- водно-электролитные растворы, 5% раствор глюкозы, гемодез, плазма крови, белковые растворы,
- антибиотики широкого спектра,
- антигистаминные средства – «Димедрол», «Супрастин», «Тавегил»,
- НПВС.
Медикаменты вводят больным до улучшения общего состояния. Затем врачи уменьшают дозировку. А после полного выздоровления прием препаратов прекращают.
Местное лечение заключается в применении местных анестетиков – «Лидокаин», антисептиков – «Фурацилин», «Хлорамин», перекись водорода, перманганат калия, протеолитических ферментов «Трипсин», препаратов для регенерации – масло шиповника или облепихи. Больным назначают мази с кортикостероидами – «Акридерм», «Адвентан», комбинированные мази – «Тридерм», «Белогент». Эрозии и раны обрабатывают анилиновыми красителями: метиленовым синим, фукорцином, бриллиантовой зеленью.
При конъюнктивите требуется консультация офтальмолога. Через каждые два часа в глаза капают препараты искусственной слезы, антибактериальные и антисептические глазные капли по схеме. При отсутствии терапевтического эффекта назначают глазные капли «Дексаметазон», глазной гель «Офтагель», глазную мазь с преднизолоном, а также эритромициновую или тетрациклиновую мази. Полость рта и слизистую уретры также обрабатывают антисептиками и дезинфектантами. Необходимы полоскания несколько раз в день «Хлоргексидином», «Мирамистином», «Клотримазолом».
При синдроме Стивенса-Джонсона часто применяют методы экстракорпорального очищения крови и детоксикации. Для выведения из организма иммунных комплексов применяют фильтрацию плазмы, плазмаферез, гемосорбцию.

Прогноз патологии зависит от распространенности некроза. Он становится неблагоприятным, если имеется большая площадь поражения, значительная потеря жидкости и выраженные расстройства кислотно-щелочного равновесия.
Прогноз синдрома Стивенса–Джонсона неблагоприятный в следующих случаях:
- возраст больных старше 40 лет,
- стремительное развитие патологии,
- тахикардия более 120 ударов в минуту,
- некроз эпидермиса более 10%,
- уровень глюкозы в крови более 14 ммоль/л.
Адекватное и своевременное лечение способствует полному выздоровлению пациентов. При отсутствии осложнений прогноз заболевания благоприятный.
Синдром Стивенса–Джонсона – серьезное заболевание, значительно ухудшающее качество жизни больных. Своевременная и всесторонняя диагностика, адекватная и комплексная терапия позволяют избежать развития опасных осложнений и тяжелых последствий.
Видео: о синдроме Стивенса–Джонсона
Видео: лекция о синдроме Стивенса–Джонсона
Источник

Синдром Стивенса-Джонсона — это острое буллезное поражение слизистых и кожи аллергической природы. Протекает на фоне тяжелого состояния заболевшего с вовлечением слизистой полости рта, глаз и мочеполовых органов. Диагностика синдрома Стивенса-Джонсона включает тщательный осмотр пациента, иммунологическое исследование крови, биопсию кожи, коагулограмму. По показаниям проводится рентгенография легких, УЗИ мочевого пузыря, УЗИ почек, биохимический анализ мочи, консультации других специалистов. Лечение осуществляется методами экстракорпоральной гемокоррекции, глюкокортикоидной и инфузионной терапией, антибактериальными препаратами.
Общие сведения
Данные о синдроме Стивенса-Джонсона были опубликованы в 1922 году. Со временем синдром получил название в честь впервые описавших его авторов. Заболевание является тяжело протекающим вариантом многоформной экссудативной эритемы и имеет второе название — “злокачественная экссудативная эритема”. Вместе с синдромом Лайелла, пузырчаткой, буллезным вариантом СКВ, аллергическим контактным дерматитом, болезнью Хейли-Хейли и др. клиническая дерматология относит синдром Стивенса-Джонсона к буллезным дерматитам, общим клиническим симптомом которых является образование пузырей на коже и слизистых.
Синдром Стивенса-Джонсона наблюдается в любом возрасте, наиболее часто у лиц 20-40 лет и крайне редко в первые 3 года жизни ребенка. По различным данным распространенность синдрома на 1 млн. населения составляет от 0,4 до 6 случаев в год. Большинство авторов отмечает более высокую заболеваемость среди мужчин.
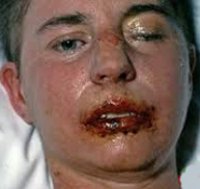
Синдром Стивенса-Джонсона
Причины
Развитие синдрома Стивенса-Джонсона обусловленно аллергической реакцией немедленного типа. Выделяют 4 группы факторов, которые могут спровоцировать начало заболевания: инфекционные агенты, лекарственные препараты, злокачественные заболевания и не установленные причины.
В детском возрасте синдром Стивенса-Джонсона чаще возникает на фоне вирусных заболеваний: простого герпеса, вирусного гепатита, аденовирусной инфекции, кори, гриппа, ветряной оспы, эпидемического паротита. Провоцирующим фактором могут быть бактериальные (сальмонеллез, туберкулез, иерсиниоз, гонорея, микоплазмоз, туляремия, бруцеллез) и грибковые (кокцидиомикоз, гистоплазмоз, трихофития) инфекции.
У взрослых синдром Стивенса-Джонсона, как правило, обусловлен введением медикаментов или злокачественным процессом. Из медикаментозных препаратов роль причинного фактора в первую очередь отводится антибиотикам, нестероидным противовоспалительным, регуляторам ЦНС и сульфаниламидам. Ведущую роль среди онкологических заболеваний в развитии синдрома Стивенса-Джонсона играют лимфомы и карциномы. Если конкретный этиологический фактор заболевания установить не удается, то говорят о идеопатическом синдроме Стивенса-Джонсона.
Симптомы
Синдром Стивенса-Джонсона характеризуется острым началом со стремительным развитием симптоматики. В начале отмечается недомогание, подъем температуры до 40°С, головная боль, тахикардия, артралгии и боли в мышцах. Пациента может беспокоить боль в горле, кашель, диарея и рвота. Уже через несколько часов (максимально через сутки) на слизистой рта наблюдается появление довольно больших пузырей. После их вскрытия на слизистой образуются обширные дефекты, покрытые бело-серыми или желтоватыми пленками и корками из запекшейся крови. В патологический процесс вовлекается красная кайма губ. Из-за тяжелого поражения слизистой при синдроме Стивенса-Джонсона пациенты не могут есть и даже пить.
Поражение глаз в начале протекает по типу аллергического конъюнктивита, но часто осложняется вторичным инфицированием с развитием гнойного воспаления. Для синдрома Стивенса-Джонсона типично образование на конъюнктиве и роговице эрозивно-язвенных элементов небольшой величины. Возможно поражение радужной оболочки, развитие блефарита, иридоциклита, кератита.
Поражение слизистой органов мочеполовой системы наблюдается в половине случаев синдрома Стивенса-Джонсона. Оно протекает в виде уретрита, баланопостита, вульвита, вагинита. Рубцевание эрозий и язв слизистой может приводить к образованию стриктуры уретры.
Поражение кожи представлено большим количеством округлых возвышающихся элементов, напоминающих волдыри. Они имеют багровую окраску и достигают в размере 3-5 см. Особенностью элементов кожной сыпи при синдроме Стивенса-Джонсона является появление в их центре серозных или кровянистых пузырей. Вскрытие пузырей приводит к образованию ярко-красных дефектов, покрывающихся корками. Излюбленная локализация сыпи — кожа туловища и промежности.
Период появления новых высыпаний синдрома Стивенса-Джонсона длится примерно 2-3 недели, заживление язв происходит в течение 1,5 месяцев. Заболевание может осложниться кровотечением из мочевого пузыря, пневмонией, бронхиолитом, колитом, острой почечной недостаточностью, вторичной бактериальной инфекцией, потерей зрения. В результате развившихся осложнений погибает около 10% больных с синдромом Стивенса-Джонсона.
Диагностика
Диагностировать синдром Стивенса-Джонсона клиницист-дерматолог может на основании характерных симптомов, выявляемых при тщательном дерматологическом осмотре. Опрос пациента позволяет определить причинный фактор, вызвавший развитие заболевания. Подтвердить диагноз синдрома Стивенса-Джонсона помогает биопсия кожи. При гистологическом исследовании наблюдается некроз эпидермальных клеток, периваскулярная инфильтрация лимфоцитами, субэпидермальное образование пузырей.
В клиническом анализе крови определяются неспецифические признаки воспаления, коагулограмма выявляет нарушения свертываемости, а биохимический анализ крови — пониженное содержание белков. Наиболее ценным в плане диагностики синдрома Стивенса-Джонсона является иммунологическое исследование крови, которое обнаруживает значительное повышение Т-лимфоцитов и специфических антител.
Диагностика осложнений синдрома Стивенса-Джонсона может потребовать проведения бакпосева отделяемого эрозий, копрограммы, биохимического анализа мочи, пробы Зимницкого, УЗИ и КТ почек, УЗИ мочевого пузыря, рентгенографии легких и др. При необходимости пациента консультируют узкие специалисты: окулист, уролог, нефролог, пульмонолог.
Дифференцировать синдром Стивенса-Джонсона необходимо с дерматитами, для которых типично образование пузырей: аллергическим и простым контактным дерматитом, актиническим дерматитом, герпетиформным дерматитом Дюринга, различными формами пузырчатки (истинной, вульгарной, вегетирующей, листовидной), синдромом Лайелла и др.
Лечение синдрома Стивенса-Джонсона
Терапия проводится высокими дозами глюкокортикоидных гормонов. В связи с поражением слизистой рта введение препаратов зачастую приходится осуществлять инъекционным способом. Постепенное снижение дозы начинают только после стихания симптомов заболевания и улучшения общего состояния больного.
Для очищения крови от образующихся при синдроме Стивенса-Джонсона иммунных комплексов применяются метода экстракорпоральной гемокоррекции: каскадная фильтрация плазмы, мембранный плазмаферез, гемосорбция и иммуносорбция. Производится переливание плазмы и белковых растворов. Важное значение имеет введение в организм пациента достаточного количества жидкости и поддержание нормального суточного диуреза. В качестве дополнительной терапии применяются препараты кальция и калия. Профилактика и лечение вторичной инфекции проводится при помощи местных и системных антибактериальных препаратов.
Источник
