Синдром слабости синусового узла ав блокада 2 степени
ЭКГ при синдроме слабости синусового узла (СССУ)
Синдром слабости синусового узла (СССУ) обусловлен нарушением функции синусового узла или синоатриальной проводимости и может стать причиной синусовой брадикардии, синоатриальной блокады или остановки синусового узла. Длительная пауза в активности синусового узла в отсутствие адекватного выскальзывающего ритма из АВ-соединения или желудочков приводит к развитию предсинкопального или синкопального состояния и служит показанием для имплантации ЭКС. Причины СССУ включают в себя идиопатический фиброз синусового узла, кардиомиопатию и кардиохирургические вмешательства.
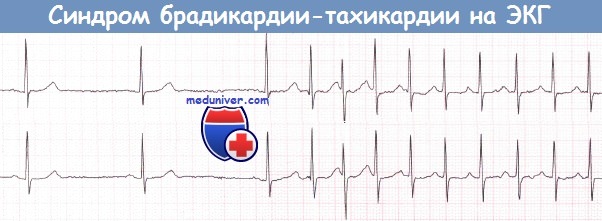
Синдром брадикардии-тахикардии представляет собой сочетание синдрома слабости синусового узла (СССУ) с эпизодами ФП или ТП, а также с предсердной тахикардией (но не с АВРТ). Риск системных тромбоэмболии весьма высок.
Синдром слабости синусового узла (СССУ) (также именуемый синоатриальной болезнью или дисфункцией синусового узла) обусловлен ухудшением автоматизма синусового узла (автоматизмом называют способность клеток генерировать электрический импульс) или нарушением проведения импульсов синусового узла на окружающий миокард предсердий. Все это может приводить к синусовой брадикардии, синоатриальной блокаде или остановке синусового узла.
У некоторых пациентов также могут наблюдаться ФП или ТП, предсердная тахикардия. В таких случаях используется термин «синдром брадикардии-тахикардии» (часто сокращаемый до «синдром бради-тахи»). Однако АВРТ нельзя считать частью этого синдрома.
Синдром слабости синусового узла (СССУ) является частой причиной синкопальных состояний, приступов головокружения и сердцебиения. Чаще всего данное состояние встречается у пожилых, однако может развиться в любом возрасте.
Чаще всего причиной синдрома слабости синусового узла (СССУ) является идиопатический фиброз синусового узла. Кроме того, дисфункция синусового узла может развиться вследствие кардиомиопатии, миокардита, кардиохирургических вмешательств, приема антиаритмических препаратов или интоксикации литием. Заболевание редко носит семейный характер.
ЭКГ при синдроме слабости синусового узла (СССУ)
Может наблюдаться один и более из перечисленных ниже признаков. Нередко они носят кратковременный преходящий характер, а в течение большей части времени регистрируется нормальный синусовый ритм.
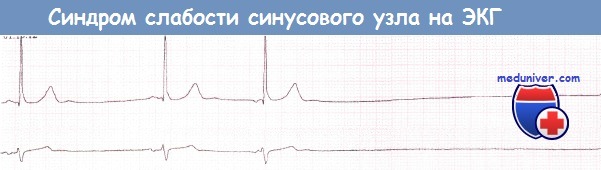
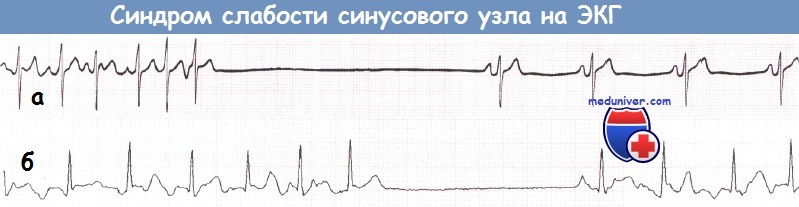
а) Синусовая брадикардия. Часто выявляется синусовая брадикардия.
б) Остановка синусового узла. Остановка синусового узла обусловлена неспособностью синусового узла активировать предсердия. Результатом является отсутствие нормальных зубцов Р.
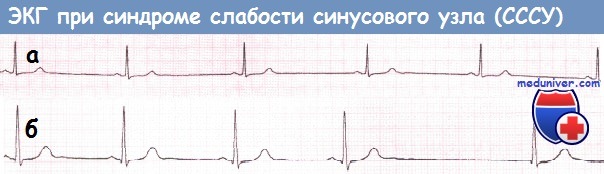
а — Синусовая брадикардия. ЧСС 33 уд./мин.
б — Остановка синусового узла, приводящая к появлению выскальзывающего комплекса из АВ-соединения.

Остановка синусового узла после комплекса из АВ-соединения, приводящая к продолжительной асистолии.
в) Синоатриальная блокада. Синоатриальная блокада наблюдается, если импульс синусового узла не может преодолеть соединение между узлом и окружающим миокардом предсердия. Как и АВ-блокада, синоатриальная блокада может быть подразделена на I, II и III степени. Однако при помощи поверхностной ЭКГ можно диагностировать лишь синоатриальную блокаду II степени. Синоатриальная блокада III степени (или полная синоатриальная блокада) неотличима от остановки синусового узла.
При синоатриальной блокаде II степени транзиторная утрата способности проведения импульса от синусового узла на предсердия приводит к появлению пауз, которые в определенное число раз (чаще вдвое) превышают продолжительность сердечного цикла при синусовом ритме.
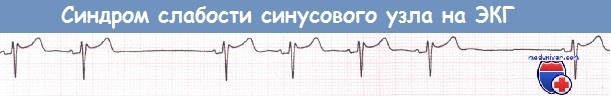
Две паузы вследствие синоатриальной блокады II степени, во время которых происходит «выпадение» как зубцов Р, так и комплексов QRS.
г) Выскальзывающие комплексы и ритмы. Во время синусовой брадикардии или остановки синусового узла второстепенные водители ритма могут начать генерировать выскальзывающие комплексы или ритмы. Медленный ритм из АВ-соединения позволяет предположить наличие дисфункции синусового узла.
Выскальзывающие комплексы из АВ-соединения после остановки синусового узла.
д) Предсердные эктопические комплексы. Они встречаются довольно часто. После них нередко следуют продолжительные паузы, поскольку автоматизм синусового узла подавляется экстрасистолой.

Выскальзывающие комплексы из АВ-соединения после остановки синусового узла.
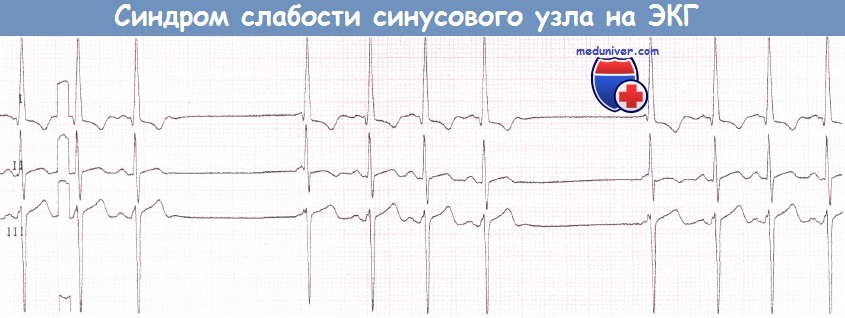
а — Прекращение фибрилляции предсердий (ФП) сопровождается остановкой синусового узла.
б — Остановка синусового узла после прекращения фибрилляции предсердий (ФП). После единственного синусового комплекса вновь начинается фибрилляция предсердий (ФП).
е) Синдром брадикардии-тахикардии. У пациентов с синдромом слабости синусового узла (СССУ) могут наблюдаться эпизоды ФП или ТП, предсердная тахикардия, однако АВРТ не является частью этого синдрома.
Тахикардии подавляют автоматизм синусового узла, поэтому после прекращения тахикардии нередко наблюдается синусовая брадикардия или остановка синусового узла. И наоборот, тахикардия часто развивается как выскальзывающий ритм во время брадикардии. Таким образом, тахикардия нередко чередуется с бра-дикардией.
а — Прекращение фибрилляции предсердий (ФП) сопровождается остановкой синусового узла.
б — Остановка синусового узла после прекращения фибрилляции предсердий (ФП). После единственного синусового комплекса вновь начинается фибрилляция предсердий (ФП).
ж) Атриовентрикулярная блокада. АВ-блокада нередко сосуществует с синдромом слабости синусового узла (СССУ). У больного с СССУ при развитии ФП частота сокращений желудочков нередко оказывается невысокой и без применения лекарственных средств, блокирующих АВ-проведение. Косвенно это указывает на сопутствующие нарушения АВ-проводимости.
Клиника синдрома слабости синусового узла (СССУ)
Остановка синусового узла без адекватного выскальзывающего ритма может стать причиной синкопального или предсинкопального состояния в зависимости от продолжительности паузы. Тахикардии часто ощущаются как сердцебиение, а подавление автоматизма синусового узла под действием тахикардии может привести к развитию синкопального или предсинкопального состояния после прекращения сердцебиения.
У некоторых больных симптомы могут повторяться несколько раз в сутки, тогда как в других случаях наблюдаются довольно редко.
При синдроме брадикардии-тахикардии часто развиваются системные эмболии.
Хронотропная недостаточность. Нарушение функции синусового узла может привести к невозможности обеспечить адекватный прирост ЧСС в ответ на физическую нагрузку. В итоге толерантность к нагрузке снижается. Хронотропная недостаточность определяется как неспособность к повышению ЧСС до 100 уд./мин в ответ на максимальную нагрузку.
Заподозрить наличие синдрома слабости синусового узла (СССУ) следует у пациента с обмороками, предсинкопальными состояниями или сердцебиением при наличии синусовой брадикардии или медленного ритма из АВ-соединения. Длительные эпизоды остановки синусового узла или синоатриальной блокады подтверждают диагноз.
Иногда диагностически значимая информация может быть получена при помощи стандартной ЭКГ, однако чаще требуется амбулаторное мониторирование ЭКГ. При редком появлении симптомов возникает необходимость в имплантации регистратора с петлевой памятью.
Необходимо заметить, что синусовая брадикардия и короткие паузы во время сна являются нормой и не свидетельствуют о СССУ. Кроме того, у тренированных молодых людей паузы в активности синусового узла длительностью до 2,0 с, обусловленные повышенным тонусом блуждающего нерва, могут обнаруживаться и в дневное время. При амбулаторном мониторировании ЭКГ у здоровых людей во время сна неминуемо будет выявлена синусовая брадикардия, а при физической нагрузке — синусовая тахикардия.
Иногда это ошибочно расценивается как свидетельство синдрома брадикардии-тахикардии.
Лечение синдрома слабости синусового узла (СССУ)
Для устранения симптомов необходима предсердная или двухкамерная ЭКС. Антиаритмические препараты часто усугубляют дисфункцию синусового узла.
Имплантация ЭКС требуется, когда возникает необходимость применения препаратов для лечения тахикардии. Тахиаритмии нередко развиваются во время синусовой брадикардии или паузы. Стимуляция предсердий может предотвратить возникновение этих нарушений ритма сердца.
Риск системных эмболии при синдроме брадикардии-тахикардии весьма высок, в связи с чем требуется назначение антикоагулянтов.
— Вернуться в оглавление раздела «Кардиология.»
Оглавление темы «ЭКГ при нарушениях ритма сердца»:
- ЭКГ при двунаправленной желудочковой тахикардии
- ЭКГ при тахикардии с широкими желудочковыми комплексами
- ЭКГ при АВ-блокаде I степени
- ЭКГ при АВ-блокаде второй степени Мобитц 1 (Венкебаха)
- ЭКГ при АВ-блокаде второй степени Мобитц 2
- ЭКГ при АВ-блокаде третьей степени
- ЭКГ при АВ-диссоциации
- Причины атриовентрикулярной блокады (АВ-блокады)
- Клиника атриовентрикулярной блокады (АВ-блокады). Приступы Адамса-Стокса
- ЭКГ при синдроме слабости синусового узла (СССУ)
Источник
Лекция для врачей «Брадикардия — синдром слабости синусового узла». Проводит лекцию для врачей
Зайцева В.И. доцент кафедры кардиологии и функциональной
диагностики НМАПО им. Шупика.
Брадикардия — это слишком медленный пульс. Применительно ко взрослым пульс менее 55 ударов считается брадикардией.
Брадикардия обычно становится следствием целого спектра сопутствующих заболеваний. При выраженных проявлениях брадикардии у больного наблюдаются: слабость, боли в области сердца, холодный пот, головокружение, полуобморочные состояния или полная потеря сознания.
Брадикардия — это слишком медленный пульс. Применительно ко взрослым пульс менее 55 ударов считается брадикардией.
Брадикардия обычно становится следствием целого спектра сопутствующих заболеваний. При выраженных проявлениях брадикардии у больного наблюдаются: слабость, боли в области сердца, холодный пот, головокружение, полуобморочные состояния или полная потеря сознания.
В основном брадикардия может быть вызвана двумя причинами:
— неспособность синусового узла генерировать импульсы (так называемый синдром слабости синусового узла СССУ);
— плохим проведением этих импульсов
Часто брадикардия бывает следствием ишемической болезни сердца, артериальной гипертензии, миокардитов, приёма некоторых лекарственныхпрепаратов, эндокринных заболеваний, повышения уровня калия в крови, повышения внутричерепного давления и др.
Брадикардия – это урежение сердечных сокращений реже 55 ударов в минуту. Иногда брадикардия — вариант нормы, например, для тренированной сердечно-сосудистой системы спортсменов. Но все же чаще брадикардия – следствие нарушения работы сердца.
Брадикардию можно наблюдать и у здоровых людей, но в любом случае следует исключить патологические причины ее возникновения, поскольку, становясь постоянным, сниженный ритм сердечных сокращений приводит к тому, что внутренние органы начинают страдать от недостаточного кровообращения.
Причины брадикардии
Причиной брадикардии являются изменения в проводящей системе сердца, нарушающие распространение электрического импульса из синусового узла, заставляющего сердце сокращаться. Вызвать подобные нарушение могут любые процессы, приводящие к изменениям в сердечной мышце – миокардиты, атеросклероз коронарных сосудов, приводящий к ишемической болезни сердца, кардиосклероз, постинфарктные рубцы и др.
К факторам риска возникновения заболевания относят:
болезни сердечно-сосудистой системы, в том числе воспалительные процессы
врожденные аномалии
нарушения работы центральной нервной системы
повышенное внутричерепное давление
Незначительная и непостоянная брадикардия возникает, например, и при ношении туго повязанного галстука или другом давлении на сонную артерию, поскольку в этом случае нарушается кровоснабжение мозга и, как следствие, — обратная связь с сердцем.
Кроме того, при этом, из-за давления на щитовидную железу, может возникать ее временная дисфункция, а именно замедление выброса гормонов, из которых в частности тириоедин отвечает непосредственно за частоту сердечных сокращений.
Все случаи брадикардии могут быть подразделены на 3 группы:
токсическая брадикардия,
брадикардия центрального происхождения и
брадикардия механического и дегенеративного происхождения
Токсическая брадикардия возникает от воздействия на синусовый и атриовентрикулярный узлы так называемых сердечных ядов, как напр. дигиталис, пилокарпин, морфий, мускарин, никотин, хлороформ, хлоралгидрат и др.
Брадикардия центрального происхождения наблюдается при менингите, опухолях и кровоизлияниях в области продолговатого мозга, повышение внутричерепного давления и т.д.
Рефлекторно появляется замедление сердцебиения при многих заболеваниях брюшной полости и при раздражении чувствительных рецепторов на коже.
Самую обширную группу замедленных сердцебиений составляют брадикардии механического и дегенеративного происхождения.
Сюда относятся случаи брадикардии при заболеваниях сердечной мышцы, жировом перерождении сердца, склерозе венечных артерий, экссудативном перикардите, наследственные дефекты сердца, процесс старения, образование рубцовых изменений тканей после перенесенного инфаркта миокарда, инфекционные заболевания; а также неизвестными причинами.
Брадикардия обычно вызывается поражением синусового узла (синдром слабости узла), либо заболеваниями проводящей системы сердца (блокады сердца).
B > Синдром слабости синусового узла (заболевание синусового узла). В этих случаях импульсов в синусовом узле значительно снижается и не соответствует потребностям.
синусовая брадикардия ( нормальные, но очень редкие сокращения сердца)
отказ синусового узла ( перестал работать источник электрических импульсов, в результате которых происходит сокращение сердца)
СА (сино-атриальная) блокада ( импульсы образуются, но не могут выйти из синусового узла) при наличии симптомов недостаточности кровообращения
Блокада сердца (нарушения атриовентрикулярного проведения) — при этом либо не все импульсы возбуждения синусового узла достигают желудочков сердца (неполная АВ блокада), либо они вообще не проходят и предсердия и желудочки сокращаются независимо друг от друга.
Блокада cердца может произойти в атриовентрикулярном (предсердно-желудочковом) узле или проводящих тканях.
АВ-блокада 1-й степени, если у пациента имеются клинически значимые симптомы (см. ниже) и при электрофизиологическом исследовании будет выяснено, что поражение локализуется в самой нижней части АВ — соединения
АВ-блокада 2-й степени 1-го типа – при наличии симптомов, таких как слабость, утомляемость, головокружение, предобморочные состояния, обмороки
АВ-блокада 2-й степени и 3-й степени являются показанием к электрокардиостимуляции вне зависимости от симптоматики (плохой прогноз)
Ослабление сердечной функции является недостаточной для прокачивания необходимого количества крови через кровеносную систему. Первым органом, реагирующим на недостаток крови, становится очень чувствительный головной мозг. Вследствие недостаточного снабжения кислородом Вы можете чувствовать головокружение, слабость, усталость, медлительность, внезапное нарушение дыхания и даже потерю сознания.
В этих случаях применяют искусственный водитель ритма — кардиостимулятор, способный стимулировать сердце электрическими импульсами. Этот прибор задает сердцу постоянный и адекватный ритм, заставляя сердечную мышцу ритмично сокращаться. Таким образом, нормализуется циркуляция крови и снабжение организма кислородом и питательными веществами.
Клиническая картина заболевания брадикардии соответствует изменениям центральной гемодинамики, которые развиваются в этом случае. Характерные признаки для данной патологии выявляются при первичном обследовании, т.е. во время опроса больного. Уже на основании наиболее характерных жалоб можно поставить предварительный диагноз.
Частота тех или иных симптомов, наиболее характерных жалоб зависит от остроты заболевания, выраженности изменений гемодинамики и продолжительностью болезни на момент обращения к врачу.
Возраст больного позволяет предположить высокую вероятность развития нарушений ритма сердца. Этиология заболевания может быть важным фактором для решения вопроса о необходимости имплантации ЭКС.
Основные проявления
Приступы потери сознания или головокружения во время урежения пульса (приступы Морганьи-Эдемс-Стокса или продромы МЭС).
Артериальная гипертензия или нестабильное АД, плохо корригируемые гипотензивной терапией на фоне брадикардии или периодических урежений пульса.
Снижение толерантности к физической нагрузке, повышенная утомляемость, на фоне брадикардии.
Хроническая недостаточность кровообращения по большому и малому кругу, не поддающаяся консервативной терапии, при постоянной или приходящей брадикардии.
Стенокардия напряжения и покоя в сочетании с урежением ритма сердца, особенно при отсутствии данных за стенотическое поражения коронарных артерий.
Стойкая инвалидизация пациента на фоне снижения ритма сердца, рефрактерность заболевания к консервативной терапии.
ЭКГ — позволяет на момент обращения выявить брадикардию, либо преходящие СА и АВ блокады.
Суточное холтеровское мониторирование — наиболее достоверный метод диагностики приходящих нарушений ритма сердца за сутки наблюдения (непрерывная запись ЭКГ).
ЭхоКГ — снижение фракции изгнания ниже 45%, увеличение размеров и объемов сердца, которые возникли на фоне брадикардии, указывает на выраженную патологию миокарда.
Рентгенологическое исследование грудной клетки позволяет оценить размеры тени сердца и выявить признаки венозного застоя в легких.
Велоэргометрия — позволяет выявить ИБС и оценить адекватный прирост сокращений сердечного ритма сердца на физическую нагрузку.
Чреспищеводное исследование проводящей системы сердца — проводится для подтверждения диагноза в случаях если не удается выявить преходящие блокады обычными методами ( ЭКГ, Холтеровское мониторирование), при наличии клинических проявлений. В некоторых случаях позволяет верифицировать органическую или функциональную этиологию нарушений сердечного ритма.
Терапия и хирургическое лечение
АВ — блокада 1 степени
Установить уровень блокады по обычной «электрокардиограмме» трудно. Интервал PQ больше 0,20с. Каждому зубцу P соответствует комплекс QRS.
Атриовентрикулярная блокада первой степени. PQ-200 мс.
Причины: наблюдается у здоровых лиц, спортсменов, при повышении парасимпатического тонуса, приеме некоторых лекарственных средств ( сердечных гликозидов, хинидина, прокаинамида, пропранолола, верапамила), ревматической атаке, миокардитах, врожденных пороках сердца (дефект межпредсердной перегородки, открытый артериальный проток). При узких комплексах QRS наиболее вероятный уровень блокады АВ — узел. Если комплексы QRS широкие, нарушение проведения возможно как в АВ — узле, так и в пучке Гиса.
Лечение
Если интервал PQ не превышает 400 мс и нет клинических проявлений, лечения не требуется.
АВ — блокада 2 степени
Нарастающее удлинение интервала PQ вплоть до выпадения комплекса QRS.
Причины: наблюдается у здоровых лиц, спортсменов, при приеме некоторых лекарственных средств (сердечных гликозидов, бета-адреноблокаторов, антагонистов кальция, клонидина, метилдофы, флекаинида, энкаинида, пропафенона, лития), при инфаркте миокарда (особенно нижнем), ревматической атаке, миокардитах. При узких комплексах QRS наиболее вероятный уровень блокады АВ-узла. Если комплексы QRS широкие, нарушение проведения импульса возможно как в АВ — узле, так и в пучке Гиса.
Типа Мобитц I. При холтеровском мониторинге выявляется почти у 6% здоровых лиц, особенно часто — у спортсменов. Обычно АВ — блокада появляется во время сна, когда повышен парасимпатический тонус. При нижнем инфаркте миокарда АВ — блокада типа Мобитц I часто служит предвестником полной АВ — блокады, которая в подобных случаях сопровождается устойчивым АВ — узловым замещающим ритмом, хорошо переносится и не требует ЭКС (электрокардиостимулятора).
Атриовентрикулярная блокада второй степени первый тип.
Клинические проявления отсутствуют: лечения не требуется.
При нарушениях гемодинамики: атропин, 0,5—2,0 мг, в/в, затем «электрокардиостимуляция» (ЭКС). Если АВ — блокада вызвана ишемией миокарда, то в тканях повышен уровень аденозина; в подобных случаях назначают антагонист аденозина — аминофиллин.
Типа Мобитц II. Уровень блокады — дистальнее АВ — узла (в пучке Гиса или его ножках). Высокий риск прогрессирования до полной АВ — блокады с медленным идиовентрикулярным ритмом, что влечет за собой резкое снижение сердечного выброса.
Атриовентрикулярная блокада второй степени второй тип.
Лечение. Независимо от клинических проявлений показана временная, затем постоянная «электрокардиостимуляция» (ЭКС).
Полная АВ — блокада.
Предсердия и желудочки возбуждаются независимо друг от друга. Частота сокращений предсердий превышает частоту сокращений желудочков. Одинаковые интервалы PP и одинаковые интервалы RR, интервалы PQ варьируют. Причины: полная АВ — блокада бывает врожденной. Приобретенная форма полной АВ — блокады возникает при инфаркте миокарда, изолированной болезни проводящей системы сердца (болезнь Ленегра), аортальных пороках, приеме некоторых лекарственных средств (сердечных гликозидов, хинидина, прокаинамида), эндокардите, лаймской болезни, гиперкалиемии, инфильтративных заболеваниях (амилоидоз, саркоидоз), коллагенозах, травмах, ревматической атаке. Блокада проведения импульса возможна на уровне АВ — узла (например, при врожденной полной АВ — блокаде с узкими комплексами QRS), пучка Гиса или дистальных волокон системы Гиса—Пуркинье.
AV блокада 3 степени
Лечение — постоянная «электрокардиостимуляция» (ЭКС). Если причины блокады обратимы (например, гиперкалиемия), если блокада возникает в ранний послеоперационный период или при нижнем инфаркте миокарда, ограничиваются временной ЭКС.
Врожденная полная АВ — блокада сопровождается стабильным замещающим АВ — узловым ритмом, обычно не вызывает нарушений гемодинамики, хорошо переносится и не требует ЭКС. Тактика в ожидании имплантации кардиостимулятора зависит от вида замещающего ритма и его стабильности.
При гемодинамически значимых брадиаритмиях — постоянная ЭКС. При двухкамерной и предсердной ЭКС достоверно ниже риск инсультов, чем при желудочковой ЭКС.
Источник
