Синдром скопления жидкости в плевральной полости у детей
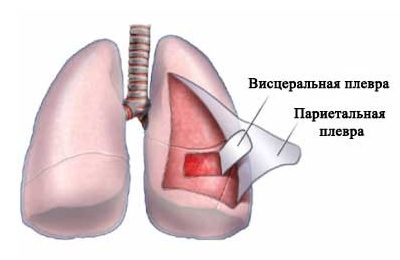
Прежде, чем понять, что представляет собой плеврит, следует немного разобраться в анатомии. Плевра – это серозная защитная оболочка, покрывающая легочную ткань, она состоит из двух листков и образует собой полость.
Для обеспечения нормального скольжения органов дыхания при вдохе и выдохе в плевральной полости находится около 2 мл прозрачной серозной жидкости. При воспалении этих листков возникает плеврит, который поражает лиц любого возраста и пола.
Чаще всего диагностируется плеврит у детей, так как иммунная система малышей еще не сформирована окончательно и организм не всегда сопротивляется инфекциям.
Врач и ребенок (фото)
Виды
В зависимости от механизма развития и клиники выделяют две формы плеврита:
| Форма патологического процесса | Чем характеризуется? |
| Экссудативный | При этом в плевральной полости скапливается жидкость, которая мешает человеку нормально дышать |
| Сухой плеврит | Образуется налет на серозной оболочке из белка фибрина, в результате чего листки плевры трутся друг о друга, вызывая у больного сильную боль при дыхании и кашле |
Виды плеврита
Важно! Симптомы и лечение плеврита у детей при обеих формах существенно отличаются, поэтому во избежание осложнений неправильного лечения категорически не рекомендуется заниматься самолечением.
Этиология и патогенез заболевания
Кто в группе риска?
В большинстве случаев плеврит у ребенка развивается, как вторичный патологический процесс, то есть этому заболеванию предшествовали другие факторы, среди которых:
- травма грудной клетки – плеврит при переломе ребер является одним из самых часто встречающихся осложнений;
- воспаление легких – нередко плеврит протекает одновременно с пневмонией;
- туберкулез;
- перикардит;
- ревматизм.
Причины плевритов у детей не выяснены точно, но этому заболеванию способствуют предрасполагающие факторы:
- переохлаждение организма;
- слабый иммунитет;
- авитаминоз;
- несбалансированное нерациональное питание;
- наличие в организме очагов хронической инфекции – например, хронические бронхиты, бронхиолит;
- длительное лечение антибиотиками или химиотерапевтическими препаратами (при онкологии).
Перелом ребер — плеврит
Возбудителем инфекционного процесса чаще всего является стафилококк, но развитию плеврита также могут способствовать пневмококки, вирусы, палочка туберкулеза. По характеру воспалительного процесса плеврит может быть экссудативным или сухим.
Экссудативный плеврит развивается в большинстве случаев на фоне не долеченной пневмонии или, как осложнение недавно перенесенных вирусно-инфекционных заболеваний дыхательных путей. Эта форма плеврита характеризуется скопление в полости легких выпота (патологической жидкости), в результате чего больному становится трудно дышать и появляется влажный кашель.
В зависимости от возбудителя инфекции и некоторых особенностей развития экссудативный плеврит может быть:
- серозным;
- гнойным;
- геморрагическим (кровянистым).
Экссудат может накапливаться в плевральной полости в большом количестве, в результате чего сдавливаются легкие и расположенные в грудной клетке органы, что нарушает их основные функции.
Клинические признаки
Повышение температуры тела
Симптомы плеврита у детей отличаются в зависимости от формы заболевания. Основным симптомом, характерным для обеих форм, будет боль в грудной клетке, которая усиливается во время вдоха или кашля.
Экссудативный плеврит
Мучительный кашель
Клиническая картина развивается чаще всего постепенно:
- появляется кашель – сначала сухой, потом с отделением мокроты;
- при вдохе слышны «булькающие» хрипы в грудной клетке;
- боли в груди;
- одышка;
- ощущение нехватки воздуха;
- повышение температуры тела до 39-40 градусов;
- озноб;
- бледность или синюшность кожных покровов.
Сухой плеврит
Шум трения плевры при аускультации
Для сухого плеврита характерное острое и внезапное начало.
Симптомы могут возникать на ровном месте, без каких-либо предшествующих состояний:
- повышается температура тела до 39-40 градусов;
- возникает сухой мучительный кашель;
- сильные боли в грудной клетке, которые еще больше усиливаются во время приступа и при вдохе;
- отставание одной половины грудной клетки в акте дыхания из-за боли;
- поверхностное прерывистое дыхание;
- выраженная одышка;
- бледность кожных покровов или цианоз;
- тахикардия;
- отказ от еды;
- беспокойство и страдальческое выражение лица.
Ребенок может занимать вынужденное положение тела – лежа на боку на стороне поражения, таким образом, боль переносится легче.
Диагностика
Своевременная диагностика – залог выздоровления
Если есть подозрение на плеврит легких у ребенка симптомы и лечение должен определять врач, так как самолечение может способствовать развитию опасных для жизни осложнений.
Диагноз ставится на основании результатов следующих методов исследования:
- анамнез – специалист обязательно выясняет, не было ли травмы грудной клетки, не болел ли ребенок бронхитом или пневмонией в последнее время;
- аускультация органов грудной клетки – при экссудативном плеврите прослушиваются разнокалиберные влажные хрипы, а при сухом – шум трения плевры;
- физикальный осмотр – для плеврита характерны бледность или синюшность кожных покровов, тахикардия, одышка, отставание одной половины грудной клетки в акте дыхания из-за сильных болей;
- анализы крови – для заболевания характерен лейкоцитоз, повышенная СОЭ, незначительная анемия;
- рентген органов грудной клетки – позволяет определить форму заболевания и наличие сопутствующих патологий легких;
- плевральная пункция – исследование, в ходе которого через пункционную иглу получают экссудат из плевральной полости, который потом исследуют в лаборатории. Благодаря пункции можно не только определить характер выпота (кровянистый, гнойный или серозный), но и подобрать эффективный лекарственный препарат.
Лечение
Препараты для лечения
Лечение плеврита у детей обязательно проводится в условиях стационара, так как слишком велик риск развития осложнений со стороны дыхательной функции. При явно выраженной дыхательной недостаточности у больного его госпитализируют в реанимационное отделение.
В остром периоде, который сопровождается высокой температурой тела важно соблюдать постельный режим с периодической сменой положения тела для профилактики застойной пневмонии.
Лечение плеврита независимо от его формы проводится комплексно, терапия включает в себя:
- Антибиотики – могут вводиться внутривенно, внутримышечно или непосредственно в плевральную полость. Как правило, назначаются препараты широкого спектра – Гентамицин, Ристомицин, Морфоциклин. В том случае, если плеврит обусловлен палочками туберкулеза, то подбирается противотуберкулезный препарат согласно возрасту и особенностям организма больного (обязательно прилагается подробная инструкция со схемой приема). Продолжительность курса антибиотиками составляет не менее 7 суток, иногда дольше, в зависимости от тяжести течения заболевания.
- Дренирование – проводится с целью удаления скопившегося патологического экссудата (при экссудативном плеврите), гноя, крови.
- Промывание плевральной полости растворами антисептиками – чаще всего это назначается при гнойном плеврите. В этом случае непосредственно в полость вводят растворы и антибиотики, которые уничтожают патогенную флору и препятствуют прогрессированию воспаления.
- Дезинтоксикационная терапия – внутривенно капельно вводят растворы Рингера, натрия хлорида.
- Симптоматическое лечение – к этой категории относится назначения жаропонижающих средств, обезболивающих и противовоспалительных. При сухом плеврите больному назначают лекарственные средства из группы нестероидных противовоспалительных – Нурофен, Ибупрофен, Немисил, Бутадион, Бруфен (цена на препараты разная, но по эффективности они мало чем отличаются друг от друга). Эти препараты не только снижают температуру тела, но и облегчают боль, которая при трении листков плевры становится нестерпимой и мучительной. В особенно тяжелых случаях для обезболивания проводится новокаиновая блокада.
Если течение плеврита сопровождается сердечной недостаточностью на фоне нарушения дыхания, то пациенту включают в терапию сердечные препараты – Коргликон, Кордиамин, Мезатон.
Для того чтобы успокоить ребенка и снять напряжение нервной системы целесообразно применение седативных препаратов согласно возрасту. Обычно для детей назначают валериану или бромиды.
Лечебная пункция при плеврите у детей
При экссудативном плеврите со скоплением большого количества жидкости в плевральной полости ребенку проводится пункция. В ходе процедуры устраняют патологический экссудат, тем самым снимая давление на легкие, за счет чего облегчается дыхание и работа сердечнососудистой системы. В ходе терапии пункции могут проводиться неоднократно, особенно, если жидкость продолжает скапливаться и снова мешает больному нормально дышать.
При гнойном плеврите пункция проводится с целью санации. После удаления гноя из плевры специальной иглой в полость вводятся растворы антисептиков, которые затем отсасывают аппаратом. С целью разжижения гноя в плевральную полость могут предварительно вводиться ферменты – они улучшают отток патологического экссудата.
При скоплении большого количества гноя (свыше 200 мл) в полость вставляют трубочку, которая остается у больного до конца лечения. Ежедневно через эту трубочку производят дренаж и промывают плевральную полость антисептическими растворами.
Важно! Следует тщательно следить за состоянием кожи вокруг дренажной трубки – во избежание попадания через нее в полость вторичной бактериальной инфекции кожу регулярно обрабатывают антисептиками, смазывают водным раствором йода или зеленкой, закрывают стерильной марлевой повязкой.
Диета при плеврите
Витаминизированное питание
Питание ребенка, больного плевритом, должно быть сбалансированным и витаминизированным – это поможет организму быстрее справиться с инфекцией. В рационе рекомендуется ограничить употребление соли и жидкости, чтобы не возникало застойных процессов и не усиливалось давление жидкости на органы грудной клетки.
Из рациона следует исключить колбасы, газированные напитки, шоколад, какао, специи. Готовые блюда нужно подавать в теплом виде, блюда должны легко усваиваться и не нагружать дополнительно организм больного. Важно обеспечить пациенту регулярный доступ свежего воздуха – помещение нужно проветривать несколько раз в день, а в теплое время года оставлять форточку открытой все время.
В период реабилитации пациента рекомендовано санаторно-курортное лечение с проведением ЛФК, физиотерапии, массажа, дыхательной гимнастики. Полезны также оксигенотерапия и кислородные коктейли ребенку. На видео в этой статье вы сможете найти упражнения для дыхательной гимнастики, используемые в период реабилитации после перенесенных бронхо-легочных заболеваний.
Дыхательная гимнастика
Прогноз и профилактика
Прогноз плеврита во многом зависит от того, насколько быстро родители обратились за медицинской помощью и как тщательно выполняли врачебные рекомендации. Не последнее значение также имеет форма заболевания и наличие сопутствующих проблем. Как правило, сухой и экссудативный плеврит заканчивается выздоровлением пациента без каких-либо угрожающих последствий.
При гнойном плеврите потребуется больше времени на реабилитацию – прогноз при этом зависит от состояния иммунитета ребенка и своевременной диагностики заболевания.
В тяжелых случаях возможно развитие осложнений и последствий плеврита:
- бронхоэкстатическая болезнь;
- пневмосклероз;
- пневмония;
- хроническая дыхательная и сердечная недостаточность.
Заключение
Плеврит чаще всего не является самостоятельной патологией, однако он существенно осложняет течение основного заболевания и усугубляет его исход. Особенно тяжело воспаление плевры протекает у детей раннего возраста, так как в большинстве случаев осложняется скоплением гноя в полости. Конечно, современные лекарственные препараты способны бороться с инфекцией любой степени тяжести, но велик риск инвалидизации ребенка при несвоевременном обращении к врачу.
Источник
Появление выпота в плевральной области – несамостоятельное симптоматическое явление. Оно имеет разнообразную этиологию. Множество факторов могут привести к развитию патологии: от функциональных нарушений в организме до врачебной ошибки. Тем не менее прогноз протекания нарушения, в общем, благоприятный, но требует оперативного вмешательства.
- Причины
- Симптомы
- Диагностика
Плевральная жидкость
Левое и правое легкое помещены одновременно в два «мешка», которые как бы вдеты друг в друга, между ними имеется узкое пространство. Оно получило название плевральной полости или плевры.
 «Мешки» по-научному называются листками плевры и представляют собой серозные оболочки:
«Мешки» по-научному называются листками плевры и представляют собой серозные оболочки:
- внешнюю париетальную (прилегающую к внутренней поверхности грудной клетки),
- внутреннюю висцеральную (тонкая мембрана, обволакивающая само легкое).
Париетальная оболочка имеет болевые рецепторы, что объясняет неприятную симптоматику, сопровождающую плевральный выпот.
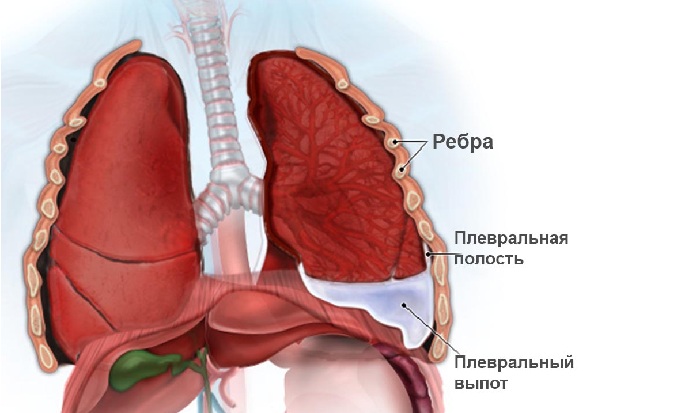
Таким образом, между легкими и другими тканями имеется надежный барьер в виде не сообщающихся друг с другом полостей. В них поддерживается давление ниже атмосферного. Это способствует протеканию дыхательного акта. Плевральная полость – это герметичный отсек, в норме заполненный небольшим количеством жидкости.
Жидкость в плевральной полости – это норма. По составу она схожа с кровью и представляет собой серозное вещество. В нормальных условиях ее количество не превышает 1-2 чайные ложки (15-20 мл). Это вещество продуцируется клетками париетальной оболочки и капиллярами близлежащих артерий. Периодически оно всасывается через лимфатическую систему для фильтрации (происходит реабсорбция). Плевральная жидкость активно откачивается из плевры – это естественный процесс. Благодаря этому не происходит ее скапливания.
 Не стоит путать ее с жидкостью в легких – это уже отдельное патологическое явление
Не стоит путать ее с жидкостью в легких – это уже отдельное патологическое явление
Жидкость в плевральной области выступает в качестве лубриканта – смазывающего вещества. Это облегчает лепесткам плевры свободное скольжение друг о друга во время вдоха и выдоха. Другая ее функция – поддерживать легкие в расправленном состоянии во время движения грудной клетки при дыхании.
Выпот – это патологически большой объем скопившейся биологической жидкости в той или иной полости организма без возможности ее естественного выведения. Соответственно, плевральный выпот – это увеличение объема жидкости внутри плевры.
Процесс ее накопления может различаться этиологически и симптоматически в зависимости от характера выделяемого вещества. Плевральную щель могут заполнить следующие типы выпотов:
- транссудат,
- экссудат,
- гной,
- кровь,
- лимфа.
Плеврит
Плевральный выпот может формироваться в результате нарушения работы кровеносной и лимфатической систем, а также воспаления.
Скопление отечной жидкости в полости плевры
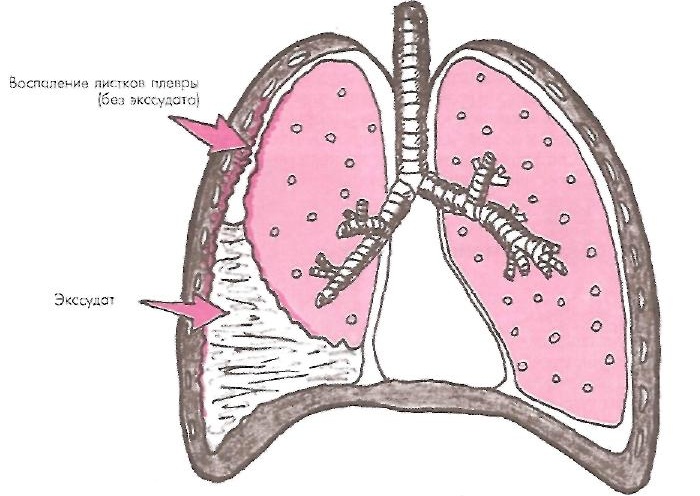
Жидкость между плевральными листками может увеличиваться в объемах вне зависимости от воспалительных процессов. В этом случае ее накопление обусловлено сбоем естественного процесса ее продуцирования или реабсорбции.
Для таких случаев применяется термин «транссудат» (невоспалительный выпот) и диагностируется гидроторакс (отек в плевральной полости). Скопившийся объем жидкости не в состоянии самостоятельно покинуть плевру.
Транссудат имеет вид желтоватый прозрачной жидкости без запаха.
Причины
Наличие жидкости в плевральной полости вызвано двумя основными физиологическими нарушениями, связанными с ее выработкой и эвакуацией:
- повышенная секреция,
- угнетение процесса всасывания.
Плевральный выпот
Плевральный выпот транссудативного характера также может образоваться вследствие следующих факторов:
- Сердечная недостаточность. В малом и большом кругах кровообращения ухудшается гемодинамика, происходит застой крови, повышается кровяное давление. Начинает формироваться местный отечный выпот.
- Почечная недостаточность. Снижается онкотическое давление, отвечающее за поступление жидкостей организма из тканей в кровь. В результате стенки капилляров пропускают ее в обратном направлении, и возникает отек.
- Перитонеальный диализ. Повышается внутрибрюшное давление. За счет этого местная тканевая жидкость поднимается и через поры в диафрагме выталкивается в плевральную полость, увеличивая тем самым объемы плеврального вещества.
- Опухоли. В случае с возникновением новообразований может быть нарушен отток лимфы или крови из плевры. Формируется скапливающийся транссудат.
Симптомы
Синдром скопления жидкости в плевральной полости сочетает в себе местную симптоматику и клинические проявления того заболевания, которое его вызвало. Чем объемнее выпот, тем тяжелее протекает заболевание. Обычно речь идет о двухсторонней патологии.
Объем выпота может достигать нескольких литров.
 Масштабные скопления жидкости оказывают давление на органы грудной клетки.
Масштабные скопления жидкости оказывают давление на органы грудной клетки.
Тем самым происходит продавливание легкого. Это может привести к следующему:
- одышка,
- возможны редкие боли в груди,
- сухой повторяющийся кашель,
- дополнительные отеки вокруг скопления.
Диагностика
Синдром жидкости в плевральной полости предполагает определенные диагностические процедуры, самая популярная из которых – УЗИ. Специалисты проводят ряд мероприятий по выявлению выпота:
- Перкуссионное простукивание. В месте скопления жидкости обнаруживается тупой звук, меняющий локацию с изменением положения тела больного.
-
 Рентгенологическое исследование. Снимок позволяет увидеть область скапливающегося транссудата.
Рентгенологическое исследование. Снимок позволяет увидеть область скапливающегося транссудата. - УЗИ. При ультразвуковом обследовании обнаруживается увеличенное в объеме количество жидкости.
- Плевральная пункция. Производится прокол полости, что позволяет забрать выпот на дифференциальный анализ.
- КТ. Компьютерная томография помогает исключить риск опухолей.
Важно! При лечении показана откачка транссудата из плевры с помощью пункции.
Синдром скопления плевральной жидкости при воспалении
Скопление жидкости в плевральной полости может быть запущено воспалительным процессом. В таком случае врачи говорят об экссудации (выделение выпота в виде экссудата). Механизм протекания этой патологии обусловлен инфекционным поражением и включает следующие изменения в организме:
- проницаемость стенок сосудов увеличена,
- переполнение кровью тканей в области воспаления,
- повышение онкотического давления,
- дают о себе знать симптомы первичного воспалительного заболевания.
Плевральная полость может заполняться следующими типами воспалительного выпота:
- Серозный. Прозрачная жидкость. Выделяется при воспалении серозных листков плевры. Прогноз благоприятный. Источники воспаления – ожоги, аллергии, вирусы. К примеру, плеврит сопровождается выпотом серозного экссудата.
Фиброзный. Боле плотный, ворсинчатый экссудат, с повышенным содержанием фибрина. Плевральная оболочка под воздействием этой жидкости разрушается: появляются рубцы, спайки, язвы.
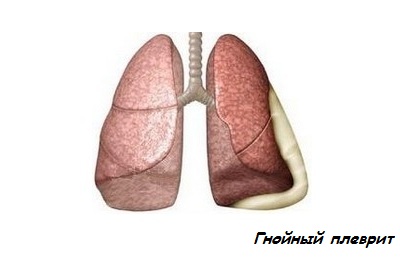 Может выделяться вследствие туберкулеза.
Может выделяться вследствие туберкулеза.- Гнойный. Непрозрачная, вязкая жидкость в полости плевры зеленого оттенка. Состоит из большого количества отработанных защитных клеток лейкоцитов. Вызвана попаданием в организм таких патогенов, как грибки, стрептококки, стафилококки.
- Геморрагический. Возникает как следствие разрушения кровеносных путей. Представляет собой жидкость красноватого цвета из-за насыщенности эритроцитами. Встречается при туберкулезном плеврите.
Лечение делает упор на антибактериальной медикаментозной методике и направлено на уничтожение инфекционного агента. Для удаления экссудата прибегают к хирургической операции.
Жидкость в плевральной полости после операции
В случае травмы или неудачного хирургического вмешательства между плевральными оболочками легких может образоваться выпот в виде скопления крови (гемоторакс).
Чаще всего к этому могут привести обильные внутренние кровотечения , образуется уплотнение, которое оказывает сдавливающий эффект как на само легкое, так и на грудную клетку.
В результате нарушается газообмен и гемодинамика, что приводит к легочной недостаточности. Симптоматику определяет количество жидкости в плевральной полости.
 При этом больной испытывает на себе признаки потери крови:
При этом больной испытывает на себе признаки потери крови:
- анемия,
- тахикардия,
- снижение давления.
При обследовании врачи обнаруживают глухой звук в области груди при простукивании. Аускультация диагностирует нарушение работы органа и отсутствие дыхательных шумов. Для более точного диагноза применяются УЗИ и рентген.
Важно! Терапия гемоторакса предполагает введение в плевру дренажа и откачку выпота с последующим наложением швов.
Следствием осложнения после операции может стать и хилоторакс. Выпот в этом случае формируется за счет скопления лимфы. Неудачное хирургическое вмешательство зачастую приводит к повреждению париетального листка плевры и проходящего в нем лимфатического протока. Таким образом, патология с наличием жидкости в плевральной полости обусловлена причинами, связанными с хирургическим вмешательством:
-
 операция на шее,
операция на шее, - удаление опухоли,
- операции на аорте,
- оперативное вмешательство при аневризме,
- хирургическое лечение легкого,
- диагностическая пункция.
При повреждении лимфатического канала жидкость изначально будет скапливаться в клетчатке средостения. После набора критической массы, она прорывает плевральный лепесток и изливается в полость. Уплотнение хилоторакса до перемещения его в плевру может занимать длительный промежуток времени – до нескольких лет.
Симптомы заболевания схожи с признаками указанных выше патологий и представляют собой компрессию органов дыхания, пережатие вен, отказ легкого. К этому добавляются признаки истощения, т. к. потеря лимфы – это потеря полезных для организма веществ: белков, жиров, углеводов и микроэлементов.
 Диагностические мероприятия те же, что и при гемотораксе (перкуссия, аускультация, УЗИ, рентген), с применением лимфографии и добавлением контрастирующего вещества. Эта процедура позволяет уточнить уровень повреждения лимфатического протока.
Диагностические мероприятия те же, что и при гемотораксе (перкуссия, аускультация, УЗИ, рентген), с применением лимфографии и добавлением контрастирующего вещества. Эта процедура позволяет уточнить уровень повреждения лимфатического протока.
Лечение хилоторакса проводится путем пункции, дренажа или через перекрытие лимфатического канала хирургическим путем.
Загрузка…
Источник
