Синдром скопления воздуха плевральной полости

 С этим файлом связано 1 файл(ов). Среди них: Пропедевтика♥.docx.
С этим файлом связано 1 файл(ов). Среди них: Пропедевтика♥.docx. Показать все связанные файлыПодборка по базе: ОСНОВНЫЕ КЛИНИЧЕСКИЕ СИНДРОМЫ БОЛЕЗНЕЙ СИСТЕМЫ.docx, 5.Важнейшие психопатологические синдромы..docx, 11 синдром скопления жидкости в плевральной полости. ссиндром ск, 5fan_ru_Вентиляция, отопление и кондиционирование воздуха в прои, Загрязнение воздуха спортивного сооружения.doc, Адреногенитальный синдром.docx, Нурланов Жоламан 6-051 Болевой синдром ВБ.ppt, Судорожный синдром.pptx, Симптомдық артериальдық гипертензия синдромы.docx, Система крови у детей. Анатомо-физиологические особенности, симп
Показать все связанные файлыПодборка по базе: ОСНОВНЫЕ КЛИНИЧЕСКИЕ СИНДРОМЫ БОЛЕЗНЕЙ СИСТЕМЫ.docx, 5.Важнейшие психопатологические синдромы..docx, 11 синдром скопления жидкости в плевральной полости. ссиндром ск, 5fan_ru_Вентиляция, отопление и кондиционирование воздуха в прои, Загрязнение воздуха спортивного сооружения.doc, Адреногенитальный синдром.docx, Нурланов Жоламан 6-051 Болевой синдром ВБ.ppt, Судорожный синдром.pptx, Симптомдық артериальдық гипертензия синдромы.docx, Система крови у детей. Анатомо-физиологические особенности, симп 32. СИНДРОМ СКОПЛЕНИЯ ВОЗДУХА В ПЛЕВРАЛЬНОЙ ПОЛОСТИ (ПНЕВМОТОРАКС)
Встречается при сообщении бронхов с плевральной полостью (субплевральное расположение туберкулёзной каверны, абсцесса), при травме грудной клетки, спонтанном пневмотораксе или при искусственном введении в полость плевры воздуха с лечебной целью больным с кавернозным туберкулёзом.
Жалобы: одышка, боль в грудной клетке.
Общий осмотр: бледность кожных покровов, цианоз.
Осмотр грудной клетки: выпячивание «больной» половины грудной клетки, в которой произошло накопление воздуха, сглаживание межрёберных промежутков, тахипное, отставание «больной» половины при дыхании.Пальпация: болезненность, ригидность поражённой половины грудной клетки. Голосовое дрожание резко ослаблено или не проводится.
Перкуссия: громкий тимпанический звук иногда с металлическим оттенком.
Аускультация:дыхание ослабленное везикулярное или не прослушивается. Бронхофония резко ослаблена или отсутствует.
Рентгенологически: светлое лёгочное поле без лёгочного рисунка, а ближе к корню — тень спавшегося лёгкого.
Исследование крови, мокроты: особых изменений не будет.
Пневмоторакс−это патологическое состояние, которое характеризуется скоплением воздуха в плевральной полости.
Виды —
открытый: атмосферный воздух при вдохе поступает в плевральную полость, а при выдохе выходит из нее;-клапанный: происходит затруднение эвакуации воздуха во время выдоха и с каждым вдохом возрастает давление в плевральной полости;-закрытый: когда отверстие закрылось, и поступивший воздух не имеет выхода.
Классификация пневмоторакса в зависимости от причин
-
травматический, -
операционный, -
спонтанный, -
искусственный.
Причины пневмоторакса
Причиной спонтанного пневмоторакса
может быть деструкция легочной ткани вследствие абсцесса, гангрены легкого, рака легких; прорыва туберкулезной или бронхоэктатической каверны; разрыва булы при эмфиземе.
Патологически измененная легочная ткань и висцеральная плевра легкого разрываются
при сильном кашле, чихании, глубоком вдохе, натуживании при значительной функциональной недостаточности, быстром наклоне туловища.
Появление воздуха в плевральной полости значительно
повышает внутриплевральное давление.
В результате наступает
спадение легочной ткани
, развивается острая легочная гипертензия, увеличивается нагрузка на правый желудочек, что может приводить
к острой правожелудочковой недостаточности.
Клиника
-
Боль в груди. -
Одышка -
Кашель. -
Сердцебиение.
Жалобы на внезапно возникшую колющую боль в груди, которая может иррадиировать в шею, руку, эпигастральную область; беспокоит одышка смешанного характера, сухой кашель, сердцебиение. Выраженность одышки зависит от объема воздуха в плевральной полости.
При
осмотре
обращают на себя внимание учащенное поверхностное дыхание, диффузный цианоз, кожа покрыта холодным потом. На стороне поражения может увеличиться объем грудной клетки. Межреберные промежутки сглажены. При дыхании пораженная половина грудной клетки отстает от здоровой половины.
При пальпации:
голосовое дрожание и бронхофония ослаблены или не определяются.
При перкуссии
на стороне поражения – тимпанический звук. При открытом пневмотораксе перкуторный звук напоминает
«шум треснувшего горшка»
— прерывистый, дребезжащий.
Аускультация легких
: ослабление или отсутствие везикулярного дыхания. При открытом пневмотораксе — разновидность бронхиального дыхания, имеющее металлический оттенок. Над здоровым легким определяется компенсаторное усиление везикулярного дыхания. Бронхофония резко ослаблена или отсутствует.
Рентгенологически:
признак пневмоторакса это большое пристеночное просветление без легочного рисунка. Между спавшимся легким и воздухом имеется четкая граница. Органы средостения смещены в здоровую сторону, а купол диафрагмы на стороне поражения – книзу. На ЭКГ можно выявить отклонение электрической оси вправо, а также увеличение амплитуды зубца Р во II и III (P- pulmonale).
34. СИНДРОМ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ
Дыхательная недостаточность(ДН) –состояние организма, при кот. не обеспечивается поддержание норм. газового состава крови или оно достигается более интенсивной работы аппарата внешнего дыхания и сердца.
Нормальный газообмен в лёгких возможен при чёткой
взаимосвязи трёх компонентов
: 1)вентиляции 2)диффузии газов через альвеолярно-капиллярную мембрану3) перфузии капиллярной крови в лёгких
Причинами ДН могут быть любые патологические процессы в организме или неблагоприятные факторы окружающей среды, которые
влияют хотя бы на один из этих компонентов.
Различают две группы ДН:
-
с преимущественным поражением лёгочных механизмов
-
Обструкция крупных дыхательных путей -
Обструкция мелких дыхательных путей -
Сокращение лёгочной ткани -
Нарушение рестрикции альвеолярной ткани -
Нарушение лёгочного кровотока -
Нарушение вентиляционно-перфузионных соотношений -
Утолщение альвеолярно-капиллярной мембраны
-
с преимущественным поражением внелёгочных механизм
-
Нарушение центральной регуляции дыхания -
Поражение дыхательных мышц -
Поражение грудной клетки
В зависимости от причин и механизма ДН выделяют три типа нарушения вентиляционной функции лёгких:
—обструктивный :затруднение прохождения воздуха по бронхам вследствие воспаления
бронхов, бронхоспазма, сужения или сдавления трахеи и крупных бронхов
страдает фаза выдоха.
Спирограмма: снижение максимальной вентиляции лёгких (МВЛ) и объёма форсированного выдоха за 1 с.
-рестриктивный: наблюдается
при ограничении способности лёгких к расширению и спадению
(гидроторакс, пневмоторакс, пневмосклероз, кифосколиоз, массивные плевральные спайки, окостенение рёберных хрящей, ограничение подвижности рёбер). страдает фаза вдоха. Спирограмма: снижение ЖЕЛ и МВЛ.
-смешанный: при длительно текущих лёгочных и сердечных заболеваниях и объединяет в себе признаки 2-х типов нарушения вентиляции (обструктивного и рестриктивного), часто с превалированием одного из них.
35. ОСТРЫЙ И ХРОНИЧЕСКИЙ БРОНХИТ: ЭТИОЛОГИЯ,ПАТОГЕНЕЗ,СИМПТОМЫ,ЛЕЧЕНИЕ
Бронхит-воспаление бронхов.
Этиология хронического бронхита
-
Экзогенные факторы:
-
Табачный дым-А -
Загрязнение воздушного бассейна -
профессиональные вредности -
Климатические факторы -
Инфекционные факторы (вирусы, микоплазма, реже – бактериальные агенты)
-
Эндогенные факторы:
-
Нарушение дыхания через нос и очищения вдыхаемого воздуха -
Очаговая инфекция верхних дыхательных путей -
Повторные ОРЗ и острые бронхиты -
Наследственная предрасположенность
-
Нарушение обмена веществ (ожирение)
Защитные механизмы легких
-
Фильтрация и увлажнение вдыхаемого воздуха в верхних дыхательных путях
-
Кашлевой рефлекс, способствующий удалению из легких инфицированных частиц
-
Трахеобронхиальная секреция антибактериальных веществ (α1-антитрипсин, лизоцим, лактоферрин)
-
Клеточный иммунитет (альвеолярные макрофаги, Т-лимфоциты)
-
Гуморальный иммунитет (В-лимфоциты, IgA, IgG )
-
ПЯН
-
Мукоцилиарный транспорт различных частиц реснитчатым эпителием бронхов
Патогенез ХБ
Хронический бронхит (клиническое определение понятия):
-
Диффузное, прогрессирующее поражение бронхиального дерева
-
Обусловлен длительным раздражением воздухоносных путей летучими поллютантами и/или (реже) повреждением вирусно-бактериальными агентами
-
Характеризуется перестройкой секреторного аппарата слизистой оболочки, развитием воспалительного процесса и в дальнейшем – дегенеративно-склеротич. изменениями в глубоких слоях бронх.стенки
-
Сопровождается гиперсекрецией слизи, нарушением очистительной функции бронхов
-
Проявляется постоянным или периодически возникающим кашлем (А)с отделением мокроты(А)
-
Не связан с другими бронхолегочными процессами или поражением других органов и систем
Основные клинические синдромы при хроническом бронхите
I.Воспалительный:
А) Местный:Оценивается по характеру мокроты (бронхиального содержимого),Количеству нейтрофилов при цитологическом исследовании,Величине титра возбудителя при посеве,Состоянию СО и характеру секрета.
Б) Общий:Повышение t тела, уровня острофазовых неспецифических показателей крови
II. Интоксикационный:Потливость, слабость, головная боль,Снижение аппетита и массы тела
Ш. Бронхообструктивный:Надсадный кашельс трудно отделяемой мокротой ,Экспираторная одышка , Сухие свистящие хрипы, усиливающиеся на выдохе (В),Изменение показателей ФВД: ОФВ1, ФЖЕЛ.
Механизм развития обструкции бронхов
Обратимый
| Необратимый
|
-
Основной маркер хронической обструктивной болезни легких (ХОБЛ) при наличии факторов риска (курение, ингаляционные поллютанты) – спирографический показатель: ОФВ1/ФЖЕЛ
Классификация хронического бронхита
I. По функциональной характеристике:
II. По характеру воспаления:
| III. По степени тяжести течения:
IV. По фазе болезни:
|
1Необструктивный (без одышки; спирорамма: нет нарушений), или ХБ с преимущественным поражением мелких бронхов (дистальный бронхит). относительно стабильный ХБ, характеризующийся отсутствием каких-либо клинически значимых нарушений функции системы дыхания в течение многих (даже десятков) лет.
2Обструктивный (с одышкой; спирограмма: есть изменения) , или ХБ с преимущественным поражением мелких бронхов (дистальный бронхит). Это функционально нестабильный ХБ(прогрессирующие нарушения бронхиальной проходимости, развитием легочной гипертензии и легочного сердца).
Диагностические критерии хронического бронхита
-
«Кашлевой анамнез» (не менее 2-х лет по 3 месяца подряд; кашель сухой или с выделением мокроты -
Отсутствие другой патологии бронхолегочного аппарата (туберкулез, бронхоэктатическая болезнь, пневмония, бронхиальная астма, рак легкого и др.), обуславливающей «кашлевой анамнез» -
Воспалительные изменения в бронхах по данным исследования мокроты, содержимого бронхов, данных бронхоскопической картины -
Выявление обструкции дыхательных путей (ее обратимого и необратимого компонента) для диагностики хронического обструктивного бронхита
Осложнения хронического бронхита
| II. Связанные с эволюцией бронхита
|
Цели лечения хронического бронхита
-
Снижение темпов прогрессирования диффузного поражения бронхов
-
Снижение частоты обострений заболевания
-
Удлинение ремиссий
-
Повышение толерантности к физической нагрузке
-
Улучшение качества жизни
Принципы лечения хронического бронхита
-
Запрещение курения, оздоровление окружающей среды-Этиотропное
-
Ликвидация очагов инфекции- Этиотропное
-
Противогриппозная вакцинация- Этиотропное
-
Воздействие на воспалительный процесс в бронхах-Патогенетическое
-
Восстановление бронхиальной проходимости- Патогенетическое
-
Противокашлевые препараты (есть мучительный «непродуктивный» кашель)- Патогенетическое
-
Общеукрепляющая терапия
-
Физиотерапевтические мероприятия, санаторно-курортное лечение
-
Борьба с легочной и сердечной недостаточностью
Острый бронхит может возникать: 1) активизацией микробов, постоянно находящихся как сапрофиты в верхних дыхательных путях – пневмококов, пневмобацилл Фридлендера, стрептококков, стафилококков; 2) при острых инфекционных заболеваниях – гриппе, коклюше, дифтерии и других; 3) при вдыхании паров химических токсических веществ – паров кислот, формалина, ксилола и других.
-кашель.
В начале заболевания кашель сухой, грубый, со скудной, трудно отделяющейся, вязкой слизистой мокротой. На 2 – 3 день болезни мокрота начинает выделяться в большом количестве. Сначала она слизисто – гнойная, иногда с прожилками крови. Затем мокрота приобретает гнойный характер. В это время кашель становится мягче.
-В тех случаях, когда бронхит начинается с катара верхних дыхательных путей, симптомом, предшествующим бронхиту является
насморк
с обильным выделением жидкой слизи. Если, наряду с ринитом, имеется клиника и фарингита, больной может отмечать
охриплость голоса
.
-Температура тела при лёгком течении бронхита
нормальная или субфебрильная.
При тяжёлом течении бронхита, особенно при диффузной форме его, температура тела может повышаться до 38 — 39ºС.
ЧДД может незначительно увеличиться. При диффузном поражении бронхов, особенно мелких бронхов и бронхиол, частота дыхательных движений может увеличиться до 30 – 40 в минуту. При этом могут появиться одышка и тахикардия.
При осмотре, местном и общем, патологических изменений обычно не отмечается. Конфигурация грудной клетки, подвижность её в акте дыхания не изменены.
—
Голосовое дрожание и бронхофония
на симметричных участках не изменены.
Перкуторно
отмечается ясный лёгочный звук. При глубоком поражении бронхов перкуторный звук может приобретать
коробочный оттенок
за счёт умеренной эмфизематозности лёгочной ткани.
-При аускультации определяется везикулярное дыхание с жёсткими вдохом и выдохом. Кроме того, выявляется большее или меньшее количество жужжащих или свистящих сухих хрипов, которые изменяются и по характеру, и по количеству после кашля
—
Рентген
— не выявляет изменений.
-анализах крови
выявляется умеренный лейкоцитоз (9 – 11 х 109/л) и умеренно ускоренная СОЭ.
—
Мокрота
при остром бронхите имеет слизистый или слизисто – гнойный характер. Она содержит цилиндрический эпителий, немного других клеточных элементов, сгустки фибрина в виде слепков бронхов.
Острый бронхит течёт от нескольких дней, до 2 – 4 недель. В большинстве случаев заболевание заканчивается полным выздоровлением, однако может перейти и в хроническую форму. У ослабленных детей и стариков острый бронхит может вызвать развитие пневмоний.
Источник

Встречается при
сообщении бронхов с плевральной полостью
(субплевральное расположение туберкулёзной
каверны, абсцесса), при травме грудной
клетки, спонтанном пневмотораксе или
при искусственном введении в полость
плевры воздуха с лечебной целью больным
с кавернозным туберкулёзом.
Жалобы: одышка,
боль в грудной клетке.
Общий осмотр:
бледность кожных покровов, цианоз.
Осмотр грудной
клетки: выпячивание «больной» половины
грудной клетки, в которой произошло
накопление воздуха, сглаживание
межрёберных промежутков, тахипное,
отставание «больной» половины при
дыхании.
Пальпация: болезненность,
ригидность поражённой половины грудной
клетки. Голосовое дрожание резко
ослаблено или не проводится.
Перкуссия: громкий
тимпанический звук иногда с металлическим
оттенком.
Аускультация:дыхание ослабленное везикулярное или
не прослушивается. Бронхофония резко
ослаблена или отсутствует.
Рентгенологически:
светлое лёгочное поле без лёгочного
рисунка, а ближе к корню — тень спавшегося
лёгкого.
Исследование крови,
мокроты: особых изменений не будет.
Синдром избыточного содержания воздуха в лёгких (эмфизема)

Этот синдром наблюдается при затруднении
фазы выдоха (уменьшение просвета бронхов
вследствие их спазма или заполнения
экссудатом, уменьшение эластичности
лёгочной ткани), лёгкие расширяются,
содержание воздуха в них увеличивается,
но дыхательная экскурсия их уменьшается.
Патоморфология:
повышение воздушности лёгочной ткани.
Жалобы:
одышка, кашель.
Общий
осмотр:
одутловатость лица, цианоз, набухание
шейных вен.
Осмотр
грудной клетки:
грудная клетка бочкообразная,
межрёберные промежутки расширены,
сглаженность или выбухание под- и
надключичных ямок, дыхательные движения
грудной клетки уменьшены в объёме,
тахипное.
Пальпация:
грудная клетка ригидна. Голосовое
дрожание ослаблено.
Перкуссия:
на всём протяжении лёгочной ткани
определяется коробочный звук, нижние
границы лёгких опущены, экскурсия нижних
краёв лёгких — ограничена.
Аускультация:
равномерно ослабленное везикулярное
дыхание, сухие и влажные хрипы.
Рентгенологически:
повышение прозрачности лёгочных полей,
ослабление лёгочного рисунка, низкое
расположение и малая подвижность
диафрагмы.
Исследование
крови, мокроты:
особых изменений не будет.
Синдром сужения бронхов вязким экссудатом
Э тот
тот
синдром наиболее характерен для острого
или хронического бронхита, при котором
наблюдается воспаление слизистой
оболочки бронхов и заполнение просвета
бронхов вязким секретом.
Жалобы:
кашель, может быть боль в грудной клетке.
Общий
осмотр:
акроцианоз, бледность кожных покровов.
Осмотр
грудной клетки:
особых изменений не будет.
Пальпация:
грудная клетка безболезненная, эластичная.
Голосовое дрожание проводится хорошо,
одинаково с обеих сторон.
Перкуссия:
над всей поверхностью лёгочной ткани
определяется ясный лёгочной звук.
Аускультация:
дыхание жёсткое, сухие хрипы различной
высоты и тембра.
Рентгенологически:
усиление лёгочного рисунка.
Исследование
крови: умеренный
лейкоцитоз, ускоренная СОЭ.
Исследование
мокроты: мокрота
слизистая, слизисто — гнойная, содержит
небольшое количество лейкоцитов.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
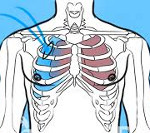
Пневмоторакс (греч. pnéuma —воздух, thorax — грудная клетка) – скопление газа в плевральной полости, ведущее к спадению ткани легкого, смещению средостения в здоровую сторону, сдавлению кровеносных сосудов средостения, опущению купола диафрагмы, что, в конечном итоге вызывает расстройство функции дыхания и кровообращения. При пневмотораксе воздух может проникать между листками висцеральной и париетальной плевры через любой дефект на поверхности легкого или в грудной клетке. Проникающий в полость плевры воздух вызывает повышение внутриплеврального давления (в норме оно ниже, чем атмосферное) и приводит к спадению части или целого легкого (частичному или полному коллапсу легкого).
Общие сведения
Пневмоторакс (греч. pnéuma —воздух, thorax — грудная клетка) – скопление газа в плевральной полости, ведущее к спадению ткани легкого, смещению средостения в здоровую сторону, сдавлению кровеносных сосудов средостения, опущению купола диафрагмы, что, в конечном итоге вызывает расстройство функции дыхания и кровообращения. При пневмотораксе воздух может проникать между листками висцеральной и париетальной плевры через любой дефект на поверхности легкого или в грудной клетке. Проникающий в полость плевры воздух вызывает повышение внутриплеврального давления (в норме оно ниже, чем атмосферное) и приводит к спадению части или целого легкого (частичному или полному коллапсу легкого).
Пневмоторакс
Причины пневмоторакса
В основе механизма развития пневмоторакса лежат две группы причин:
1. Механические повреждения грудной клетки или легких:
- закрытые травмы грудной клетки, сопровождающиеся повреждением легкого отломками ребер;
- открытые травмы грудной клетки (проникающие ранения);
- ятрогенные повреждения (как осложнение лечебных или диагностических манипуляций — повреждение легкого при постановке подключичного катетера, межреберной блокаде нерва, пункции плевральной полости);
- искусственно вызванный пневмоторакс — искусственный пневмоторакс накладывается с целью лечения туберкулеза легких, с целью диагностики — при проведении торакоскопии.
2. Заболевания легких и органов грудной полости:
- неспецифического характера – вследствие разрыва воздушных кист при буллезной болезни (эмфиземе) легких, прорыва абсцесса легкого в полость плевры (пиопневмоторакс), спонтанного разрыва пищевода;
- специфического характера — пневмоторакс вследствие разрыва каверн, прорыва казеозных очагов при туберкулезе.
Классификация пневмоторакса
Предложены несколько видов классификаций пневмоторакса по ведущему фактору.
По происхождению
- 1. Травматический.
Травматический пневмоторакс возникает в результате закрытых (без повреждения целостности кожных покровов) или открытых (огнестрельных, ножевых) травм грудной клетки, ведущих к разрыву легкого.
- 2. Спонтанный.
- первичный (или идиопатический)
- вторичный (симптоматический)
- рецидивирующий
Спонтанный пневмоторакс возникает внезапно в результате самопроизвольного нарушения целостности ткани легкого. Чаще спонтанный пневмоторакс встречается у мужчин в возрасте от 20 до 40 лет. Спонтанный пневмотракс может быть первичным, вторичным и рецидивирующим. Первичный пневмоторакс развивается, как правило, в результате буллезной болезни легких, врожденной слабости плевры, которая может легко разрываться при смехе, сильном кашле, физическом усилии, глубоком дыхании. Также к развитию идиопатического пневмоторакса может приводить ныряние, глубокое погружение в воду, полет в самолете на большой высоте.
Вторичный пневмоторакс возникает вследствие деструкции ткани легкого при тяжелых патологических процессах (абсцессе, гангрене легкого, прорыве туберкулезных каверн и др.).
В случае повторного возникновения говорят о рецидивирующем спонтанном пневмотораксе.
- 3. Искусственный.
При искусственном пневмотораксе воздух специально вводится в плевральную полость для лечебно-диагностических целей.
По объему содержащегося в плевральной полости воздуха и степени спадения легкого
- Ограниченный (парциальный, частичный).
- Полный (тотальный).
Ограниченный пневмоторакс характеризуется неполным спадением легкого, тотальный – полным поджатием.
По распространению
- Односторонний.
- Двусторонний.
При одностороннем пневмотораксе происходит частичное либо полное спадение правого или левого легкого, при двустороннем – поджатие обоих легких. Развитие тотального двустороннего пневмоторакса вызывает критическое нарушение дыхательной функции и может привести к гибели пациента в короткие сроки.
По наличию осложнений
- Осложненный (плевритом, кровотечением, медиастинальной и подкожной эмфиземой).
- Неосложненный.
По сообщению с внешней средой
- Закрытый.
- Открытый.
- Напряженный (клапанный).
При закрытом пневмотораксе сообщения полости плевры с окружающей средой не происходит, и объем попавшего в плевральную полость воздуха не увеличивается. Клинически имеет самое легкое течение, незначительное количество воздуха может рассасываться самостоятельно.
Открытый пневмоторакс характеризуется наличием дефекта в стенке грудной клетки, через который происходит свободное сообщение полости плевры с внешней средой. При вдохе воздух поступает в плевральную полость, а при выдохе выходит через дефект висцеральной плевры. Давление в плевральной полости становится равным атмосферному, что приводит к коллапсу легкого и выключению его из дыхания.
При напряженном пневмотораксе формируется клапанная структура, пропускающая воздух в плевральную полость в момент вдоха и препятствующая его выходу в окружающую среду на выдохе, при этом объем воздуха в полости плевры постепенно нарастает. Клапанный пневмоторакс характеризуется следующими признаками: положительным внутриплевральным давлением (больше атмосферного), приводящим к выключению легкого из дыхания; раздражением нервных окончаний плевры, вызывающим развитие плевропульмонального шока; стойким смещением органов средостения, ведущим к нарушению их функции и сдавлению крупных сосудов; острой дыхательной недостаточностью.
Клиника пневмоторакса
Выраженность симптомов пневмоторакса зависит от причины заболевания и степени сдавления легкого.
Пациент с открытым пневмотораксом принимает вынужденное положение, лежа на поврежденной стороне и плотно зажимая рану. Воздух засасывается в рану с шумом, из раны выделяется пенистая кровь с примесью воздуха, экскурсия грудной клетки асимметрична (пораженная сторона отстает при дыхании).
Развитие спонтанного пневмоторакса обычно острое: после приступа кашля, физического усилия либо без всяких видимых причин. При типичном начале пневмоторакса появляется пронзительная колющая боль на стороне пораженного легкого, иррадиирующая в руку, шею, за грудину. Боль усиливается при кашле, дыхании, малейшем движении. Нередко боль вызывает у пациента панический страх смерти. Болевой синдром при пневмотораксе сопровождается одышкой, степень выраженности которой зависит от объема спадения легкого (от учащенного дыхания до выраженной дыхательной недостаточности). Появляется бледность или цианоз лица, иногда — сухой кашель.
Спустя несколько часов интенсивность боли и одышки ослабевают: боль беспокоит в момент глубокого вдоха, одышка проявляется при физическом усилии. Возможно развитие подкожной или медиастинальной эмфиземы – выход воздуха в подкожную клетчатку лица, шеи, грудной клетки или средостения, сопровождающийся вздутием и характерным хрустом при пальпации. Аускультативно на стороне пневмоторакса дыхание ослаблено или не выслушивается.
Примерно в четверти случаев спонтанный пневмоторакс имеет атипичное начало и развиваться исподволь. Боль и одышка незначительные, по мере адаптации пациента к новым условиям дыхания становятся практически незаметными. Атипичная форма течения характерна для ограниченного пневмоторакса, при незначительном количестве воздуха в полости плевры.
Отчетливо клинические признаки пневмоторакса определяются при спадении легкого более, чем на 30-40% . Спустя 4-6 часов после развития спонтанного пневмоторакса присоединяется воспалительная реакция со стороны плевры. Через несколько суток плевральные листки утолщаются за счет фибриновых наложений и отека, что приводит впоследствии к формированию плевральные сращений, затрудняющих расправление легочной ткани.
Осложнения пневмоторакса
Осложненное течение пневмоторакса встречается у 50% пациентов. Наиболее частыми осложнениями пневмоторакса являются:
- экссудативный плеврит
- гемопневмоторакс (при попадании крови в плевральную полость)
- эмпиема плевры (пиопневмоторакс)
- ригидное легкое (не расправляющееся в результате образования шварт – соединительнотканных тяжей)
- острая дыхательная недостаточность
При спонтанном и особенно клапанном пневмотораксе может наблюдаться подкожная и медиастинальная эмфизема. Спонтанный пневмоторакс протекает с рецидивами почти у половины пациентов.
Диагностика пневмоторакса
Уже при осмотре пациента выявляются характерные признаки пневмоторакса:
- пациент принимает вынужденное сидячее или полусидячее положение;
- кожные покровы покрыты холодным потом, одышка, цианоз;
- расширение межреберных промежутков и грудной клетки, ограничение экскурсии грудной клетки на пораженной стороне;
- снижение артериального давления, тахикардия, смещение границ сердца в здоровую сторону.
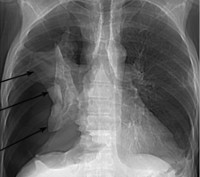
Специфические лабораторные изменения при пневмотораксе не определяются. Окончательное подтверждение диагноза происходит после проведения рентгенологического исследования. При рентгенографии легких на стороне пневмоторакса определяется зона просветления, лишенная легочного рисунка на периферии и отделенная четкой границей от спавшегося легкого; смещение органов средостения в здоровую сторону, а купола диафрагмы книзу. При поведении диагностической плевральной пункции получается воздух, давление в полости плевры колеблется в пределах нуля.

КТ органов грудной клетки. Небольшое скопление воздуха в грудной полости
Лечение пневмоторакса
Первая помощь
Пневмоторакс является неотложным состоянием, требующим немедленной медицинской помощи. Любой человек должен быть готов оказать экстренную помощь пациенту с пневмотораксом: успокоить, обеспечить достаточный доступ кислорода, немедленно вызвать врача.
При открытом пневмотораксе первая помощь состоит в наложении окклюзионной повязки, герметично закрывающей дефект в стенке грудной клетки. Не пропускающую воздух повязку можно сделать из целлофана или полиэтилена, а также толстого ватно-марлевого слоя. При наличии клапанного пневмоторакса необходимо срочное проведение плевральной пункции с целью удаления свободного газа, расправления легкого и устранения смещения органов средостения.
Квалифицированная помощь
Пациенты с пневмотораксом госпитализируются в хирургический стационар (по возможности в специализированные отделения пульмонологии). Врачебная помощь при пневмотораксе состоит в проведении пункции плевральной полости, эвакуации воздуха и восстановлении в полости плевры отрицательного давления.
При закрытом пневмотораксе проводится аспирация воздуха через пункционную систему (длинную иглу с присоединенной трубкой) в условиях малой операционной с соблюдением асептики. Плевральная пункция при пневмотораксе проводится на стороне повреждения во втором межреберье по среднеключичной линии, по верхнему краю низлежащего ребра. При тотальном пневмотораксе во избежание быстрого расправления легкого и шоковой реакции пациента, а также при дефектах легочной ткани, в плевральную полость устанавливается дренаж с последующей пассивной аспирацией воздуха по Бюлау, либо активной аспирацией посредством электровакуумного аппарата.
Лечение открытого пневмоторакса начинается с его перевода в закрытый путем ушивания дефекта и прекращения поступления воздуха в полость плевры. В дальнейшем проводятся те же мероприятия, что и при закрытом пневмотораксе. Клапанный пневмоторакс с целью понижения внутриплеврального давления сначала превращают в открытый путем пункции толстой иглой, затем проводят его хирургическое лечение.
Важной составляющей лечения пневмоторакса является адекватное обезболивание как в период спадения легкого, так и в период его расправления. С целью профилактики рецидивов пневмоторакса проводят плевродез тальком, нитратом серебра, раствором глюкозы или другими склерозирующими препаратами, искусственно вызывая спаечный процесс в плевральной полости. При рецидивирующем спонтанном пневмотораксе, вызванном буллезной эмфиземой, показано хирургическое лечение (удаление воздушных кист).
Прогноз и профилактика пневмоторакса
При неосложненных формах спонтанного пневмоторакса исход благоприятный, однако, возможны частые рецидивы заболевания при наличии патологии легких.
Специфических методов профилактики пневмоторакса не существует. Рекомендуется проведение своевременных лечебно-диагностических мероприятий при заболеваниях легких. Пациентам, перенесшим пневмоторакс, рекомендуется избегать физических нагрузок, обследоваться на ХНЗЛ и туберкулез. Профилактика рецидивирующего пневмоторакса состоит в хирургическом удалении источника заболевания.
Источник
