Синдром шегрена код по мкб 10
Рубрика МКБ-10: M35.0
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M30-M36 Системные поражения соединительной ткани / M35 Другие системные поражения соединительной ткани
Определение и общие сведения[править]
Болезнь Шегрена
Синонимы: синдром Шегрена
Болезнь Шегрена — иммуновоспалительное ревматическое заболевание неизвестной этиологии, характерной чертой которого является хронический аутоиммунный и лимфопролиферативный процесс в секретирующих эпителиальных железах с развитием паренхиматозного сиаладенита с ксеростомией и сухого кератоконъюнктивита с гиполакримией.
Синдром Шегрена развивается у 5-25% больных с системными заболеваниями соединительной ткани, чаще ревматоидный артрит, у 50-75% больных с хроническими аутоиммунными поражениями печени (такими как хронический аутоиммунный гепатит, первичный билиарный цирроз печени) и реже при других аутоиммунных заболеваниях.
Заболеваемость синдромом Шегрена колеблется от 100 до 1000 на 100 000 населения. Пик заболеваемости приходится на 35-50 лет. Женщины страдают в 8-10 раз чаще мужчин. Смертность при синдроме Шегрена в 3 раза выше, чем в популяции.
Этиология и патогенез[править]
Клинические проявления[править]
Синдром Шегрена — это сочетание сухого кератоконъюнктивита и ксеростомии (сухость во рту) с симптомами ревматоидного артрита или других аутоиммунных заболеваний. Сухость слизистых обусловлена лимфоцитарной инфильтрацией слезных, слюнных и других экзокринных желез по ходу ЖКТ и дыхательных путей. У половины больных отмечаются утренняя скованность, артралгия и артрит. Если проявления заболевания не удовлетворяют критериям ревматоидного артрита, СКВ, системной склеродермии или системных васкулитов, ставят диагноз первичного синдрома Шегрена. У 20—25% больных заболевание удовлетворяет критериям перечисленных заболеваний, в этом случае говорят о вторичном синдроме Шегрена.
Сухой синдром (Шегрена): Диагностика[править]
1. Диагноз сухого кератоконъюнктивита ставят при снижении секреции слезной жидкости. Для этого используют пробу Ширмера. Она состоит в следующем. В нижний конъюнктивальный мешок помещают полоску фильтровальной бумаги. В норме за 5 мин пропитывается отрезок длиной не менее 15 мм (у людей старше 60 лет — 10 мм), при синдроме Шегрена — не более 5 мм. Эрозию роговицы выявляют при окраске бенгальским розовым. Для больных с синдромом Шегрена характерно снижение количества слюны, затруднение при жевании и глотании сухой пищи.
2. Лабораторные исследования. У половины больных синдромом Шегрена повышен уровень IgG в сыворотке. Типично появление криоглобулинов. У 90% больных с артритом обнаруживают ревматоидный фактор, который иногда выявляется до появления артрита. У 70% больных методом иммунофлюоресценции выявляют антинуклеарные антитела (тип окрашивания — диффузный или пятнистый, гл. 15, п. II.Г.2.в.1). Часто определяются антитела к одноцепочечной ДНК. Антитела к антигену Ro/SS-A обнаруживаются у 70%, к La/SS-B — у 40%, к тиреоглобулину — у 35% больных синдромом Шегрена. У некоторых больных титр антинуклеарных антител и ревматоидного фактора бывает очень высоким (намного выше, чем при ревматоидном артрите и СКВ).
3. При биопсии нижней губы обнаруживают лимфоцитарную инфильтрацию слюнных желез. Возможно развитие лимфом (обычно B-клеточных или гистиоцитарных) и макроглобулинемии Вальденстрема. В этом случае снижается уровень IgG и титр ревматоидного фактора.
4. Сцинтиграфия с технецием и рентгеноконтрастное исследование околоушных желез выявляют очаговый захват радиофармпрепарата и увеличение протоков желез.
Дифференциальный диагноз[править]
Сухой синдром (Шегрена): Лечение[править]
При сухости глаз закапывают 0,5% раствор метилцеллюлозы (обычно 5 раз в сутки), при сухости во рту рекомендуют запивать пищу водой. При выраженной сухости ротоглотки используют пластиковую бутылку-пульверизатор с 1% водным раствором глицерина. Неприятные ощущения, связанные с сухостью слизистых, можно уменьшить, увлажняя воздух в помещении. Поскольку при синдроме Шегрена повышен риск кариеса, необходим тщательный уход за зубами. Фонд помощи больным синдромом Шегрена публикует списки безрецептурных средств, стимулирующих секреторную активность слизистых и увлажняющих глаза. При язвах конъюнктивы и роговицы применяют борную мазь, на пораженный глаз накладывают повязку. С симптоматической целью применяется пилокарпин, 5 мг внутрь 3 раза в сутки. При обострении показаны кортикостероиды для местного применения, однако их частое использование повышает риск грибковых и бактериальных инфекций. По предварительным данным, при синдроме Шегрена эффективно лечение гидроксихлорохином в течение 1—3 лет. Кортикостероиды и циклофосфамид для приема внутрь назначают только при выявлении злокачественного новообразования. В этом случае дополнительно назначают другие цитостатики и проводят лучевую терапию.
Профилактика[править]
Первичная профилактика невозможна ввиду неясной этиологии заболевания. Вторичная профилактика направлена на предупреждение обострения, прогрессирования заболевания.
Прочее[править]
Источники (ссылки)[править]
Российские клинические рекомендации. Ревматология [Электронный ресурс] / Е. Л. Насонов — М. : ГЭОТАР-Медиа, .
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Гидроксихлорохин
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Болезнь Шегрена.
Болезнь Шегрена
Описание
Болезнь Шегрена (первичный синдром Шегрена) — системное аутоиммунное заболевание, характеризующиеся хроническим воспалением экзокринных желез, секретирующих преимущественно IgA, прежде всего слюнных и слезных, с постепеннным развитием их секреторной недостаточности в сочетании с различными системными проявлениями. Описана шведским офтальмологом Шегреном в 1933 г.
Наряду с болезнью выделяют синдром Шегрена (вторичный синдром Шегрена) — поражение слезных желез с развитием сухого кератоконъюнктивита и слюнных желез с развитием хронического сиалоаденита и ксеростомии при аутоиммунных заболеваниях — ревматоидном артрите, системной красной волчанке, системной склеродермии, хроническом активном гепатите, первичном билиарном циррозе печени, аутоиммунном тиреоидите и.
Болезнь и синдром Шегрена встречаются у женщин в 20-25 раз чаще, чем у мужчин, обычно в возрасте 20-50 лет.
Симптомы
1.
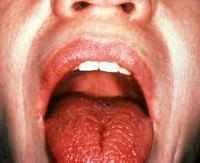
Поражение слезных желез, роговицы, конъюнктивы, ксерофтальмия в виде сухого кератоконъюнктивита, что проявляется ощущением инородного тела в глазу, светобоязнью, жжением в глазах, покраснением глаз, отсутствием слез, эрозиями и помутнением роговицы.
2.
Поражение слюнных желез — паротит со снижением секреции слюны, сухость во рту (ксеростомия). Околоушные, поднижнечелюстные железы увеличиваются, слюны мало, она густая, развивается хейлит, глоссит, кариес зубов, стоматит.
3.
Поражение других экзокринных желез со снижением функции, что проявляется сухостью кожи, влагалища, пищевода, носа, глотки, трахеитами, бронхитами, дисфагией, ринитами, гастритом с секреторной недостаточностью, вплоть до ахилии, хроническим панкреатитом со снижением внешнесекреторной функции.
4.
Полиартралгии или развитие полиартрита по типу ревматоидного артрита.
5.
Системные проявления: лихорадка, лимфаденопатия, васкулиты, миозиты, увеличение печени, селезенки, поражение почек, синдром Рейно.
Клиника болезни Шегрена зависит от варианта течения. При хроническом течении превалируют признаки поражения экзокринных желез, при подостром — дополнительно в процесс вовлекаются почки, легкие, развиваются некротизирующий васкулит, поражение нервной системы (периферическая полинейропатия, невриты, цереброваскулиты), реже развивается гепатоспленомегалия.
На коже голеней, стоп, бедер, живота, туловища могут быть высыпания по типу геморрагического васкулита, в основе которого лежит повышение содержания в крови и отложение в стенках капилляров у- или криоглобулинов Сыпь сопровождается зудом и болезненным жжением. Теморрагический васкулит, обусловленный преимущественно криоглобулинами, сопровождается появлением пузырьков и пустул с геморрагическим содержимым, имеется четкая связь высыпаний с переохлаждением.
Может вовлекаться в патологический процесс щитовидная железа (гипертрофическая форма аутоиммунного тиреоидита с последующим развитием гипотиреоза).
Лимфоцитопения. Нейтрофилез. Потливость. Снижение потоотделения. Сухость во рту. Увеличение СОЭ. Увеличение лимфоузлов.

Болезнь Шегрена
Причины
Причины заболевания неизвестны. Предполагается роль наследственного фактора, у больных часто обнаруживаются антигены HLA B8, DW3, DW2. Не исключается роль вирусной инфекции, в частности ретровирусов, которые вызывают экспрессию HLA DR-антигена и транслокацию аутоантигенов на мембраны эпителиальных клеток с последующей активацией В-лимфоцитов на фоне недостаточности Т-супрессоров (Jacobsson).
Основным патогенетическим фактором является развитие аутоиммунных реакций с появлением антител к ткани протоков слюнных, слезных и других экзокринных желез (поджелудочной железы, париетальным клеткам желудка). Аутоиммунный характер заболевания подтверждается обширной лимфоидной инфильтрацией пораженных слезных и слюнных желез, а также обнаружением не только органоспецифических (к слезным и слюнным железам), но и органонеспецифических аутоантител (РФ, антиядерных антител, антител к антигенам SA/Ro и SS-B/La). Лимфоидные инфильтраты при болезни Шегрена продуцируют большое количество интерлейкина-2, интерлейкина-6 и интерлейкина-10, способствующих развитию аутоиммунных реакций. При генерализованном течении заболевания (у 30% больных) в процесс вовлекаются мышцы (миозит), почки (интерстициальный нефрит), сосуды (продуктивно-деструктивный васкулит).
Лечение
Лечение болезни Шегрена должно быть комплексным и направленным как на подавление иммунных нарушений в организме, так и на клинически манифестируемые поражения отдельных органов и систем. Ведущая роль в лечении принадлежит врачу-ревматологу, который осуществляет комплексную терапию совместно с окулистом, стоматологом, а при необходимости и с другими специалистами.
В качестве профилактических мер применяется диспансерное наблюдение у ревматолога с привлечением для совместной терапии стоматолога, окулиста, гинеколога и Необходимы постоянный прием поддерживающих доз лекарственных средств, малых доз гормонов (5 мг), цитостатиков (хлорбутин, циклофосфан) и курсовое профилактическое лечение симптоматическими средствами с целью достижения состояния клинической ремиссии.
Важна санация очагов хронической инфекции (хронический тонзиллит, синуситы, кариозные зубы, стоматит). Рекомендуется избегать переохлаждений, простудных заболеваний и нервно-психического перенапряжения. Первичная профилактика болезни Шегрена не разработана.
В период обострения заболевания рекомендуется ограничение речевых нагрузок из-за ксеростомии (сухости во рту). Для уменьшения светобоязни, распространенной у больных первичным синдромом Шегрена, рекомендуется ношение очков с затемненными стеклами (в яркие солнечные дни).
Медикаментозная терапия при болезни Шегрена основана на кортикостероидных гормонах и цитостатиках.
Большое значение имеет местная терапия стоматологических и офтальмологических проявлений болезни Шегрена. В результате уменьшения количества слюны и ее защитных свойств проявления ксеростомии у большинства больных усугубляются сопутствующим кандидозом полости рта. Для борьбы с кандидозом применяется орошение полости рта 2 % раствором двууглекислой соды, смазывание нистатиновой мазью, назначается нистатин по 500 000 ЕД 4-6 раз в день (или леворин, дифлкжан). Таблетки противогрибковых антибиотиков не нужно глотать, а следует рассасывать во рту. При возникновении герпетического поражения слизистой применяется оксолиновая или метилурациловая мази, ацикловир.
Для лечения паренхиматозного паротита можно использовать компрессы из 30% раствора димексида. Они накладываются ежедневно на область околоушных и подчелюстных слюнных желез на 30-40 мин.
Существенное значение имеет также своевременное лечение кариозных зубов и протезирование полости рта.
Местная терапия офтальмологических проявлений болезни Шегрена направлена на преодоление гиполакримии, улучшение регенерации эпителия роговицы и конъюнктивы, профилактику вторичной инфекции. В качестве искусственных слез используется 0,5 % раствор метилцеллюлозы. Его закапывают от 3 до 12 раз в день в зависимости от тяжести поражений. Для борьбы с инфекцией применяются растворы альбуцида, левомицетина, фурацилина.
При болезни Шегрена противопоказаны атропинсодержащие и антигистаминные препараты, способные уменьшить секреторную функцию экзокринных желез.
Немедикаментозное лечение. Лечебная диета.
Назначается физиологически полноценная диета с достаточным количеством витаминов. Рекомендуется 5-6-разовое питание. Показано использование жевательной резинки.
Санаторно-курортное лечение при болезни Шегрена- желудочно-кишечного профиля.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Синдром Шёгрена (СШ) — системное аутоиммунное заболевание, характеризующееся развитием аутоиммунной экзокринопатии, что приводит к возникновению ксеростомии и ксерофтальмии, сухости слизистых оболочек носа, гортани, трахеи, бронхов, женских половых органов, атрофическому гастриту. Статистические данные. Распространённость: 0,6–3,0% в общей популяции. Преобладающий возраст — старше 30 лет. Преобладающий пол — женский (10–25:1).
Код по международной классификации болезней МКБ-10:
- M35.0 Сухой синдром [шегрена]
Причины
Этиология и генетические особенности • Одним из этиологических факторов считают хроническую вирусную инфекцию (ЦМВ, вирус Эпстайна–Барр, ретровирусная HTLV — 1, HCV). У больных ВИЧ — инфекцией развивается лимфоцитарный сиаладенит, лимфоцитарная интерстициальная пневмония, напоминающие СШ. Обнаруживают ассоциацию с HLA B8, HLA Dw3, HLA DR3, HLA DRw52, аллелью DQA1*0501.
Патогенез. Хроническая вирусная инфекция индуцирует активацию Т — и В — лимфоцитов. В ходе активации CD4+ — лимфоцитов синтезируются цитокины (ИЛ — 1, ИЛ — 6, g — ИФН, ФНО — a), индуцирующие экспрессию Аг главного комплекса гистосовместимости класса II на эпителиальных клетках слюнных и слёзных желёз. Это приводит к Аг — специфической активации лимфоцитов и развитию аутоиммунных реакций против экзокринных желёз. Активированные В — лимфоциты синтезируют g — глобулины в больших количествах. Активация В — лимфоцитов проходит три стадии: поликлональную (клинически проявляется экзокринопатией), поли — олиго — моноклональную (выявляют клинические системные проявления), моноклональную (клинически выявляют лимфомы).
Классификация. Различают первичный CШ, не ассоциируемый с другими ревматическими заболеваниями, и вторичный СШ, возникающий на фоне ревматоидного артрита, СКВ, полимиозита/дерматомиозита, хронического активного гепатита, билиарного цирроза печени, саркоидоза и в рамках СПИД.
Симптомы (признаки)
Клиническая картина
• Поражение экзокринных желёз •• Сухой кератоконъюнктивит: зуд, жжение, резь в глазах, при присоединении инфекции — язвы и перфорации роговицы •• Сиаладенит: сухость во рту, хронический паренхиматозный паротит, на поздних стадиях — прогрессирующий пришеечный кариес, затруднения при глотании пищи •• Хронический панкреатит •• Сухость слизистых оболочек носа, глотки, гортани, трахеи, половых органов, кожи •• Поражение ЖКТ: хронический атрофический гастрит с секреторной недостаточностью, поражение двенадцатиперстной кишки с возникновением гипомоторной дискинезии, поражение толстой кишки с появлением болезненности при её пальпации и развитии запоров у больного.
• Системные проявления •• Поражение суставов: артралгии, рецидивирующий неэрозивный артрит мелких суставов с развитием деформаций (анкилозы не характерны) •• Поражение мышц: миалгии, миозит •• Поражение лимфатической системы: регионарная лимфаденопатия, генерализованная лимфаденопатия, лимфопролиферативные заболевания (лимфома, макроглобулинемия Вальденстрёма). Клиническое развитие последних можно заподозрить при стойком и значительном увеличении околоушных слюнных желёз, генерализованной лимфаденопатии и спленомегалии •• Поражение лёгких: интерстициальная пневмония, интерстициальный лёгочный фиброз, плеврит •• Поражение почек: почечный ацидоз, аминоацидурия и фосфатурия с развитием нефрогенного диабета, хронический интерстициальный нефрит (гломерулонефрит возникает редко, чаще у пациентов с криоглобулинемией), амилоидоз •• Феномен Рейно •• Васкулит (5–10%) •• Поражение кожи: гипергаммаглобулинемическая или криоглобулинемическая пурпура, хроническая крапивница, кожные язвы •• Поражение нервной системы: множественный мононеврит, асептический менингит, эпилептические припадки, поражения ЦНС, напоминающие рассеянный склероз •• Тиреоидит с гипо — или гиперфункцией щитовидной железы.
Особенности ВИЧ — ассоциированного СШ • Частое поражение мужчин • Ассоциация с HLA — DR5 • Низкая частота ксерофтальмии • Лимфоцитарный гепатит, гастрит, нефрит, интерстициальная пневмония, асептический менингит.
Диагностика
Лабораторные данные
• ОАК: увеличение СОЭ, лейкопения. Возможна гемолитическая анемия. Тромбоцитопения не характерна; при её обнаружении следует провести пункцию костного мозга для исключения миелодиспластических реакций, лимфомы, лекарственной миелодепрессии • Гипергаммаглобулинемия • Смешанная моноклональная криоглобулинемия II типа • При исследовании АНАТ методом непрямой иммунофлюоресценции выявляют периферический (соответствующий наличию АТ к ДНК) или крапчатый (соответствующий наличию АТ к рибонуклеопротеинам) типы свечения • С помощью иммуноферментных методов выявляют АТ к Ro — La и к органоспецифическим Аг париетальных клеток желудка, щитовидной железы, гладкой мускулатуры • Наличие РФ (95%) в высоком титре • Увеличение концентрации СРБ не типично • ОАМ: протеинурия (редко) • Обнаружение в моче лёгких цепей моноклональных иммуноглобулинов (при СШ с системными проявлениями).
Инструментальные данные
• Сухой кератоконъюнктивит •• Тест Ширмера: снижение слёзоотделения (менее 10 мм за 5 мин). Тест позволяет оценить количество слёз, выделяемых за 5 мин после раздражения полоской промокательной бумаги, заложенной за нижнее веко. Показателем служит длина полоски, смоченной слезами (норма — 15 мм у молодых, 10 мм у пожилых) •• Окрашивание эпителия конъюнктивы и роговицы бенгальским розовым и флюоресцеином. Тест с использованием бенгальского розового красителя высокоспецифичен и информативен. При СШ бенгальский розовый окрашивает точечные эрозии конъюнктивы и участки отслоившегося эпителия.
• Паренхиматозный паротит •• Сиалография: обнаружение полостей диаметром не менее 1 мм •• Снижение секреторной активности слюнной железы при стимуляции аскорбиновой кислотой — менее 2,5 мл за 5 мин •• Биопсия слюнных желёз нижней губы: лимфоплазмоклеточная инфильтрация (более 1 очага, состоящего из более чем 50 лимфоцитов).
Диагностическая тактика (Vitali C. et al., 1993)
• Офтальмологические симптомы •• Сухость в глазах в течение последних 3 мес и более •• Ощущение песка в глазах •• Использование препарата искусственная слеза более 3 р/сут.
• Стоматологические симптомы •• Ощущение сухости во рту в течение последних 3 мес и более •• Рецидивирующий или персистирующий отёк слюнных желёз в зрелом возрасте •• Необходимость запивания сухой пищи жидкостью.
• Офтальмологические проявления. Объективные признаки поражения глаз, установленные на основании одного из 2 тестов •• Тест Ширмера: увлажнение полоски бумаги менее 5 мм в течение 5 мин •• Счёт при окраске бенгальским розовым >4 по системе Bijsterveld.
• Гистопатологические признаки: в биоптате малых слюнных желёз определяют более 1 конгломерата мононуклеарных клеток в железистой ткани объёмом 4 мм3.
• Объективные признаки поражения слюнных желёз, установленные с помощью сцинтиграфии, сиалографии или сиалометрии (нестимулированный ток слюны составляет <1,5 мм в течение 15 мин).
• Аутоантитела. Наличие по крайней мере одного из следующих типов АТ •• АТ к Ro/SS — A или La/SS — B •• АНАТ •• РФ.
Диагноз считают достоверным при наличии 4 из 6 выше перечисленных критериев. Чувствительность — 93,5%, специфичность — 94%.
Критерии исключения диагноза СШ: предсуществующая лимфома, СПИД, саркоидоз, реакция «трансплантат против хозяина».
Дифференциальная диагностика. Идентификация клинической картины СШ ставит вопрос, первичный это синдром или вторичный. Следует помнить, что кроме системных заболеваний соединительной ткани, СШ может развиваться в рамках саркоидоза или СПИДа. Важен поиск АТ к ВИЧ. При саркоидозе на рентгенограмме лёгких — характерные изменения прикорневых лимфатических узлов.
Лечение
ЛЕЧЕНИЕ
Общая тактика. Сочетание системного назначения иммунодепрессивных препаратов и местной заместительной терапии.
Лекарственное лечение • Начальная стадия заболевания при отсутствии признаков системного поражения •• Преднизолон 10–15 мг/сут с постепенным снижением дозы через 2–3 нед до поддерживающей 5–10 мг/сут •• Гидроксихлорохин 0,4 г/сут, хлорохин 0,25 г/сут • При выраженных проявлениях поражения экзокринных желёз при отсутствии системных проявлений •• Преднизолон 10–15 мг/сут, затем переход на поддерживающую дозу 5–10 мг/сут •• Хлорамбуцил 4–6 мг/сут с переходом на поддерживающую дозу 2–4 мг/сут • Системные проявления (лёгочный фиброз, криоглобулинемический васкулит) •• Пульс — терапия метилпреднизолоном и циклофосфамидом (подробно см. Волчанка системная красная), затем — длительная терапия преднизолоном и хлорамбуцилом. При лечении цитостатиками необходимо регулярное проведение общих анализов крови, мочи, функциональных проб печени. При сопутствующей ВИЧ — инфекции цитостатики противопоказаны •• При криоглобулинемии — плазмаферез • Офтальмологические проявления •• Местно 0,5% р — р метилцеллюлозы •• Лечебные контактные линзы •• Для профилактики вторичной инфекции — промывание глаз р — рами нитрофурала, цитрали с рибофлавином • Стоматологические проявления •• Новокаиновые блокады околоушных слюнных желёз •• Введение в протоки слюнных желёз антибиотиков •• Аппликации 30% р — ра диметил сульфоксида на область околоушных и подчелюстных слюнных желёз — 20 сеансов по 25–30 мин.
Осложнения • Лимфомы • Изъязвления роговицы • Язвы конечностей при развитии васкулита.
Прогноз. Жизненный прогноз в целом благоприятный. Прогноз ухудшается при развитии лёгочного фиброза, криоглобулинемии и, особенно, лимфопролиферативных заболеваний.
Синонимы • Сухой синдром • Ксеродерматоз • Синдром Предтеченского–Гужеро–Шёгрена • Синдром Гужеро–Шёгрена.
Сокращение. СШ — синдром Шёгрена.
МКБ-10. M35.0 Сухой синдром [Шёгрена].
Источник
