Синдром шегрена какие анализы нужно сдать
Ранняя диагностика и лечение синдрома Шегрена позволяют предотвратить развитие осложнений заболевания. К сожалению, своевременная постановка диагноза затруднена и, как показывает клиническая практика, с момента появления симптомов и до начала необходимого лечения проходит в среднем 3 года.

Клинические проявления синдрома Шегрена часто совпадают с другими аутоиммунными заболеваниями. Помимо этого, сухость слизистых (характерный симптом болезни) наблюдается при длительном приеме некоторых лекарственных средств (например, антидепрессантов, лекарств от аллергии и гипертонии). Всё это затрудняет своевременную постановку диагноза.
Общие сведения о болезни
Синдром Шегрена — аутоиммунное заболевание, то есть организм вырабатывает антитела к собственным тканям, вызывая их повреждение. При патологии чаще страдают железы внешней секреции, главным образом слюнные и слезные. Периодическая атака иммунной системы обуславливает хроническо-рецидивирующие течение заболевания, которое часто переходит в более сложное, системное расстройство. В процесс вовлекаются другие ткани и органы, такие как суставы, кожа, почки, легкие, нервная система и органы пищеварения. Характерно необычное накопление (инфильтрация) в тканях желез определенного типа лейкоцитов и лимфоцитов.
При синдроме Шегрена страдают количественный и качественный состав слюны и слезной жидкости, что приводит к появлению основного признака — ощущения сухости в ротовой полости и слизистой глаз. Возможно «пересыхание» и других слизистых. Ощущение песка в глазах, опухшие слюнные железы, трудности с глотанием и потеря вкуса или снижение его восприятия — основные жалобы.
Симптомы могут появиться в любом возрасте, но чаще всего синдром Шеринга диагностируется после 40 лет. У женщин болезнь выявляется в девять раз чаще, чем у мужчин. Считается, что это второе наиболее часто встречаемое аутоиммунное заболевание после системной красной волчанки.
Причина возникновения синдрома Шегрена неизвестна, ученые предполагают, что появление болезни — это сочетание генетических факторов и окружающей среды. Они считают, что триггером синдрома Шегрена у некоторых людей, которые генетически предрасположены, может быть как бактериальная, так и вирусная инфекция.
Патологическое состояние может быть как первичным, так и вторичным (появится на фоне другого заболевания):
- Первичный синдром Шегрена — развивается постепенно, снижение функции слюны и слезной железы нарастает медленно и без каких-либо других нарушений.
- Вторичный синдром Шегрена — возникает, когда у человека уже есть аутоиммунное заболевание, например такое как системная красная волчанка, полимиозит, склеродермия или ревматоидный артрит.
Осложнениями синдрома Шегрена являются инфекционное воспаление и опухоли слюнных желез, ротовой полости, повреждение глаз, заболевания почек и пневмония (воспаление легких). При беременности, если у женщины имеются аутоантитела, связанные с синдромом Шегрена, существует повышенная угроза выкидыша. С аутоиммунным повреждением слюнных желез связывают и повышенный риск развития лимфомы.
Довольно часто диагноз ставят с запозданием. Порой окончательный диагноз подтверждается через несколько лет после появления симптомов заболевания. Чтобы помочь практикующим врачам своевременно поставить диагноз, были разработаны классификационные критерии синдрома Шегрена. (Подробнее см. В разделе «Диагностика».)
Признаки и симптомы
Начало заболевания, тяжесть проявлений и скорость прогрессирования вариабельны и могут отличаться у разных пациентов. Характерно присутствие неспецифической симптоматики (хроническая усталость и лихорадка), а также симптомов, связанных с поражением кожи, суставов, легких, нервов, почек и пищеварительного тракта. Разнообразие и неспецифичность клинических симптомов обуславливает задержку постановки диагноза синдрома Шегрена. Примеры признаков и симптомов заболевания:

Сухость глаз — один из признаков синдрома Шегрена
- Нарушения в восприятии запахов и вкуса.
- Сухой кашель.
- Ощущение песка в глазах.
- Сухость во рту, затрудненное глотание и нарушение речи.
- Сухая кожа и сыпь.
- Усталость.
- Отек и боль в суставах.
- Мышечная боль.
- Онемение или покалывание в руках или ногах (невропатия).
- Отек языка в сочетании с болью в горле.
- Опухшие слюнные (околоушные) железы.
- Сухость влагалища.
- Расстройство желудка, раздражение кишечника.
- Рецидивирующий бронхит или пневмония.
Сухость глаз и кожных покровов — только два признака из большого разнообразия симптомов синдрома Шегрена, которые встречаются и при других заболеваниях.
Диагностика
Не существует «конкретного» теста, который мог бы со стопроцентной точностью подтвердить, что это синдром Шегрена. Обычно практикующий врач назначает определенную панель лабораторных анализов и других тестов, чтобы поставить диагноза, при этом учитываются результаты физического обследования, а также данные кропотливо собранного анамнеза (история болезни).
Анализы для выявления аутоантител:
- Антиядерные антитела (АНА) — первичный анализ на аутоиммунные нарушения; тест положителен в большинстве случаев синдрома Шегрена.
- Антитела, специфичные для синдрома Шегрена — анти-SS-A (также называемый Ro) и анти-SS-B (другое название La); тесты на эти антитела, как правило, входят в обязательную панель при диагностике синдрома Шегрена, в большинстве случаев результат положительный.
- Ревматоидный фактор (РФ) — может быть положительным.
- Anti-dsDNA — аутоантитело используется для диагностики многих аутоиммунных заболеваниях; этот тест является специфичным для системной красной волчанки, иногда при синдроме Шеринга могут наблюдаться низкие уровни этих антител.
Другие методы лабораторной диагностики:
- Скорость оседания эритроцитов (СОЭ) — указывает на воспаление и часто повышена при аутоиммунных заболеваниях, в частности, и при синдроме Шегрена.
- С-реактивный белок (СРБ) — еще один распространенный тест на воспаление, обычно повышен.
- Комплексная метаболическая панель (КМП) — позволяет оценить функцию различных органов, в том числе и почек.
- Общий анализ крови (развернутый клинический) — может быть назначен с целью подтверждения или исключения анемии, а также низкого уровня лейкоцитов, что иногда наблюдается при этом заболевании.
Инструментальные методы диагностики:
- Биопсия слюнных желез — хирургическим путем удаляется небольшая слюнная железа, расположенная за губой, после чего биопсийный материал исследуется под микроскопом. Процедура позволяет выявить специфическое воспаление (скопления лейкоцитов, называемых лимфоцитами), которое характерно для заболевания.
- Тест Ширмера — для определения количества продуцируемой слезной жидкости.
- Окрашивание конъюнктивы бенгальским розовым или лиссаминово-зеленым — для оценки степени поражения поверхности глаза, возникшее в результате недостаточного увлажнения.
- Поток слюны — измеряет количество слюны, произведенной за определенный период времени
- Сцинтиграфия слюнных желез — исследование ядерной медицины, радиоизотоп вводится в вену и отслеживается, сколько времени требуется для его накопления в слюнных железах.
Лечение
Нет конкретного лекарственное средства от синдрома Шегрена. Лечение может варьировать в зависимости от тяжести симптомов. Обычно лечебные мероприятия направлены на облегчение симптоматики и предотвращение или минимизацию возникших повреждений тканей.
Ксерофтальмии (сухие глаза) можно лечить применяя искусственные слезы, стимуляторы слез и / или глазные капли-любриканты. Если это не помогает, то возможно использование силиконовых пробок, которое временно устанавливаются в слезные каналы. Они препятствуют оттоку жидкости с поверхности глаза, это помогает сохранить увлажняющий эффект слез.

Жевательная резинка без сахара
При борьбе с сухостью во рту может помочь частое питье небольшого количества воды или жевательная резинка без сахара. Это стимулирует выработку слюны. По необходимости можно смазывать слизистую полости рта «искусственной слюной» в виде жидкости для полоскания, спрея или геля. В некоторых случаях могут быть предписаны лекарства, которые увеличивают выработку слюны.
Регулярная гигиена полости и осмотры у стоматолога — важны, так как больные подвержены кариесу.
Боль в суставах и другие симптомы артрита устраняют с помощью аспирина или используются другие неспецифические противовоспалительные средства.
При тяжелом течении заболевания, когда поражаются внутренние органы тела, могут быть назначены препараты, которые ослабляют иммунную систему (иммунодепрессанты) — глюкокортикоиды или циклоспорины.
Гидроксихлорохин (Плакенил), препарат, разработанный для лечения малярии, часто помогает синдроме Шегрена. Также могут быть назначены препараты, подавляющие иммунную систему, такие как метотрексат, дексаметазон и циклоспорин.
Синдром Шегрена протекает по-разному, поэтому важно подробно обсудить с врачом варианты терапии, что поможет совместно разработать лучший план лечения.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник
Давайте посмотрим, каковы симптомы и возможные методы лечения редкой генетической болезни – синдрома Шегрена, которая затрагивает 1% населения, особенно женщин.
Что такое синдром Шегрена
Синдром Шегрена – это аутоиммунная патология, то есть изменение иммунной системы из-за которого иммунные клетки атакую свой же организм, приводя к потере и/или снижению естественных функций.
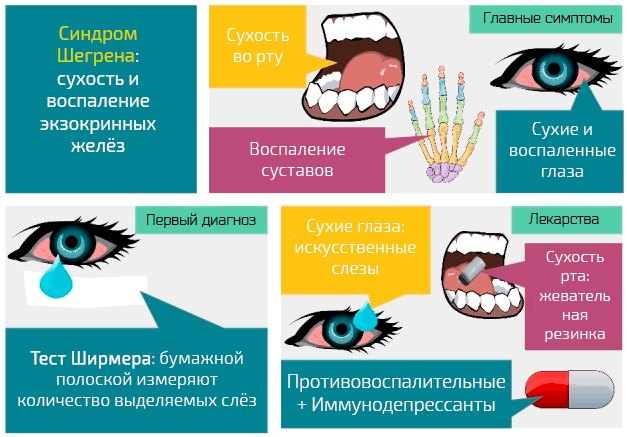
В случае синдрома Шегрена эти реакции проявляются воспалением хронического характера, которые, в конечном итоге, уничтожают экзокринные железы, то есть все те, что дают выделения вне тела. В частности, слезные и слюнные железы, паротидные и др.
Возникновение патологии каким-то образом связано с генетической предрасположенностью, но причинным фактором оказывается заражение вирусом Эпштейна-Барр (мононуклеоз) и HTLV-1 (лейкоз и лимфа).
Выделяют 2 вида синдрома Шегрена:
- Первичный. Если развивается без сопутствующих заболеваний и влияет только на экзокринные железы.
- Вторичный. Если связан с другими заболеваниями аутоиммунного характера: ревматоидный артрит, системная красная волчанка и др.
Симптомы синдрома Шегрена
Симптомы заболевания часто изменчивы и расплывчаты. Как правило, в начальной стадии они очень мягкие, и только по мере развития синдрома Шегрена становятся ярко выраженными.
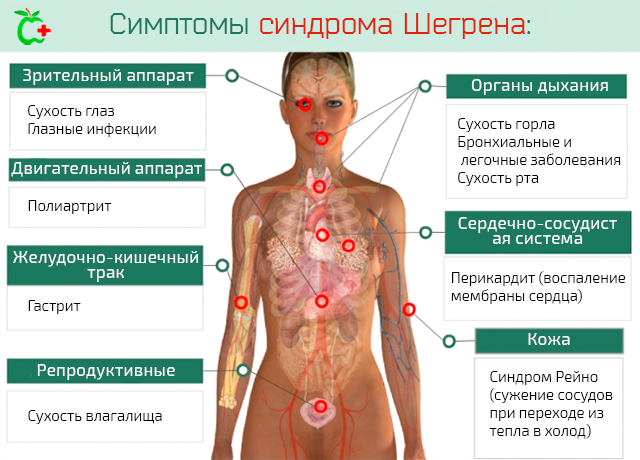
В любом случае, синдром Шегрена характеризуется сухостью слизистых оболочек, а также:
- Сухостью трахеи и дыхательных путей, что часто приводит к бронхиальному воспалению, потому что естественная слизь имеет антибактериальное действие, благодаря содержанию лизоцима и лактоферрина.
- Сухость во рту, что приводит к частым инфекциям и трудностям с глотанием. Недостаточное слюноотделение ослабляет восприятие вкуса и запаха, что делает даже болезненным приём пищи и глотание.
- Сухость глаз с жжением, зудом, покраснением, непереносимостью света, воспалением конъюнктивы и роговицы, что подвергает глаз повышенному риску инфекций.
- В случае желудочно-кишечного тракта вторичный синдром Шегрена связан с атрофическим гастритом (хроническое воспаление слизистой оболочки желудка, обусловленное аутоиммунными процессами).
- Проблемы с печенью, если они есть, связаны с первичным билиарным циррозом (аутоиммунное заболевание, которое вызывает воспаление в желчных протоках и вырождается в цирроз).
- Проблемы кожи, такие как синдром Рейно, который заключается в сужение некоторых сосудов по физиологическим или неврологическим причинам, при переходе от теплой к холодной среде.
- Васкулиты. Воспаление периферических кровеносных сосудов сопровождается сыпью фиолетового цвета.
- Перикардит. Воспаление мембраны покрытия и сердца.
- Опухание слюнных желез – по бокам челюсти и под языком.
- Хронические воспаления суставов (полиартрит), которое затрагивает те же суставы, что и ревматоидный артрит, хотя в более мягкой форме.
Диагностика синдрома Шегрена
По мере проявления симптомов, их часто приписывают другим заболеваниям, поэтому диагностика синдрома Шегрена является сложной и требует участия различных специалистов: стоматологов, офтальмологов и др.
Когда болезнь подтверждена, рекомендуется проведение дополнительных исследований, чтобы отличить его от других системных заболеваний соединительной ткани:
- Тест Ширмера: заключается в закладке фильтр-бумаги под веко, чтобы измерить количество образующихся слёз. При наличии синдрома Шегрена образуется только треть от обычного объема слёз.
- Анализы крови, которые могут обнаружить ненормальные антитела, такие как SSB-белок, участвующий в метаболизме РНК (рибонуклеиновая кислота).
- Скорость оседания эритроцитов, которая показывает время, за которое оседают эритроциты крови.
- УЗИ желез, для визуальной оценки их состояния.
- Сиалография: рентген с контрастной жидкостью, вводимой в слюнные железы.
Как смягчить симптомы синдрома Шегрена
На сегодняшний день не существует терапии, эффективной в лечении синдрома Шегрена, но можно облегчить симптомы с помощью лекарств и проведения целевых процедур.
Среди лекарств можно отметить:
- Пилокарпин, который стимулирует секрецию слюны;
- Иммунодепрессанты способны смягчить реакцию иммунной системы.
- Противовоспалительные нестероидные средства помогут избавиться от припухлости и болезненности слюнных желез.
В случае сухости глаз можно использовать искусственные слезы, а сухость во рту можно компенсировать с помощью жевательной резинки без сахара или путём полоскания.
Кроме того, очень важна правильная гигиена, так как зубы становятся очень восприимчивы к кариесу.
Если отмечаются повреждения внутренних органов, то полезно введение пероральных кортикостероидов.
Последствия синдрома Шегрена
Хотя синдром Шегрена редкое заболевание, оно очень сильно влияет на качество жизни пациентов. Может даже привести к развитию опасных патологий внутренних органов:
- Лимфатические узлы: патология может перерасти в лимфому, рак лимфатической системы.
- Легкие, почки и печень, синдром может коснуться этих органов, вызвав пневмонию, бронхит, почечную недостаточность, гепатит или цирроз.
- Проблемы плода. В редких случаях синдром Шегрена связан с проблемами сердца плода.
Источник
Медучреждения, в которые можно обратиться
Общее описание
Синдром Шегрена (СШ), его еще называют «сухим синдромом» — это аутоиммунное заболевание с преимущественным поражением экзокринных желез. Это приводит к возникновению сухости слизистых оболочек глаз, ротовой полости, носа, гортани, трахеи, бронхов, женских половых органов, желудка. Заболевание довольно редкое, им страдают, в основном, лица женского пола. Из десяти заболевших девять — женщины молодого и зрелого возраста. Часто СШ сочетается с другими системными заболеваниями и СПИДом.
Природа заболевания на сегодняшний день неизвестна, но известны причины, способствующие ее возникновению. Ими являются:
- генетическая детерминация;
- стрессовое состояние;
- переохлаждение организма;
- хроническое переутомление;
- хронические вирусные инфекции.
Как считается, сочетание этих факторов приводит к активации T и B лимфоцитов, которая, в конечном счете, заканчивается лимфоцитарной и плазмоклеточной инфильтрацией всех экзокринных желез, что является основным гистоморфологическим признаком СШ. Причем страдают все железы, независимо от их размера.
СШ не является жизнеугрожающим состоянием, однако существенно ухудшает качество жизни. Отсутствие адекватного лечения приводит к возникновению осложнений и инвалидизации пациентов.
Симптомы синдрома Шегрена
-
 ощущение сухости во рту, глотке, носу;
ощущение сухости во рту, глотке, носу; - затруднение проглатывания пищи, особенно сухой;
- образование язв в ротовой полости;
- частые носовые кровотечения;
- жжение, зуд, ощущение присутствия инородного тела в глазах;
- светобоязнь;
- покраснение конъюнктивы;
- увеличение околоушных слюнных желез;
- сухость кожного покрова;
- болезненность вагины во время коитуса у женщин;
- лихорадка;
- артралгии и скованность в суставах;
- миалгии;
- алопеция.
Диагностика синдрома Шегрена
Клиническая картина СШ весьма специфична, однако требует дополнительных лабораторно-инструментальных исследований. К ним относятся:
- ОАК: анемия, лейкопения, ускоренная СОЭ.
- ОАМ: протеинурия.
- Биохимический анализ крови: гиперпротеинемия, повышение уровней γ-глобулинов, фибрина, серомукоида, сиаловых кислот, ревматоидного фактора в максимальных титрах.
- Иммунологическое исследование: повышение уровней иммуноглобулинов IgG и IgM; наличие антител к ДНК, LE-клеток, антител к эпителию экзокринных желез, увеличение количества В-лимфоцитов, уменьшение количества Т-лимфоцитов.
- Тест Ширмера: уменьшение слезной продукции (менее 10 мм за 5 мин.).
- Сиалография (контрастная Р-графия слюнных желез): визуализация полостей не менее 1 мм в диаметре.
- УЗИ слюнных желез.
- Биопсия слюнных желез для гистоморфологической верификации диагноза: лимфоплазмоклеточная инфильтрация из более чем одного очага, состоящего более чем из 50 лимфоцитов.
Диагноз СШ считается установленным, если соответствует 2-м из 3-х критериев, а именно: ксерофтальмия, ксеростомия, наличие у больного любого другого системного заболевания соединительной ткани.
Лечение синдрома Шегрена
Основная роль в патогенетическом лечении СШ принадлежит глюкокорткоидным гормонам и цитостатическим препаратам. Их назначение хорошо сочетается с эфферентной терапией: плазмаферезом и гемосорбцией.
Местная заместительная (симптоматическая) терапия проводится с целью устранения сухости слизистых и предупреждения вторичного инфицирования.
При адекватной поддерживающей терапии и отсутствии тяжелых осложнений прогноз для жизни благоприятный.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
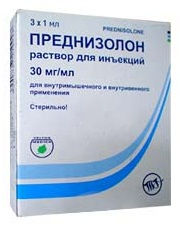

- Преднизолон (синтетический глюкокортикоидный препарат). Режим дозирования: в начальной стадии болезни Шегрена при отсутствии признаков системных проявлений и умеренных нарушениях лабораторных показателей целесообразно длительное лечение преднизолоном внутрь в малых дозах (5–10 мг/день). Пульс-терапия высокими дозами преднизолона 1000 мг метилпреднизолона внутривенно ежедневно в течение трех дней подряд с последующим переводом на умеренные дозы преднизолона (30–40 мг/день). Курс лечения длительный.
- Циклофосфамид (Циклофосфан, Эндоксан) — цитостатический препарат. Режим дозирования: пульс-терапия высокими дозами преднизолона и циклофосфана (1000 мг метилпреднизолона внутривенно ежедневно в течение трех дней подряд и однократное внутривенное введение 1000 мг циклофосфана) с последующим переводом на умеренные дозы преднизолона (30–40 мг/день) и циклофосфамида 200 мг внутримышечно 1–2 раза в неделю при отсутствии воздействия на печень, является наиболее эффективным методом лечения больных с тяжелыми системными проявлениями болезни Шегрена, как правило, хорошо переносится больными и позволяет избежать многих осложнений, связанных с длительным приемом высоких доз преднизолона и цитостатиков. Курс лечения длительный. Пациентам не рекомендуется употреблять в пищу грейпфрут или пить сок из грейпфрута, поскольку в грейпфруте содержится соединение, которое может нарушать активацию циклофосфамида в организме.
Рекомендации
Рекомендуется консультация ревматолога.
Что нужно пройти при подозрении на синдром Шегрена
Общий анализ крови
Отмечается анемия, лейкопения, ускоренная СОЭ.
Анализ мочи общий
Характерна протеинурия.
Биохимический анализ крови
Выявляются гиперпротеинемия, повышение уровней γ-глобулинов, фибрина, серомукоида, сиаловых кислот, ревматоидного фактора в максимальных титрах.
Иммунологические исследования
Отмечаетя повышение уровней иммуноглобулинов IgG и IgM; наличие антител к ДНК, LE-клеток, антител к эпителию экзокринных желез, увеличение количества В-лимфоцитов, уменьшение количества Т-лимфоцитов.
Исследование биопсийного материала
Биопсия слюнных желез для гистоморфологической верификации диагноза: лимфоплазмоклеточная инфильтрация из более чем одного очага, состоящего более чем из 50 лимфоцитов.
Анализ крови на антитела к тиреоглобулину
Повышена концентрация антител к тиреоглобулину в 35% случаев.
Анализ на ревматоидный фактор
Титр РФ может быть понижен.
Анализ крови на маркеры системной красной волчанки
При синдроме Шегрена наблюдается высокая концентрация антител класса IgG к двуспиральной ДНК.
Источник
