Синдром седалищного нерва мкб 10

 Седалищный нерв является одним из самых длинных в человеческом организме. Он отвечает за иннервацию мышц нижних конечностей. Обеспечивает подвижность и чувствительность ног.
Седалищный нерв является одним из самых длинных в человеческом организме. Он отвечает за иннервацию мышц нижних конечностей. Обеспечивает подвижность и чувствительность ног.
Этот нерв вплетается в тазовое сплетение и отвечает за работу органов малого таза. Поэтому его воспаление не только вызывает сильные боли в ногах. Нарушается мочеиспускание, страдает опорожнение кишечника.
В статье рассматривается, что представляет собой неврит седалищного нерва, каковы причины воспаления (психологические и другие), как проявляется и чем лечат ишиас, дано описание клинической картины заболевания.
Неврит седалищного нерва: что это за болезнь и код по МКБ-10
 Невритом седалищного нерва (ишиас) принято именовать заболевание, для которого характерно воспалительное поражение нервного ствола вместе с его оболочками. Код его по мкб-10 – M54.3.
Невритом седалищного нерва (ишиас) принято именовать заболевание, для которого характерно воспалительное поражение нервного ствола вместе с его оболочками. Код его по мкб-10 – M54.3.
Его возникновение обусловлено длительным сдавливанием нервных волокон. Это заболевание не является самостоятельным. Оно представляет собой синдром в составе других патологий.
Ишиас возникает при поражении ими позвоночника в поясничном отделе. Дегенерация позвоночных костных структур, образование грыж и протрузий дисков приводит к длительному сдавливанию нервного ствола.
При ишиасе боль распространяется по нервному стволу, а поясница может никак себя не проявлять. Преимущественно этой патологией страдают люди в возрасте от тридцати до пятидесяти лет.
Места воспаления
Нерв может воспаляться на всем его протяжении. Он чаще поражается в следующих местах:
- на уровне поясничного отдела позвоночника – при нем происходит сдавление корешков в поясничном отделе позвоночного столба, поражаются нервные волокна, идущие от спинного мозга к крестцовому сплетению;
- возникает при поражении в области крестца и тазобедренного сустава – страдает сплетение;
- поражается нерв вдоль всей конечности, страдает его ствол и ветви на разных участках ноги и ягодице.
От уровня поражения зависят клинические проявления неврита седалищного нерва.
В чем отличие от невралгии?
Выделяют еще одну патологию седалищного нерва, которая по клиническим проявлениям напоминает ишиас. Этим заболеванием является невралгия седалищного нерва.
В отличие от ишиаса, при котором существует воспалительное поражения самого нерва, его паренхимы и оболочек, при невралгии клиническая картина развивается из-за раздражения периневрия (оболочка нерва).
Путают их часто ввиду схожих клинических проявлений.
Классификация (по характеру течения, по локализации)
Принято выделять ишиас по локализации поражения.
 Различают следующие разновидности:
Различают следующие разновидности:
- верхний – при нем происходит сдавление корешков в поясничном отделе позвоночного столба, поражаются нервные волокна, идущие от спинного мозга к крестцовому сплетению;
- средний – возникает при поражении в области крестца, страдает одноименное сплетение;
- нижний – поражается участок нерва, проходящий вдоль всей конечности, страдает его ствол и ветви.
По характеру течения принято выделять: рецидивирующее течение с обострениями и ремиссиями и подострое течение с постепенно нарастающей симптоматикой.
Причины возникновения у взрослых мужчин и женщин
Ишиас вызывают различные заболевания по своей природе. К ним относят:
- механическое сдавливание патологическими образованиями;
- поражения ствола нерва различными инфекциями;
- токсическое поражение нервных волокон;
- деформации позвоночника в поясничном отделе;
- изменения на фоне системных патологий.
Механическое повреждение нерва возникает при сдавливании нервного ствола различными образованиями. К ним относят:
- грыжи межпозвоночных дисков в поясничном отделе позвоночника;
- остеофиты (костные разрастания) поясничных позвонков и тазовых костей;
- гематомы;
- фиброзные тяжи;
- злокачественные опухоли костей и мягких тканей (хондросаркома, остеосаркома);
- спазмированная грушевидная мышца;
- доброкачественные новообразования позвонков (хондрома, остеома);
- опухоли спинного мозга (невринома, менингиома).

Возбудители инфекционных заболеваний, производя различные токсины, оказывают неблагоприятное воздействие на нервную ткань. Это воздействие оказывают возбудители следующих инфекций:
- туберкулез;
- сыпной и брюшной тиф;
- скарлатина;
- сифилис;
- сепсис (инфекционное поражение крови);
- малярия;
- грипп.
Токсическое поражение седалищного нерва наблюдается при поражении различными токсическими веществами и промышленными ядами. К этой группе относятся:
- тяжелые металлы (свинец, ртуть и другие);
- алкоголь при длительном приеме;
- мышьяк.
 Хронические системные и аутоиммунные патологии тоже приводят к поражению седалищного нерва. К этой группе относят следующие болезни:
Хронические системные и аутоиммунные патологии тоже приводят к поражению седалищного нерва. К этой группе относят следующие болезни:
- подагра;
- сахарный диабет;
- деформирующий спондилоартроз;
- ювенильный ревматоидный артрит;
- рассеянный склероз.
Деформации поясничного отдела позвоночника сдавливают нерв и повреждают его волокна. Они возникают при следующих патологиях:
- остеохондроз поясничного отдела;
- спондилолистезы (смещение тела позвонка);
- последствия перелом дужек позвонка;
- травмы позвонков;
- врожденные дефекты позвоночника;
- сколиоз.
Ишиас возникает при неправильном подъеме тяжестей.
Выделяют следующие причины в зависимости от полового признака:
- часто отмечается поражение седалищного нерва мужчин занятых на тяжелых физических работах;
- у женщин ишиас возникает в период менопаузы по причине гормональных изменений, так же воспаление седалищного нерва часто встречается при беременности из-за сдавливания нервного сплетения увеличенной маткой;
- у спортсменов (метатели диска, прыгуны, тяжелоатлетов) часто встречается нижний стволовой ишиас, он возникает при перегрузках позвоночника.
Психосоматика
Неврит седалищного нерва иногда возникает по психосоматическим и психологическим причинам, вследствие хронического стресса.
У мужчин он чаще возникает слева, а у женщин справа. Это объясняется наличием ведущего полушария головного мозга с разных сторон.
Симптомы и признаки заболевания, характер боли
Клиника воспаления седалищного нерва (ишиаса) зависит от стадии заболевания.
Выделяют следующие этапы:
- Острейший – при нем возникают высокоинтенсивные резкие боли по сидя сравнимые с ударом тока. Сначала боль возникает в ягодичной области.
Она усиливается в положении сидя и в ночное время в положении лежа. Затем она начинает отдавать в левую или правую ногу.
При вставании приобретает стреляющий характер. Усиливается при ходьбе и наклонах.
Боль при остром ишиасе отдает в область таза, тазобедренного сустава и живот, появляется слабость и онемение по задней поверхности ноги. Боль в поясничной области отмечается не у всех больных
- Ложное выздоровление – для этого этапа характерно замедляется проводимость по нервному волокну и боль несколько притупляется. Уменьшаются воспалительные проявления. На первый пан выступает чувство онемения покалывание и бегание мурашек. Отмечается отек нижней конечности.
- Повторное обострение – каждое новое обострение ишиаса длительнее предыдущего, но уменьшается интенсивность болевого синдрома. Впоследствии боль приобретает постоянный характер. При отсутствии лечения заболевание прогрессирует.
- Отмирание нервной ткани – она отмирает медленно из-за сдавления нерва или токсического воздействия. В итоге появляются признаки пареза конечность, обмечается выпадение рефлекса с ахиллова сухожилия, а также коленного и подошвенного.
У больного изменяется походка, невозможны движения стопой и пальцами. Появляется боль в стопе жгучего характера, неснимаемая обезболивающими препаратами. Отмечается выпадение чувствительности. В последнюю очередь присоединяется расстройство тазовых органов и половой функции.

Чаще боль односторонняя очень редко бывает двухсторонней. При воспалении седалищного нерва возможен подъем температуры тела до 39 градусов.
Как долго длится обострение при ишиасе? Длительность обострений при ишиасе составляет от двух недель до месяца.
Какие жалобы возникают у пациентов?
Где болит при воспалении седалищного (спинного, поясничного, тазобедренного) нерва? Пациент при воспалении седалищного нерва предъявляет жалобы на: тянущие боли в ногах, выраженную боль в ягодичной области, пояснице и спине с отдачей в ногу.
Кроме этого его беспокоит:
- Ощущение бегания мурашек покалывание в ноге, снижение чувствительности и похолодание в стопе.
- Отечность правой или левой ноги.
- Снижение силы в ноге, при стоянии она подгибается. При ходьбе больной запинается пораженной ногой.
- На последних этапах заболевания жалуется на изменение походки.
- Больной жалуется на недержание или задержку мочи и запоры.

Мужчины, когда воспален седалищный нерв, кроме болей в пояснице и ноге, жалуются на такой симптом как половое бессилие.
Как определить недуг и поставить диагноз?
Лечением неврита тазобедренного нерва занимается врач невролог. Сначала он расспрашивает больного о жалобах и анамнезе заболевания. Выясняет, при каких обстоятельствах и когда появились симптомы заболевания. Затем врач приступает непосредственно к осмотру.
При неврологическом осмотре выявляется:
- Выявляют при осмотре неврологическим молотком снижение сухожильных рефлексов. Угнетение ахиллова, коленного и подошвенного рефлексов с пораженной стороны.
- Характерно усиление боли в ягодице при сгибании больной ноги;
- Выявляют положительный симптом Ласега – его определяют, сгибая ногу в положении лежа на спине, а потом больного просят ее выпрямить. Он ощущает резкое усиление боли.
- Симптом Бонне также положителен, отмечается усиление болевого синдрома, когда врач поднимает пораженную ногу.
- Определяется боль в точках Валле в проекции седалищного нерва.
- Обнаруживается атрофия задней группы мышц голени. Выявляют истончение и сухость кожи в этой зоне.
- Отмечается нарушение поверхностной и глубокой чувствительности в зоне иннервации кожи седалищным нервом (стопа, задняя поверхность бедра, боковая и задняя часть голени).
Окончательный диагноз «ишиас» выставляется на основании следующих метолов исследования:
- общий анализ крови и биохимическое исследование при подозрении на инфекционный, аутоиммунный характер заболевания или онкологию;
- рентген поясничного отдела позвоночника в двух проекциях;
- рентген тазовых костей;
- КТ поясничного отдела применяется для установления почти всех причин заболевания;
- МРТ при воспалении седалищного нерва – выявляет грыжи диска поясничного отдела позвоночника, степень их давления на корешки, формирующие нервные сплетения;
- электронейромиография – выявляет нарушение проведения импульса по нервному волокну.

Выставить окончательный диагноз может только невролог.
Дифференциальная диагностика
Дифференциальную диагностику проводят с артрозом тазобедренного сустава и некрозом головки тазобедренной кости. Распознать его можно при резком ограничении движения в этом суставе и отсутствии корешковых симптомов, снижения рефлекса и нарушений чувствительности.
Необходимо дифференцировать невралгию и неврит седалищного нерва. Невралгия отличается наличием боли при отсутствии снижения рефлексов и трофических нарушений в зоне иннервации седалищного нерва.
Ишиас приходится дифференцировать с опухолями тазовых органов на поздних стадиях. Для этого применяется МРТ исследование.
Принципы лечения
Лечением этого заболевания должен заниматься только врач невролог. Самолечение недопустимо.
Основная задача лечения – купирование болевого синдрома и лечение основного заболевания. Дополнительное лечение заключается в улучшении питания нервного ствола, снижении отека, уменьшении тонуса мышц.
Для медикаментозного лечения применяются следующие группы препаратов:
- Нестероидные противовоспалительные средства (Индаметацин, Найз) снижают отек и воспаление.
- Обезболивающие препараты (Кетролак, Анальгин) уменьшают болевой синдром.
- Центральные миорелаксанты (Мидокалм, Сирдалуд) убирают патологически повышенный тонус скелетных мышц.
- В тяжелых случаях назначают глюкокортикоидные препараты (Дексаметазон, Гидрокортизон) для снятия отека и обезболивания.
- Витамины группы В улучшают обменные процессы в нервном волокне для лечения применяют препараты с высоким содержанием витаминов В1, В6 и В12. Используют витаминные комплексы: Нейромультивит, Нейродикловит и другие.
- Ангиопротекторы используют для улучшения кровоснабжения нервного ствола. Применяются: Актовегин, Трентал, Солкосерил.
- Антиоксиданты (Витамин Е, Витамин С) уменьшают выраженность повреждений в нервном волокне.

В восстановительном периоде назначают физиолечение, иглорефлексотерапию, массаж, ЛФК, допустимо использование рецептов народной медицины. Широко применяются разогревающие и обезболвающие мази (Финалгон, Фастум гель и другие).
Последствия и осложнения
При нерегулярном лечении или его отсутствии наступают осложнения ишиаса. К ним относят:
- парез стопы с отсутствием чувствительности;
- дисфункции тазовых органов – задержка или недержание мочи, недержание кала или запоры;
- тугоподвижность суставов ноги;
- атрофия мышц;
- парез нижней конечности, больной не может ходить из-за мышечной слабости в ноге;
- в тяжелых случаях наступает полный паралич ноги.
Ишиас представляет собой довольно тяжелое заболевание причины развития, которого многочисленны. Оно причиняет множество страданий пациенту, прежде всего сильными болями и другими симптомами, снижающими качество жизни.
Лечение этой болезни должно проводиться своевременно, чтобы избежать наступления тяжелых осложнений. Для этого надо обращаться к врачу неврологу. Необходимо выполнять его назначения и соблюдать все рекомендации.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Невропатия седалищного нерва.
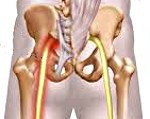
Невропатия седалищного нерва
Описание
Невропатия седалищного нерва. Поражение n ischiadicus, проявляющееся острой стреляющей или жгучей болью по задней поверхности бедра, слабостью сгибания ноги в колене, онемением стопы и голени, парестезиями, парезами мышц стопы, трофическими и вазомоторными отклонениями на голени и стопе. Заболевание диагностируется преимущественно по результатам неврологического осмотра, электрофизиологических исследований, КТ, рентгенографии и МРТ позвоночника. В терапии седалищной невропатии, наряду с устранением ее этиологического фактора, проводят медикаментозное и физиотерапевтическое лечение, дополняемое массажем и лечебной физкультурой (в т. Постизометрической релаксацией).
Дополнительные факты
Невропатия седалищного нерва — одна из самых часто встречаемых мононевропатий, по своей частоте уступает лишь невропатии малоберцового нерва. В большинстве случаев имеет односторонний характер. Наблюдается преимущественно у людей среднего возраста. Заболеваемость среди возрастной группы 40-60 лет составляет 25 случаев на 100 тыс. Населения. Одинаково часто встречается у лиц женского и мужского пола. Нередки случаи, когда седалищная невропатия серьезно и надолго снижает трудоспособность пациента и даже приводит к инвалидности. В связи с этим, патология седалищного нерва представляется социально значимым вопросом, разрешение медицинских аспектов которого находится в ведении практической неврологии и вертебрологии.
Седалищный нерв (n ischiadicus) является самым крупным периферическим нервным стволом человека, его диаметр достигает 1 тд Образован вентральными ветвями поясничных L4-L5 и крестцовых S1-S3 спинномозговых нервов. Пройдя таз по внутренней его стенке, седалищный нерв через одноименную вырезку выходит на заднюю поверхность таза. Далее он идет между большим вертелом бедра и седалищным бугром под грушевидной мышцей, выходит на бедро и выше подколенной ямки разделяется на малоберцовый и большеберцовый нервы. Седалищный нерв не дает сенсорных ветвей. Он иннервирует двуглавую, полуперепончатую и полусухожильную мышцы бедра, отвечающие за сгибание в коленном суставе.
В соответствии с анатомией n ischiadicus выделяют несколько топических уровней его поражения: в малом тазу, в области грушевидной мышцы (т. Н. Синдром грушевидной мышцы) и на бедре. Патология конечных ветвей седалищного нерва подробно описана в статьях «Невропатия малоберцового нерва» и «Невропатия большеберцового нерва» и не будет рассматриваться в данном обзоре.
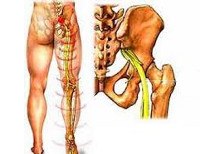
Невропатия седалищного нерва
Причины
Большое число седалищных невропатий связано с повреждением нерва. Травмирование n ischiadicus возможно при переломе костей таза, вывихе и переломе бедра, огнестрельных, рваных или резаных ранах бедра. Отмечается тенденция к увеличению количества компрессионных невропатий седалищного нерва. Компрессия может быть обусловлена опухолью, аневризмой позвздошной артерии, гематомой, длительной иммобилизацией, но чаще всего она вызвана сдавлением нерва в подгрушевидном пространстве. Последнее обычно связано с вертеброгенными изменениями, происходящими в грушевидной мышце по рефлекторному мышечно-тоническому механизму при различной патологии позвоночника, как то: сколиоз, поясничный гиперлордоз, остеохондроз позвоночника, поясничный спондилоартроз, грыжа межпозвонкового диска и тд.
По некоторым данным примерно 50% пациентов с дискогенным поясничным радикулитом имеют клинику синдрома грушевидной мышцы. Однако, следует отметить, что невропатия седалищного нерва вертеброгенного генеза может быть связана с непосредственным сдавлением волокон нерва при их выходе из позвоночного столба в составе спинномозговых корешков. В отдельных случаях патология седалищного нерва на уровне грушевидной мышцы бывает спровоцирована неудачно проведенной инъекцией в ягодицу.
Воспаление (неврит) n ischiadicus может наблюдаться при инфекционных заболеваниях (герпетической инфекции, кори, туберкулезе, скарлатине, ВИЧ-инфекции). Токсическое поражение возможно как при экзогенных интоксикациях (отравлении мышьяком, наркомании, алкоголизме), так и при накоплении токсинов в связи с дисметаболическими процессами в организме (сахарным диабетом, подагрой, диспротеинемией и пр. ).
Симптомы
Патогномоничным симптомом невропатии n ischiadicus выступает боль по ходу пораженного нервного ствола, именуемая ишиалгией. Она может локализоваться в области ягодицы, распространяться сверху вниз по задней поверхности бедра и иррадиировать по задне-наружной поверхности голени и стопы, доходя до самых кончиков пальцев. Зачастую пациенты характеризуют ишиалгию как «жгучую», «простреливающую» или «пронизывающую, как удар кинжалом». Болевой синдром может быть настолько интенсивным, что не дает пациенту самостоятельно передвигаться. Кроме того, пациенты отмечают чувство онемения или парестезии на задне-латеральной поверхности голени и некоторых участках стопы.
Объективно выявляется парез (снижение мышечной силы) двуглавой, полуперепончатой и полусухожильной мышц, приводящий к затрудненному сгибанию колена. При этом преобладание тонуса мышцы-антагониста, в роли которой выступает четырехглавая мышца бедра, приводит к положению ноги в состоянии разогнутого коленного сустава. Типична ходьба с выпрямленной ногой — при переносе ноги вперед для очередного шага она не сгибается в колене. Отмечается также парез стопы и пальцев, снижение или отсутствие подошвенного и ахиллова сухожильных рефлексов. При достаточно длительном течении заболевания наблюдается атрофия паретичных мышечных групп.
Расстройства болевой чувствительности охватывают латеральную и заднюю поверхность голени и практически всю стопу. В области латеральной лодыжки отмечается выпадение вибрационной чувствительности, в межфаланговых суставах стопы и голеностопе — ослабление мышечно-суставного чувства. Типична болезненность при надавливании крестцово-ягодичной точки — места выхода n ischiadicus на бедро, а также других триггерных точек Валле и Гара. Характерным признаком седалищной невропатии является положительные симптомы натяжения Бонне (простреливающая боль у лежащего на спине больного при пассивном отведении ноги, согнутой в тазобедренном суставе и колене) и Лассега (боль при попытке поднять прямую ногу из положения лежа на спине).
Боль в колене.
Диагностика
Диагностический поиск проводится в основном в рамках неврологического осмотра пациента. Особое внимание невролог обращает на характер болевого синдрома, зоны гипестезии, снижение мышечной силы и выпадение рефлексов. Анализ этих данных позволяет установить топику поражения. Ее подтверждение проводится при помощи электронейрографии и электромиографии, которые позволяют дифференцировать седалищную мононевропатию от пояснично-крестцовой плексопатии и радикулопатий уровня L5-S2.
Последнее время для оценки состояния ствола нерва и окружающих его анатомических образований используют методику УЗИ, способную дать информацию о наличии опухоли нерва, его сдавлении, дегенеративных изменениях Определение генеза невропатии может проводиться с использованием рентгенографии позвоночника (в некоторых случаях — КТ или МРТ позвоночника), рентгенографии таза, УЗИ малого таза, УЗИ и рентгенографии тазобедренного сустава, КТ сустава, анализа сахара крови и пр.
Лечение
Первоочередным является устранение причинных факторов. При травмах и ранениях проводится пластика или шов нерва, репозиция костных отломков и иммобилизация, удаление гематом. При объемных образованиях решается вопрос об их удалении, при наличии грыжи диска — о дискэктомии. Параллельно проводится консервативная терапия, направленная на купирование воспаления и болевой реакции, улучшение кровоснабжения и метаболизма пораженного нерва.
Как правило, фармакотерапия включает нестероидные противовоспалительные (ибупрофен, лорноксикам, нимесулид, диклофенак), препараты, улучшающие кровообращение (пентоксифиллин, никотиновая кислота, бенциклан), метаболиты (гидрализат из крови телят, тиоктовая кислота, витамины гр. В). Возможно применение лечебных блокад — локального введения препаратов в триггерные точки по ходу седалищного нерва.
Из методов немедикаментозного воздействия успешно применяются физиотерапия (СМТ, УВЧ, диадинамотерапия, локальное УФО), массаж, постизометрическая релаксация. В восстановительном периоде — лечебная физкультура.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
