Синдром сдавливания что это такое


Синдром длительного сдавления (сдавливания) — массивное травматическое повреждение мягких тканей, нередко приводящее к стойким гемодинамическим расстройствам, шоку и уремии. Это травматический токсикоз, развивающийся в тканях конечностей при освобождении их после длительной компрессии. В кровь выбрасываются продукты распада мышечных клеток, которые в норме выделяются почками. При повреждении почек они скапливаются, закупоривают почечные канальцы, что приводит к гибели нефронов и развитию острой почечной недостаточности.
Разнообразие клинических признаков синдрома обусловлено длительной ишемией мягких тканей, эндотоксикозом, гиперкалиемией и дисфункцией почек. Данный недуг является следствием несчастных случаев: аварий на дорогах, землетрясений, разрушений зданий, завалов в шахтах, техногенных катастроф, терактов, оползней, строительных работ, заготовки леса, бомбардировки. Сила сдавления при этом настолько велика, что пострадавший не может самостоятельно извлечь пораженную конечность.
Возможно развитие особой формы синдрома, поражающей конечности обездвиженных больных. Это позиционный синдром, развивающийся под давлением массы собственного тела на мягкие ткани. Он возникает при алкогольной интоксикации тяжелой степени или алкогольной коме. Такие больные долгое время находятся в противоестественной позе, часто лежат на неровной поверхности. Развитие синдрома обусловлено гипоксией и дисциркуляторными изменениями, приводящими к уменьшению объема внутрисосудистой жидкости и эндотоксемии.
Впервые патология была описана во время первой мировой войны хирургом из Франции Кеню. Он наблюдал за офицером, которому после взрыва бревно передавило ноги. Конечности ниже места сдавления были темно-красного цвета, а сам раненый во время спасения хорошо себя чувствовал. Когда бревно сняли с его ног, развился токсический шок, от которого офицер погиб. Спустя несколько десятков лет ученый из Англии Байуотерс подробно изучил патогенетические факторы и механизм развития синдрома и выделил его в отдельную нозологию.
Синдром имеет различные причины, сложный патогенез, требует обязательного лечения и отличается высокой частотой летальных исходов. У женщин и мужчин он возникает одинаково часто. Шокоподобное состояние развивается сразу после освобождения пострадавшего и восстановления кровообращения и лимфотока в пораженных частях тела. Причинами гибели больных являются: травматический шок, эндогенная токсемия, миоглобинурийный нефроз, сердечная и легочная недостаточность. Лечение патологии комплексное, включающее дезинтоксикацию, заместительную и противомикробную терапию, некрэктомию или ампутацию пораженной конечности.
Чаще всего от синдрома длительного сдавления страдают лица, проживающие в регионах, где ведутся активные боевые действия или часто происходят землетрясения. Терроризм — актуальная на сегодняшний день проблема и причина синдрома.
Синдром размозжения – тяжелая травма, лечение которой вызывает много трудностей и сложностей.
Классификация
По локализации очага поражения выделяют синдром сдавления:
- грудного отдела,
- абдоминальной области,
- головы,
- конечностей,
- тазовой области.
Синдром часто сопровождается поражением:
- жизненно важных органов,
- костных структур,
- суставных сочленений,
- артерий и вен,
- нервных волокон.
Синдром длительного сдавливания часто сочетается с другими недугами:
- ожогами,
- обморожениями,
- воздействием радиоактивного излучения,
- острым отравлением.
Этиопатогенетические звенья и факторы

Основная причина синдрома продолжительного сдавления — механическая травма, полученная в результате несчастного случая на производстве, в быту или на войне. Сжатие частей тела происходит во время аварий, землетрясений, взрывов и прочих чрезвычайных ситуаций.
Длительная компрессия мягких тканей приводит к повреждению сосудов и нервов, развитию ишемии пораженной области и появлению участков некроза. Синдром развивается спустя несколько минут после удаления сдавливающих предметов и возобновления лимфо- и кровоснабжения поврежденной зоны. Именно поэтому первую доврачебную помощь оказывают непосредственно на месте происшествия.
Патогенетические звенья синдрома:
- болевой шок,
- повышение проницаемости капилляров,
- выход белков и плазмы из сосудистого русла,
- нарушение нормальной структуры тканей,
- отечность тканей,
- потеря жидкой части крови – плазмы,
- изменение гемодинамики,
- дисфункция свертывающей системы крови,
- тромбообразование,
- токсемия в результате распада тканей,
- проникновение микроэлементов из травмированных тканей в кровь,
- смещение кислотно-щелочного баланса в сторону увеличения кислотности,
- появление миоглобина в крови и моче,
- образование из метгемоглобина солянокислого гематина,
- развитие тубулярного некроза,
- гибель почечных клеток,
- острая уремия,
- попадание в системный кровоток медиаторов воспаления,
- полиорганная недостаточность.
Сужение сосудов и изменение нормальной микроциркуляции в мышцах приводит к нарушению проведения сенсорного возбуждения как в пораженной, так и в здоровой конечности.
Полиорганная недостаточность характеризуется повреждением внутренних органов и систем:
- сердечно-сосудистой, выделительной, дыхательной, пищеварительной,
- системы кроветворения с развитием анемии, гемолиза эритроцитов, ДВС-синдрома,
- обмена веществ,
- иммунной системы с развитием вторичного инфицирования.
Исходом полиорганной недостаточности в большинстве случаев является гибель больного.
Факторы, участвующие в процессе развития патологии:
- токсемия,
- плазмопотеря,
- нервно-рефлекторный механизм.
Патоморфологические изменения при синдроме длительного сдавления:
- Первая степень характеризуется отечностью и бледностью кожи, отсутствием признаков ишемии.
- Вторая степень – напряжение отечных тканей, синюшность кожи, образование пузырей с гнойным экссудатом, признаки нарушения крово- и лимфообращения, микротромбозы.
- Третья степень – «мраморность» кожи, местная гипотермия, пузыри с кровью, грубые дисциркуляторные изменения, венозный тромбоз.
- Четвертая степень – багровый цвет кожи, холодный и липкий пот, очаги некроза.
Симптоматика

Симптоматика патологии зависит от срока сдавливания мягких тканей и площади поражения.
Компрессионный или первый период характеризуется клинической картиной шока:
- распирающей болью в области поражения,
- одышкой,
- признаками общей астенизации организма,
- тошнотой,
- побледнением кожного покрова,
- падением артериального давления,
- учащенным сердцебиением,
- равнодушием к происходящим событиям, заторможенностью или беспокойством, нарушением сна.
После извлечения пострадавшего из-под обломков наступает второй период клинических проявлений – токсический. В это время отек в очаге поражения нарастает, кожа становится напряженной, багрово-синюшной с множеством ссадин, кровоподтеком, пузырей с кровью.
- Любое движение приносит пострадавшему мучительную боль.
- Пульс слабый, нитевидный.
- Гипергидроз.
- Утрата чувствительности.
- Развивается олиганурия.
- Протеинурия, лейкоцитурия, гематурия, миоглобинурия, цилиндрурия, закисление мочи.
- В крови — эритроцитоз, азотемия, сгущение крови.
- Непроизвольное выделение кала и мочи.
- Эйфория и потеря сознания.
Третий период характеризуется развитием тяжелых осложнений, которые значительно ухудшают состояние больных и могут привести к летальному исходу. К ним относятся:
- дисфункция почек,
- анемия,
- уремия с гипопротеинемией,
- лихорадка,
- рвота,
- очаги некроза,
- обнажение мышц,
- нагноение ран и эрозий,
- заторможенность, истерия, психоз,
- токсическое поражение печени,
- эндотоксикоз.
К концу первой недели нарастает уремическая интоксикация и ухудшается состояние больных. У них возникает двигательное беспокойство и психоз, депрессия сменяется агрессивностью, изменяются показатели гемограммы, нарушается метаболизм калия, возможна остановка сердца.
Четвертый период – реконвалисценция. У больных восстанавливается функционирование внутренних органов, нормализуются показатели гемограммы и водно-электролитного баланса.
От площади поражения и длительности компрессии зависит тяжесть клинических проявлений синдрома:
- Если у больного были сдавлены ткани предплечья в течение 2-3 часов, его состояние остается удовлетворительным, уремия и тяжелая интоксикация не развиваются. Отмечается быстрое выздоровление пострадавших без последствий и осложнений.
- При сдавлении обширной поверхности тела человека, длящимся более шести часов, развивается выраженный эндотоксикоз и полное выключение почек. Без внепочечного очищения крови и мощной интенсивной терапии больной может погибнуть.
Осложнения синдрома: дисфункция почек, острая легочная недостаточность, геморрагический шок, ДВС-синдром, вторичное инфицирование, острая коронарная недостаточность, воспаление легких, психопатии, тромбоэмболия. Раннее извлечение пострадавших из-под завалов и максимально полный объем лечебных мероприятий повышают шансы больных на выживание.
Диагностика

Диагностику синдрома длительного сдавления схематично можно представить так:
- изучение клинических признаков патологии,
- получение сведений о пребывании пострадавшего под завалом,
- визуальный осмотр больного,
- физикальное обследование,
- направление клинического материала в биохимическую и микробиологическую лаборатории.
В клинике патологии преобладают признаки болевого синдрома, диспепсии, астении, депрессии. Во время осмотра специалисты выявляют бледность или синюшность кожи, ссадины и пузыри с серозно-геморрагическим содержимым в зоне поражения, очаги некроза, нагноение ран. При физикальном обследовании определяют снижение артериального давления, тахикардию, отеки, лихорадку, озноб. В поздней стадии – атрофия жизнеспособных мышц конечности и контрактуры.
Лабораторная диагностика включает:
-
 анализ мочи — повышение лейкоцитов, эритроцитов, концентрации солей, мочевины, миоглобина, плотности, креатина, присутствие цилиндров и белка, смещение рН в кислую сторону;
анализ мочи — повышение лейкоцитов, эритроцитов, концентрации солей, мочевины, миоглобина, плотности, креатина, присутствие цилиндров и белка, смещение рН в кислую сторону; - общий анализ крови — анемия, лейкоцитоз, признаки сгущения крови, повышение уровня миоглобина,
- биохимия крови — активация печеночных трансаминаз, креатининемия, уремия, глюкоземия, билирубинемия, гиперкалиемия, гипопротеинемия, признаки ацидоза;
- микробиологическое исследование раневого отделяемого – клостридии и их ассоциации с синегнойной палочкой, кокковой флорой, бактериями кишечной группы, бактериодами.
Лечебные мероприятия
Лечение патологии многокомпонентное и многоэтапное:
- На первом этапе больным оказывают неотложную медицинскую помощь на месте происшествия.
- На втором этапе больных госпитализируют в стационар на специальных реанимобилях, снабженных всем необходимым оборудованием для оказания доврачебной помощи.
- Третий этап — лечение больных в хирургии или травматологии высококвалифицированными специалистами.

Алгоритм оказания первой помощи:
- Извлечение пострадавшего из-под обломков и перенесение его в безопасное место.
- Тугое бинтование или наложение жгута на сдавленную конечность выше места поражения — необходимая мера, позволяющая избежать гибели больного от массивного кровотечения, токсемии, коллапса и остановки сердца.
- Иммобилизация переломов специальными шинами или подручными средствами.
-
 Остановка кровотечения.
Остановка кровотечения. - Осмотр поврежденного участка.
- Механическая очистка раны.
- Обработка ран антисептиком.
- Наложение стерильной марлевой повязки на раны.
- Холод на пораженный участок.
- Обильное питье, тепло и доступ кислорода.
- Транспортировка должна обеспечить полное обездвиживание пациента.
- Внутримышечное введение обезболивающих препаратов – «Кетарола», «Анальгина», «Промедола».
- Введение антибиотиков из группы пенициллинов.
- Дезинтоксикационная терапия – «Полиглюкин», «Реополиглюкин», солевые растворы: «Ацесолль», «Дисоль», диуретики: «Маннитол», «Лазикс».
- «Преднизолон» для предотвращения сердечной недостаточности.

Всех пострадавших с синдромом длительного сдавления госпитализируют в стационар. Медикаментозное лечение в больнице заключается в назначении следующих групп препаратов:
- Инфузионное введение физраствора, бикарбоната натрия, глюкозо-новокаиновой смеси, витаминно-глюкозного раствора, альбумина, гемодеза.
- Заместительная терапия – введение крови, свежезамороженой плазмы или кровезаменителей.
- Мочегонные средства – «Фуросемид», «Маннитол».
- Глюкокортикостероиды – «Преднизолон», «Дипроспан», «Бетаметазон».
- Антибиотики широкого спектра действия из группы макролидов, цефалоспоринов, фторхинолонов.
- Гепаринотерапия — для профилактики ДВС-синдрома.
-

Антиагреганты – «Пентоксифиллин», «Кавинтон».
- Сердечные гликозиды – «Коргликон», «Строфантин».
- Антигистаминные медикаменты – «Супрастин», «Клемастин».
- Противоаритмические препараты – «Кордарон», «Верапамил».
- Иммунокорректоры – «Ликопид», «Иммунорикс».
Экстраренальное очищение крови проводят в тяжелых случаях, когда другие методы лечения не дают положительных результатов. Если не удается медикаментозно контролировать электролитные нарушения, сохраняется отек легких и метаболический ацидоз, появляются симптомы уремии, больным назначают гемодиализ, ультрафильтрацию, плазмаферез, гемосорбцию, гемодиафильтрацию, плазмосорбцию, лимфоплазмосорбцию. Сеансы гипербарооксигенации проводятся 1-2 раза в сутки с целью насыщения тканей кислородом.
Хирургическое лечение – рассечение фасций, удаление некротизированных тканей, ампутация конечности. В стационаре необходимо строго соблюдать правила асептики и антисептики при проведении лечебно-диагностических процедур, дезинфицировать объекты внешней среды, содержать в идеальной чистоте все помещения, оборудование и инвентарь.
Реабилитация больных заключается в проведении массажа, лечебной физкультуры, физиотерапевтических методик и санаторно-курортного лечения. По показаниям выполняют реконструктивно-восстановительные вмешательства.
Прогноз патологии определяется своевременностью оказания медицинской помощи, объемом поражения, особенностями течения синдрома, индивидуальными особенностями пострадавшего.
Видео: о помощи при синдроме длительного сдавления
Источник
Синдром длительного сдавливания или краш-синдром, возникает, когда избыточное давление накапливается внутри замкнутого мышечного пространства в организме. Это происходит в результате кровотечения или отека после травмы, когда создаётся препятствие для притока крови к пораженным тканям.
Виды
Синдром длительного сдавливания – это состояние, при котором нарушается кровоснабжение тканей, находящихся ниже места повреждения. Ткань начинает испытывать кислородное голодание, постепенно развивается некроз, при этом происходит выделение токсических веществ в организм.
Нередко при сдавливании разрываются мышцы, происходит костный перелом, повреждаются сосуды, нарушается кровотечение. У человека появляется длительный болевой синдром, приводящий к травматическому шоку.
Сдавливание органов имеет две разновидности:
- Синдром длительного раздавливания. Состояние возникает под воздействием продолжительного сдавливания мягких тканей. При этом могут нарушиться системы организма: ЦНС, сосуды коркового вещества почек, циркуляция крови, возникает дефицит кислорода в тканях.
- Синдром позиционного сдавливания. Это бытовая разновидность синдрома, когда нарушение мягких тканей и кровообращения происходит по причине сдавливания конечности от неудобной позы. Такое состояние часто возникает у лиц в случае сильного алкогольного опьянения, наркотического отравления, потерявших сознание. При этом болевой шок отсутствует, а после пробуждения человек ощущает сильное онемение, потерю чувствительности в местах сдавливания.
Стадии и степени
Врачи выделяют 4 степени краш-синдрома:
При синдроме позиционного сдавливания врачи выделяют несколько периодов:
- Острый. Длится от начала поражения до нескольких суток. Пострадавший в этом случае находится в состоянии, при котором нарушена сердечная деятельность, дыхательная система, почки, печень.
- Ранний. Пациент после возвращения сознания, в течение 1–2 суток, жалуется на боли в месте поражения, нарушенное движение, потерю чувствительности. При этом снижена пульсация периферических сосудов, на коже определяются гематомы, ссадины, отёк.
- Промежуточный. При этом проявляются признаки поражения почек, развивается травматический токсикоз, появляются признаки свертываемости крови. Эти признаки проявляются на 5–25 сутки при отсутствии своевременного лечения.
- Восстановительный. Происходит на 2–3 месяце после поражения.
- Период остаточных явлений. Может продолжаться до 3–4 лет. Для него характерны признаки: слабость мышц и их сниженная чувствительность, нарушенная функция почек, проявление парестезии или онемение пораженного органа.
Симптомы
Клиническая картина краш-синдрома зависит от нескольких причин:
- какой орган подвергся давлению;
- сила внешнего сдавливания;
- площадь поражения органа;
- время, проведённое под завалами.

Так, пострадавшие при завале или аварии, перенёсшие сдавливание обеих ног на уровне бёдер, имеют более тяжёлые стадии поражения и худший прогноз, нежели те, кто пострадал от сдавливания рук на уровне предплечий.
Синдром длительного сдавливания – это состояние, при котором происходит разрушение и разрыв мышечных клеток. При этом высвобождает миоглобин, который превращается в метмиоглобин и, наконец, кислотный гематин, который выделяется в кровообращение.
Мышцы содержат калий, магний, фосфаты, кислоты, ферменты. Хотя эти вещества необходимы для функционирования клеток, но они становятся токсичны, когда попадают в кровоток в больших количествах.
Мышцы становятся сильно опухшие, жесткие, холодные, нечувствительные и некротические. Почки также имеют тенденцию к отеку и увеличению объема. Высвобожденный калий из кровообращения вызывает нарушение сердечного ритма. У человека нарушается газообмен, влияющий на отёк легкого, что нередко приводит к шоку.
На момент обнаружения человека его состояние может быть тяжёлым или удовлетворительным:
- В случае если после компрессии прошло немного времени, то поражённая конечность становится отёчной, кожа холодной и бледной, пульсация прощупывается слабо либо отсутствует.
- Если человек провел под завалами более 6 часов, то симптомы будут крайне тяжёлыми. Поражённые участки тела приобретают красный цвет с синюшным оттенком, появляется сильная отёчность, двигательная функция, пульсация сосудов отсутствуют, малейшее изменение положения тела вызывает сильную боль.
Причины появления
Синдром длительного сдавливания – это состояние, возникшее после продолжительного нахождения одной или нескольких частей тела под гнётом тяжёлого предмета.
 Синдром длительного сдавливания
Синдром длительного сдавливания
Развитие состояния обусловлено факторами:
- длительность болевого синдрома;
- перетекание плазмы из кровеносных сосудов в мягкие ткани, которое произошло по причине увеличения проницаемости капилляров под воздействием тяжести давящего предмета;
- поступление в кровоток токсичных веществ.
Диагностика
Определение патологии основывается на жалобах человека, физическом осмотре.
Для уточнения диагноза больному назначают:
- общий анализ мочи (стоимость анализа от 300 руб.);

- общий анализ крови (стоимость от 100 руб.);
- анализ крови на миоглобин (стоимость от 340 руб.);
- оценка функции почек (стоимость скрининга 570 руб.).
Назначается рентгенография в случае перелома конечностей. Стоимость процедуры зависит от органа, который будет исследован, цена начинается от 350 руб.
Когда необходимо обратиться к врачу
При малейшем подозрении на синдром сдавливания следует обращаться к врачу травматологу. Это может произойти не только после аварии, но и после тяжёлого алкогольного опьянения. Дополнительно может понадобиться консультация у врача нефролога, кардиолога и дерматолога. В крайних случаях потребуется помощь хирурга.
Профилактика
Ни один человек не застрахован от травм. С некоторыми организм справляется легко, другие требуют длительного лечения и восстановления.
Травмы при сдавливании тела или отдельных конечностей чаще всего люди получают при работе с механизмами, в подземных шахтах, авариях наземного транспорта, в случае взрыва домом от бытового газа. В других случаях это происходит по независящим от человека причинам, например, землетрясение, обрушение зданий, попадание под камнепад в горах.
Довольно часто травмирование органов возникает вследствие неправильного образа жизни. Пьянство, наркомания являются факторами, провоцирующими травматизм.
К профилактическим мерам относятся:
- соблюдение правил техники безопасности на производстве;
- неукоснительное соблюдение правил дорожного движения, обязательное применение ремней безопасности;
- избавление от вредных привычек и психологических зависимостей.
Методы лечения
Длительное сдавливание предполагает проведение терапевтических действий, направленных, прежде всего, на снижение болевого порога. Так, на первоначальном этапе при краш-синдроме вводят обезболивающее средство наркотического или ненаркотического характера. По необходимости при синдроме добавляются сердечно-сосудистые препараты, спазмолитические и антигистаминные средства.
Первая помощь
При обнаружении пострадавшего под завалами, придавленные конечности освобождать сразу нельзя. Первоочередная мера – это наложение жгута выше места повреждения, а только после этого освобождается человек. Быстрое освобождение конечности приведет к попаданию токсических продуктов, образовавшихся после повреждения тканей, в кровоток.




- При травме конечностей человека следует освободить от обуви и одежды, туго перебинтовать повреждённый участок с наложением шины, приложить холод.
- Если имеются открытые раны, их следует обработать и наложить стерильные перевязочные материалы.
- Больному в этот момент необходимы анальгетики, если нет ранения в области живота, то можно дать питьё.
Затем пострадавшего в кратчайшие сроки доставляют в медицинское учреждение. Время наложения жгута должно быть зафиксировано: в холодный период он может сохраняться не более 1 часа, а в летний период – не более получаса после наложения.
Лекарственные препараты
При транспортировке пострадавшего проводится инфузионная терапия, основанная на введении в кровоток растворов трентала или глюкозы, или гидрокарбоната натрия. Параллельно вводится седативные препараты.
По приезде в стационар проводятся лечебные действия в зависимости от степени поражения:
| Вид лечения | На что направлена | Препараты | Цена в руб. |
| Катетеризация центральной вены | Для облегчения проведения внутривенных инфузий в дальнейшем | ||
| Вливания внутривенные | Для снижения интоксикации | Свежезамороженная плазма | 3 000 за 100 мл |
| Гемодез | 54 руб. за 200 мл | ||
| Реополиглюкин | 100 руб. за 200 мл | ||
| Плазмаферез | Забор крови, очистка и возвращение её обратно в кровоток | ||
| Гипербарическая оксигенация | Для увеличения кислородной ёмкости крови | ||
| Применение сорбентов | Очистка организма | Энтеродез | 104 |
| Активированный уголь | 10 | ||
| Лекарственные препараты | |||
| Обезболивающие | Трамадол | 90 | |
| Кетонал | 80 | ||
| Спазмолитики | Анальгин | 54 | |
| Но-шпа | |||
| Глюкокортикоиды | Солю-Декортин | 3 500 | |
| Седативные препараты | Диазепам | 270 | |

Восстановление двигательных функций возможно не всегда. Больным на любом этапе лечения может потребоваться операция по сшиванию нервных стволов, удалению некротизированных участков тканей, мышц, а в худшем случае может потребоваться ампутация конечностей.
Народные методы
Синдром длительного сдавливания – это повреждение, вызванное внешними воздействиями. Оно всегда сопровождается нарушением целостности тканей, последующим изменением функций, а возможно, и анатомических структур. Поэтому очень важно обратить внимание на различные природные вещества, биологически активные препараты в процессе реабилитации.
| Наименование препарата | Воздействие на организм | Как принимать |
| Витамины | ||
| Витамин В15 | Повышает синтез гликогена в мышцах, Помогает переносить кислород к тканям | Принимать по 1 капсуле в день |
| Витамин Е | Препарат с антигипоксическим действием, регулирует окислительные процессы, восстанавливает мышцы после дистрофии | Принимать по 1 капсуле во время еды 1 раз в день |
| Витамин С | Ускоряет восстановление организма | По 1 таб. 1–2 раза в день |
| Адаптогены | ||
| Женьшень | Стимулирует обмен веществ, | Принимается по 2-3–5 мл в течение 3 недель, за полчаса до еды |
| Китайский лимонник | Оказывает тонизирующее действие на ЦНС, регулирует сердечно-сосудистую и дыхательную системы | Принимать по 20-30 капель дважды/день в течение 4–5 недель |
| Стеркулия платанолистная | Восстанавливает мышечный тонус | Принимается дважды/день по 20 капель в течение 3 недель |
| Пантокрин | Препарат изготовлен на основе оленьих пантов. Оказывает поддержку организма при неврастенических состояниях, ускоряет выздоровление. | Дозировка: 30–35 капель ежедневно за полчаса до еды, дважды в день. Курс приёма: 2–3 недели. |

При мышечных болях помогут ванны с добавлением календулы, ягод можжевельника, розмарина. Для этого необходимо пучок трав завернуть в марлю и опустить в тёплую воду. После 10–15 мин. настаивания, можно принимать ванну.
Для восстановления костной массы, лучшего сращивания костей, можно использовать крапиву, хвощ. Они обеспечивают минералами, необходимыми для регенерации костей. Травы можно заваривать в виде чая и употреблять по нескольку раз в день. Также следует включить в рацион минеральные добавки: кальций, цинк, бор и кремнезем.
От мышечной боли помогают эфирные масла. Они обладают обезболивающим эффектом, снимают напряженность, увеличивают приток крови к пораженным местам.
Для массажа можно использовать масла:
- мятное эфирное масло;
- лавандовое;
- эвкалиптовое;
- сандаловое.
При использовании следует помнить, что они сильно влияют на кожу, потому что их состав близок к кожному салу. Перед применением эфирные масла следует смешивать с маслом-носителем. Для этой цели хорошо подходит оливковое масло. Перед массажем оба масла смешиваются в пропорции: на 30 мл масла — носителя следует добавлять 10–12 капель эфирного масла.
Прочие методы
Реабилитация после травмирования должна осуществляться по индивидуальной программе.
Но некоторые этапы восстановления одинаковы для всех:
- Повышение тонуса и эластичности мышечной ткани. Прежде чем приступать к занятиям, следует убедиться, что мышцы готовы к нагрузкам.
- Устранение отёков, сосудистых изменений. Эти симптомы характерны для конечностей после длительной неподвижности.
- Восстановление двигательных функций. Процесс дополнительных занятий должен носить поступательный характер и не предусматривать чрезмерных нагрузок.
- Общеукрепляющие методы восстановления организма: режим пребывания на воздухе, рациональное питание, здоровый образ жизни.
К основным методам восстановительной терапии относятся:
- Лечебная физкультура. ЛФК нормализует обмен веществ, улучшает работу сердечной системы, укрепляет мышцы, поднимает тонус и настроение.
- Механотерапия. Упражнения с помощью специальных аппаратов будут хорошим дополнением к ЛФК. С их помощью восстанавливается суставная подвижность, мышечная активность, преодолеваются атрофические последствия.
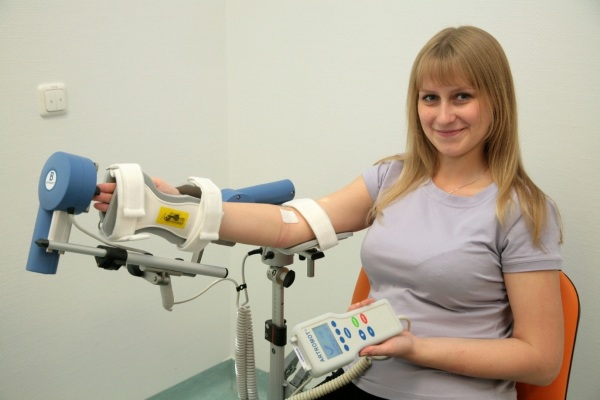
- Физиотерапия. Восстановление работоспособности органов с помощью магнитного излучения, электротока, тепла. При нарушении двигательной активности помогают процедуры электростимуляции. Лазерная терапия устраняет отёчность и боли. Все процедуры назначаются строго индивидуально.
- Массаж. Наиболее распространённая восстановительная методика. Поглаживание, растирание, разминание благотворно влияют на организм, улучшают микроциркуляцию крови, снимают отёчность, активизируют мышцы. Каждый курс массажа состоит из 10 сеансов, которые рекомендуется проводить через день или ежедневно.
Возможные осложнения
Чем дольше человека остаётся под влиянием компрессии, чем сильнее сила сдавливания, тем быстрее наступают критические изменения в организме.
- За первые двое суток после освобождения от компрессии, у пострадавших возможно развитие травматического шока, отёка лёгких, сердечного приступа.
- Спустя трое суток наступает промежуточный период синдрома длительного сдавливания. Он продолжается до 15–20 суток и зависит от тяжести травмы. Состояние в здоровья в этот период может сильно осложниться. Типы осложнений:
- поражение почек;
- острая почечная недостаточность;
- некроз тканей;
- присоединение инфекций;
- развитие сепсиса.
- На последующем этапе, который может продлиться несколько месяцев, возможно возникновение инфекционных осложнений из-за длительно незаживающих ран.
Исход синдрома длительного сдавливания во многом зависит от тяжести повреждения, своевременного лечения и последующих реабилитационных мероприятий.
Автор: Беляева Анна
Видео о синдроме длительного сдавливания
О синдроме длительного раздавливания:
Источник
