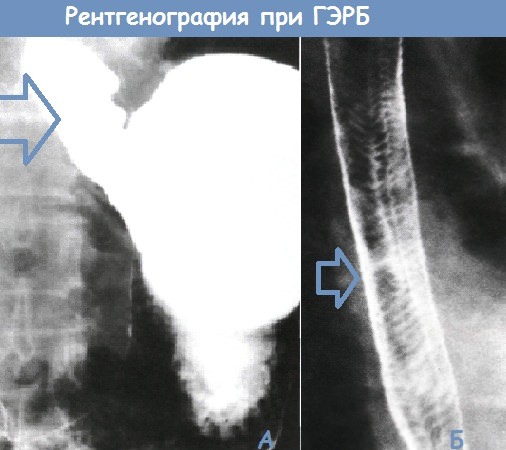
Синдром сандифера у младенцев симптомы
Сегодня синдром Сандифера диагностируется нечасто. Обычно патология обнаруживается у детей на первом году их жизни. Впервые синдром был описан в 1964 году у ребенка, который имел гастроэзофагеальный рефлюкс, расстройство поведения и часто болел ОРВИ.
Краткое описание патологии
Синдром Сандифера – патология, характеризующаяся наличием триады симптомов:
- гастроэзофагеального рефлюкса;
- грыжи пищевого отверстия диафрагмы;
- кривошеи.
Все это сопровождается неестественной позой ребенка. Его голова постоянно наклонена вбок и повернута в противоположную сторону.
Многие не понимают, что такое рефлюкс-эзофагит (гастроэзофагеальный рефлюкс). Под данным термином понимают хроническую патологию, характеризующуюся поражением нижней части пищевода в результате попадания в нее содержимого желудка.
Синдром Сандифера трудно диагностируется. Достаточно часто маленькие пациенты длительное время лечатся от неврологических болезней, например, эпилепсии и гиперкинеза. Патология ЖКТ диагностируется, как правило, случайно.
В настоящее время в современной медицине не достаточно изучена данная проблема, поэтому информации о ней мало. По статистике, патология чаще всего развивается у детей, имеющих ДЦП, бронхиальную астму или муковисцидоз.
Симптоматика болезни
При синдроме Сандифера симптомы у младенцев проявляются небольшими диспептическими расстройствами. У ребенка наблюдается кривошея, непроизвольные движения головой, что особенно часто возникает после приема пищи. Младенец может внезапно повернуть голову в одну сторону, тогда как туловище – в другую. При этом мышцы спины напрягаются, она выгибается назад.
Синдром Сандифера проявляется также определенными сложностями в кормлении младенцев. Дети периодически срыгивают, принимают неестественные позы, запрокидывают голову. У них может возникнуть рвота, повышенное слюноотделение. При этом они беспокойны, плачут, могут на некоторое время замереть. Масса тела обычно при данной патологии снижается. В некоторых случаях развивается апноэ и цианоз.
При данной патологии наблюдается мышечно-тонический синдром и неестественные позы. Чаще всего ребенок закидывает голову назад или заводит ее в одну сторону. Мышцы при этом сильно напряжены. Иногда в этот процесс могут вовлекаться верхние конечности и туловище, ребенок отводит глаза в сторону. Все это может напоминать эпилептический приступ или тонические судороги. Именно по этой причине часто медики ставят неправильный диагноз.

Диагностика
При осмотре невропатологом не выявляются изменения в позвоночнике, мышечных волокнах, а вестибулярный аппарат ребенка не поврежден. Также не выявляется эпилепсия. При диагностировании патологии медики обнаруживают гастроэзофагеальный рефлюкс, грыжу пищевого отверстия диафрагмы.
Для постановки точного диагноза проводят контроль уровня pH, пассаж бария для изучения строения пищевода, ЭЭГ-мониторинг, а также ЭМГ для установления мышечной дистонии и МРТ головного мозга.
Заключение
Синдром Сандифера – патология, которая наиболее ярко проявляется в период приема пищи. В данном случае у ребенка происходит непроизвольное вращение головы в одну стону, а туловища – в другую. Такая поза обычно продолжается около трех минут, в это время младенец затихает. Затем он становится беспокойным.

Такие приступы у детей могут наблюдаться как ежедневно, так и временами. Они обычно протекают до трех минут. Но в некоторых случаях могут наблюдаться длительное время (десять минут). Редко развивается хроническое перманентное состояние. Интересно то, что во время сна такие патологические явления не наблюдаются.
Большую роль в правильной постановке диагноза играет тот факт, что припадки возникают только во время приема пищи или на протяжении получаса после него.
Прогноз заболевания благоприятный. Лечение патологии предполагает курсы противорефлюксной терапии.
Источник
Синдром Сандифера – это проявление гастроэзофагального рефлюкса, то есть периодического обратного заброса содержимого желудка в пищевод, характеризующееся спазмом и подергиванием мышц рук, шеи и головы.
При диафрагмальных грыжах, а именно перерастяжении пищеводного отверстия диафрагмы, движение пищи иногда идет в обратном направлении. Помимо расстройств ЖКТ,таких как изжога, рвота, отрыжка, разрушение слизистой стенки пищевода, одышка и сердцебиение после еды, у малышей отмечаются подергивания головы и шеи, имитирующие наклон в сторону.
Спазмы, подергивания мышц рук, шеи и головы, вызванным данным заболеванием сходны с приступами при эпилепсии. Чтобы исключить эпилепсию при подобных проявлениях делают ЭЭГ мониторинг.
Подробнее ознакомиться с проведением процедуры ЭЭГ ребенку можно тут.
Причины и течение патологического процесса
 В норме присутствует небольшой физиологический рефлюкс, то есть иногда немного содержимого желудка все же поднимается в пищевод. Случается это обычно после еды, сопровождаясь отрыжкой, срыгиванием и даже рвотой, но не приводя к патологическим последствиям.
В норме присутствует небольшой физиологический рефлюкс, то есть иногда немного содержимого желудка все же поднимается в пищевод. Случается это обычно после еды, сопровождаясь отрыжкой, срыгиванием и даже рвотой, но не приводя к патологическим последствиям.
Новорожденные физиологически подвержены развитию рефлюкса. Сейчас развитие медицинской науки позволяет выхаживать младенцев с серьезной недоношенностью. Дети рождаются с недоразвитием пищевода, круглым желудком и медленным выведением в кишечник переваренной пищи. К тому же младенцы дышат носом, их ребра расположены горизонтально, а диафрагма уплощена, не успев принять традиционную форму купола. В результате в желудке остается переваренная пища и кислый желудочный сок, именно они и поднимаются к пищеводу. В течение первого года жизни рефлюкс формируется почти у половины малышей (от 18% до 40%).
Патологический рефлюкс повторяется чаще, днем и ночью, а слизистая пищевода буквально разъедается желудочной соляной кислотой. На стенке пищевода появляются язвы, воспаления, отверстие пищевода сужается и глотать становится трудно. Нарушается и дыхание, возникают заболевания от бронхиальной астмы до воспаления легких, возникает удушье, храп, и даже остановка дыхания. Слабые сфинктеры, недостаточное движение по пищеводу при глотании, несформированность механизма вегетативной нервной регуляции. Именно вегетативная часть нервной системы контролирует и обеспечивает деятельность внутренних органов, не подверженных нашему сознанию. Именно такая регуляция нарушена за счет родовой травмы шейного отдела, дефицита кислорода или повреждения определенных участков позвоночника в родах. Так или иначе, у малышей в первую очередь формируется патологический рефлюкс, а у детей постарше его причиной является диафрагмальная грыжа, спазм или сужение входного отдела желудка. Факторами, стимулирующими развитие гастроэзофагального рефлюкса у детей старше годовалого возраста, являются:
- Длительное нахождение в положении лежа (дети с выраженными ограничениями движения);
- Длительное нахождение в наклонном положении;
- Переедание и застаивание пищи в желудке;
- Прием стимуляторов;
- Прием газообразующих продуктов и газированных напитков;
- Тугой пояс, тугая одежда.
И лишь редкие единицы при этом демонстрируют подергивания головой и шеей, то есть собственно синдром Сандифера.
Клиническая картина болезни
У пациентов встречаются следующие симптомы. Во-первых, «судороги» появляются при приеме пищи или после еды: ребенок принимает вынужденные позы, чтобы «протолкнуть» соляную кислоту и полупереваренную пищу по пищеводу в желудок, прекратить боль.
Сокращаются отдельные мышцы плеч, рук, спины, головы и шеи; верхняя часть тела буквально скручивается в вычурных позах, голова наклоняется в сторону, запрокидывается, а тело выгибается дугой. Случалось, что именно по этой причине у ребенка формировалась спастическая кривошея.
Во-вторых, появляются желудочно-кишечные симптомы: отрыжка, чавканье, вынужденная зевота, обильное течение слюны.
В-третьих, боли в пищеводе и в мышцах делают малыша плаксивым, раздражительным, беспокойным.
Синдром Сандифера 1 типа. Формируется у младенцев до 6 месяцев на фоне гастрофарингального рефлюкса. При этом спазмируются руки, плечи, шея, голова вынужденно наклоняется в сторону. Состояние проходит после года на фоне лечения.
Синдром Сандифера 2 типа проявляется теми же симптомами, но заболевание сохраняется в течение нескольких лет и связано с наличием диафрагмальной грыжи.
Диагностика заболевания
Наблюдая вышеописанную клиническую картину и заподозрив синдром Сандифера, врач назначает ЭФГДС, забирая частичку ткани слизистой стенки пищевода для биопсии. При зондировании оценивают в течение суток характеристику pH пищевода.
Выполняют серию рентгеновских снимков, предварительно давая выпить ребенку состав с мечеными радиоизотопами. Для определения диафрагмальной грыжи выполняют рентгеновские снимки после проглатывания бария. Радионуклеиды быстро и полностью выводятся из организма, равно как и барий, побочных эффектов обычно не ожидается.
Врачу необходимо отличить этот редкий синдром от эпилептических судорог, синдрома Веста (младенческая эпилептическая энцефалопатия).

Для диагностики наличия или отсутствия эпилепсии у детей в данной ситуации требуется ЭЭГ мониторинг.
Ему нужно убедиться в следующем:
- наличие рефлюкса и/или диафрагмальной грыжи;
- отсутствие судорожной активности на электроэнцефалограмме (ЭЭГ мониторинг);
- связь спастических подергиваний верхней части тела с приемом пищи.
Лечение: Лечение синдрома Сандифера бывает весьма эффективным, причем усилия сконцентрированы на причинах и последствиях рефлюкса. Им назначают омепрозол или лансопразол, в случае диафрагмальной грыжи оперируют. Параллельно медикаментозно снижают кислотность желудка и в целом секрецию (ранитидин).
Но ведущее значение в лечении синдрома Сандифена имеет правильный уход за ребенком. Ухаживая за младенцем, придерживаются следующих рекомендаций:
- кормить густой пищей, понемногу;
- после кормления выкладывать на живот или на левый бок, головной конец приподнят;
- переход на коагулированные питательные смеси;
- исключить тугое перетягивание тела.
При уходе за детьми старше года:
- не одевать тугую одежду, пояса;
- исключить шоколад, помидоры, апельсиновый, ананасовый, томатный соки, жевательные конфеты и жевательные резинки;
- последний прием пищи не позднее чем за 2-4 часа до принятия лежачего положения.
Лечение синдрома Сандифера может быть весьма эффективным, с полным выздоровлением ребенка.
Источник: глава 16, Дифференциальный диагноз эпилепсии. Е.Д.Белоусова, А.Ю.Ермаков. М.Ю.Дорофеева и др.
Источник
Редкие пароксизмальные патологические движения детей: приступы дрожи, синдром Сандифераа) Приступы дрожи. Приступы дрожи у младенцев (Pachatz et al., 2002) могут быть тем же феноменом, что и доброкачественный миоклонус младенцев. Они наблюдались как продромальный симптом последующего развития эссенциального тремора, хотя могут встречаться и изолированно (Holmes и Russman, 1986). б) Синдром Сандифера. Синдром Сандифера описывает искривление шеи в сочетании с патологическими позами, наблюдающееся у детей с грыжей пищеводного отверстия диафрагмы (Mandel et al., 1989). Ранее движения расценивались как произвольные, нередко приводя к ошибочному диагнозу дистонии. В основном движения состоят из внезапного разгибания шеи в опистотонической позе, часто с качанием головы из стороны в сторону. В некоторых случаях больной принимает нетипичные позы. Менее наглядные проявления, возможно, встречаются чаще, и часто остаются нераспознанными (Werlin et al., 1980). Развитие атак после приема пищи поможет сориентироваться при диагностике. Наличие грыжи пищеводного отверстия диафрагмы или даже только рефлюкса (Garrotxateji et al., 1996), сопровождаемое такой дискинезией, позволяет поставить правильный диагноз и назначить соответствующее лечение. Медикаментозного лечения может оказаться недостаточно, часто бывает необходима фундопликация.
в) Движения головы и нарушения зрения. Некоторые патологические положения или движения головы могут быть следствием патологии зрения. Типичным примером является кривошея в сочетании с параличом косых мышц. Повороты головы, характерные для глазодвигательной апраксии Когана, нередко принимаются за миоклонические атаки или тики. Некоторые пациенты с тяжелыми нарушениями зрения стараются качать головой, пытаясь улучшить зрение (Boyle et al., 2005). Доброкачественный пароксизмальный тонический взгляд вверх иногда сопровождается передним сгибанием головы. Сообщалось об атаксии и повторяющихся падениях (Ouvrier и Billson, 1988; Deonna et al., 1990). Расстройство обычно имеет семейный характер, может поддаваться лечению леводопой и сопровождаться допа-чувствительной дистонией (Campistol et al., 1993). г) Дискинезии, провоцируемые транзиторной церебральной ишемией. Патологические движения могут наблюдаться у пациентов с сосудистыми заболеваниями; они хорошо известны у взрослых (Yanagihara et al., 1985). Я наблюдал несколько таких же локализованных ритмичных движений у детей с тромбозом артерии сильвиевой борозды. д) Аномальные движения у новорожденных. Дрожание (ритмический тремор постоянной амплитуды вокруг фиксированной оси) у новорожденных младенцев — часто встречающийся феномен (Parker et al., 1990; Shuper et al., 1991), не имеющий патологического значения; чаще всего проводится дифференциальная диагностика с неонатальными конвульсиями. Патологический миоклонус также может наблюдаться у новорожденных с различными расстройствами (Scher 1985). е) Ритмии, маневризмы, феномены удовлетворения, мастурбация. У младенцев и маленьких детей часто наблюдаются повторяющиеся ритмичные движения, такие как раскачивание тела или биение головой. Такие движения могут возникать в течение дня, особенно во время отхода ко сну или когда ребенку скучно. Эти движения обычно исчезают до достижения возраста трех лет. Ритмичные ночное качание головой или латеральные движения, возникающие ночью, известны под названием jactatio capitis nocturna. Jactatio capitis — нормальный феномен, встречающийся у 3-15% здоровых детей в первый год жизни. Биение головой—это в большинстве случаев также нормальный феномен, развивающийся во время отхода ко сну, который может длиться продолжительное время. Чрезмерное биение головой может наблюдаться и у здоровых детей. Стереотипии также встречаются у более старших детей, они могут развиваться при различных обстоятельствах и могут вызывать подозрения о наличии эпилепсии. Доказано, что в редких случаях стереотипии могут являться эпилептическими феноменами (Deonna et al., 2002). Феномены удовлетворения (Brett, 1997) — это стереотипные движения, возникающие, когда ребенок остается без внимания, и приносящие ребенку удовольствие. Движения имеют ритуалистический характер и возникают, когда ребенку становится скучно. Мастурбация чаще встречается у девочек в младшей возрастной группе. Когда ребенку становится скучно или его оставили одного, он приводит бедра, напрягается, краснеет и потеет. Такие эпизоды, сопровождающиеся отсутствующим взглядом, часто ошибочно принимаются за эпилептические припадки (Pranzatelli и Pedley, 1991). Они абсолютно доброкачественны и не требуют какого-либо лечения. — Также рекомендуем «Мигрень у ребенка: причины, клиника, диагностика» Редактор: Искандер Милевски. Дата публикации: 7.1.2019 |
Источник
Кривошея очень распространена среди маленьких детей, она регистрируется примерно у 16% новорожденных. Однако при раннем выявлении, аномалию можно исправить даже без хирургического вмешательства.
Итак, как вовремя заметить и решить проблему?
Определение патологии
Кривошея приводит к заметному повороту и наклону головы младенца, что зачастую провоцирует вынужденное положение головы и шеи, а также деформацию части черепа (особенно в области нижней челюсти).
Мышечная кривошея может быть врожденной, как порок развития мышечных волокон, или возникает из-за болезней.
В любом случае, развитие кривошеи приводит к сокращению длины мышцы шеи, вызывая ее деформацию, поворот головы, ее наклон в сторону. В итоге, головка ребенка фиксируется в таком неправильном, порочном положении, пока не будет проведено медицинское вмешательство.
Видео: Кривошея у ребенка — причины, последствия, как лечить
Что такое кривошея?
Кривошея — аномальный поворот головы и шеи из-за укорочения грудино-ключично-сосцевидной мышцы (ГКС-мышца).
ГКС-мышца – это длинная косая мышца, берущая начало от двух точек:
- От области грудины (грудной кости).
- Основания ключицы.
- Она крепится к височной кости черепа прямо под ушами.
ГКС-мышца имеется на обеих сторонах головы и шеи, управляя поворотами головы и сгибанием шеи в разных направлениях. Когда одна мышца сокращается или недоразвита, она тянет шею в своем направлении, в то время как ГКС-мышца с другой стороны чрезмерно растягивается и перенапрягается.
При кривошее, ГКС-мышца сокращается и остается в таком состоянии постоянно, в силу чего возникает скручивание шеи на одну сторону. Отсюда и название torticollis (кривошея по латыни), что означает “скрученная шея”.
В зависимости от стороны, на которую повернута голова ребенка, кривошея может называться “правосторонняя кривошея”, “левосторонняя” или “позиционная кривошея”.
Несмотря на скованность и спазм пораженной мышцы, кривошея, в основном, безболезненна.
Младенцы чувствуют только дискомфорт, вызванный аномальным положением шеи при лежании.
Что вызывает кривошею у младенцев – причины патологии
Существует два типа кривошеи, а именно:
- Врожденная мышечная кривошея.
- Приобретенная кривошея.
Обсудим с вами подробнее причины развития каждого типа мышечной кривошеи у малышей.
Видео: Мышечная кривошея, когда появляется и что делать?
Причины врожденной мышечной кривошеи
Врожденная кривошея, называемая также врожденной грудино-ключично-сосцевидной мышечной аномалией, выявляется, когда ребенок рождается с явным и выраженным искривлением шеи. Либо же она развивается в первые три месяца его жизни.
Основные причины возникновения данного состояния:
- Рождение в ягодичном предлежании. Если малыш рождается в ягодичном предлежании, при аномалиях родового акта шея ребенка может застрять в родовом канале. В результате, при оказании акушерского пособия она может растянуться. Это может привести к разрыву ГКС-мышцы, что вызовет внутреннее кровотечение и гематому внутри мышцы. В течение некоторого времени внутри мышцы развивается рубцовая ткань, которая уплотняет мышцу – и, в конечном итоге, приводит к формированию аномального положения шеи.
- Пороки развития плода. Во время внутриутробного развития плода, на фоне аномальных положений в матке (поперечное, косое), шея малыша может изгибаться, а затем продолжает развиваться уже таким аномальным образом. Это приводит к сокращению длины мышцы, в результате чего новорожденный рождается с кривошеей.
Фетальная кривошея вызвана множеством причин, но вот наиболее распространенные из них:
- Врожденные мышечные или скелетные аномалии. Например, синдром Клиппеля-Фейля, при котором кости шеи срастаются, вызывая аномальный наклон головы.
- Внутриутробные проблемы. Чрезмерный тонус стенок матки может привести к чрезмерному сдавлению головки и шеи плода. Это приведет к сокращению длины шейных мышц.
- Повреждение плода. Физическое воздействие на матку может повлиять на развитие плода. Это может привести к аномальному сокращению мышц шеи, и ребенок родится с наклоном головы.
- Травматичные роды. Ребенок, застрявший в родовом канале во время нормальных родов, должен быть извлечен с помощью щипцов или вакуума. Силовое извлечение во время трудных родов может вызвать травму мышц на шее. Неправильное использование вспомогательного оборудования для родов также может привести к повреждению тканей — и, как следствие, к кривошее.
Причины приобретенной кривошеи у младенцев
Приобретенная кривошея возникает, как побочный эффект различных аномалий в состоянии здоровья, и не наблюдается при рождении ребенка.
Наиболее распространенные причины приобретенной кривошеи:
- Глазная кривошея. У детей с косоглазием могут возникнуть проблемы с восприятием глубины и расстояния. Чтобы компенсировать недостаток зрения, младенец наклоняет голову, чтобы правильно видеть картинки. Ребенок, постоянно принимая вынужденную позу в ходе роста мышцы, за счет неправильного положения шеи, тормозит в развитии мало работающую ГКС-мышцу на одной стороне – что, в конечном итоге, приведет к глазной кривошее. Это состояние также называется глазной аномальной установкой головы. Глазная кривошея не относится к мышечно-скелетной причине кривошеи, так как ребенок родился со здоровой мышцей. Такая кривошея может быть легкой. Проблема кроется в глазных мышцах, которые отвечают за движение глазных яблок.
- Синдром Сандифера. У детей, страдающих тяжелой гастро-эзофагеальной рефлюксной болезнью (ГЭРБ), может развиться редкое детское заболевание, называемое синдромом Сандифера. В этом состоянии у ребенка наблюдается ненормальное сокращение мышц шеи и приступы рефлюкса. Это приводит к тому, что младенец принимает неудобные положения тела в силу мышечной дистонии (высокий тонус в одних группах мышц, и низкий – в других). Аномалии позы приводят к наклону головы и удержанию шеи в положении, подобном кривошее. Эти аномалии вызваны спазмами сосцевидной мышцы из-за неверных нервных импульсов. Приобретенная кривошея из-за рефлюкса встречается крайне редко.
- Доброкачественная пароксизмальная кривошея. При ней ребенок наклоняет голову на одну сторону регулярно, в течение длительного времени, от нескольких часов — до нескольких дней подряд. Наклон происходит в любом случайном направлении, и ребенок возвращается к нормальному состоянию после эпизода кривошеи. Повторение таких движений распространено, и это состояние сопровождается другими симптомами – такими, как дезориентация, сонливость и раздражительность. Проблема проявляется в течение первых 12 месяцев жизни ребенка, и обычно исчезает после пятилетнего возраста. Причины доброкачественной пароксизмальной кривошеи неизвестны, но считается, что она вызвана проблемами нервной системы, а не мышц. Расстройство связано с генетической мутацией, которая играет роль в других неврологических проблемах — мигрень и головокружение.
- Синдром Гризеля. Инфекция носоглотки может вызвать воспаление мышц шеи, что приводит к подвывиху (дислокации) атланто-аксиального сустава. Сустав лежит между атлантом (первый шейный позвонок) и аксисом (второй шейный позвонок), то есть, это аномалии сочленения между двумя первыми шейными позвонками в области шеи. Дислокация может произойти даже из-за инфекции в области миндалин, аденоидов и среднего уха. Синдром также появляется после хирургических процедур – таких, как тонзилэктомия или аденоидэктомия. Вывихнутые суставы постоянно изгибаются в одном направлении, что приводит к классическому наклону головы, кривошее. Инфекции уха, носа, горла (ЛОР-патологии) считаются основной причиной проблемы. Синдром Гризеля может развиться в любом возрасте, но наиболее часто встречается у подростков.
- Аномалии позвоночного столба. Деформации позвоночника могут вызвать изменение вертикальной оси тела и спинномозгового канала, который необходим для защиты расположенного внутри спинного мозга. Изменение положения позвонков нарушает работу двигательных нервов, заставляя мышцы дергаться (сокращаться). Сокращение ГКС-мышцы, в конечном итоге, приводит к кривошее. Скелетные нарушения – такие, как сколиоз — часто являются причиной аномалий позвоночника.
- Кивательный спазм. Это состояние отображает три проблемы одновременно: кивание головой, кривошея и нистагм, что является быстрым непроизвольным движением глаз. Причины кивательного спазма неизвестны, но состояние связано с дефицитом железа и витамина D, а также с нарушениями работы мозга. Многие эксперты считают проблему офтальмологической, поскольку быстрое движение глаз сильно влияет на зрение. Пациент компенсирует это кивками и наклоном головы.
- Инфекция и травмы. Дети могут страдать кривошеей даже в силу общих причин – таких, как прямая травма шеи. Инфекции шейного отдела позвоночника и окружающих его тканей также могут, в конечном итоге, вызвать наклон головы.
Скрученная, повернутая в сторону шея является основным симптомом кривошеи.
Но есть и другие признаки, по которым можно точнее определить это состояние.
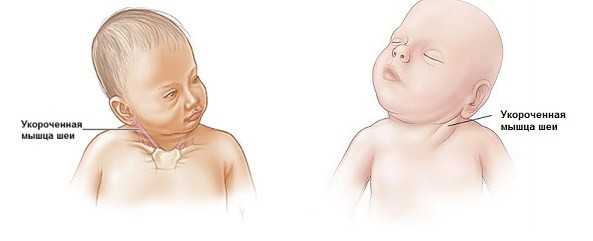
Симптомы кривошеи у младенцев – как точно определить патологию
Наклоненная, скрученная, повернутая в сторону шея – это классический симптом кривошеи.
Тем не менее, родители могут искать следующие признаки вероятной кривошеи:
- Младенец поворачивает голову только в одну сторону. Например, если ребенок страдает правосторонней кривошеей (голова наклонена вправо), то он всегда будет перемещать голову влево. Если ребенок должен смотреть направо, то он поворачивает все свое тело вправо, одну голову он повернуть не может.
- Младенец предпочитает кормление одной грудью. Поскольку кривошея приводит к ограниченному диапазону движений головой, то у ребенка могут возникнуть проблемы с прикладыванием к груди. Он может суетиться во время кормления одной грудью, но ему будет удобно, и он будет довольным при кормлении другой.
- На шее имеется утолщение мышцы. Наличие комка указывает на наличие рубцовой ткани. Если у ребенка была травма грудино-ключично-сосцевидной мышцы, то родители могут заметить небольшую шишку на мышце.
Родители могут следить за этими симптомами, которые хорошо видны.
Источник