Синдром рука нога рот слезает ноготь
Название синдрома «рука-нога-рот» (или энтеровирусный везикулярный стоматит с экзантемой) произошло от английского Hand-Foot-and-Mouth Disease (HFMD) и представляется собой симптомокомплекс, состоящий из поражения слизистой ротовой полости – энантемы и появления сыпи на верхних и нижних конечностях – экзантемы. Является одним из вариантов «энтеровирусной инфекции», а именно бостонской экзантемы.

Возбудители синдрома «рука-нога-рот»: энтеровирусы Коксаки А16, А5, А10, А9, В1, В3, энтеровирус 71. Это РНК-содержащие вирусы, достаточно устойчивые во внешней среде, способные сохраняться при комнатной температуре до 2х недель в жизнеспособном состоянии.
Энтеровирусы
Эти вирусы имеют широкое распространение среди людей различных возрастов, однако чаще поражаются дети до 3х лет. Взрослые заболевают реже и переносят инфекцию также благоприятно.
Заболевание регистрируется в большинстве случаев в летне-осенний период. Механизмы заражения – аэрогенный (воздушно-капельный путь передачи) и фекально-оральный механизм. Факторами передачи могут явиться предметы обихода, такие как игрушки, посуда, пастельные и гигиенические принадлежности. Но все же чаще инфицирование происходит при чихании, кашле и простом разговоре. Заразен не только больной человек, но и здоровые носители энтеровирусов.
Иммунитет после перенесенной инфекции формируется типоспецифический, стойкий (то есть пожизненный). Однако, если человек инфицируется другим серотипом энтеровируса (например, переболел А 16, а повторно заразился B3), то болезнь может возникнуть вновь.
Симптомы энтеровирусного стоматита с экзантемой (синдрома рука-нога-рот)
Инкубационный период (с момента инфицирования до появления первых признаков синдрома) длится 4-7 дней. Больной становится заразным с первых симптомов болезни и остается таковым весь разгар заболевания. Первым симптомом является повышение температуры до 37,5-38º, симптомы интоксикации – слабость, головная боль, першение в горле, мышечные боли. Длительность лихорадки до 3-5 дней. То есть начало болезни очень похоже на ОРВИ. Однако в отличие от ОРВИ через 1-2 дня на ладонях кистей (иногда на тыльной стороне кисти) и стопах (чаще подошвах), реже на задней поверхности бедер и ягодицах, появляется сыпь в виде везикул* небольшого размера до 3 мм в диаметре, окруженных венчиком покраснения (*везикула – полостной элемент с прозрачным содержимым, возвышающийся над поверхностью нормальной кожи, имеющий вокруг себя кольцо или венчик покраснения). В динамике происходит обратное развитие сыпи: элементы не вскрываются, содержимое их исчезает, происходит сравнивание их с поверхностью нормальной кожи, покраснение исчезает. Сыпь держится у больного в течение 5-7 дней, затем исчезает бесследно.
Сыпь на ладонях и стопах у ребенка при синдроме рука-нога-рот
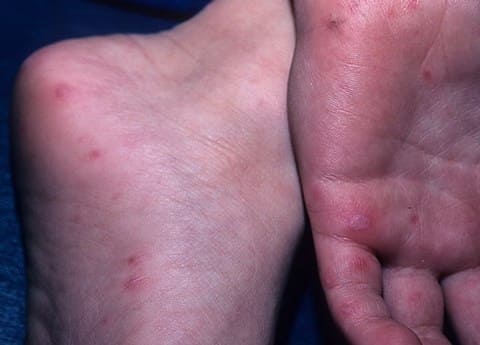
Синдром рука-нога-рот, сыпь на ладонях и стопах
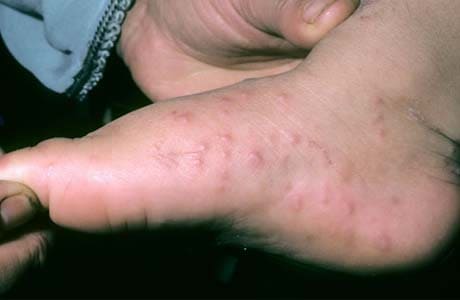
Синдром рука-нога-рот, сыпь на стопах у ребенка
Одновременно с появлением сыпи в ротовой полости появляются язвочки (или афты), сопровождающиеся болезненностью, чувствительностью к горячей, острой пище. Явления афтозного стоматита можно обнаружить на внутренней поверхности щек, языке, деснах, твердом и мягком небе. При появлении стоматита снижается аппетит, появляется раздражительность, капризность, могут появиться боли в горле, возникают сложности при приеме пищи, обильное слюноотделение.
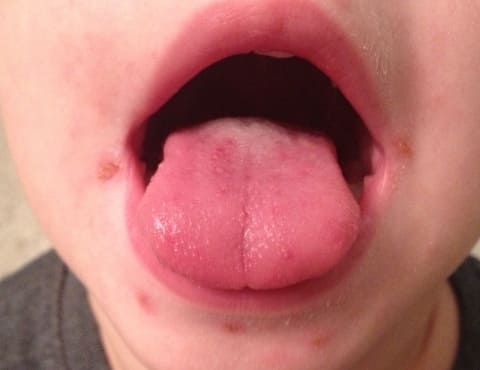
Энтеровирусный стоматит у ребенка при синдроме рука-нога-рот
В отличие от герпангины (другого варианта энтеровирусной инфекции, при котором в процесс вовлечены миндалины) при синдроме «рука-нога-рот» язвочки не выходят на поверхность миндалин.
В англоязычных источниках есть указания на тот факт, что через 1-2 месяца после перенесенного синдрома у пациентов может наблюдаться поражение (отслоение) ногтей, данная взаимосвязь патогенетически не доказана.
Осложнения синдрома рука-нога-рот
Чаще всего прогноз заболевания благоприятный, происходит самопроизвольное выздоровление. Однако при инфицированием энтеровирусом 71 могут возникнуть грозные и тяжелые осложнения синдрома «рука-нога-рот». Возможно развитие менингита (воспаление мягкой мозговой оболочки), энцефалита (воспаление вещества головного мозга), о которых более подробно можно узнать в статье «энтеровирусные инфекции».
Тревожные симптомы при синдроме «рука-нога-рот», которые позволят заподозрить неблагоприятное течение заболевания и требуют срочного вызова врача: повышение температуры выше 39º, стойкая высокая температура, появление рвоты, а иногда и многократной, усиление головной боли, боли в глазных яблоках, постоянный плач и капризность ребенка на фоне лихорадки, постоянная сонливость или наоборот психомоторное возбуждение пациента. При появлении таких симптомов промедление с медицинской помощью может стоить жизни больного.
Диагностика синдрома «рука-нога-рот»
Как правило, диагноз ставится на основании клинической картины и исключения всех инфекционных заболеваний с характерной сыпью (ветряная оспа, краснуха, корь). Опорные диагностические признаки следующие:
— начало с небольшой лихорадки и интоксикации;
— через 1-2 дня появление экзантемы (пузырьковая сыпь) на стопах, кистях (ладонях);
— одновременное появление энантемы (явлений стоматита) в ротовой полости;
— отсутствие характерных синдромов других инфекционных заболеваний (ангины, легочного синдрома, выраженного поражения лимфатической системы и других).
Дополнительными критериями служат лабораторные методы (аназизы берутся при развитии осложнений): общий анализ крови с характерными критериями вирусной инфекции (возможен лейкоцитоз, увеличение лимфоцитов, снижение нейтрофилов, СОЭ чаще в пределах нормы). Специфические лабораторные методы, позволяющие подтвердить энтеровирусную природу данного синдрома – это вирусологический метод (выделение энтеровирусов в смывах и мазках из зева), серологические исследования крови (выявление специфических антител в сыворотке крови пациентов).
Лечение синдрома «рука-нога-рот»
При благоприятном течении болезни (подавляющее большинство пациентов) симптомы заболевания проходят самостоятельно в течение недели, реже 9-10 дней.
1) Организационно-режимные мероприятия. Большинство требует лечения амбулаторно (на дому). Показан специальный режим питания – сбалансированное питание с механическим и химическим щажением, то есть пища должна быть в теплом виде, жидкая или полужидкая, исключить слишком соленую, острую, горячую пищу. Должен соблюдаться питьевой режим для выведения токсинов из организма, снижения лихорадки (согласно возрасту достаточное количество жидкости).
2) Медикаментозная терапия является как этиотропной, так и симптоматической:
— индукторы интерферона (анаферон детский и взрослый, афлубин и другие);
— жаропонижающие при температуре – нурофен, панадол, эффералган и другие, избегать прием аспирина во избежание возникновения синдрома Рея;
— антигистаминные препараты при сыпи – кларитин, зодак, цетрин и другие.
3) Местная терапия (полоскания горла теплым раствором соды и шалфея, растворы хлоргексидина, фурациллина, тантум-верде спрей, пантенол аэрозоль, для профилактики возникновения вторичной бактериальной инфекции иммудон для рассасывания)
Профилактика синдрома «рука-нога-рот»
1) Избегать контакта с чихающими и кашляющими людьми.
2) Соблюдение правил личной гигиены – мытье рук, гигиена полости рта.
3) При уходе за больным и обработке элементов сыпи использовать средства защиты (перчатки).
Врач инфекционист Быкова Н.И.
По данным герпетического центра Российской академии медико-технических наук, синдром рука-нога-рот может быть вызван энтеровирусами в совокупности с ВЭБ, ЦМВ и HHV№6 (иначе говоря с персестирующей герпетической инфекцией), что отягощает течение заболевания.
Источник

Болезни ногтей у детей встречаются редко, чаще причиной нарушений становится повреждение ногтевой пластины или кожи вокруг нее. Все мамы знают, как «любит» ребенок есть, ковырять ногти, отрывать заусенцы. Патологические изменения вызывают как болезни или травмы ногтевой пластины и кожи вокруг нее, так и проблемы со здоровьем внутренних органов.
Изменение цвета
В норме ногти ребенка нежно-розового цвета с ярко-выраженной белесой лункой у основания. Какие факторы меняют их окраску? На что может указывать определенный цвет?
Белый
Иногда на ногтях рук или ног у ребенка появляются пятна белого цвета. Такое состояние в медицине называют лейконихия.
Различают несколько ее форм:
- тотальная, вся ногтевая пластина становится белой;
- полосовидная, образуются поперечные белые полосы;
- точечная, на ногтях у ребенка появляются точки белого цвета;
- ограниченная, проявляется в виде удлиненных пятен небольшого размера.
В народе считают, что белые пятна возникают из-за чрезмерного употребления витаминов и минералов, но на самом деле это не так. Причинами белых пятен на ногтях у ребенка становятся длительные незначительные травмы, механические повреждения ростковой зоны, привычка грызть ногти. На ногах такие изменения могут появиться из-за неправильно подобранной обуви. Белые пятна на ногтях у ребенка могут быть проявлением грибковой инфекции (онихомикоза).
Из системных заболеваний лейконихию вызывают железодефицитная анемия, патологии печени, сердца, интоксикации, нарушение переваривания белков, псориаз, экзема.
Сами по себе белые пятна, полоски на ногтях у ребенка не требуют лечения.
В большинстве случаев это временный косметический дефект, исчезающий по мере отрастания ногтевой пластины. Если они появляются снова, нужно обратиться к врачу, пройти обследование, выяснить их причину.
Желтый
Желтый цвет почти всегда является признаком онихомикоза. У детей такое заболевание встречается гораздо реже, чем у взрослых. Но исключать его нельзя. Еще желтая окраска характерна для псориаза.
Кроме этого желтый цвет ногтей у ребенка провоцируют отклонения в работе печени с нарушением обмена билирубина, желтуха, патологии эндокринной и лимфатической системы, хроническое воспаление слизистой околоносовых пазух.
Красный
Красная окраска ногтей у ребенка связана с воспалительными процессами в мягких тканях ногтевого ложа, нарушением оттока крови в капиллярах, расширением мелких сосудов. Часто она наблюдается при высокой температуре, лихорадке.
Красные или коричневые полоски или черточки – это последствия повреждения мелких сосудов под ногтевой пластинкой, которые случаются в результате травмы.
Черный
Одна из распространенных причин черного цвета – бытовые травмы. Например, если ребенок прищемил палец с ногтем межкомнатной или входной дверью. После сильного ушиба происходит отек, кровоизлияние в мягкие ткани ногтевого ложа, образуется гематома. Спустя 10 часов ноготь у ребенка становится черным или синим в зависимости от тяжести травмы.
Чтобы помочь малышу, сразу после ушиба приложите на больное место холодный компресс или поставьте пострадавший пальчик под струю холодной воды из крана.
Образовавшаяся гематома рассасывается в течение 4 – 6 недель.
Изменение структуры
Поверхность ногтевой пластины в норме ровная и гладкая на ощупь.
Но при некоторых физиологических или патологических состояниях на ней появляются рельефные полоски, точечные углубления, выпуклости, бороздки. Почему так происходит, и о каких нарушениях это говорит?
Точечные углубления
Точечные углубления на ногтевой пластине выглядят так, как будто ее поверхность истыкана иглой. Эти множественные ямки называют синдромом наперстка. Они являются характерным признаком псориаза. Также точечные углубления могут быть связаны с кожными заболеваниями (экзема, дерматоз, инфекции), очаговой алопецией (выпадение волос).
У младенцев точечные вмятины на ногтевой пластине считаются физиологической нормой, по мере взросления малыша они самостоятельно исчезают.
Поперечные бороздки
Поперечные рельефные полоски на ногтях у ребенка называют линии Бо. Они представляют собой линии глубиной до 1 мм, не отличающиеся по цвету от здоровой ногтевой пластинки. Образуются из-за повреждений ногтевого матрикса (места образования ногтя). Их причиной может стать недостаток питательных веществ, нарушение обмена веществ, механические травмы, удары в районе лунки, прием некоторых лекарственных препаратов. У детей линии Бо появляются после высокой температуры.
У младенцев линии Бо считаются физиологической нормой. Они появляются в возрасте от 4 до 14 недель, а затем по мере отрастания ногтевой пластины исчезают.
Их образование связано с физиологическими изменениями и перестройками в детском организме во время родов.
Продольные бороздки
Продольные или вертикальные полосы на ногтях у ребенка обычно не представляют опасности. Выглядят как параллельные бороздки, проходящие от кутикулы до конца свободного края ногтевой пластины. При детальном рассмотрении с близкого расстояния при хорошем освещении, можно заметить, что они есть у каждого человека.
Если продольные полосы сильно выражены, то это говорит о нехватке витаминов группы B, цинка, железа, магния, механических повреждениях ногтевого матрикса.
При сочетании вертикальных полос с обесцвечиванием, потерей блеска, ломкостью и деформациями ногтя у ребенка нужно обратиться к врачу. Это может сигнализировать о хронических болезнях дыхательных путей, периферических сосудов, псориазе, железодефицитной анемии, красном плоском лишае.
Расслаивание
Довольно часто родители сталкиваются с тем, что у ребенка слоятся и ломаются ногти. Почему так происходит?
Это отклонение вызывает:
- неправильное подстригание ногтей;
- недостаток микроэлементов, витаминов (витамина A, E, B2, кальция, фосфора, магния, цинка);
- механические повреждения. Например, на руках ногти слоятся, если ребенок их грызет или сосет пальцы, на ногах – если носит натирающую или сдавливающую кончики пальцев обувь;
- проблемы со здоровьем (железодефицитная анемия, нарушение функции надпочечников, онихомикоз).
В большинстве случаев справиться с расслаиванием помогает коррекция питания, прием витаминно-минеральных комплексов, втирание в ногтевую пластину растительных масел, богатых витаминами A и E.
Но если его причина в проблемах со здоровьем, понадобится обследование и сдача анализов.
Отделение ногтевой пластины
Нередки ситуации, когда у ребенка слезают ногти на руках или ногах. Такая неприятная картина пугает родителей, ведь они не понимают, с чем это связано.
Отделение ногтя от ложа называют онихолизисом. Его причиной в 60 % случаев становятся травмы. Если малыш ударил, ушиб, придавил верхнюю фалангу пальца, нарушается питание ногтя и сцепление с ногтевым ложем. Образуются пустоты, над которыми ноготь становится непрозрачным и жёлтым.
У маленьких детей ногти способны слазить даже из-за незначительной травмы, ведь ногтевые пластины у них очень тонкие, мягкие.
При случайной травме ногти отслаиваются у ребенка только на пострадавшем пальчике. Если же они отходят на всех пальцах, то причина, скорее всего, в том, что малыш их грызет. Такая вредная привычка часто становится причиной того, что родителям кажется, как будто у ребенка не растут ногти.
Если эта проблема вас беспокоит, проследите за малышом. Объясните ему, что так делать нельзя. Возможно, для избавления от нее понадобится помощь психолога.
К другим факторам, приводящим к тому, что у детей слазят ногти, относятся:
- грибковая инфекция;
- контакт ногтевой пластины с агрессивными химическими веществами, средствами бытовой химии;
- гнойное воспаление околоногтевых валиков;
- недавно перенесенные инфекционные болезни (энтеровирусная инфекция);
- нарушение кровоснабжения и питания конечностей;
- системные болезни (гиперкератоз, псориаз, экзема);
- прием некоторых лекарственных препаратов.
Если у ребенка сошел ноготь в результате травмы, то после отслоения поврежденной ногтевой пластины вскоре вырастет новый здоровый ноготок. Главное следить, чтобы на протяжении этого периода не попала инфекция.
При появлении покраснения, воспаления нужно обратиться к врачу.
Гнойное воспаление
Нарыв на пальце возле ногтя у ребенка – распространенная проблема, которая называется паронихия. Чаще всего воспаляются околоногтевые валики и мягкие ткани пальцев с тыльной стороны. Нарыв может быть последствием откусывания ногтей, оторванного заусенца, вросшего ногтя, ранки, царапины, попадания занозы под ноготь ребенка или пореза на коже вокруг пальца.
Вовремя необработанные антисептиком повреждения становятся входными воротами для инфекции. Присутствующие под ногтями у детей микробы проникают в кожу, распространяются вглубь мягких тканей.
Ноготь может нарывать даже у грудничка. Воспаление развивается из-за сосания пальца, срывания заусенцев, неаккуратного маникюра или педикюра. Кожа у малышей очень тонкая и нежная, иммунитет развит слабо, поэтому даже незаметная глазу мамы травма способна превратиться в нарыв.
Если у ребенка воспалился, загноился ноготь и палец, малыш пожалуется на боль, усиливающуюся при надавливании. Боль носит пульсирующий характер. Кожа над нарывом становится упругой и лоснящейся. Родители могут заметить, что у ребенка опух и гноится палец у ногтя. Скопление гноя выглядит как шишка или волдырь с просвечивающейся желто-зеленой жидкостью.
Что делать, если у ребенка нарывает ноготь? Первая помощь заключается в антисептической обработке (перекись, фуркоцин).
Если присутствует гной, нарыв увеличивается в размерах, нужно срочно обратиться к детскому хирургу.
Иначе инфекция распространится вглубь вплоть до костей пальца, что очень опасно.
Врач очистит ткани пальца от гнойного содержимого, обработает антисептиками, антибиотиками. Назначит перевязки с подходящей по возрасту антибактериальной мазью для дальнейшего домашнего лечения.
Если у детей плохие ногти с явными признаками патологических процессов, нужно не затягивать, а обратиться к врачу для постановки точного диагноза. Лечение ногтей проводит дерматолог, подолог, хирург, миколог.
Дополнительная информация и запись по телефону +7 (985) 489-45-86.
Источник
Летом и осенью 2017 года в прессе было немало сообщений о вирусе Коксаки, распространившемся на курортах Турции. Болезнь поражала преимущественно детей, но нередко заражались и взрослые. В дальнейшем случаи заболевания отмечались и в российских регионах. Встречается ли эта инфекция в настоящее время? Можно ли сказать, что опасность заражения миновала?
Вспышка болезни на турецких курортах
Первые сообщения о заражении российских туристов вирусом Коксаки на турецких курортах появились в августе 2017 года. Около 80 % заболевших были дети. Случаи инфицирования отмечались преимущественно в районе залива Анталья. В течение июля и августа вирусом заразилось 36 человек. У заболевших резко ухудшалось самочувствие, поднималась температура до +40 °С и появлялись волдыри на ладонях и стопах.
К сентябрю 2017 года количество больных возросло до 59 человек. Люди в массовом порядке отказывались от отдыха на турецких курортах. Некоторые турагентства закрывались из-за низкого спроса на путевки.
В 2018 году это заболевание вновь отмечалось среди россиян, отдыхающих в Турции. Случаев массового заражения в отелях не было. Однако в течение курортного сезона за 5 месяцев было инфицировано 59 человек. Подавляющее большинство заболевших — дети до 8 лет.
Шествие вируса по России
В 2017 году крупная вспышка заболевания была зарегистрирована в Ханты-Мансийском автономном округе. Около 20 человек были госпитализированы, но общее количество заразившихся было значительно больше. Затем вирус распространился на Оренбургскую область и Республику Башкортостан. Единичные случаи болезни отмечались в Москве и Смоленской области.
Довольно часто заболевали дети, никогда не выезжающие за пределы России. Они получали вирус в детских садах и школах.
В настоящее время отмечаются единичные случаи вирусной инфекции Коксаки в различных регионах страны. Заболеваемость увеличивается в конце лета и в начале осени. Однако следует учитывать, что эта патология часто маскируется под другие инфекции. Поэтому нельзя исключать, что многие случаи болезни остались невыявленными.
Сохраняется ли опасность в настоящее время
Характерен ли вирус Коксаки только для южных стран с теплым климатом? И являлись ли случаи заболевания на территории России завозной инфекцией? Опытные врачи отвечают на этот вопрос отрицательно.
Вирус Коксаки известен уже давно. Он вызывает патологию, которую врачи называют болезнью «рука-нога-рот». Это связано с тем, что при заражении во рту появляются язвочки, а на руках и ногах — сыпь.
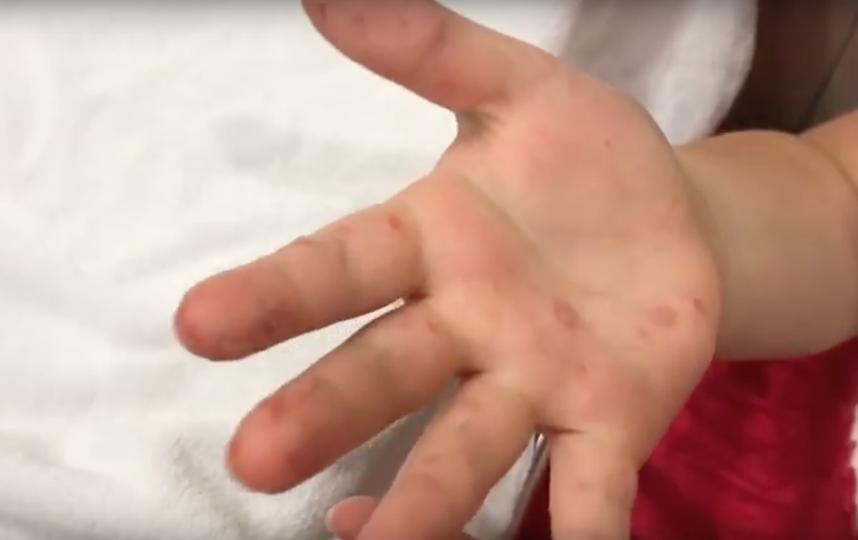
Это не тропическая инфекция. Заразиться вирусом можно, даже никогда не покидая пределы средней полосы России. Случаи болезни отмечаются во всех регионах ежегодно. При этом большинство инфицированных детей не контактировали с людьми, посещавшими южные курорты. Поэтому этот вирус нельзя считать завозным.
На курортах всегда отмечается большое скопление людей, поэтому инфекция передается гораздо легче. Кроме этого, отдыхающие часто посещают бассейны, а вирус распространяется через воду. Именно с этим и связана вспышка болезни «рука-нога-рот» в 2017 году в Турции.
Опасность заражения сохраняется и в настоящее время. Случаи инфицирования регистрируются ежегодно. Чаще всего страдают дети в возрасте до 5 лет. Но отмечаются случаи заражения и взрослых людей.
Поэтому нельзя сказать, что опасность инфицирования миновала. Ведь эта болезнь характерна для любого региона, а не только для южных широт. Эта инфекция встречается не так уж и редко, но ее довольно трудно распознать и диагностировать.
Где можно заразиться
Уберечься от вируса Коксаки довольно сложно. Ведь человек становится заразным уже в инкубационный период, когда он даже не подозревает о том, что болен.
Возбудитель передается всеми возможными способами:
- через грязные руки;
- через бытовой контакт;
- через воду;
- воздушно-капельным путем.
Врачи считают, что мытье рук и соблюдение личной гигиены помогает несколько снизить риск инфицирования. Однако это не спасает от воздушно-капельной передачи вируса. При непосредственном контакте с больным заражается около 85-90 % человек.
Даже после выздоровления человек продолжает выделять вирус еще на протяжении 3 недель, а иногда и 2 месяцев. В этот период он может заразить окружающих.
Первые признаки
Болезнь «рука-нога-рот» маскируется под другие инфекции. Ее очень легко перепутать с ветрянкой или аллергией. Как родителям распознать эту инфекцию у малыша?
Возбудитель болезни относится к энтеровирусам. Это означает, что он обитает и размножается в кишечнике. Но у ребенка или взрослого возникает не классическая желудочно-кишечная инфекция, а системное заболевание, протекающее с лихорадкой и сыпью.
Между моментом заражения и появлением первых признаков недомогания обычно проходит от 3 дней до недели. Но даже в инкубационный период можно заметить, что малыш стал вялым, плохо ест, часто капризничает. Во время скрытой стадии болезни пациент уже может распространять инфекцию и заражать окружающих.
Затем происходит резкий скачок температуры до 39-40 градусов. Лихорадка с трудом сбивается жаропонижающими средствами. Появляется ломота во всем теле, слабость и головные боли. Горло ребенка становится красным. Однако такие проявления характерны для многих инфекций, поэтому распознать болезнь «рука-нога-рот» на ранней стадии довольно сложно.

Отличительные особенности болезни
Лихорадка держится от 1 до 5 дней. Затем температура падает и выступает сыпь. Сначала высыпания выглядят как пятнышки, а затем они превращаются в пузырьки. Сыпь покрывает ладони и нижнюю часть ног, все остальные участки тела остаются чистыми. На слизистой рта и миндалинах появляются папулы и язвочки. Пораженные участки очень сильно зудят, как при ветрянке. Ребенку становится больно глотать из-за высыпаний во рту и на миндалинах.
При этом заболевании даже опытные врачи порой не могут правильно поставить диагноз. Как понять, что ребенок заразился именно вирусом Коксаки? Специалисты по инфекционным болезням Надя Куреши и Стивен Пишко рекомендуют родителям обратить внимание на следующие характерные особенности этой патологии:
- При ветрянке сыпь всегда возникает на фоне лихорадки. Если же ребенок заразился вирусом Коксаки, то примерно за 24 часа до появления пятен температура снижается до нормы.
- Высыпания при других инфекциях обычно покрывают все тело, а иногда и лицо. При инфицировании вирусом Коксаки сыпь распространяется только на руки, ноги и ротовую полость.
- Язвочки во рту и на миндалинах появляются на 2-3 день болезни. После этого примерно через сутки возникают пятна на конечностях. Очень часто родители не замечают высыпаний во рту у ребенка. Поэтому при повышении температуры нужно обязательно осмотреть ротовую полость и горло малыша.
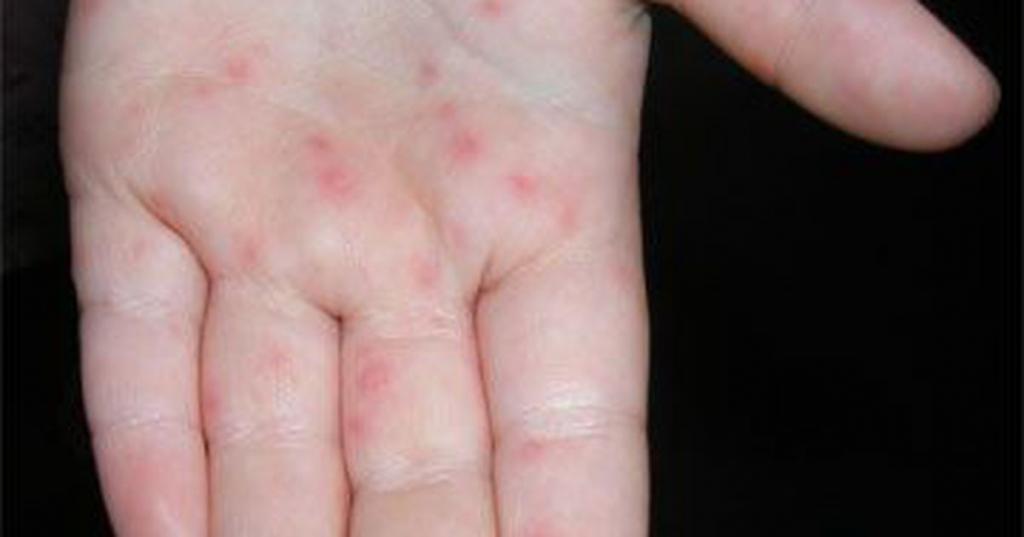
Через 3-4 дня после начала болезни пузырьки лопаются, а затем начинается процесс заживления кожи. Заболевание продолжается около 7-10 дней и оставляет стойкий иммунитет.
После перенесенной инфекции у ребенка может отслаиваться кожа на пораженных местах. Это естественный процесс обновления эпидермиса. Полное восстановление кожных покровов происходит через 10-14 дней после выздоровления.
У части детей после болезни могут также отслаиваться ногти. Такое последствие инфекции наблюдается на протяжении нескольких месяцев после выздоровления. Этого не стоит пугаться, ведь со временем у ребенка отрастут здоровые ногтевые пластины.
Как лечить малыша
Болезнь «рука-нога-рот» не представляет особой опасности для жизни и здоровья ребенка. Она заканчивается выздоровлением даже без лечения. Однако самочувствие малыша значительно ухудшается. Многие дети тяжело переносят эту инфекцию.
Поэтому главная задача родителей — облегчить состояние ребенка. Ведь специальных лекарств против вируса Коксаки не существует. Лечение может быть только симптоматическим, оно должно быть направлено на улучшение самочувствия пациента.
Инфекционисты Стивен Пишко и Надя Куреши считают, что главную опасность при этой болезни представляет обезвоживание. Поэтому детей нужно как можно больше поить. Однако малыши нередко отказываются пить из-за боли при глотании. В таких случаях следует давать ребенку прохладные напитки. Их нужно употреблять маленькими глотками, но часто.
Иногда сыпь появляется на подошвах ног, и ребенку становится больно ходить. Можно давать малышу сиропы на основе ибупрофена, это поможет уменьшить болевой синдром.
Высыпания на руках и ногах рекомендуется обрабатывать мазями «Фенистил» и «Витаон беби». При сильном зуде можно использовать «Супрастин» или «Зиртек». Нужно также полоскать рот и горло антисептиками: «Тантум верде», «Гексоралом», «Мирамистином». Во время болезни нужно исключить из рациона соленую и острую еду, а также цитрусовые. Такая пища раздражает полость рта.
Специально сбивать температуру не следует. Ведь лихорадка — это показатель борьбы иммунитета с вирусом. Кроме этого, жаропонижающие при болезни «рука-нога-рот» помогают очень слабо. Температура снизится самостоятельно через несколько дней, незадолго до появления высыпаний.
Трудности диагностики
Синдром «рука-нога-рот» очень распространен. Многие люди переболели этой инфекцией в раннем детстве и приобрели иммунитет. Почему же до вспышки 2017 года было так мало известно об этом заболевании?
Это связано с трудностями диагностики. Вирус Коксаки очень редко выявляется у пациентов. Педиатры и врачи общей практики часто принимают эту инфекцию за ветрянку, дерматит или герпес. В большинстве случаев болезнь «рука-нога-рот» так и остается недиагностированной.
Точно определить вирус можно только с помощью исследования крови методом полиразмерной цепной реакции. Но результатов этого анализа иногда приходится ждать около недели. За это время больной, как правило, уже выздоравливает. Да и назначают такое обследование довольно редко.
Отсутствие своевременной диагностики не так опасно. Ведь эта болезнь не прогрессирует и всегда заканчивается выздоровлением. Вред организму наносит неправильное лечение. Ведь нередко при высокой температуре больные принимают антибиотики, а зудящую сыпь обрабатывают гормональными мазями. Все это ослабляет иммунитет, который необходим организму для борьбы с вирусом Коксаки.
Нашли нарушение? Пожаловаться на содержание
Источник

