Синдром рота код мкб

Распространенное неврологическое заболевание, характеризирующееся нарушением кожной чувствительности – синдром Рота-Бернгардта существенно ухудшает качество жизни многих людей.
Что это такое?
Болезнь Рота-Бернгардта возникает вследствие повреждения наружного кожного бедренного нерва. Так как он является только  чувствительным, нарушается только чувствительность передней и боковой части бедра без двигательной дисфункции. Также синдром может возникнуть при повреждении поясничного отдела спинного мозга и заболеваниях межпозвоночных дисков.
чувствительным, нарушается только чувствительность передней и боковой части бедра без двигательной дисфункции. Также синдром может возникнуть при повреждении поясничного отдела спинного мозга и заболеваниях межпозвоночных дисков.
Нерв, являющийся продолжением корешков спинномозговых нервов, иннервирует кожу латеральной поверхности бедра. Из-за особенностей его расположения и строения, часто происходит компрессия и повреждение. Выходя из полости таза, нерв образовывает острый угол и значительно утолщается, располагается близко к поверхности кожи и часто соприкасается с бедренной костью и связками.
Из-за анатомических особенностей и физической активности либо образа жизни пациента, во время соприкосновения с костью или связкой возникает трение нервных окончаний, и их травмирование. Это способствует ухудшению кровообращения, в результате чего нервная ткань не получает необходимые питательные вещества и атрофируется. Из-за повреждения и гибели нервных клеток невозможно нормальное прохождение импульса в иннервируемый участок, что приводит к развитию невропатии.
Одно из распространенных названий синдрома – парестетическая миалгия. Это связано с возникновением парестезий. Также для патологии характерно появление боли, снижение либо потеря чувствительности, которое возникает вначале на некоторых участках, затем распространяется на всю поверхность. При длительном течении происходят атрофические процессы в системе кровообращения и в эпидермисе.
Чаще всего болезнь Рота-Бернгардта протекает несимметрично, поражая только одну ногу. Но при развитии ее возможно распространение патологического процесса с поражением здоровой ноги.
Согласно МКБ-10, код заболевания: G54.8 – другие поражения нервных корешков и сплетений.
По частоте встречаемости синдром Рота-Бернгардта чаще диагностируют у людей после 40 лет. Болеют преимущественно мужчины. Часто возникает у беременных женщин и у людей лишним весом.
Причины заболевания
Часто Рота-Бернгардта выявляется у близких родственников, что подтверждает генетическую предрасположенность и наследственный фактор ее развития. Распространенными причинами развития парестетической миалгии являются:
- продолжительное ношение неудобной одежды, тугих ремней, тесного белья;
- ожирение с отложением жировой массы на животе и бедрах;
- сидячий образ жизни;
- длительное нахождение в неудобном положении тела;
- травмы;
- дистрофические заболевания тазобедренных суставов;
- заболевания позвоночника, в особенности его нижних отделов;
- операции на бедре или позвоночнике, во время которых произошло нарушение иннервации;
- новообразования, приводящие к повреждению и сдавливанию нерва;
- беременность;
- резкое снижение веса.
В большинстве случаев синдром Рота-Бернгардта возникает из-за нарушения проводимости нервного импульса по кожному бедренному нерву. Это возникает на фоне вышеописанных факторов. Развитие патологии происходит на протяжении нескольких месяцев или лет.
Часто проявления возникают после резкого похудения. Потеря жировой массы приводит к тому, что нерв соприкасается с бедренной костью, суставом либо связками и при сгибании бедра сдавливается.
Новообразования: опухоли, гематомы, разрастание костной массы у пациентов с коксартрозом, также препятствуют нормальному прохождению импульса.
Справка. Проявления, возникшие во время беременности, связаны с давлением матки и смещением органов. После родов иннервация полностью восстанавливается.
Симптомы
Повреждение латерального кожного нерва бедра приводит к ряду неприятных симптомов, которые доставляют больным дискомфорт и пугают их. Заболевание развивается поэтапно, прогрессируя в зависимости от степени потери иннервации. Первыми признаками повреждения нервных корешков является ощущение легкого онемения, снижение осязаемости. Больные могут не ощутить легкие прикосновения к коже. Часто на данном этапе возникает легкое покалывание либо ощущения «ползающих мурашек» по коже. Такие проявления возникают на отдельных участках бедра, постепенно распространяясь на всю его поверхность. Первые признаки чаще возникают во время покоя после физической активности.
Часто на начальных этапах признаки еще не ощущаются либо на них не обращают особого внимания. Прогрессирование ухудшения прохождения нервного импульса вплоть до его прекращения приводит к более выраженной клинической картине. Основными симптомами на поздних стадиях являются:
- распространенность клинических проявлений – онемение, жжение, «ползание мурашек» ощущается на всей поверхности бедра и постепенно опускается до и ниже колена;
- появление боли, которая уменьшается в покое и усиливается в вертикальном положении тела или после физической активности;
- снижение осязаемости – больные не ощущают легких и более выраженных прикосновений к коже;
- озноб – поражение нерва приводит к нарушению кровообращения, что проявляется постоянным чувством холода;
- нарушение трофики кожи – кожные покровы истончаются, становятся слишком сухими, шелушащимися;
- присоединение варикозного расширения вен;
- развитие трофических долго не заживающих ран.
У пациентов меняется походка, появляется небольшая хромота. В зависимости от локализации повреждения изменение положения тела может облегчить состояние. Но если не начать лечение, в дальнейшем положение тела прекращает способствовать облегчению состояния больного.
Важно! Пораженный нерв воздействует только на чувствительную способность пациента. Нарушение двигательной функции говорит о другой патологии.
Диагностика
Установить диагноз может невропатолог. Врач собирает информацию об образе жизни пациента, узнает его семейный анамнез. Для определения степени нарушения чувствительности специалист проводит ряд диагностических процедур и тестов, включающих определение снижения тактильной и температурной чувствительности. Исследование проводится на обеих ногах одновременно, что позволят определить ухудшение восприятия с одной стороны.
Для исключения других патологий пациенту показаны такие диагностические мероприятия:
- МРТ позвоночника;
- биохимическое исследование крови;
- аутоиммунное исследование крови;
- ангиография;
- электронейромиография;
- УЗИ.
Дополнительно проводят рентгенографию позвоночника, таза и бедренных костей для выявления дистрофических изменений, которые могли стать причиной патологии.
Лечение
Важно подобрать оптимальную схему лечения. Для этого нужно определить причину возникновения болезни и устранить ее. Необходимо отказаться от неудобной и тесной одежды и ремней. В некоторых случаях показано ношение разгрузочных корсетов. Для улучшения трофики и устранения дискомфорта и боли применяют медикаментозную терапию:
- нестероидные противовоспалительные средства – купируют болевой синдром, снимают воспаление и уменьшают отечность тканей, что приводит к снижению давления на нервную ткань. Зачастую назначают Диклофенак, Мовалис, Индометацин и другие;
- витаминотерапия – назначают витаминные комплексы, улучшающие состояние нервной системы: витамины В1, В12;
- минеральные комплексы – магний, калий, кальций необходимы для нормального функционирования сердечно-сосудистой системы;
- сосудорасширяющие средства – улучшают трофику в пораженном участке. Используют Трентал, Никотиновую кислоту и другие;
- глюкокортикостероиды – гормональные препараты Преднизолон либо Дексамитозон применяют в редких случаях при выраженном воспалительном и болевом синдроме.
Помимо приема медикаментов необходимо отказаться от вредных привычек, нормализировать режим труда и отдыха. Полноценное питание, обогащенное витаминами и минералами, также способствует выздоровлению.
В тяжелых случаях, когда медикаментозная терапия не эффективна, применяют хирургические методы. Они основаны на устранении дефекта, расширении суженого участка нерва, восстановлении кровообращения. Для этого делают небольшой разрез на коже для доступа к нерву. После проводят его декомпрессию. Операция проводится под местным наркозом. Пациенту для восстановления необходимо 1-2 недели покоя. Затем для возвращения утраченных функций назначаются физиотерапевтические процедуры.
Важно! Многие препараты, применяемые для купирования патологии, обладают рядом побочных эффектов, поэтому их применение допустимо только после тщательного обследования у лечащего врача.
Гимнастика
Физическая активность благоприятно сказывается на состоянии больного. Улучшая кровообращение и снимая напряжение в месте локализации дефекта, с помощью специальных упражнений удается ускорить процесс выздоровления. Наиболее оптимальными являются упражнения в воде. Пациентам рекомендованы аквааэробика и плаванье. Также ежедневное выполнение следующего комплекса упражнений значительно улучшает состояние больного:
- лежа на спине поочередно сгибать ноги в коленном суставе, скользя пяткой по коврику. Выполнять медленно. Повторить 8-10 раз;
- в положении лежа на спине развести ноги в стороны и медленно собрать их. Повторить 10 раз;
- лежа на животе положить руки на бедра и оторвать голову и плечи от коврика на 1-5 секунды. При появлении неприятных или болезненных ощущений в спине опустить голову ниже либо прекратить упражнение. Повторить 5 раз;
- лежа на животе, руки вдоль туловища, поочередно поднимать ноги. Повторить 10-12 раз каждой ногой;
- лежа на спине поочередно поднимать ноги до угла 45 градусов 10-12 раз;
- лежа на здоровом боку на локте поднимать больную ногу на 45 градусов. Повторить 10-15 раз, затем повторить на второй ноге.
Во время выполнения ЛФК важно следить за своими ощущениями. Гимнастика не должна сопровождаться сильным дискомфортом. При появлении боли либо усилении симптоматики невропатии стоит прекратить упражнение и проконсультироваться с лечащим врачом.
Физиотерапия
Физиотерапевтические методы широко применяются для устранения симптома Рота-Бернгардта. К ним прибегают при любой форме и стадии патологии. Она помогает улучшить общее состояние пациента, устраняет неприятные симптомы и улучшает трофику тканей. Чаще всего назначают следующие процедуры:
- лечебный массаж;
- электростимуляция;
- УВЧ-терапия;
- магнитно-лазерная терапия;
- электрофорез с новокаином;
- радоновые и сероводородные ванны;
- грязелечение;
- иглорефлексотерапия.
Физиолечение можно пройти как в поликлинике по месту жительства, так и в санатории.
Важно! Перед прохождением процедур важно сообщить врачу обо всех сопутствующих хронических заболеваниях. Некоторым пациентам физиотерапия противопоказана.
Лечение народными методами
Нетрадиционные методы применяют для устранения симптомов болезни Рота-Бернгардта. Чаще всего применяют средства на основе меда. Популярны компрессы из меда, смешанного с натертым хозяйственным мылом и сухим яйцом. Полученную смесь наносят на кожу, накрывают хлопчатобумажной тканью и оставляют на ночь. Курс лечения 7-10 дней.
Важно! Врачи не одобряют такие методы из-за повышенного риска заражения инфекциями либо развитием аллергической реакции.
Для снятия воспаления в домашних условиях используют настой шалфея и ромашки, принимая ванны на их основе.
Также популярным является лечение отваром мяты перечной, коры вербы белой либо из цветов бузины. Настои употребляют в сочетании с медом несколько раз в день.
Народные методы в некоторых случаях могут улучшить состояние пациента, но также есть риск ухудшения его состояния. Перед их применением необходимо проконсультироваться с врачом.
Профилактика
Основными способами профилактики является устранение факторов, провоцирующих развитие симптома Рота-Бернгардта. Стоит носить только удобную просторную одежду из натуральных тканей и вести здоровый активный образ жизни. Физические упражнения, гигиена труда и отдыха помогут предупредить заболевание.
Что нужно запомнить?
- Болезнь Рота-Бернгардта возникает при повреждении либо компрессии наружного кожного бедренного нерва.
- Причина синдрома – длительное ношение неудобной одежды, нахождение в неудобном положении тела, лишний вес.
- Для патологии характерна потеря кожной чувствительности.
- Лечение направленно на восстановление кровообращения и поступления питательных веществ в пораженную область.
- Лечебная физкультура улучшает кровообращение и оказывает общеукрепляющее действие.
- Профилактика направлена на устранение предрасполагающих факторов развития диагноза.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Болезнь Рота.
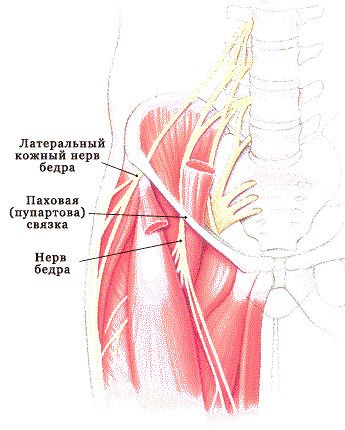
Повреждение нервов при болезни Рота
Описание
Синдром Рота- это один из наиболее часто встречающихся вариантов туннельных синдромов. Он обусловлен компрессией нерва под паховой связкой или над передней верхней подвздошной остью.
Причины
Компрессионная невропатия может возникнуть в связи со следующими топографо-анатомическими особенностями его расположения.
Компрессия и натяжение латерального кожного нерва бедра может происходить на выходе под паховую связку из полости таза, где он делает изгиб, прободая подвздошную фасцию или же при прохождении через канал, который образован пучками паховой связки.
Может происходить сдавливание нерва в туннеле, который образован широкой фасцией бедра. При расположении нерва сразу за передней верхней подвздошной остью он может подвергаться трению и сдавливаться при наклоне туловища вперед и при движениях в тазобедренном суставе.
Нередкой причиной поражения нерва у беременных является компрессия нерва на уровне паховой связки. Во время беременности увеличиваются поясничный лордоз, разгибание в тазобедренном суставе, угол наклона таза, что ведет к натяжению паховой связки и сдавливанию нерва в случае, когда он проходит через дупликатуру паховой связки.
Также натяжение нерва может произойти в результате избыточного отложения подкожной клетчатки в области бедер и в нижнем отделе переднейбрюшной стенки. В более редких случаях может произойти сдавливание нерва на уровне подвздошной или поясничной мышцы при опухоли, забрюшинной гематоме, операциях и воспалительных заболеваниях в брюшной полости К развитию этой невропатии может привести ношение тесного нижнего белья, тугого пояса или корсета.
Чаще всего болезни подвержены лица среднего возраста, причем в три раза чаще заболевают мужчины, чем женщины. Иногда могут встречаться семейные случаи этого заболевания.
Симптомы
При болезни Рота чаще всего встречается ощущение онемения, холода, жжения по переднелатеральной поверхности бедра, парестезии типа покалывания и ползания мурашек, легкие трофические нарушения кожи. Реже ощущается жгучая нестерпимая боль.
Заболевание имеет название парестетическая мералгия (греч. Meros — бедро). На более поздних стадиях развития болезни происходит возникновение анальгезии в зоне иннервации. Часто заболевание имеет тип перемежающейся хромоты – возникновение парестезии и боли только во время ходьбы. Перкуссия и пальпация ствола нерва в месте, расположенном медиальнее передней верхней подвздошной ости могут вызвать локальную боль с иррадиацией в области иннервации. Введение на уровне сдавления нерва местного анестетика прекращает болезненные ощущения, что является подтверждением диагноза.
Обычно серьезных страданий больным болезнь Рота не причиняет. Часто случаются длительные ремиссии. Однако в некоторых случаях, приведенный выше симптомокомплекс является причиной тяжелых болей, а потому требует хирургического вмешательства.
Лечение
Лечение должно быть симптоматическое, направленное на устранение основной причины заболевания и может включать:
Рефлексотерапия (иглоукалывание, электрорефлексотерапия).
Анальгетики.
Дарсонвализация, сероводородные, грязевые, радоновые ванны.
Разрешенные физиопроцедуры.
Массаж.
Специальные упражнения.
Для поддержания функции нерва — инъекции витаминов: тиамин-бромид (витамин B1) внутримышечно 6% раствор 25 инъекций по 2 мл, цианокобаламин (витамин В12) внутримышечно 20 инъекций по 200 мкг.
В продолжающихся длительный период случаях заболевания показана рентгенотерапия.
Рефлексотерапия.
Классическая рефлексотерапия для лечения болезни Рота рекомендует обработку следующих точек: Е31, Е32, Е44, F2, RP10, RP 11, V21, V22, V23, VB31, VB37. Во время одного сеанса можно применить не более 4-5 точек. Курс лечения составляет 10-12 сеансов, которые проводятся ежедневно. В случае необходимости курс лечения может быть повторен через 2 недели.
В нашей клинике лечение болезни Рота проводится комплексно с применением рефлекторных методов лечения. Это позволяет значительно сократить сроки лечения и уменьшить риск повторных рецидивов в дальнейшем.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
