Синдром ромберга код мкб
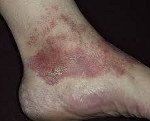
Рубрика МКБ-10: G51.8
МКБ-10 / G00-G99 КЛАСС VI Болезни нервной системы / G50-G59 Поражения отдельных нервов, нервных корешков и сплетений / G51 Поражения лицевого нерва
Определение и общие сведения[править]
Синдром Парри-Ромберга
Синонимы: прогрессирующая гемиатрофия лица, прогрессирующая гемифациальная атрофия, синдром Ромберга
Прогрессирующая гемифациальная атрофия является редким приобретенным расстройством, характеризуется односторонней медленно прогрессирующей атрофией кожи и мягких тканей половины лица, ведущей к формированию характерного внешнего вида. Мышцы, хрящи и пожлежащие костные образования также могут быть вовлечены в патологический процесс.
Распространенность, по оценкам порядка 1/700 000, женщины немного чаще подвержены заболеванию, чем мужчины.
Этиология и патогенез[править]
Точная этиология синдрома Парри-Ромберга неизвестна. В связи с наличием в ряде случаев сопутствующих аутоиммунных заболеваний (системная красная волчанка, ревматоидный артрит, воспалительные заболевания кишечника и анкилозирующий спондилит), аутоиммунные процессы могут быть причиной его развития, наряду также с возможными травмами лица или головы, менингоэнцефалитом, аномальным развитием или гиперактивностью симпатической нервной системы, нейроваскулитом, ангиогенетическими аномалиями и медленными вирусными инфекциями.
Клинические проявления[править]
Синдром Парри-Ромберга обычно манифестирует в течение первых 20 лет жизни, характеризуется медленно прогрессирующей односторонней атрофией различных тканей (кожи, соединительной ткани, жировой ткани, мышц и реже, лежащих в основе костных структур) в зоне иннервации 5-го черепного нерва. Синдром Парри-Ромберга может проявляться алопецией, гипопигментацией и атрофией волос, которым может предшествовать формирование участков уплотнения кожи с гипо- или гиперпигментацией. Прогрессирующая гемифациальная атрофия может распространяться на верхней губе и/или одной стороне языка и жевательных мышц, что приводит к отклонению носа или рта в направление пораженной стороны. Наблюдается необычный скрученный или выпуклый внешний вид верхней губы, микрогнатия, затрудненное открытие/закрытия челюсти, проблемы при жевании/мимике/артикуляции, тризм, а также ненормальное расположение или позднее прорезывание некоторых зубов и/или атрофия корней и неправильный прикус.
Редко в процесс могут быть вовлечены обе стороны лица, кожа на руках и ногах, туловище или все тело. Судороги и головные боли являются наиболее распространенными неврологическими симптомами синдрома Парри-Ромберга. Глазные аномалии — энофтальм, аномальное отведение глаз, птоз, гетерохромия радужки, увеит, васкулит сетчатки, глаукома и атрофия века — могут приводить к ухудшению зрения и слепоте. Также может наблюдаться ипсилатеральная деформация ушной раковины, уменьшение ее размера и “оттопыривание”.
Тревога и депрессия — частые проявления синдрома Парри-Ромберга. Много общего есть в клинической и гистологической картине прогрессирующей гемифациальной атрофии и локализованной склеродермии, сообщается даже о случаях с “en coup de sabre (удар саблей)”.
Другие поражения лицевого нерва: Диагностика[править]
Диагноз прогрессирующей гемиатрофии лица основывается на обнаружении клинических и гистопатологических особенностей заболевания. Биопсия кожи демонстрирует гомогенное склерозирование дермы, атрофию жирового слоя, сокращение придаточных структур и клетки плазмы и лимфоциты в периваскулярном пространстве. Компьютерная томография и магнитно-резонансная томография могут выявлять инфаркты, кровоизлияние и повышенную плотность белого головного мозга.
Дифференциальный диагноз[править]
Дифференциальная диагностика включает в себя очаговую склеродермиб, синдром Расмуссена, гемифациальную микросомия, синдром Гольденхара, идиопатический лицевой паралич, врожденную липодистрофию Берардинелли-Сейпа и парциальную приобретенного липодистрофию. Травмы лица (например, ожоги), некроз жировых клеток и врожденные уродства (например, кривошея) — также должны быть исключены.
Другие поражения лицевого нерва: Лечение[править]
Лечение в основном симптоматическое. Хирургическое лечение (инъекции жира или силикона, трансплантаты или костные имплантаты) не рекомендуется осуществлять до стабилизации течения патологического процесса. Пациенты с вовлечением головного мозга могут быть рассмотрены для применения иммуносупрессивной терапии.
Прогноз
В некоторых случаях, атрофический процесс останавлявается, без рецидивов, без потери трудоспособности. Иногда течение заболевания может усугубляться на фоне стресса, хирургических вмешательств, беременности или вскоре после родов.
Профилактика[править]
Прочее[править]
https://www.orpha.net
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Прогрессирующая гемиатрофия лица.

Прогрессирующая гемиатрофия лица
Описание
Прогрессирующая гемиатрофия лица. Постепенно усугубляющееся уменьшение размеров половины лица, приводящее к его выраженной асимметрии. В основе указанных изменений лежит прогрессирующая атрофия кожи, мягких тканей и костей лица. Заболевание приводит к формированию грубого эстетического дефекта. Диагностика осуществляется на основании клинических данных. Дополнительно проводится ЭЭГ, РЭГ или УЗДГ сосудов головы, МРТ головного мозга или Эхо-ЭГ, биопсия кожи и мышечной ткани. Лечение неспецифическое симптоматическое — анаболические стероиды, трофотропные средства, препараты калия; по показаниям дегидратация, противоэпилептическая и антиневралгическая терапия. Коррекция лицевой асимметрии проводится средствами пластической хирургии.
Дополнительные факты
Прогрессирующая гемиатрофия лица описана в 1837 г. Британским врачом Парри. Позднее, в 1846 г. , немецкий врач Ромберг связал заболевание с нарушением трофической функции нервной системы и отнес его к трофоневрозам. К последним в неврологии также относят трофические язвы, синдром Рейно, прободную язву стопы, возникающую при некоторых спинальных заболеваниях, и тд В честь первых исследователей гемиатрофии лица в мировой литературе она часто упоминается как болезнь Парри-Ромберга.
Прогрессирующая гемиатрофия лица может выступать самостоятельной нозологией или являться синдромом других заболеваний — сирингомиелии, склеродермии, спинной сухотки при нейросифилисе, эхинококкоза головного мозга, опухоли и пр. Типичный возраст начала идиопатической гемиатрофии варьирует от 4 до 20 лет. У лиц женского пола она встречается в 6 раз чаще, чем у мужчин.
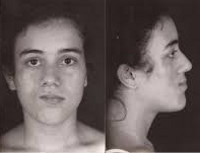
Прогрессирующая гемиатрофия лица
Симптомы
Судороги.
Причины
Истинная этиология и механизмы развития заболевания доподлинно неизвестны. Описаны случаи, когда прогрессирующая гемиатрофия лица развивалась после перенесенной черепно-мозговой травмы, ушиба лица, невралгии тройничного нерва, инфекционного заболевания, ОНМК, удаления зуба, повреждения шейных симпатических ганглиев. Отмечались семейные и врожденные случаи гемиатрофии.
В настоящее время предполагается, что прогрессирующая гемиатрофия лица возникает при патогенном влиянии различных триггерных факторов (травм, интоксикаций, инфекций) на супрасегментарные церебральные вегетативные центры при наличии их функциональной (возможно генетически детерминированной) недостаточности. В следствие негативного воздействия на расположенные в области гипоталамуса супрасегментарные центры нарушается их регулирующее влияние на церебральные и спинальные вегетативные ганглии, что приводит к расстройству вегетативной регуляции трофических процессов в области иннервации соответствующего ганглия. Таким образом, возникают локальные дистрофические и атрофические изменения кожи, подкожной клетчатки, мышечных тканей и кости.
Диагностика
Яркая и патогномоничная клиническая картина, которую дает прогрессирующая гемиатрофия лица, позволяет установить диагноз, опираясь лишь на клинические данные. Затруднения с диагностикой могут возникать в начальном периоде заболевания. Первично пациенты обращаются за помощью к дерматологу или дерматоонкологу, реже — к косметологу. В обязательном порядке они должны быть перенаправлены к неврологу. При наличии эпиприступов рекомендована консультация эпилептолога.
Сбор анамнеза позволяет определить прогрессирующий характер изменений в тканях лица. Расспрос пациента может выявить наличие вегетативных болей и парестезий, отсутствие грубых чувствительных нарушений и проблем с пережевыванием и проглатыванием пищи. Объективный смотр определяет наличие атрофических изменений кожи, нарушение пигментации (пятнистую дисхромию, участки бурой окраски ), признаки вегетативно-трофических нарушений. Характерным является сохранность чувствительности кожи и двигательной функции мышц лица.
С целью выявления вторичного характера лицевой гемиатрофии, сопутствующих врожденных аномалий и атрофических изменений мозгового вещества проводится комплексное обследование больного. Назначается электроэнцефалография, МРТ головного мозга (при его отсутствии — Эхо-ЭГ для измерения внутричерепного давления), дуплексное сканирование или УЗДГ сосудов головы (при невозможности подобных обследований проводится РЭГ). ЭЭГ может выявить повышенную эпилептическую активность головного мозга, МРТ — участки атрофии и гидроцефалию, исследования сосудов — сниженное кровенаполнение противоположной гемиатрофии половины головы. Биопсия кожи и мышц с последующим гистологическим исследованием позволяет подтвердить наличие тотальных атрофических изменений в коже, подкожной клетчатке и мышцах.
Лечение
На сегодняшний день прогрессирующая гемиатрофия лица не имеет эффективного патогенетического лечения. Возможно назначение анаболических гормонов (нандролона деканоат, метандиенон), трофотропных препаратов и препаратов калия. При наличии эпилептических приступов необходим подбор антиконвульсантов (карбамазепин, левоцетиризин, фенитоин, вальпроаты, топирамат и тд ), при гидроцефалии — дегидратационная терапия (ацетазоламид по схеме), при интенсивном болевом синдроме — антиневралгическое лечение (карбамазепин или фенитоин, хлоропирамин, пентоксифиллин, дротаверин, витамины группы В).
С целью уменьшения выраженности лицевой асимметрии могут быть проведены пластические операции — введение жировой клетчатки (липофиллинг щеки), пересадка кожного и кожно-жирового трансплантата, инъекции парафина или введение силикона. Выбор методики лечения определяется пластическим хирургом в соответствии со степенью атрофии тканей. Так, при легкой гемиатрофии целесообразно введение индивидуальных имплантов из силикона. Выраженная прогрессирующая гемиатрофия лица с дефицитом кожных покровов является показанием к местно-пластическим операциям.
Опыт показал, что со временем кожные и кожно-жировые трансплантаты подвергаются частичной атрофии и рубцеванию. Лучший результат дает аутотрансплантация реваскуляризированных лоскутов, которые могут быть взяты из паховой области, области живота (с включением прямой мышцы живота), области лопатки. При наличии грубых склеродермических изменений с нарушением эластичности кожи показана аутотрансплантация торакодорсальным лоскутом. Для достижения наилучшего эстетического эффекта на заключительном этапе такие пластические операции могут быть дополнены введением силиконовых имплантов. Грамотно выполненная современная пластическая коррекция гемиатрофии дает долговременное сохранение результатов операции.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Диагностика
- Лечение
Названия
Название: Болезнь Шамберга.

Болезнь Шамберга
Описание
Болезнь Шамберга (хроническая пигментная пурпура, гемосидероз кожи) — хроническое заболевание, связанное с поражением сосудистой стенки расположенных в коже капилляров и характеризующееся появлением на коже точечных кровоизлияний (петехий), переходящих в коричнево-бурые пятна. Диагностика заболевания проводится путем дерматоскопии кожи пациента. Лечение осуществляется противовоспалительными препаратами, глюкокортикоидами, при необходимости проводят гемосорбцию и плазмофорез.
Дополнительные факты
Болезнь Шамберга (хроническая пигментная пурпура, гемосидероз кожи) — хроническое заболевание, связанное с поражением сосудистой стенки расположенных в коже капилляров и характеризующееся появлением на коже точечных кровоизлияний (петехий), переходящих в коричнево-бурые пятна. Диагностика заболевания проводится путем дерматоскопии кожи пациента. Лечение осуществляется противовоспалительными препаратами, глюкокортикоидами, при необходимости проводят гемосорбцию и плазмофорез.
Механизм возникновения болезни Шамберга до конца не ясен. Предполагают, что повреждение капилляров имеет аутоиммунную природу и связано с отложением на их стенке циркулирующих иммунных комплексов. В результате воспаления увеличивается проницаемость различных участков стенки капилляра и происходят внутрикожные петехиальные кровоизлияния. Со временем железо, содержащееся в вышедшем из сосудистого русла гемоглобине, преобразуется в пигмент гемосидерин, который и обуславливает специфический цвет пятен при болезни Шамберга.
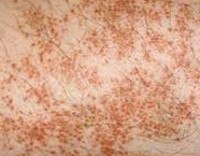
Болезнь Шамберга
Симптомы
Высыпания при болезни Шамберга характеризуются симметричностью и разнообразием внешнего вида. Последнее связанно с тем, что на коже одновременно с переходящими в пятна старыми элементами, появляются новые петехии. При болезнь Шамберга отсутствуют какие-либо существенные нарушения общего самочувствия. Происходит поражение только кожных капилляров, поэтому заболевание не сопровождается кровоизлияниями во внутренние органы и имеет доброкачественное течение.
Петехиальный тип болезни Шамберга проявляется появлением на кожи различного размера пятен с неровными очертаниями. Пятна состоят из мелких петехиальных кровоизлияний. Постепенно они приобретают буровато-коричневый или буровато-желтый цвет. Изменения кожи не сопровождаются отечностью и каким-либо дискомфортом. Данный тип заболевания возникает в основном у мужчин и локализуется на коже нижних конечностей.
Телеангиэктатический тип болезни Шамберга характеризуется специфическими пятнами на коже, которые напоминают медальоны. В центре таких «медальонов» расположены телеангиэктазии (сосудистые звездочки) — кистозно расширенные участки капилляров, а по периферии находятся точечные кровоизлияния.
Лихеноидный тип болезни Шамберга сочетает в себе петехиальные высыпания, коричнево-бурые пятна гемосидероза и мелкие узелки с блестящей поверхностью и практически неизмененным цветом кожи. В некоторых случаях наблюдаются только характерные узелки. Высыпания имеют множественный характер и располагаются по всему телу пациента.
Экзематоидный тип болезни Шамберга представляет собой своеобразную комбинацию высыпаний, свойственных петехиальному типу болезни Шамберга, с характерными признаками экземы. В области очагов, состоящих из точечных кровоизлияний и пятен коричнево-бурого цвета, отмечается отечность, могут появляться пузырьки, корочки и узелки. На месте высыпаний наблюдается характерный для экземы зуд.
Диагностика
Наиболее часто диагноз болезни Шамберга устанавливается на основании клинической картины и дерматоскопии области высыпаний. При исследовании сосочковой части дермы под микроскопом выявляют изменения проходящих в ней капилляров: набухание внутреннего слоя стенки капилляра, булавовидные расширения по ходу сосудов, скопления иммунных клеток и их фрагментов. О повышенной проницаемости стенки капилляра говорит выявление эритроцитов, находящихся за пределами сосудистого русла. Могут отмечаться участки изъязвления и некроза стенки капилляра, сужение его просвета из-за компенсаторного разрастания внутреннего слоя неповрежденных участков сосудистой стенки. В таких местах возникает тромбоз, значительно препятствующий кровотоку. Иногда при болезни Шамберга на стенках капилляров обнаруживаются узелки. Вместе с ними наблюдается большое количество клеток гигантских размеров.
Лечение
Пациентам с болезнью Шамберга рекомендуется соблюдать диету, исключающую аллергенные и раздражающие продукты: цитрусовые, шоколад, острые блюда, крепкий кофе и чай, жаренные и копченные блюда, спиртные напитки Им следует избегать ушибов, переохлаждений и физических перегрузок. Большое внимание уделяется выявлению и санации очагов хронической инфекции, лечению сопутствующих заболеваний и эндокринных нарушений, поскольку они могут быть провоцирующим фактором в развитии болезни, осложнять и поддерживать ее течение.
Учитывая аутоиммунный механизм развития болезни Шамберга, в лечении применяют кортикостероиды: преднизолон, метилпреднизолон, дексаметазон и тд Используют противовоспалительные препараты, дезагреганты и ангиопротекторы. В тяжелых случаях пациентам показаны процедуры экстракорпоральной гемокоррекции: гемосорбция, плазмофорез, криопреципитация.
Источник
