Синдром рейтера у мужчин лечение


Синдром (болезнь) Рейтера – ревматическое заболевание, характеризующееся сочетанным поражением урогенитального тракта (уретритом и простатитом), суставов (моно- или полиартритом) и слизистой глаз (конъюнктивитом), развивающимися последовательно или одновременно. В основе синдрома Рейтера лежит аутоиммунный процесс, вызванный кишечной или мочеполовой инфекцией. Диагностическими критериями являются связь с перенесенной инфекцией, лабораторное выявление возбудителя и характерных изменений крови, клинический симптомокомплекс. Лечение включает антибиотикотерапию инфекции и противовоспалительную терапию артрита. Синдром Рейтера имеет тенденцию к рецидивам и хронизации процесса.
Общие сведения
В 80% случаев болезнь Рейтера атакует молодых мужчин от 20 до 40 лет, реже — женщин и исключительно редко – детей. Ведущим этиологическим агентом синдрома Рейтера служит хламидия – микроорганизм, способный к длительному паразитированию в клетках хозяина в виде цитоплазматических включений. Кроме того, синдром Рейтера может развиваться после перенесенного колита, вызванного шигеллой, иерсинией, сальмонеллой, а также провоцироваться уреаплазменной инфекцией. Предполагается, что перечисленные возбудители благодаря своей антигенной структуре вызывают определенные иммунологические реакции у генетически склонных лиц.
В течении синдрома Рейтера выделяют две стадии: инфекционную, характеризующуюся нахождением возбудителя в мочеполовом или кишечном тракте, и иммунопатологическую, сопровождающуюся иммунокомплексной реакцией с поражением конъюнктивы и синовиальной мембраны суставов.
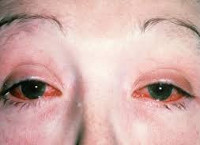
Синдром (болезнь) Рейтера
Классификация синдрома (болезни) Рейтера
С учетом этиофактора различаются спорадическая и эпидемическая (постэнтероколитическая) формы заболевания. Спорадическая форма, или болезнь Рейтера, развивается после перенесенной мочеполовой инфекции; эпидемическая – синдром Рейтера – после энтероколитов различной этиологической природы (дизентерийных, иерсиниозных, сальмонеллезных, недифференцированных).
Течение болезни или синдрома Рейтера может быть острым (до 6 месяцев), затяжным (до года) или хроническим (длительнее 1 года).
Клиника синдрома (болезни) Рейтера
Для болезни (синдрома) Рейтера специфическими являются поражение урогенитального тракта, глаз, суставных тканей, слизистых и кожи. При болезни Рейтера первым манифестирует уретрит, сопровождающийся дизурическими расстройствами, скудным слизистым отделяемым, ощущениями дискомфорта и гиперемией в области наружной уретры. При бессимптомной клинике наличие воспаления определяется на основании увеличения числа лейкоцитов в мазке. Вслед за уретритом при синдроме Рейтера развивается глазная симптоматика, чаще имеющая форму конъюнктивита, реже — ирита, увеита, иридоциклита, ретинита, кератита, ретробульбарного неврита. Явления конъюнктивита могут быть мало продолжительными и слабо выраженными, незаметными для пациента.
Определяющим признаком синдрома Рейтера является реактивный артрит, который дебютирует спустя 1-1,5 месяца после урогенитальной инфекции. Для синдрома Рейтера типично асимметричное вовлечение суставов ног – межфаланговых, плюснефаланговых, голеностопных, коленных. Артралгии более выражены утром и по ночам, кожа в области суставов гиперемирована, в полости суставов образуется выпот.
Синдром Рейтера отличается последовательным лестничным (от проксимальных к дистальным) вовлечением суставов в течение нескольких дней. При урогенном артрите развиваются отеки, сосискообразные дефигурации пальцев; кожа над ними приобретает окраску синюшно-багрового цвета. При болезни Рейтера может развиваться тендинит, пяточный бурсит, пяточные шпоры, поражение крестцово-подвздошных суставов — сакроилеит.
Слизистые оболочки и кожные покровы при синдроме Рейтера поражаются у 30-50% пациентов. Характерны язвенные изменения слизистой рта (глоссит, стоматит) и полового члена (баланит, баланопостит). На коже появляются красные папулы, эритематозные пятна, очаги кератодермии – участки гиперемии кожи с гиперкератозом, шелушением и трещинами преимущественно на ладонях и стопах. При синдроме Рейтера возможно развитие лимфаденопатии, миокардита, миокардиодистрофии, очаговой пневмонии, плеврита, полиневритов, нефрита и амилоидоза почек.
При осложненной форме синдрома Рейтера развиваются дисфункции суставов, расстройства зрения, эректильные нарушения, бесплодие. В поздней фазе болезни Рейтера могут поражаться почки, аорта, сердце.
Диагностика синдрома (болезни) Рейтера
В ходе диагностики пациент с подозрением на синдром Рейтера может быть направлен на консультацию ревматолога, венеролога, уролога, офтальмолога, гинеколога. Общеклинические анализы при синдроме Рейтера выявляют гипохромную анемию, рост СОЭ и лейкоцитоз крови. В пробах мочи (трехстаканной, по Аддису-Каковскому и Нечипоренко) определяется лейкоцитурия. Микроскопия простатического секрета показывает увеличение лейкоцитов (>10) в поле зрения и снижение числа лецитиновых телец. Изменения биохимии крови при синдроме Рейтера характеризуются повышением α2- и β-глобулинов, фибрина, сиаловых кислот, серомукоида; наличием С-реактивного протеина, отрицательной пробой на РФ.
Цитологические исследования соскобов уретры, шейки матки, конъюнктивы, синовиального экссудата, спермы, секрета простаты с окрашиванием по Романовскому-Гимзе обнаруживает хламидии в виде внутриклеточных цитоплазматических включений. В диагностике синдрома Рейтера широко используется метод обнаружения ДНК возбудителя в биоматериале (ПЦР). В крови хламидийные и др. антитела выявляются с помощью серологических реакций – ИФА, РСК, РНГА. Специфическим признаком синдрома Рейтера является носительство антигена HLA 27.
В анализе синовиальной жидкости, взятой путем пункции сустава, определяются воспалительные изменения – рыхлость муцинового сгустка, лейкоцитоз (10-50×109/л), нейтрофилез свыше 70%, наличие цитофагоцитирующих макрофагов, хламидийных антител и антигенов, повышенная активность комплемента, РФ не выявляется. При рентгенографическом исследовании суставов выявляются признаки несимметричного параартикулярного остеопороза, уменьшения размеров суставных щелей, эрозивной деструкции костей стоп, наличия пяточных шпор и шпор пястных костей, тел позвонков, у трети пациентов — односторонний сакроилеит.
При диагностике синдрома Рейтера принимаются во внимание анамнестические сведения (связь заболевания с урогенитальной или кишечной инфекцией); наличие симптомов конъюнктивита, реактивного артрита, кожных проявлений; лабораторное подтверждение возбудителя в эпителиальных соскобах.
Лечение синдрома (болезни) Рейтера
Тактика лечения синдрома Рейтера предусматривает проведение антибиотикотерапии (для обоих половых партнеров), иммунокоррекции, противовоспалительного курса и симптоматической терапии. Антибиотикотерапия включает 2-3 последовательных курса (по 2-3 недели) препаратами из различных фармакологических групп: тетрациклинами (доксициклин), фторхинолонами (ломефлоксацин, офлоксацин, ципрофлоксацин) и макролидами (кларитромицин, азитромицин, эритромицин и др.). При хламидийной инфекции предпочтение отдается доксициклину. Одновременно с антибиотикотерапией назначается противогрибковые препараты, поливитамины, гепатопротекторы, протеолитические ферменты (панкреатин, трипсин, химотрипсин).
Иммунокоррегирующая терапия при синдроме Рейтера включает использование иммуномодуляторов (препаратов тимуса), адаптогенов, индукторов интерферона ( оксодигидроакридинилацетата натрия, акридонуксусная кислота в комбинации с N-метилглюкамином), а также УФОК, надвенной и внутривенной квантовой терапии. При тяжелых артралгических атаках и высокой активности воспаления проводится дезинтоксикационная и антигистаминная терапия. В целях дезинтоксикации при болезни Рейтера показана экстракорпоральная гемокоррекция – проведение плазмафереза, каскадной фильтрации плазмы и криоафереза.
Для подавления внутрисуставного воспаления при синдроме Рейтера используются НПВС (рофекоксиб, целекоксиб, нимесулид, мелоксикам), глюкокортикостероиды (бетаметазон, преднизолон), базисные препараты (сульфасалазин, метотрексат). При наличии внутрисуставного экссудата проводится лечебная пункция сустава с введением пролонгированных глюкокортикоидов (бетаметазона, метилпреднизолона). Местно накладываются компрессы с раствором диметилсульфоксида, обезболивающими и противовоспалительными мазями.
Стихание явлений острого артрита при синдроме Рейтера позволяет подключить физиотерапевтические сеансы фонофореза с протеолитическими ферментами, глюкокортикоидами, хондропротекторами; УВЧ, диатермию, магнитотерапию, лазеротерапию, массаж, грязелечение, сероводородные и радоновые ванны. В комплексе с терапией собственно синдрома Рейтера проводится лечение других экстрагенитальных очагов воспаления.
Прогноз и профилактика синдрома (болезни) Рейтера
Динамика течения синдрома Рейтера преимущественно благоприятная. У большей части пациентов через полгода заболевание переходит в стойкую ремиссию, что, однако, не исключает обострения болезни Рейтера много лет спустя. У четверти пациентов артрит переходит в хроническую фазу, приводя к дисфункции суставов, атрофии мышц, развитию плоскостопия. Исходом синдрома Рейтера может служить амилоидоз и другие висцеропатии.
Профилактика синдрома (болезни) Рейтера включает предупреждение кишечных и урогенитальных инфекций, проведение своевременной этиотропной терапии уретритов и энтероколитов.
Источник
 Болезнь или синдром Рейтера – это заболевание ревматической природы с одновременным или последовательным поражением уретры, простаты, суставов и слизистой оболочки глаз. Нарушения в работе иммунитета, спровоцированные мочеполовой или кишечной инфекцией лежат в основе заболевания. Синдром Рейтера имеет склонность к частым рецидивам, нередко приобретает хронический характер.
Болезнь или синдром Рейтера – это заболевание ревматической природы с одновременным или последовательным поражением уретры, простаты, суставов и слизистой оболочки глаз. Нарушения в работе иммунитета, спровоцированные мочеполовой или кишечной инфекцией лежат в основе заболевания. Синдром Рейтера имеет склонность к частым рецидивам, нередко приобретает хронический характер.
Согласно статистике, болезнь в 80% случаев развивается у представителей мужского пола, в возрастном диапазоне от 20 до 40 лет. У женщин и детей симптом Рейтера диагностируют крайне редко.
Болезнь проходит две последовательные стадии – инфекционную, когда возбудитель находится в мочеполовой системе или в кишечнике и иммунопатологическую, выражающуюся в иммуннокомплексной реакции с поражением конъюнктивы и суставов.
Причины развития патологии
Синдром Рейтера — аутоиммунное заболевание, которое развивается под воздействием патогенных биологических агентов — бактерий и вирусов.
Чтобы сформировался патологический процесс, необходимо присутствие трех предрасполагающих факторов — иммунодефицита, инфицирования и генетической предрасположенности. Только в этом случае возможно развитие синдрома Рейтера.
- Хламидийная инфекция передается половым и бытовым путем. Синдром Рейтера начинается с уретрита, который возникает после незащищенного полового акта или обострения хронических недугов мочевыделительной системы. Хламидии – внутриклеточные паразиты, обнаруживаемые в эпителии урогенитального тракта и приводящие к воспалению уретры, простаты, яичек. Внутриклеточное обитание хламидий надежно защищает их от многих антибактериальных препаратов, действующих вне живой клетки. В женском организме хламидии длительно персистируют, не вызывая развития патологии. Из очага поражения микробы распространяются с током крови или лимфы по всему организму.
- Кишечная инфекция передается контактным путем и приводит к энтероколиту. Чаще всего возбудителями воспаления становятся шигеллы, сальмонеллы, иерсинии. Неблагоприятная эпидемическая обстановка в закрытых коллективах приводит к развитию болезни Рейтера. После перенесенного энтероколита микробы продолжают паразитировать в организме больного, вызывая дисфункцию органов иммунной системы у предрасположенных к патологии лиц.
- В единичных случаях спровоцировать синдром Рейтера могут уреаплазмы и микоплазмы, антигенная структура которых во многом совпадает с маркерами соединительной ткани суставов.
Наследственная предрасположенность и иммунные процессы — основные этиологические факторы артрита.
Патогенетические звенья синдрома Рейтера:
- заражение хламидиями или энтеробактериями,
- формирование в мочеполовых органах и пищеварительном тракте первичного очага воспаления,
- распространение микробов гематогенным путем в различные ткани,
- нарушение работы иммунной системы,
- развитие аутоаллергии,
- выработка антител против собственных тканей.
У генетически предрасположенных лиц формируется своеобразная реакция на чужеродные антигены – бактерии, способные вызвать подобный иммунный ответ организма. Циркулирующие иммунные комплексы разрушают соединительнотканные элементы суставов, эпителиоциты слизистой уретры и конъюнктивы.
Классификация
В медицинской практике различаются две формы болезни Рейтера:
- Спорадическая – развивается после венерических заболеваний, вызываемых хламидиями. Состояние появляется у отдельных людей, не имеет массового характера.
- Эпидемическая – появляется после сальмонеллеза, дизентерии, кишечного иерсиниоза. Патология возникает чаще в теплое время года, когда возможны эпидемии кишечных инфекций.
По длительности лечения течение болезни можно разделить на острое, которое продолжается до полугода и хроническое, не ограниченное по длительности.
Симптомы
Синдром Рейтера развивается спустя 1,5-2 месяца после перенесенной мочеполовой или кишечной инфекции. А его течение может быть:
- острым – до полугода;
- затяжным – до 1 года;
- хроническим – более 1 года.
Симптомы со стороны суставов
Основным проявлением синдрома Рейтера является поражение суставов, которое впервые дает о себе знать спустя 1-1,5 месяцев после появления признаков поражения мочеполовой системы или их обострения. Обычно при этом заболевании происходит воспаление 1-2 суставов (моно- или олигоартрит), но иногда течение патологического процесса захватывает множество суставов и у больного развивается полиартрит. Чаще воспаляются суставы ног и этот процесс распространяется по принципу снизу-вверх (т. е. вначале развивается артрит голеностопного сустава, а затем – коленного и т. п.).
При синдроме Рейтера больного беспокоят следующие симптомы поражения суставов:
- боль;
- асимметричность поражения суставов;
- изменение окраски кожи над суставом (от красного до синюшного цвета);
- гипертермия и отечность кожных покровов в области воспаления.
В некоторых случаях при синдроме Рейтера происходит поражение крестцово-подвздошного сочленения и суставов позвоночного столба. При этом у больного появляется скованность в движениях по утрам и боль. А при поражении суставов стопы может происходить быстрое формирование плоскостопия.
По данным статистики у половины больных симптомы артритов исчезают полностью, у 30 % – возникает рецидивирующий артрит, а у 20 % – хронический артрит, приводящий к ограничению функциональности суставов и атрофии прилегающих мышц.
Симптомы со стороны мочеполовой системы
Признаки поражения мочеполовой системы проявляются симптомами уретрита, цистита, простатита, вагинита и пр.
У мужчин обычно появляются такие симптомы:
- неприятные ощущения во время опорожнения мочевого пузыря: зуд, жжение, слизистые выделения;
- учащенное мочеиспускание;
- гиперемия наружного отверстия уретры;
- боли или дискомфортные ощущения во время секса;
- боли внизу живота.
У женщин обычно появляются такие симптомы:
- выделения из влагалища;
- жжение, боли и рези при мочеиспускании;
- учащенное мочеиспускание;
- боли во время полового акта;
- дискомфортные ощущения или боль внизу живота.
В лабораторных анализах – мазках и моче – определяется лейкоцитоз.
Симптомы со стороны органов зрения
Через небольшой промежуток после появления признаков поражения мочеполового тракта у больного появляются признаки воспаления глаз. Впоследствии они приводят к развитию конъюнктивита, а в тяжелых случаях вызывают ирит, иридоциклит, ретробульбарный неврит, увеит или кератит.
При синдроме Рейтера больного беспокоят следующие симптомы поражения глаз:
- боль и дискомфортные ощущения;
- слезотечение;
- слизистые или гнойные выделения;
- ухудшение зрения;
- покраснение глаз;
- светобоязнь.
Иногда слабовыраженные проявления конъюнктивита наблюдаются только на протяжении первых двух дней и остаются незамеченными.
Прочие признаки
Иногда при синдроме Рейтера, всегда сопровождающемся триадой характерных симптомов, появляются признаки поражения других органов.
На коже могут появляться красные пятна, которые возвышаются над ее поверхностью в виде бугорков. Как правило, такие изменения наблюдаются на ладонях и подошвах. В дальнейшем возможно образование уплотненных зон с признаками шелушения и ороговения кожных покровов.
Иногда при синдроме происходит поражение слизистых оболочек. Такие признаки наблюдаются на половых органах и в полости рта.
На фоне артритов могут возникать воспалительные процессы в области крепления сухожилий и связок. Такие процессы сопровождаются появлением боли, покраснений и отечности. Как правило, такой воспалительный процесс локализуется в области ахиллова сухожилия.
В крайне редких случаях синдром Рейтера приводит к воспалительным процессам в почках, легких или сердце.

Диагностика
Заподозрить возникновение синдрома Рейтера можно во время опроса пациента с характерными жалобами. В пользу данного заболевания будут свидетельствовать предшествующие перенесённые мочеполовые, или кишечные инфекции.
После осмотра и опроса больным проводятся:
- Клинический анализ крови. В нем отмечается характерный умеренный лейкоцитоз со «сдвигом влево», и увеличенные значения СОЭ.
- Бактериологическое исследование соскоба слизистых мочеиспускательного канала и влагалища. В этом анализе определяются хламидии и другие бактерии.
- В пунктате синовиальной (суставной) жидкости также идентифицируются хламидии, определяется нейтрофилёз, макрофаги и комплемент.
- Соскоб и обследование слизистой глаза (при конъюнктивите).
- Иммунологические методы. Отмечаются высокие титры соответствующих иммуноглобулинов.
- Определение наличия антигена HLA B27.
- ПЦР исследования показывают наличие ДНК хламидий.
- Рентгенография. На снимках видны околосуставной остеопороз, асимметричная эрозивность суставных поверхностей, шипы (остеофиты и оссификаты).
- МРТ и КТ в случаях малоинформативных результатов обычной рентгенографии, или при противопоказаниях к ней.
Осложнения
При заболевании реактивным артритом врачи говорят о благоприятном прогнозе для нормальной жизни и сохранения функций. Однако существуют и некоторые неблагоприятные факторы, ухудшающие прогноз. В данном случае речь идет о слишком частых обострениях суставного синдрома, наличии наследственной расположенности к заболеваниям ревматического характера, носительстве гена HLA-B27, отсутствии эффекта от терапии.
Летальные исходы при данном заболевании встречаются очень редко. Основной причиной смертей является осложнение, провоцирующее поражение сердца человека. Чтобы предупредить развитие подобных осложнений, необходимо позаботиться о своевременном и правильном лечении заболевания и регулярном наблюдении у специалиста-ревматолога.
Как лечить болезнь Рейтера?
При развитии острой фазы схема лечения болезни Рейтера направлена на устранение очага инфекции и воздействие на возбудителя:
- Антибиотики, активные по отношению к хламидии, купируют инфекционный процесс, уничтожая возбудителя. Спирамицин, Азитромицин, Левофлоксацин – одни из часто назначаемых препаратов, выписывать препараты может только врач, консультация обязательна! Данная группа препаратов вызывает нарушение микрофлоры кишечника. Для профилактики этого состояния назначается параллельный прием пробиотиков – Линекс, Нормабакт.
- Нестероидные противовоспалительные средства для снятия воспаления и обезболивающего эффекта – Индометацин, Кеторолак, Диклофенак.
- Антигистаминные препараты (Тавегил, Супрастин, Астемизол) блокируют аллерген, избавляют от проявлений десенсибилизации организма.
- Дезинтоксикационные средства для очищения крови и выведения токсинов из организма, применяются в форме диффузных растворов для внутривенного введения – Гемодез, Реополиглюкин, Полиамин.
- Витаминные комплексы для укрепления организма.
Лечение первой стадии не требует госпитализации, прогноз всегда благоприятный, больной быстро идет на поправку. При хроническом течении болезни Рейтера назначается стационарное лечение.
При этом проводится:
- Внутривенная антибиотикотерапия (Джозамицин, Ампициллин, Азитромицин) для антибактериального эффекта.
- Иммунносупрессоры – лекарственные средства, угнетающие иммунитет. Такролимус, Отесла, Ксолар – защищают организм от губительного воздействия иммунных клеток на собственный организм.
- Противоаллергическое лечение с помощью антигистаминных препаратов – Цетиризин, Меклизин, Астемизол.
- При длительном течении полиартрита назначается лечебная пункция с выкачиванием экссудата и терапевтическим промыванием растворами глюкокортикостероидов – Гидрокортизона, Преднизолона.
- На данном этапе эффективны физиотерапевтические процедуры. Назначаются сеансы фонофореза с использованием стероидного гормона – Гидрокортизона.
Для симптоматического лечения при артритах назначаются хондропротекторы. Структум, Терафлекс, Артра препятствуют разрушению сустава, останавливают дегенеративные процессы в хрящевой ткани. Для облегчения состояния глаз капают антигистаминные капли – Аллергодил, Лекролин, Алломид. Глазные средства снимают покраснения, устраняют зуд и слезотечение.
Физиотерапевтическое лечение, ЛФК
По мере стихания острого воспалительного процесса и улучшения состояния, пациенту назначают сеансы физиотерапии. Востребованные процедуры:
- диатермия;
- фонофорез с лекарственными средствами;
- магнитное поле;
- УВЧ;
- лечение инфракрасным и красным лазером;
- грязелечение;
- прием радоновых и сероводородных ванн.
В периоды ремиссии пациенту рекомендуют санаторно-курортное лечение.
Занятия лечебной физкультурой (ЛФК) начинают уже в подостром периоде заболевания. Постепенно объем и сложность выполняемых упражнений увеличивается, что помогает восстановить подвижность пораженных суставов, снять напряжение, отечность, снизить болевые ощущения. Все упражнения следует выполнять под руководством инструктора ЛФК.
Лечебный массаж назначается для устранения мышечной атрофии, проводится в периоды ремиссии заболевания, курсами из 10 процедур. В год рекомендуется проходить минимум 2 курса лечебного массажа.
Прогноз
Большинство пациентов полностью выздоравливают после первоначальной вспышки симптомов и возвращаются к привычной деятельности через 2-6 месяцев. Значение имеет раннее установление диагноза и адекватная терапия. В тяжелых случаях симптомы артрита могут длиться до 12 месяцев, но чаще они выражены умеренно. У 20-30% болезнь приобретает хроническое течение.
Исследования показывают, что у 15-50 % пациентов снова появятся симптомы через некоторое время. Возможно, что рецидивы связаны с реинфекцией. Боль в спине и артрит являются признаками, которые чаще всего носят рецидивирующий характер.
Длительно существующий нелеченый хламидиоз рассматривается одной из провоцирующих причин бесплодия, как у мужчины, так и у женщины.
Источник
