Синдром рейтера какой врач лечит

Какой врач лечит суставы? Какой врач лечит глаза? Бесконечный вопрос, на который точного ответа нет. Позвольте, но ведь суставы лечит ревматолог или артролог, а глаза — офтальмолог. Это, конечно, так. Но это не всегда так! А если я отвечу, что суставы и глаза лечит венеролог? А вот пример из практики.

Больной Е., 20 лет, обратился с жалобами на боли в левом голеностопном и правом коленном суставе. Заболел неделю назад, когда оступился, и появились боли в голеностопе. Принимал противовоспалительные препараты, мазь с диклофенаком. Боли уменьшились, но через несколько дней заболел правый коленный сустав. При осмотре оба сустава припухшие, кожа над ними покрасневшая, горячая. Сейчас диклофенак не принимает, так как появилась аллергия в форме конъюнктивита. Стоп! Есть предварительный диагноз! Дальше был поучительный диалог.
— Не женаты?
— Нет.
— Девушка есть?
Заулыбался:
— Есть, и много.
— Примерно месяц назад к врачу не обращались?
— Да вроде нет…
— Вроде или нет?
— Нет. Точно нет!
— Сами пролечились?
Удивленная пауза…
— Откуда Вы знаете? Да, было. Случайный контакт после вечеринки. Ну, и это… В общем, подцепил. Друг посоветовал лекарство, я пропил курс, и все прошло. Ведь все прошло?
— Все, да не все.
Диагноз теперь сомнений не вызывал. Синдром (или болезнь) Рейтера. Довольно частое осложнение после ИППП — инфекций, передающихся половым путем. Классическая триада Рейтера включает в себя уретрит, артрит и конъюнктивит. Чаще всего болеют молодые мужчины.

Уретрит проявляется зудом, жжением и слизисто-гнойными выделениями из уретры через 3-7 дней после заражения.
Примерно через месяц развивается реактивный артрит. Поражается один или несколько крупных суставов ног. Обычно 2-3, реже 4-6. Это в отличие от полиартрита так называемый олигоартрит от греч. ὀλίγοζ — немного. Вовлечение суставов в воспалительный процесс проходит поочередно, поражение суставов асимметрично.
Третьим симптомом болезни Рейтера является конъюнктивит — воспаление слизистой оболочки глаза. Он может быть выражен в большей или меньшей степени и может появиться до артрита или вместе с ним.
Реже возможны кожные проявления заболевания в виде кератодермии ладоней и подошв, небольших красных пятен на коже, стоматита и других поражений слизистых оболочек. В этом случае говорят о тетраде Рейтера.
Лечение болезни Рейтера длительное и комплексное, а в запущенных случаях малоэффективное. Заболевание часто приобретает хроническую рецидивирующую форму. Больному Е. повезло, заболевание удалось вылечить. Для него это стало серьезным уроком.
Вот мы и ответили на поставленный вопрос — какой врач лечит суставы. Слишком разнообразны причины артритов, слишком индивидуален каждый случай. И чтобы героически бороться не с симптомом или проявлением болезни, всегда требуется глубокое проникновение в историю каждого пациента, тщательный опрос, сбор анамнеза, осмотр и исследования. Изучение каждого симптома в отдельности и их сочетания. Тогда диагноз будет точен, а лечение будет направлено на причину заболевания, а это всегда дает максимальные шансы на положительный результат. По этой же причине я не раскрываю схему лечения больного Е. Ему она помогла, а другому потребуются иные назначения. Ведь каждый случай имеет свои особенности.
В следующих публикациях мы поговорим о «коммерческих болезнях», а заодно и о малоизвестных микроорганизмах, которые чаще всего вызывают болезнь Рейтера. И узнаем, когда их надо лечить обязательно, а когда они безвредны для человека.
comments powered by HyperComments
Источник
Какой-то результат
Какой-то результат
Какой-то результат
Ничего не найдено
Болезнь Рейтера – воспалительное заболевание, поражающее суставы, мочеполовые органы и глаза человека. Болезнетворный процесс возникает вследствие инфекций в кишечнике или мочеполовой системе, в случае развития инфекций внутри сустава поражается опорно-двигательный аппарат.
В основной группе риска развития болезни Рейтера находятся мужчины, так как женщины гораздо менее ему подвержены.
Симптомы болезни Рейтера
Заболевание начинается с воспаления мочевого пузыря, позже проявляются симптомы уретрита и простатита (воспаление органов мочеполовой системы).
Симптомы поражения мочеполовой системы при болезни Рейтера:
- ощущение дискомфорта, рези, зуд и жжение при мочеиспускании;
- учащение потребности в мочеиспускании;
- выделения из уретры;
- покраснения в зоне наружных отверстий мочевыводящего канала.
Симптомы поражения глаз при болезни Рейтера:
- воспаление слизистой оболочки глаз;
- покраснение и раздражение глаз;
- болезненные ощущения в глазах;
- слезоточивость глаз, в особенности при реакции глаза на свет (светобоязнь).
Симптомы поражения опорно-двигательной системы при болезни Рейтера:
- ассиметричное воспаление суставов нижних конечностей (суставы стоп, коленные суставы, голеностопные суставы);
- изменение оттенка кожного покрова в пораженной области (синюшно-багровый или красный оттенок кожи);
- возникновение отеков;
- боль и скованность в суставах в утреннее время.
Так же возможно поражение суставов пальцев и суставов позвоночной области.
При болезни Рейтера возможны и другие проявления:
- видоизменения других органов в организме пациента (в очень редких случаях);
- боль и отек в местах соединения связок с сухожилиями, вследствие воспалительного процесса;
- неровности на кожном покрове, поднимающиеся над поверхностью кожи, присутствие нехарактерных красных пятен;
- трещины и шелушение кожи на ладонях и стопах;
- язвы в ротовой полости или в области половых органов (поражение слизистых оболочек).

В редких случаях болезни могут быть подвержены сердце, почки и легкие.
Инкубационный период данного заболевания варьируется от трех дней до восьми недель.
Вышеперечисленные симптомы характерны как для мужчин, так и для женщин, не смотря на то, что женщины гораздо менее подвержены заболеванию.
Болезнь Рейтера можно разделить на три формы, в зависимости от длительности протекания болезни:
- острая форма (до шести месяцев);
- затяжная форма (до года);
- хроническая форма (свыше двенадцати месяцев).
Причины болезни Рейтера
Причиной возникновения заболевания может быть генетическая предрасположенность.
Болезнь Рейтера возникает вследствие инфекционных процессов, которые поражают мочеполовую систему пациента или же его кишечник.
Возбудителями данных инфекций могут быть:
- хламидии;
- шигеллы;
- иерсинии;
- сальмонеллы.
Наиболее высокий шанс возникновения болезни Рейтера у пациентов зараженных хламидиозом. Хламидии могут проникнуть в организм вследствие неосторожного сексуального контакта с зараженным человеком или вследствие общего использования с таким человеком гигиенических средств и предметов обихода.
Болезнь Рейтера: диагностика
Методы и способы диагностики болезни Рейтера:
- сбор и анализ анамнеза пациента;
- общий осмотр (определения подвижности суставов, а так же наличия припухлостей и болевых ощущений, проверка кожных покровов и слизистых оболочек мочеполовой системы, проверка состояния кожи вокруг глаз);
- соскоб со слизистой глаза, сустава, шейки матки (у женщин) и канала выведения мочи;
- лабораторные исследования, иммунологические тесты крови;
- ДНК- и ПЦР-диагностика;
- рентгенограмма суставов (определение возможных изменений вследствие прогрессирующего воспалительного процесса).

Лечение заболевания болезнь Рейтера
Терапия болезни Рейтера включает:
- внутреннее применение глюкокортикостероидов (инъекции в пораженные суставы, а так же капли для глаз);
- прием нестероидных препаратов противовоспалительного действия;
- прием медикаментозных препаратов цитостатического действия;
- применение генно-инженерных препаратов с целью устранения нарушений в иммунных процессах.
Лечение в первую очередь направлено на устранение воспалительных процессов в организме пациента. Для выведения вредоносных микроорганизмов используют препараты антибиотического действия.
Болезнь тяжело поддается лечению, в половине случаев наблюдается повторение заболевания, в четверти случаев болезнь приобретает хроническую форму.
К какому врачу обращаться?
Диагностикой и лечением заболевания занимается врач-инфекционист, а так же врач-ревматолог.
Источник
Что представляет собой синдром
Синдром Рейтера – это аутоиммунное поражение урогенитального тракта, слизистой глаз и суставов в результате осложнения мочеполовой или кишечной инфекции. Болезнь проявляется в качестве вторичного заболевания.
Виды
В зависимости от возбудителя синдром Рейтера классифицируется на две формы:
спорадическая. Является последствием ИППП и встречается чаще,
эпидемическая. Обостряется в теплое время года после перенесенной дизентерии, сальмонеллеза или кишечного иерсиниоза.
Причины возникновения
В основе заболевания стоит проникновение инфекции в организм через половой контакт или бытовой путь заражения. Считается, что главным возбудителем являются хламидии, реже провоцирует патологию уреаплазма, шигелла, сальмонелла.
Другой пусковой механизм связан с нарушением иммунной системы. Когда организм не справляется с атаками вирусов и инфекций, он вырабатывает антитела к собственным клеткам, вызывая воспаление в суставах и слизистых.
Симптомы и признаки
Большая часть заболевших – это мужчины в возрасте до 40 лет. У них первые признаки болезни появляются спустя 2-3 недели после заражения.
Симптомы конъюнктивита, артрита, уретрита и простатита развиваются одновременно или одни за другими.
Мочеполовые симптомы
Если симптоматика нарастает постепенно, то сначала обостряются признаки воспаления половых органов. У женщин развивается цистит, у мужчин простатит или уретрит. Больные жалуются на покраснение слизистой, учащенный поход в туалет, зуд уретры и резь во время мочеиспускания, небольшие выделения слизи из половых органов. Чуть позже появляются язвы на слизистой промежности и пениса.
Офтальмологические симптомы
Второй этап – это воспаление роговицы и слизистой глаз. Появляется ощущение песка в глазах, больной чаще моргает, боится яркого света. При моргании чувствуется дискомфорт, белок краснеет.
Симптомы поражения суставов
Уже при прогрессировании аутоиммунной патологии появляются проявления артрита. Возникает боль в ногах, которая усиливается к вечеру и после пробуждения. Воспаление начинается с пальцев стоп, затем поднимается к голеностопным и коленным суставам. Как правило, сочленения воспаляются несимметрично. Большой палец ноги сильно опухает и краснеет, увеличивается в объеме. Со временем воспаляются сухожилия, они горячие на ощупь, больному сложно ходить.
 Зачастую начальная стадия синдрома Рейтера протекает латентно, и признаки болезни обостряются уже на этапе поражения суставов.
Зачастую начальная стадия синдрома Рейтера протекает латентно, и признаки болезни обостряются уже на этапе поражения суставов.
Специфическими симптомами синдрома Рейтера является стабильно повышенная температура тела в пределах 38°С, а также увеличение лимфатических узлов. Уже при запущенной стадии поражается нервная система.
Какой врач лечит синдром Рейтера
Прежде всего, нужна консультация ревматолога. Врач интересуется инфекциями в анамнезе, давностью симптомов и направляет на анализы. Уже после обследования к лечению подключается офтальмолог, инфекционист, уролог.
Диагностика
Сначала проводится лабораторная диагностика:
общий и расширенный анализ крови,
анализ мочи,
исследование секрета простаты,
цитология мазка из половых путей,
пункция суставов.
Таким образом, подтверждается наличие инфекции и признаки воспаления, устанавливается возбудитель, присутствие антител и генетических маркеров, по которым идентифицируется синдром.
После сдачи анализов проводится рентгенография или КТ суставов для отслеживания динамики поражения.
Методы лечения
В первую очередь лечение направлено на борьбу с возбудителем, устранение признаков мочеполовой инфекции и поражения суставов. Как правило, воспаление глаз проходит самостоятельно после приема антибиотиков, поэтому конъюнктивит отдельно не лечится. По результатам анализов назначаются антибиотики и иммунокорректоры. Для устранения хламидий используются макролиды, фторхинолоны, тетрациклины попеременно курсом. Лечение проходит сам больной и его половой партнер.
Для повышения защитных сил организма приписываются иммуномодуляторы, индукторы интерферона, витамины и ферменты, а также осуществляется облучение крови ультрафиолетом.
 При тяжелом течении болезни используются кортикостероиды пролонгированного действия, а также нестероидные противовоспалительные препараты. Гормоны вводятся в полость сустава и снимают воспаление, но терапия стероидами длится не более недели, т.к. они вызывают привыкание и побочные явления.
При тяжелом течении болезни используются кортикостероиды пролонгированного действия, а также нестероидные противовоспалительные препараты. Гормоны вводятся в полость сустава и снимают воспаление, но терапия стероидами длится не более недели, т.к. они вызывают привыкание и побочные явления.
Результаты
Исходя из практики, на начальном этапе развития синдром Рейтера устраняется полностью. Если больной обратился к врачу на этапе боли в суставах спустя 5-6 месяцев, то артрит купируется на время и обостряется несколько раз в год. Кроме того, хронизация заболевания приводит к поражению внутренних органов, бесплодию, снижению остроты зрения.
Реабилитация и восстановление образа жизни
К восстановлению приступают спустя 1-2 месяца интенсивного лечения. Для предотвращения или устранения мышечной атрофии назначается курс лечебного массажа.
После уменьшения острого воспаления эффективны сеансы фонофореза с лекарственными средствами, магнитотерапии, ударно-волновой терапии, лазеротерапии. Физиотерапия поддерживает подвижность суставов, ускоряет восстановление и обновление клеток.
Уже в конце лечения приступают к ЛФК. Лечебная гимнастика нормализует подвижность суставов, устраняет застойные явления в конечностях, предотвращает дальнейшее развитие артрита.
Образ жизни при синдроме Рейтера
В дальнейшем врач настоятельно рекомендует предохраняться и избегать случайных половых связей, ведь половая инфекция – главный путь заражения. Кроме того, в числе рекомендаций врачи выделяют правильное питание для предотвращения желудочно-кишечных инфекций.
Источник

Синдром (болезнь) Рейтера – ревматическое заболевание, характеризующееся сочетанным поражением урогенитального тракта (уретритом и простатитом), суставов (моно- или полиартритом) и слизистой глаз (конъюнктивитом), развивающимися последовательно или одновременно. В основе синдрома Рейтера лежит аутоиммунный процесс, вызванный кишечной или мочеполовой инфекцией. Диагностическими критериями являются связь с перенесенной инфекцией, лабораторное выявление возбудителя и характерных изменений крови, клинический симптомокомплекс. Лечение включает антибиотикотерапию инфекции и противовоспалительную терапию артрита. Синдром Рейтера имеет тенденцию к рецидивам и хронизации процесса.
Общие сведения
В 80% случаев болезнь Рейтера атакует молодых мужчин от 20 до 40 лет, реже — женщин и исключительно редко – детей. Ведущим этиологическим агентом синдрома Рейтера служит хламидия – микроорганизм, способный к длительному паразитированию в клетках хозяина в виде цитоплазматических включений. Кроме того, синдром Рейтера может развиваться после перенесенного колита, вызванного шигеллой, иерсинией, сальмонеллой, а также провоцироваться уреаплазменной инфекцией. Предполагается, что перечисленные возбудители благодаря своей антигенной структуре вызывают определенные иммунологические реакции у генетически склонных лиц.
В течении синдрома Рейтера выделяют две стадии: инфекционную, характеризующуюся нахождением возбудителя в мочеполовом или кишечном тракте, и иммунопатологическую, сопровождающуюся иммунокомплексной реакцией с поражением конъюнктивы и синовиальной мембраны суставов.
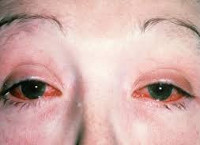
Синдром (болезнь) Рейтера
Классификация синдрома (болезни) Рейтера
С учетом этиофактора различаются спорадическая и эпидемическая (постэнтероколитическая) формы заболевания. Спорадическая форма, или болезнь Рейтера, развивается после перенесенной мочеполовой инфекции; эпидемическая – синдром Рейтера – после энтероколитов различной этиологической природы (дизентерийных, иерсиниозных, сальмонеллезных, недифференцированных).
Течение болезни или синдрома Рейтера может быть острым (до 6 месяцев), затяжным (до года) или хроническим (длительнее 1 года).
Клиника синдрома (болезни) Рейтера
Для болезни (синдрома) Рейтера специфическими являются поражение урогенитального тракта, глаз, суставных тканей, слизистых и кожи. При болезни Рейтера первым манифестирует уретрит, сопровождающийся дизурическими расстройствами, скудным слизистым отделяемым, ощущениями дискомфорта и гиперемией в области наружной уретры. При бессимптомной клинике наличие воспаления определяется на основании увеличения числа лейкоцитов в мазке. Вслед за уретритом при синдроме Рейтера развивается глазная симптоматика, чаще имеющая форму конъюнктивита, реже — ирита, увеита, иридоциклита, ретинита, кератита, ретробульбарного неврита. Явления конъюнктивита могут быть мало продолжительными и слабо выраженными, незаметными для пациента.
Определяющим признаком синдрома Рейтера является реактивный артрит, который дебютирует спустя 1-1,5 месяца после урогенитальной инфекции. Для синдрома Рейтера типично асимметричное вовлечение суставов ног – межфаланговых, плюснефаланговых, голеностопных, коленных. Артралгии более выражены утром и по ночам, кожа в области суставов гиперемирована, в полости суставов образуется выпот.
Синдром Рейтера отличается последовательным лестничным (от проксимальных к дистальным) вовлечением суставов в течение нескольких дней. При урогенном артрите развиваются отеки, сосискообразные дефигурации пальцев; кожа над ними приобретает окраску синюшно-багрового цвета. При болезни Рейтера может развиваться тендинит, пяточный бурсит, пяточные шпоры, поражение крестцово-подвздошных суставов — сакроилеит.
Слизистые оболочки и кожные покровы при синдроме Рейтера поражаются у 30-50% пациентов. Характерны язвенные изменения слизистой рта (глоссит, стоматит) и полового члена (баланит, баланопостит). На коже появляются красные папулы, эритематозные пятна, очаги кератодермии – участки гиперемии кожи с гиперкератозом, шелушением и трещинами преимущественно на ладонях и стопах. При синдроме Рейтера возможно развитие лимфаденопатии, миокардита, миокардиодистрофии, очаговой пневмонии, плеврита, полиневритов, нефрита и амилоидоза почек.
При осложненной форме синдрома Рейтера развиваются дисфункции суставов, расстройства зрения, эректильные нарушения, бесплодие. В поздней фазе болезни Рейтера могут поражаться почки, аорта, сердце.
Диагностика синдрома (болезни) Рейтера
В ходе диагностики пациент с подозрением на синдром Рейтера может быть направлен на консультацию ревматолога, венеролога, уролога, офтальмолога, гинеколога. Общеклинические анализы при синдроме Рейтера выявляют гипохромную анемию, рост СОЭ и лейкоцитоз крови. В пробах мочи (трехстаканной, по Аддису-Каковскому и Нечипоренко) определяется лейкоцитурия. Микроскопия простатического секрета показывает увеличение лейкоцитов (>10) в поле зрения и снижение числа лецитиновых телец. Изменения биохимии крови при синдроме Рейтера характеризуются повышением α2- и β-глобулинов, фибрина, сиаловых кислот, серомукоида; наличием С-реактивного протеина, отрицательной пробой на РФ.
Цитологические исследования соскобов уретры, шейки матки, конъюнктивы, синовиального экссудата, спермы, секрета простаты с окрашиванием по Романовскому-Гимзе обнаруживает хламидии в виде внутриклеточных цитоплазматических включений. В диагностике синдрома Рейтера широко используется метод обнаружения ДНК возбудителя в биоматериале (ПЦР). В крови хламидийные и др. антитела выявляются с помощью серологических реакций – ИФА, РСК, РНГА. Специфическим признаком синдрома Рейтера является носительство антигена HLA 27.
В анализе синовиальной жидкости, взятой путем пункции сустава, определяются воспалительные изменения – рыхлость муцинового сгустка, лейкоцитоз (10-50×109/л), нейтрофилез свыше 70%, наличие цитофагоцитирующих макрофагов, хламидийных антител и антигенов, повышенная активность комплемента, РФ не выявляется. При рентгенографическом исследовании суставов выявляются признаки несимметричного параартикулярного остеопороза, уменьшения размеров суставных щелей, эрозивной деструкции костей стоп, наличия пяточных шпор и шпор пястных костей, тел позвонков, у трети пациентов — односторонний сакроилеит.
При диагностике синдрома Рейтера принимаются во внимание анамнестические сведения (связь заболевания с урогенитальной или кишечной инфекцией); наличие симптомов конъюнктивита, реактивного артрита, кожных проявлений; лабораторное подтверждение возбудителя в эпителиальных соскобах.
Лечение синдрома (болезни) Рейтера
Тактика лечения синдрома Рейтера предусматривает проведение антибиотикотерапии (для обоих половых партнеров), иммунокоррекции, противовоспалительного курса и симптоматической терапии. Антибиотикотерапия включает 2-3 последовательных курса (по 2-3 недели) препаратами из различных фармакологических групп: тетрациклинами (доксициклин), фторхинолонами (ломефлоксацин, офлоксацин, ципрофлоксацин) и макролидами (кларитромицин, азитромицин, эритромицин и др.). При хламидийной инфекции предпочтение отдается доксициклину. Одновременно с антибиотикотерапией назначается противогрибковые препараты, поливитамины, гепатопротекторы, протеолитические ферменты (панкреатин, трипсин, химотрипсин).
Иммунокоррегирующая терапия при синдроме Рейтера включает использование иммуномодуляторов (препаратов тимуса), адаптогенов, индукторов интерферона ( оксодигидроакридинилацетата натрия, акридонуксусная кислота в комбинации с N-метилглюкамином), а также УФОК, надвенной и внутривенной квантовой терапии. При тяжелых артралгических атаках и высокой активности воспаления проводится дезинтоксикационная и антигистаминная терапия. В целях дезинтоксикации при болезни Рейтера показана экстракорпоральная гемокоррекция – проведение плазмафереза, каскадной фильтрации плазмы и криоафереза.
Для подавления внутрисуставного воспаления при синдроме Рейтера используются НПВС (рофекоксиб, целекоксиб, нимесулид, мелоксикам), глюкокортикостероиды (бетаметазон, преднизолон), базисные препараты (сульфасалазин, метотрексат). При наличии внутрисуставного экссудата проводится лечебная пункция сустава с введением пролонгированных глюкокортикоидов (бетаметазона, метилпреднизолона). Местно накладываются компрессы с раствором диметилсульфоксида, обезболивающими и противовоспалительными мазями.
Стихание явлений острого артрита при синдроме Рейтера позволяет подключить физиотерапевтические сеансы фонофореза с протеолитическими ферментами, глюкокортикоидами, хондропротекторами; УВЧ, диатермию, магнитотерапию, лазеротерапию, массаж, грязелечение, сероводородные и радоновые ванны. В комплексе с терапией собственно синдрома Рейтера проводится лечение других экстрагенитальных очагов воспаления.
Прогноз и профилактика синдрома (болезни) Рейтера
Динамика течения синдрома Рейтера преимущественно благоприятная. У большей части пациентов через полгода заболевание переходит в стойкую ремиссию, что, однако, не исключает обострения болезни Рейтера много лет спустя. У четверти пациентов артрит переходит в хроническую фазу, приводя к дисфункции суставов, атрофии мышц, развитию плоскостопия. Исходом синдрома Рейтера может служить амилоидоз и другие висцеропатии.
Профилактика синдрома (болезни) Рейтера включает предупреждение кишечных и урогенитальных инфекций, проведение своевременной этиотропной терапии уретритов и энтероколитов.
Источник
