Синдром раздраженной толстой кишки реферат
В.Т. Ивашкин, А.А. Шептулин
В соответствии с т.н. «Римскими критериями II» под синдромом раздраженного кишечника (СРК) понимается комплекс функциональных расстройств, продолжающихся не менее чем в течение 12 недель на протяжении последних 12 месяцев и включающих в себя боли или ощущение дискомфорта в животе, характеризующиеся двумя из трех следующих особенностей: проходят после акта дефекации, сочетаются с изменением частоты стула, сочетаются с изменением консистенции стула [5].
СРК представляет собой одну из наиболее актуальных проблем современной гастроэнтерологии . Как показали эпидемиологические исследования, частота СРК среди населения превышает 20% ; такие больные составляют 28% среди всех пациентов, обращающихся к гастроэнтерологам, и 12% среди всех больных, обращающихся к врачам общей практики. Ежегодные расходы, связанные с обследованием и лечением больных с СРК в США, составляют 25 миллиардов $ [4]. Важное место в структуре СРК занимает вариант заболевания, протекающий с преобладанием диареи (иногда этот вариант СРК обозначают, как функциональная диарея) [1]. По данным крупнейшего венгерского клинициста И. Мадьяра [2], на долю функциональной диареи приходится 6 случаев хронической диареи из 10. Исследования, проведенные в нашей клинике, показали, что вариант с преобладанием диареи встречается у 30% больных с СРК [3]. Актуальность варианта СРК с преобладанием диареи определяется еще и тем, что таким больным нередко ставятся такие ошибочные диагнозы, как «дисбактериоз», «хронический спастический колит», «хронический панкреатит» и др., и назначается патогенетически не обоснованная терапия (в частности, ферментные препараты).
Механизмы возникновения диареи при СРК остаются пока еще недостаточно изученными. В то же время установлено, что у таких больных отмечается усиление пропульсивной моторики кишечника, приводящее к ускорению транзита кишечного содержимого. В свою очередь, причины нарушенной моторики могут быть связаны с нарушением висцеральной чувствительности (повышенной чувствительностью рецепторного аппарата стенки кишечника к растяжению), в результате чего позывы на дефекацию у таких пациентов могут возникать при более низком, чем у здоровых, пороге возбудимости этих рецепторов. Дополнительную роль могут играть и расстройства всасывания короткоцепочных жирных кислот в результате быстрого транзита по тонкой кишке с последующим нарушением абсорбции воды и электролитов в толстой кишке.
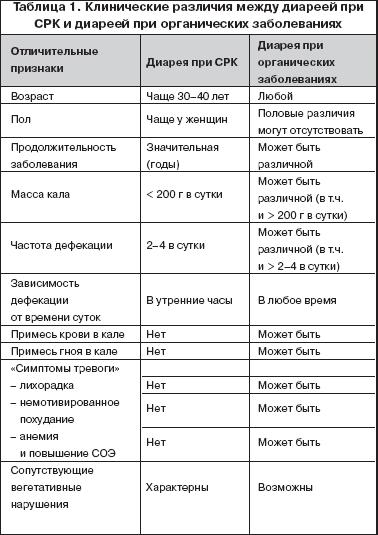
Клиническая картина диареи при СРК имеет свои отличительные особенности, позволяющие заподозрить функциональную природу заболевания уже при внимательном расспросе больного. Эта диарея не сопровождается увеличением объема кишечного содержимого, так что масса кала обычно не превышает 200 г в сутки. Важно, что диарея отсутствует в ночное время, а возникает в утренние часы, как правило, после завтрака (в результате стимуляции перистальтики кишечника вследствие желудочно–толстокишечного рефлекса). Поскольку усиление кишечной перистальтики у больных с СРК сочетается обычно с повышенным газообразованием, позывы на дефекацию принимают у таких пациентов императивный характер, что нашло свое отражение в названии « morning rush syndrome » («синдром утренней бури»). Частота актов дефекации (обычно с короткими интервалами) не превышает у большинства больных 2–4 раз в день, а каловые массы не содержат примеси крови или гноя. При расспросе больных можно отметить многообразие клинических симптомов, обилие т.н. «внекишечных» жалоб, указывающих на проявления нейроциркуляторной дистонии (головные боли по типу мигрени, ощущение кома при глотании, неудовлетворенность вдохом, невозможность спать на левом боку, вазоспастические реакции, расстройства мочеиспускания и т.д.), связь диареи с нервно–психическими факторами, а также высокую частоту тревожно–ипохондрических и депрессивных реакций. Несмотря на многолетнее течение заболевания признаков его прогрессирования не наблюдается. Весьма характерным считается отсутствие у больных с СРК т.н. «симптомов тревоги» ( alarm symptoms ) или «красных флагов» ( red flags ) (примеси крови в кале, лихорадки, необъяснимого похудания, анемии, ускорения СОЭ и др.), свидетельствующих об органическом поражении (табл. 1).
Диагноз и дифференциальный диагноз . Несмотря на перечисленные клинические особенности диарейного варианта СРК, отсутствие их строгой специфичности обусловливает необходимость проведения тщательного обследования больных, включающего в себя обязательные клинический и биохимический анализы крови, общий анализ кала и анализ кала на скрытую кровь, колоноскопию, дополняемую в необходимых случаях биопсией слизистой оболочки толстой кишки. Это позволяет исключить такие заболевания, как неспецифический язвенный колит и болезнь Крона, микроскопические формы колита (лимфоцитарный и коллагеновый), опухоли толстой кишки, амилоидоз, злоупотребление слабительными (меланоз кишечника). Для исключения инфекционной природы поражения кишечника проводят микробиологические исследования на наличие в кале бактерий кишечной группы (сальмонеллы, шигеллы, иерсинии, клостридии и др.). При подозрении на целиакию или болезнь Уиппла проводят гастродуоденоскопию с глубокой биопсией. Внекишечные изменения и поражения органов забрюшинного пространства распознают с помощью ультразвукового исследования, компьютерной томографии, ангиографии.
Лечение диареи при СРК должно включать в себя проведение общих мероприятий, назначение препаратов, нормализующих нарушенные функции кишечника, и применение психотерапевтических методов. Учитывая, что СРК рассматривается в настоящее время как биопсихосоциальное заболевание, важное место в его лечении отводится общим мероприятиям , к которым относятся диетические рекомендации, образование больных и снятие у них напряжения, ведение дневника [6].
Диетические рекомендации предполагают ограничение содержания в пищевом рационе продуктов, богатых грубоволокнистой клетчаткой (в частности, сырых овощей и фруктов), исключение кофе и алкогольных напитков, стимулирующих перистальтику кишечника. Учитывая, что у больных с диарейным вариантом СРК нередко встречается скрытая лактазная недостаточность, целесообразно проведение ее диагностики методом ex juvantibus , т.е. назначение на несколько недель элиминационной диеты, не содержащей молока и молочных продуктов. Самое серьезное внимание следует уделять образованию больных ( education ). Если врач в беседе с пациентом, страдающим СРК, ограничивается стандартной фразой: «У Вас ничего серьезного нет», то неудовлетворенный пациент, отправляется зачастую к другому доктору, повторяя весь комплекс уже не нужных исследований. Больному необходимо объяснить (естественно, на доступном ему уровне) механизмы возникновения кишечных расстройств, подчеркнув значение нарушений кишечной моторики и висцеральной чувствительности. Определенную пользу может принести ведение больными дневника, в котором они фиксируют время появления клинических симптомов и возможную, по их мнению, причину возникновения кишечных расстройств. Такой дневник помогает, с одной стороны, лучше понять факторы, способствующиеразвитию тех или иных нарушений, а, с другой стороны, дисциплинирует больных и убеждает в необходимости более ответственно относиться к своему заболеванию. Поскольку больные с СРК нередко склонны полагать, что у них имеется серьезное соматическое заболевание, важную роль в их лечении играет т.н. «снятие напряжения» ( reassurance ). Это лучше всего достигается с помощью «позитивного диагноза», т.е. подробной демонстрации больному всех данных проведенного обследования с акцентом на нормальные заключения.
К лекарственным препаратам, нормализующим функцию кишечника у больных с диарейным вариантом СРК, относятся агонисты опиатных рецепторов, холестирамин, антагонисты 5–НТ 3 –рецепторов, агонисты ? –рецепторов. Наилучшим препаратом для лечения диарейного варианта СРК в настоящее время является Имодиум (лопермид). Имодиум избирательно накапливается в гладкомышечных структурах и нервных сплетениях стенки кишечника и (в отличие от морфина) не поступает в системный кровоток, несмотря на его всасывание в кишечнике. Это связано с тем, что Имодиум поступает затем по системе воротной вены в печень, где он интенсивно метаболизируется и конъюгируется, после чего экскретируется с желчью. В результате быстрого и почти полного метаболизма при первом прохождении через печень в крови определяются очень низкие уровни препарата (1–10 нг/мл или 0,3% от принятой дозы). Поэтому Имодиум в отличие от других опиатов не проникает через гематоэнцефалический барьер и не дает центральных побочных эффектов. Период полувыведения Имодиума колеблется от 9 до 14 ч, составляя в среднем 10,8 ч. Механизмы антидиарейного действия Имодиума представлены в таблице 2. Имодиум связывается с опиатными рецепторами стенки кишечника. В результате этого происходит ингибирование высвобождения ацетилхолина и простагландинов, что приводит к снижению пропульсивной двигательной активности кишечника и увеличению времени транзита его содержимого. Длительное время полагали, что этот механизм антидиарейного действия Имодиума является единственным. Более поздние исследования, однако, показали, что Имодиум обладает также и антисекреторным эффектом , который реализуется как через опиатные, так и через неопиатные рецепторы. Кроме того, Имодиум воздействует на кишечную секрецию за счет угнетения кальмодулина и блокады кальциевых каналов, а также подавления эффектов кишечных пептидов и нейромедиаторов, усиливающих проницаемость плазматических мембран.
Другие механизмы антидиарейного действия Имодиума связаны с его способностью повышать тонус анального сфинктера и уменьшать таким образом частоту и выраженность позывов к дефекации, а также снижать гиперсекрецию слизи в толстой кишке. При диарейном варианте СРК Имодиум оказывается эффективным у 64–100% больных [8]. Большинство национальных европейских ассоциаций гастроэнтерологов рассматривают Имодиум, как препарат первой очереди при лечении диареи у больных СРК . Так, в рекомендациях Британского общества гастроэнтерологов подчеркивается, что Имодиум в суточной дозе 4–12 мг является препаратом выбора в лечении больных с диарейным вариантом СРК и что во многих случаях препарат может быть эффективным при профилактическом приеме (например, перед выходом из дома) [7]. Выступая на последней Американской неделе гастроэнтерологии (Сан–Франциско, 2002) с докладом о лечении СРК, известный австралийский гастроэнтеролог N. Talley отметил, что хороший эффект Имодиума подтвержден работами, полностью соответствующими принципам доказательной медицины [9]. Суточная доза Имодиума при лечении СРК подбирается индивидуально, составляя у взрослых в среднем 2 капсулы в сутки. Перспективной формой Имодиума следует считать Имодиум Плюс , в состав которого, помимо Имодиума (в дозе 2 мг), входит симетикон (в дозе 125 мг), эффективно адсорбирующий газы в кишечнике. Проведенные исследования показали, что Имодиум Плюслучше устраняет диарею и абдоминальный дискомфорт у больных с синдромом раздраженного кишечника по сравнению с обычным Имодиумом. Побочные эффекты при применении Имодиума встречаются редко и включают в себя запоры (развиваются примерно у 1,4% больных), сухость во рту, усталость, головные боли, иногда аллергические реакции. Недавно проведенный анализ 5–летних данных, касающихся безопасности применения Имодиума во всем мире, выявил 333 нежелательных эффекта, ни одни из которых не был серьезным. Это является свидетельством высокой безопасности препарата, учитывая, что его принимают ежегодно около 90 млн человек. Было установлено, что примерно у 10% больных с диарейным вариантом синдрома раздраженного кишечника отмечаются признаки нарушенного всасывания желчных кислот, что создало теоретические предпосылки для применения у таких пациентов холестирамина, связывающего желчные кислоты. Однако клинические наблюдения показали, что больные СРК часто плохо переносят данный препарат и в конце концов отказываются от его применения, предпочитая прием Имодиума [7]. Большие надежды в лечении больных с диарейным вариантом СРК возлагались в последние годы на антагонисты 5–НТ 3 –рецепторов , в частности, ондансетрон, который в исследованиях, проведенных у здоровых добровольцев, замедлял время транзита содержимого по толстой кишке, а у больных с диарейным вариантом СРК способствовал улучшению консистенции стула [8]. Однако последние работы дали основание не рекомендовать препараты этой группы для клинического применения, поскольку при их назначении были отмечены случаи развития ишемического колита [9]. Агонист ? –рецепторов федотоцин не влияет непосредственно на моторику кишечника, однако, уменьшает чувствительность рецепторного аппарата стенки кишки к растяжению и за счет этого нормализует афферентную передачу импульсов в головной мозг. В предварительных исследованиях была отмечена эффективность его применения у больных с диарейным вариантом СРК, тем не менее до сих пор этот препарат остается на стадии клинических испытаний. Все большее значение в лечении больных с СРК (в т.ч. и пациентов с диарейным вариантом) приобретают в последние годы психотерапевтические методы. Наибольшее распространение среди них получили гипнотерапия, релаксационная (« biofeedback ») терапия (достижение релаксации и уменьшения мышечной активности с помощью специальных аудио– и видеопрограмм), познавательно–поведенческая терапия ( cognitive–behavioral therapy ), имеющая своей целью выявление стрессовых факторов и моделирование личностных реакций больного на стресс, психодинамическая терапия, призванная оказать больному психологическую помощь в решении межличностных конфликтов, способных играть неблагоприятную роль в развитии заболевания [6].
В лечении больных с диарейным вариантом СРК в настоящее время все более широко применяются антидепрессанты . Первоначально полагали, что оценить истинную эффективность данных препаратов в отношении уменьшения выраженности кишечных расстройств достаточно трудно, поскольку в действительности оно может выливаться просто в уменьшение обеспокоенности пациентами своими симптомами [8]. Сейчас, однако, назначение антидепрессантов признано перспективным направлением в лечении больных с СРК. Результаты наших собственных исследований показали, что применение трициклических антидепрессантов (доксепина в суточной дозе 75–150 мг) или ингибиторов обратного захвата серотонина (флувоксамина в суточной дозе 150–200 мг) уменьшает выраженность «внекишечных» жалоб у пациентов с СРК (в т.ч. и проявления депрессии) и потенцируют антидиарейный эффект Имодиума [3].
Таким образом, анализ данных литературы и собственные наблюдения позволяют сделать заключение о том, что больные с диарейным вариантом СРК встречаются в клинической практике врача достаточно часто. Препаратом выбора в лечении таких больных является Имодиум.
Новые формы Имодиума (Имодиум Плюс) существенно расширяют возможности фармакотерапии . Наилучшие результаты достигаются в случае комплексного подхода к лечению больных с СРК и сочетания назначения препаратов, влияющих на функции кишечника, с проведением общих мероприятий и применением психотерапевтических методов лечения. Более высокая эффективность Имодиума Плюс может объясняться способностью этого препарата связывать (благодаря симетикону) газы в просвете кишечника. Последними исследованиями было показано, что больные СРК (из–за наличия у них висцеральной гиперчувствительности) плохо переносят даже обычный объем кишечных газов, вызывающий у них боли и ощущение выраженного метеоризма. Естественно, что уменьшение этого объема приводит к быстрому исчезновению болей и кишечных расстройств. Наш собственный опыт показал, что Имодиум Плюс может с успехом применяться и для поддерживающего лечения больных с диарейным вариантом СРК в режиме «on demand» (по требованию). При этом доза препарата подбирается индивидуально, и у многих пациентов для предупреждения возникновения диареи эффективным и в то же время не вызывающим возникновение запоров оказывается прием Имодиума Плюс по 1 таблетке 2–3 раза в неделю.


Список литературы
1. Ивашкин В.Т., Шептулин А.А. Синдром диареи. – М., ГЭОТАР 2000 –135 с.
2. Мадьяр И. Дифференциальная диагностика заболеваний внутреннихорганов: Пер. с венг. Т.1 – Будапешт, 1987.
3. Полуэктова Е.А. Некоторые особенности патогенеза, клиники, диагностики и лечения синдрома раздраженного кишечника. Автореф. дисс.канд. мед. наук. М., 2002.
4. Camilleri M. Management of the irritable bowel syndrome //Gastroenterology – 2001 – Vol.120 – P.652–668.
5. Drossman D.A., Corazziari E., Talley N.J., Thompson W.G., Whitehead W.E. Rome II: a multinational consensus document on functional gastrointestinal disorders // Gut –1999.– Vol.45, suppl.II– p.1–81.
6. Drossman D.A. A biopsychosocial approach to irritable bowel syndrome. Improving the physician–patient relationship // Zancom International, Mississauga, 1997. – P. 1–53.
7. Jones J., Boorman J., Cann P. et al. Guidelines for the management of the irritable bowel syndrome // Gut. – 2000.– Vol.47. – suppl.II – P.1–19.
8. Pace F., Coremans G., Dapoigny M. et al. Therapy of irritable bowel syndrome – an overview // Digestion. – 1995. – Vol.56. – P.433–442.
9. Talley N.J. New and emerging treatment for the functional GI disorders // AGA Postgraduate Course Syllabus, 2002, P.153–165.
Источник
Скачать реферат [13,0 Кб] Информация о работе
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
РЕФЕРАТ
На тему:
«Дифференциальная диагностика заболеваний кишечника»
МИНСК, 2008
I. ХРОНИЧЕСКИЙ ЭНТЕРИТ
Хронический энтерит– полиэтиологическое заболевание тонкого кишечника, характеризующееся развитием воспалительно-дистрофическими процессами, дисрегенераторными изменениями, атрофией слизистой оболочки тонкой кишки различной степени, нарушением всех функций тонкого кишечника, в первую очередь всасывательной и пищеваительной.
Программа обследования:
1) Клиническое обследование и анамнестические данные
2) ОАК, ОАМ
3) Копрологический анамнез
4) Бактериологический анамнез
5) БАК: общий белок, белковые фракции, кальций, калий, натрий, глюкоза, билирубин, аминотрансферазы, мочевина, креатинин, ХС, ТАГ
6) Исследование всасывательной способности кишечника (проба с Д-ксилозой, тест с меченными липидами, альбумином, водородный тест) выполняется в специализированных гастроэнтерологических отделениях
7) Исследование в дуоденальном содержимом энтерокиназы, ЩФ, трипсина, альфа-амилазы
8) Рентгеноскопия желудка и кишечника
9) УЗИ органов брюшной полости
10) Биопсия тощей кишки
11) Определение в крови титра АТ к иерсиниям
Энтеральный копрологический синдром
Ø Диарея до 6-8 раз в сутки
Ø Испражнения обильные, водянистые
Ø Количество кала увеличено (полифекалия)
Ø Кал светло-жёлтого цвета
Ø В кале непереваренная пища, мышечные волокна, жир
Ø Кал мазевидный, блестящий
Ø Нередко зловонный запах кала
Ø Нет примесей крови, гноя, слизи
Дифференциальная диагностика хронического энтерита и хронического колита
Признак
Хронический энтерит
Хронический колит
Частота стула
6-8 раз в сутки
10-15 раз в сутки
Частота запоров (обстипация)
У 20% больных
У 50%
Объём каловых масс
Полифекалия (больше 300 г/сутки)
Не увеличен
Стеаторея
Характерно
Отсутствует
Непереваренная пища в кале
Характерно
Отсутствует
Слизь в кале
Небольшое количество
Большое количество
Кровь в кале
Отсутствует
Часто
Локализация боли
Околопупочная область
Подвздошная область
Тенезмы
Отсутствуют
Характерны
Чувство неполного опорожнения кишечника
Не характерно
Характерно
Похудание
Характерно
Незначительное
Трофические нарушения
Характерно
Отсутствуют
Спазм, урчание, переливание
Характерно
Отсутствует
Анемия
Характерно
Отсутствует
Гипопротеинемия
Характерна
Отсутствует
Пальпаторная болезненность толстой кишки
Не характерна
Характерна
Копрограмма
Непереваренная клетчатка, крахмал, мышечные волокна, нейтральный жир
Слизь, лейкоциты, эритроциты, клетки кишечного эпителия
Колоноскопия
Нет изменений
Воспалительные изменения
Дифференциальная диагностика хронического энтерита и туберкулёза кишечника
Для туберкулёза характерно:
§ Наличие в анамнезе указаний на туберкулёзный процесс
§ Преимущественное поражение илеоцекального отдела (илеотифлит)
§ Характерные изменения терминального отрезка подвздошной и слепой кишок, болезненность, уплотнение
§ Длительное повышение температуры тела, сопровождающееся потливостью, особенно ночью
§ Увеличение мезентериальных лимфоузлов, определяемых слева выше пупка и в правой подвздошной области
§ Положительные туберкулиновые пробы
§ Положительная реакция на скрытую кровь в кале и определение микобактерий туберкулёза в кале
§ Обнаружение при рентгенологическом исследовании обызвествлённых мезентериальных лимфоузлов
§ Обнаружение в области заднего прохода туберкулёзных язв, не имеющих тенденции к заживлению
§ Выявление при рентгенологическом исследовании кишечника изъязвлений слизистой оболочки, рубцовых стенозов, иногда дефектов наполнения слепой кишки, узкого изъязвлённого терминального отдела подвздошной кишки, патологическое укорочение в области восходящей кишки
§ Обнаружение при колоноскопии язв овальной или округлой формы, псевдополипов
§ Выявление в биоптатах слизистой оболочки кишечника микобактерий и эпителиоидных гранулём с гигантскими клетками Пирогова-Лангханса
§ Обнаружение при УЗИ увеличенных мезентериальных лимфоузлов
Дифференциальная диагностика хронического энтерита и амилоидоза кишечника
Для амилоидоза характерно:
ü Наличие симптомов основного заболевания, вызывающего развитие амилоидоза (туберкулз, бронхоэктатическая болезнь, ревматоидный артрит)
ü Упорные, нередко профузные поносы, не поддающиеся активному лечению диетой, антибиотиками, адсорбционными средствами
ü Вовлечение в патологический процесс других органов – печени, селезёнки, почек, сердца, поджелудочной железы
ü Повышенное содержание в крови альфа-2 и гамма-глобулинов
ü Значительное повышение СОЭ
ü Выявление амилоида в биоптатах десны, тощей, двенадцатиперстной и прямой кишки
Дифференциальная диагностика хронического энтерита и хронического панкреатита
Признак
Хронический энтерит
Хронический панкреатит
Сильные боли в животе
Не характерны
Очень часто в периоде обострения
Локализация боли
Околопупочная и правая подвздошная область
Верхняя половина живота
Опоясывающий характер боли
Не бывает
Часто
Рвота
Не часто
Часто
Данные пальпации
Урчание при пальпации терминального отрезка подвздошной кишки
Болезненность в проекции поджелудочной железы, прощупываемость поджелудочной железы
Желтуха
Не бывает
Развивается при псевдотуморозной форме, увеличении головки поджелудочной железы
Сахарный диабет
Нет
Часто
Поджелудочная железа при УЗИ
Не изменена
Диффузные изменения , м. б. увеличение, расширение Вирсунгова протока
Гипопротеинемия
Часто
Не часто
Гипокальциемия
Часто
Не часто
Анемия
Характерна
Не характерна
II. БОЛЕЗНЬ КРОНА
Болезнь Крона– неспецифический воспалительный гранулематозный процесс, поражающий различные отделы ЖКТ, но преимущественно тонкий и толстый кишечник, характеризуется сегментарностью, рецидивирующим течением с образованием воспалительных инфильтратов, глубоких продольных язв, наружных и внутренних свищей, стриктур, перианальных абсцессов
Дифференциальная диагностика хронического энтерита и болезни Крона
Илеит при болезни Крона:
— системные проявления (узловатая эритема, поражение глаз, крупных суставов, почек)
— афтозные язвы слизистой полости рта и языка
— коликообразные боли в правой половине живота, локальная пальпаторная блезненность
— кашицеобразный, жидкий или водянистый стул
— отсутствие полифекалии и стеатореи
— при рентгенологическом исследовании: стриктуры, свищи, язвы слизистой оболочки, сужение, укорочение, изменение отрезков
— при лапароскопии терминальный отрезок подвздошной кишки гиперемирован, разрыхлён
III. ХРОНИЧЕСКИЙ НЕЯЗВЕННЫЙ КОЛИТ
Хронический неязвенный колит
– хроническое заболевание толстой кишки, характеризующееся развитием воспалительно-атрофических изменений слизистой оболочки, а также нарушением функции толстого кишечника
Программа обследования:
1) ОАК, ОАМ
2) Копрологический анализ, включая исследование на простейшие и гельминты
3) Исследование кала на дисбактериоз
4) УЗИ органов брюшной полости
5) Ирригоскопия
6) Ректороманоскопия (при проктосигмоидите)
7) Колоноскопия
8) Биопсия слизистой оболочки толстой кишки и гистологическое исследование биоптатов
9) Пальцевое исследование прямой кишки
Колитический копрологический синдром
Ø Диарея 10-15 раз в сутки
Ø В 50% — запоры
Ø Кал неоформленный, кашицеобразный
Ø Примесь слизи, крови и гноя в кале
Ø Эритроциты, лейкоциты, пищевые волокна при микроскопии кала
IV.СИНДРОМ РАЗДРАЖЁННОГО ТОЛСТОГО КИШЕЧНИКА
Синдром раздражённого толстого кишечника– комплекс функциональных (не связанных с органическим поражением) расстройств толстой кишки, продолжающееся свыше 3 месяцев в год.
Встречается у 20-30% взрослого населения
Критерии диагностики
Непрерывное сохранение или рецидивирование следующих симптомов на протяжение, по крайней мере, 3 месяцев:
— боль или дискомфорт в животе, который уменьшается после дефекации или сопровождается изменением частоты стула, или консистенции стула в сочетании, по крайней мере, с двумя из следующих признаков:
— изменение частоты стула (более 3 раз в день или менее 3 раз в неделю)
— изменение формы стула
— нарушение пассажа стула (напряжение, императивные позывы, ощущение неполного опорожнения кишечника)
— выделение слизи
— вздутие живота
Признаки
= отсутствие болей и диареи в ночное время
= отсутствие так называемых «симптомов тревоги» (примесь крови в кале, лихорадка, необъяснимое похудание, анемия, повышение СОЭ)
= длительный анамнез заболевания, изменчивый характер жалоб, несоответствие между обилием и «красочночтью» жалоб и хорошим общим состоянием больного
= связь ухудшения самочувствия с психоэмоциональными факторами и стрессовыми ситуациями
= отсутствие патологических изменений сос стороны лабораторно-инструментальных методов диагностики
Дифференциальная диагностика синдрома раздражённой кишки и хронического колита
Признак
Синдром раздражённой кишки
Хронический колит
Этиологические факторы
Психоэмоциональные травмы, перенесённые операции, заболевания других органов, алиментарные нарушения
Инфекции, особенно дизентерия, дисбактериоз, сенсибилизация к аутофлоре
Связь обострений с психоэмоциональными факторами
Отчётливая
Может отсутствовать
Симптомы вегетососудистой лабильности
Чаще выражены
Могут отсутствовать
Пальпация живота
Отсутствие выраженной болезненности кишки
Выраженная болезненность кишки, иногда ограничение подвижности
Характер стула
Понос или запор с кратковременным поносом, кал обычно со слизью, отсутствуют непереваренные остатки пищи
Чаще встречается понос или чередование его с запорами, м.б. примеси крови, слизи, остатков пищи, нередко ложные императивные позывы
Копрологические данные
Отсутствуют воспалительные элементы, иногда признаки ускорения или замедления моторики толстой кишки
Воспалительный синдром (лейкоциты, слизь, белок), частые признаки нарушения пищеварения, увеличение содержания кишечных ферментов
Эндоскопия
Нормальная слизистая оболочка, иногда незначительная гиперемия
Атрофия, гиперемия, язвы, явления криптита, усиление слизеобразования
Биопсия толстой кишки
Без патологии
Воспалительно-дистрофические изменения слизистой
Иммуногистологическое состояние
Без изменений
Снижение неспецифической резистентности, сенсибилизация к аутомикрофлоре
Рентгенологическое исследование
Без патологии или спастическая гаустрация
Изменение рельефа слизистой оболочки кишки, утолщение стенок, иногда язвы, перипроцесс
Дифференциальная диагностика хронического колита и рака толстой кишки
Для рака правой
половины толстой кишки характерно:
Ø кишечные кровотечения (клинически выраженные или скрытые) и гипохромная анемия
Ø боли в правой половине живота постоянного характера
Ø пальпируемая бугристая плотная опухоль в области слепой кишки или восходящего отдела поперечно-ободочной кишки
Ø отсутствие симптомов кишечной непроходимости
Для рака левой половины толстой кишки характерно:
Ø схваткообразные боли в животе, чередование поносов и запоров
Ø ограниченное вздутие левой половины живота, видимая на глаз перистальтика кишечника
Ø картина кишечной непроходимости
Ø пальпируемая бугристая опухоль в левой половине толстой кишки
Ø рак прямой кишки легко определяется при пальцевом исследовании
Ø выделение крови с калом, слизи, гноя
Ø боль в области заднего прохода и затруднение дефекации
Ø постоянно положительная реакция на скрытую кровь в кале
Дифференциальная диагностика хронического колита и туберкулёза кишечника
Для туберкулёза характерно:
§ Наличие в анамнезе указаний на туберкулёзный процесс
§ Постоянные боли в животе, чаще в правой подвздошной и околопупочной области
§ Плотные, болезненные, утолщённые стенки слепой кишки, определяемые при пальпации
§ области
§ Положительные туберкулиновые пробы
§ Положительная реакция на скрытую кровь в кале и определение микобактерий туберкулёза в кале
§ Тенезмы и ложные позывы к дефекации
V. ЯЗВЕННЫЙ КОЛИТ
Язвенный колит– заболевание неизвестной этиологии, характеризующееся развитием некротизирующего воспалительного процесса слизистой оболочки толстого кишечника с образованием язв, геморрагий, гноя.
Дифференциальная диагностика болезни Крона и язвенного колита
Признак
Болезнь Крона в толстой кишке
Язвенный колит
Глубина поражения
Трансмуральное
Воспалительный процесс в слизистой оболочке и подслизистом слое
Кровавый стул
Редко
Типичный признак
Поражение прямой кишки
Редко (20%)
Часто
Патологические изменения вокруг анального отверстия
Характерны
Не характерны
Наружные и внутренние свищи
Характерны
Не характерны
Поражение илеоцекальной области
Очень характерно
Не характерно
Определение при пальпации живота опухолевидного образования
Характерно
Не характерно
Рецидив после хирургического лечения
Часто
Не бывает
Эндоскопические проявления:
n афты
n продольные язвы
n непрерывное поражение
Типичны
Типичны
Редко
Нет
Нет
Характерно
Микроскопия биоптатов – наличие эпителиоидной гранулёмы
Типичный признак
Не характерно
ЛИТЕРАТУРА
1. Радужный Н.Л. Внутренние болезни Мн: ВШ, 2007, 365с
2. Пирогов К.Т Внутренние болезни, М: ЭКСМО, 2005
3. Сиротко В.Л, Все о внутренних болезнях: учебной пособие для аспирантов, Мн: ВШ, 2008 г.
4. Непочелович А.П. Диагностика и лечение внутренних болезней, Мн: БГМУ, 2007г.
Скачать полную версию реферата [13,0 Кб] Информация о работе
Источник
