Синдром раздраженной кишки мкб 10
Общая часть
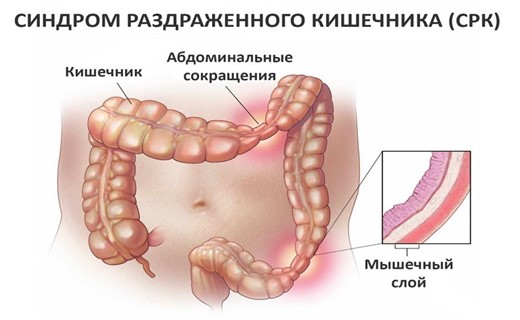
Синдром раздраженной толстой кишки
— хроническое, рецидивирующее, функциональное заболевание, при котором у пациентов на протяжении 12 месяцев, как минимум в течение 12 недель, отмечаются боли и дискомфорт в брюшной полости, проходящие после дефекации и сопровождающиеся изменением частоты и консистенции стула.
К другим проявлениям болезни относятся: запоры (стул реже 3 раз в неделю); диарея (стул чаще 3 раз в сутки); напряжение при акте дефекации; императивные позывы на дефекацию; ощущение неполного опорожнения кишечника; выделение слизи при дефекации; ощущение вздутия и переполнения в животе.
В пользу функционального характера заболевания свидетельствуют следующие признаки: изменчивость жалоб; рецидивирующий характер жалоб; отсутствие прогрессирования заболевания; отсутствие снижения веса; усиление симптомов болезни под действием стресса.
Для подтверждения диагноза необходимо исключать органическую патологию ЖКТ. С этой целью выполняются УЗИ брюшной полости, гастродуоденоскопия, ирригоскопия; исследуются биоптаты кишечника. Диагноз устанавливается на основании клинических проявлений заболевания, отсутствии отклонений в результатах анализов крови, кала; отсутствии патологических проявлений при сигмо- или колоноскопии.
Лечение синдрома раздраженной толстой кишки — симптоматическое, включает в себя изменение состава диеты, курсы психотерапии. Медикаментозные методы лечения проводятся с учетом преобладания в клинической картине определенных симптомов заболевания (боль, метеоризм, диарея, запор), и заключаются в назначении лекарственных средств, обладающих спазмолитической активностью, противодиарейных или слабительных препаратов, антидепрессантов.
- Классификация синдрома раздраженной толстой кишки
В основе классификации синдрома раздраженной толстой кишки — учет основных клинических проявлений заболевания. Анализируются следующие проявления синдрома раздраженной толстой кишки:- Запоры (стул реже 3 раз в неделю).
- Диарея (стул чаще 3 раз в сутки).
- Твердая консистенция кала; жидкий или кашицеобразный стул.
- Напряжение при акте дефекации; императивные позывы на дефекацию.
- Ощущение неполного опорожнения кишечника.
- Выделение слизи при дефекации; ощущение вздутия и переполнения в животе.
Выделяют две клинические формы синдрома раздраженной толстой кишки:
- Синдром с преобладанием диареи (характерны признаки 2,4,6).
- Синдром с преобладанием диареи запоров (характерны признаки 1,3,5).
- Эпидемиология синдрома раздраженной толстой кишки
В мире частота возникновения синдрома раздраженной толстой кишки составляет 5-11%; среди жителей развитых стран Европы — 15-20%.
Этот синдром выявляется у 28% пациентов, обращающихся за помощью к гастроэнтерологам, и у 12% больных, приходящих на прием к врачам общей практики (в США их число достигает ежегодно 2,4-3,5 млн. человек).
Каждый год в США расходы на лечение пациентов с синдромом раздраженной толстой кишки составляют 25 млрд. долл. США (данные на 2003 год).
У женщин заболевание диагностируется в 2 раза чаще, чем у мужчин.
Средний возраст пациентов с синдромом раздраженной толстой кишки составляет 20-45 лет.
- Коды по МКБ-10
- K58 — Синдром раздраженного кишечника.
- K58.0 — Синдром раздраженного кишечника с диареей.
- K58.9 — Синдром раздраженного кишечника без диареи.
Источник
Функциональное расстройство ЖКТ, проявляющееся сочетанием нарушений акта дефекации с болевыми ощущениями при отсутствии органических изменений — синдром раздраженной кишки (СРК). Из этой статьи вы узнаете его основные причины и симптомы, а также о том, как проводится лечение.
Причины заболевания
На международном рабочем совещании экспертов в Риме (1988) было выработано единое определение («Римские критерии») — комплекс функциональных расстройств продолжительностью более 3 мес., включающий боли в животе (как правило, уменьшающиеся после акта дефекации) и диспептические расстройства (метеоризм, урчание, поносы, запоры или их чередование, чувство неполного опорожнения, императивные позывы на дефекацию).
В развитых странах во взрослой популяции синдром раздраженной кишки развивается с частотой от 14 до 48%. Женщины страдают в 2 раза чаще, чем мужчины. Считают, что функциональными нарушениями кишечника страдают 30 — 33% детей.
Краткая характеристика синдрома
Является полиэтиологическим заболеванием. Важное место в его развитии отводят нервно-психическим факторам. Установлено, что при нем нарушается эвакуаторная функция как тонкой, так и толстой кишки. Изменения двигательной функции кишечника могут быть связаны с тем, что у этих пациентов повышена чувствительность рецепторов стенки к растяжению, в результате чего боли и диспептические расстройства возникают у них при более низком пороге возбудимости, чем у здоровых людей.
Причины синдрома раздраженной кишки кроются в недостаточном поступлении растительной клетчатки. Существенное значение придают также утрате условного рефлекса на акт дефекации и асинергии мышечных структур тазовой диафрагмы, приводящим к нарушениям эвакуаторной функции кишечника.
Синдром раздраженной кишки у детей может появиться вторично при других болезнях системы пищеварения:
- гастритах,
- дуоденитах,
- язвенной болезни желудка и двенадцатиперстной кишки,
- панкреатитах.
Определённую роль, в развитии и появлении симптомов, могут играть перенесённые ОКИ, гинекологические болезни у девочек, патология мочевой системы.
Симптомы синдрома раздраженной кишки
В зависимости от клинических проявлений выделяют три варианта: преимущественно с диареей, преимущественно с запорами и преимущественно с болями в животе и метеоризмом.
- У пациентов с преобладанием диареи основной симптом — жидкий стул, иногда с примесью слизи и остатков непереваренной пищи, обычно 4 раза в день, чаще утром, после завтрака, особенно при эмоциональном напряжении. Иногда возникают императивные позывы на дефекацию, метеоризм.
- При втором варианте отмечают задержку стула (до 1 — 2 раз в неделю). У ряда детей акт дефекации регулярный, но сопровождается длительным натуживанием, чувством неполного опорожнения, изменением формы и характера стула (твёрдый, сухой, типа овечьего.) У некоторых детей встречается синдром с запором, который сменяется поносом с последующим возобновлением запора.
- У больных с третьим вариантом преобладают схваткообразные или тупые, давящие, распирающие боли в животе, сочетающиеся с его вздутием. Эти симптомы синдрома раздраженной кишки возникают или усиливаются после еды, при стрессах, перед дефекацией и проходят после отхождения газов.
Помимо местных проявлений у больных возникают такие симптомы:
- частые головные боли,
- ощущение комка в горле при глотании,
- вазомоторные реакции,
- тошнота,
- изжога,
- отрыжка,
- тяжесть в эпигастральной области и т.д.
Отличительный симптом, которым характеризуется синдром раздраженной кишки у детей — многообразие жалоб. Обращает на себя внимание несоответствие между длительностью, многообразием жалоб и хорошим внешним видом больных детей, физически нормально развитых.
Диагностика синдрома
Ее проводят по принципу исключения других заболеваний кишечника нередко с использованием функциональных, инструментальных и морфологических методов обследования.
Дифференциальную диагностику проводят с эндокринными заболеваниями (гипотиреозом, гипертиреозом — при запоре; с випомой, гастриномой — при поносе), нарушениями всасывания (лактазная недостаточность, целиакия.), гастроинтестинальной аллергией, острыми и хроническими запорами.
Лечение синдрома раздраженной кишки
Лечение детей базируется на нормализации режима и характера питания, психотерапии, назначении лекарственных средств. С целью нормализации состояния центральной и вегетативной нервной системы, а также моторики назначают ЛФК, массаж, физио- и рефлексотерапию. Препаратами выбора из лекарственных средств служат цизаприд, лоперамид, тримебутин (дебридат), пинаверия бромид (дицетел), мебеверин (дюспаталин).
Как лечить заболевание?
При состоянии с диареей хороший эффект оказывает диосмектит (смекта), обладающий выраженным адсорбционным и цитопротективным свойствами. Для лечения применяют также:
- пре- и пробиотики для восстановления нормальной микрофлоры [энтерол, бифидобактерии бифидум, бифидобактерии бифидум+активированный уголь (пробифор), лактобактерии ацидофильные + грибки кефирные (аципол), хилакфорте, линекс.],
- антибактериальные средства (интетрикс, нифуроксазид, фуразолидон, метронидазол.),
- растительные препараты (бруснивер и элекасол), уменьшающие вздутие, урчание в животе, количество слизи в стуле.
Чтобы провести лечение синдрома, протекающего с запорами, назначают балластные вещества (отруби, семя льна, лактулоза.)
По показаниям чтобы провести лечение синдрома раздраженной кишки назначают:
- спазмолитики (дротаверин, папаверина гидрохлорид),
- холиноблокаторы [гиосцина бутилбромид (бускопан),
- прифиния бромид (риабал)],
- препараты, нормализующие состояние центральной и вегетативной нервной системы (выбор препарата зависит от выявленных у пациента аффективных нарушений),
- транквилизаторы (диазепам, оксазепам),
- антидепрессанты (амитриптилин, азафен),
- нейролептики (тиоридазин) в сочетании с ноотропами и витаминами группы В.
Оптимальные результаты лечения от синдрома раздраженной кишки можно получить при совместном наблюдении больного педиатром и психоневрологом.
После того как будет проведено лечение, прогноз будет благоприятный.
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Синдром короткой кишки.

Синдром короткой кишки
Описание
Синдром короткой кишки (СКК)— это симптомокомплекс хронических расстройств, которые развиваются у больных в результате хирургического удаления большей части тонкой кишки или при исключении тонкой кишки из процессов переваривания и всасывания, при образовании межкишечных свищей или наложении анастомоза между высокими отделами тонкой кишки и толстым кишечником. В результате нарушения физиологического процесса пищеварения развиваются тяжелые клинические симптомы, проявляющиеся нарушением переваривания (мальдигестией), всасывания (мальабсорбцией), трофологической недостаточностью, вовлечением в патологический процесс других органов и систем.
Симптомы
В течении заболевания можно выделить три периода: первый – послеоперационный период, продолжительностью около 2 месяцев, характеризуется обильной водной диареей с высокими потерями натрия, хлоридов, калия, магния, бикарбонатов, развитием тяжелых метаболических расстройств, нарушениями белкового, витаминного обмена, водно-электролитного баланса. Во втором периоде, в течение первого года после операции, наступает постепенная адаптация пищеварительного тракта: урежается стул, частично восстанавливаются нарушенные обменные процессы в организме. Однако сохраняются симптомы витаминной недостаточности, анемия, дефицит массы тела. Третий период характеризуется относительной стабилизацией состояния. В этом периоде могут проявиться осложнения в виде образования желчных и мочевых камней, язв желудка. Нередко сохраняется анемия. Любые интеркурентные заболевания, стрессовые ситуации, нарушения диеты могут привести к обострению диареи, развитию синдрома нарушенного всасывания.
Метеоризм. Понос (диарея). Потеря веса.
Синдром короткой кишки
Причины
Среди факторов, определяющих тяжесть состояния больных, выделяют следующие:
Протяженность резекции.
А) Частичная или ограниченная резекция, когда длина удаленного участка составляет менее 100 см; б) обширная резекция – удалено более 100 см; в) короткая кишка – протяженность сохраненной части тонкой кишки – менее 100 При частичной резекции тонкой кишки течение заболевания – субклиническое. Обширная резекция тонкой кишки может приводить к развитию тяжелых пострезекционных нарушений. Короткая кишка не дает возможности существовать без постоянной медикаментозной коррекции нарушений питания. Требуется парентеральное питание, специальное энтеральное питание и частые кеурсы стационарного лечения с длительной или постоянной инфузионной терапией.
Локализация.
А) Проксимальная, б) Дистальная. Выделяют проксимальный и дистальный резекционный синдром. Проксимальный резекционный синдром развивается при удалении части проксимального отдела тонкой кишки. Несмотря на то что большинство пищевых веществ всасывается в тощей кишке, диарея и метаболические нарушения при данном типе операции не столь резко выражены. В этих случаях компенсаторные функции берет на себя подвздошная кишка. Дистальный резекционный синдром означает резекцию части подвздошной кишки, где происходит всасывание витамина В12 и желчных кислот. Если у здорового человека 95% желчных кислот реабсорбируются и только 5% теряются с калом, то при резекции подвздошной кишки фекальные потери желчных кислот значительно возрастают. Неабсорбированные в тонкой кишке желчные кислоты в толстой кишке ингибируют всасывание и усиливают секрецию воды и электролитов, что является причиной водной диареи. Дистальная резекция встречается значительно чаще, чем проксимальная.
Тип наложения анастомоза.
При дистальной обширной резекции важное значение имеет сохранение илеоцекального клапана. В этом случае у больных значительно удлиняется время продвижения и соприкосновения химуса со слизистой оболочкой оставшейся части тонкой кишки. Постепенно развиваются адаптационные механизмы, способствующие повышению всасывательной способности сохраненных сегментов тонкой кишки. При наложении илеотрансверзоанастомоза и выключении илеоцекального клапана резко ускоряется транзит кишечного содержимого, создаются условия для бактериального обсеменения тонкой кишки. Другим фактором, отягощающим течение заболевания при обширной резекции подвздошной кишки и наложении илеотрансверзоанастомоза, является сохранение слепой кишки, образующей слепой карман, что также приводит к бактериальной пролиферации в тонкой кишке. Под влиянием кишечных бактерий в проксимальных отделах тонкой кишки в результате усиления процессов деконъюгации образуются свободные желчные кислоты, повреждающие слизистую оболочку. При этом концентрация конъюгированных желчных кислот, участвующих во всасывании липидов, снижается. Повреждение слизистой оболочки сопровождается уменьшением ее энзиматической активности и нарушением всасывания всех пищевых веществ. В результате происходит повышение осмолярности кишечного содержимого за счет скопления неабсорбированных нутриентов.
Лечение
Лечение и реабилитация пациентов после обширных резекций кишечника представляют трудную задачу. Цель лечения пациентов с синдромом короткой кишки – обеспечить потребности организма в воде, электролитах и питательных веществах, при этом, по возможности, отдавая предпочтение оральному/энтеральному питанию перед парентеральным. Ведение пациентов командой специалистов позволяет предотвратить быстрое развитие дегидратации, снизить риск осложнений, связанных с КН и искусственным питанием (в частности, нарушений функции печени, септических осложнений), и повысить качество жизни пациентов. При наиболее тяжелых формах (еюностома с отрезком сохранившейся части тощей кишки менее 50 см) жизненно необходимо обеспечить полное парентеральное питание и регидратацию. При относительно длинном сохранившемся отрезке тонкой кишки и сохранении пассажа по толстой кишке (тонко–толстокишечный анастомоз) режим питания и приема жидкости приближается к естественному.
Источник
