Синдром раздраженного кишечника с урчанием

13 июля 2016133588 тыс.
Содержание:
Синдромом раздраженного кишечника (СРК) называют функциональное кишечное расстройство, проявляющееся разными нарушениями стула и/ или абдоминальными болями (в животе) на протяжении не менее 3 месяцев.
По наблюдениям въедливых докторов до 20% взрослых мучаются от признаков этого синдрома, хотя он может дебютировать и в детстве. Особенно страдают женщины в странах с высоким уровнем экономики.
Причины
Происхождение СРК и точные механизмы его формирования продолжают изучаться. К настоящему времени считается, что основная роль принадлежит психосоциальным особенностям больных и расстройствам чувствительности и двигательной способности кишечника. У таких больных выявляется дисбаланс в выработке некоторых активных веществ, влияющих на работу кишечника (холецистокинин, гистамин, эндорфины, брадикинин, серотонин, нейротензин, энкефалины и др.).
К развитию этого синдрома нередко предрасполагают:
- частые стрессы;
- физическое или сексуальное насилие;
- кишечные инфекции;
- генетическая предрасположенность.
Симптомы синдрома раздраженного кишечника
У пациентов с СРК наблюдаются следующие симптомы:
— боли разной интенсивности и продолжительности:
- они практически никогда не беспокоят ночью при засыпании;
- по характеру боли варьируют от колик до распирающих болей;
- их месторасположение тоже может быть разным, но чаще они локализуются в — нижних отделах живота или мигрируют из одной части живота в другую;
- боли провоцируются психоэмоциональными нагрузками, физическим — перенапряжением, могут быть связаны с менструациями;
- после стула боли устраняются или, напротив, усиливаются;
— понос:
- может случаться в результате безотлагательных позывов;
- кал чаще кашицеобразной или жидкой консистенции;
- нормального суточного объема до 200 г;
- иногда жидкому стулу предшествует кал обычной или даже плотной — консистенции;
- опорожнение происходит в основном утром;
- возможно ощущение, что произошедшее опорожнение недостаточно полное;
- ночью стула нет;
— запор:
- хроническая задержка стула более 2 суток;
- регулярный, но затрудненный стул;
- возможен малый объем каловых масс (менее 100 г) с натуживанием;
- иногда после опорожнения присутствует чувство недостаточной очистки кишки;
- допустима примесь слизи в стуле;
— вздутие живота (иногда локальное), сопровождающееся урчанием и пропадающее после кишечного опорожнения;
— психоэмоциональные нарушения (неустойчивое настроение, депрессия, истероидность, излишние страхи и навязчивые мысли о собственном здоровье, агрессивность, неадекватное реагирование на ситуации и др.);
— проявления со стороны иных органов и систем, связанные с их нарушенной висцеральной чувствительностью (головные боли, похолодание ног и рук, нарушения потенции, ощущение комка в горле, расстройства мочеиспускания, тошнота, боли в груди, неудовлетворенность вдохом и др.).
Свои ощущения некоторые пациенты описывают очень эмоционально, долго и красочно, подкрепляя их фотографиями испражнений, дневниковыми записями и знаниями, подчерпнутыми из медицинских или общепопулярных книг или интернета. Но у них, как правило, отсутствуют потеря массы, тревожные примеси в кале (гной, кровь), подъем температуры. Симптомы СРК редко у кого, когда дебютируют внезапно и в возрасте после 50 лет.
Классификация
При вынесении диагноза клиницисты нередко уточняют клинический вариант рассматриваемого синдрома. Выделяют следующие варианты СРК:
- с преобладанием болевого синдрома;
- с преобладанием поносов;
- c преобладанием запоров;
- смешанный вариант.
Диагностика
Грамотные специалисты ни в коем случае не выставляют диагноз этого заболевания лишь по присутствующей у пациента клинической симптоматике. Для его верификации следует осуществить полноценное и всеобъемлющее лабораторно-инструментальное обследование, которое исключит все иные причины имеющегося кишечного расстройства (целиакию, болезнь Крона, дивертикулярную болезнь, паразитарные заболевания и др.).
Комплекс необходимых исследований может определить лишь доктор. В этот перечень могут входить:
- гемограмма (все ее показатели при СРК, как правило, в норме, отсутствуют анемия, подъем СОЭ, лейкоцитоз);
- биохимические пробы (оценка панкреатических, печеночных ферментов, желчных пигментов крови позволяет исключить серьезное происхождение болей и расстройств стула: например, панкреатит);
- иммунологические исследования (определение специфичных антител и антигенов показаны для исключения целиакии, язвенного колита, инфекционных недугов, болезни Крона, пищевой аллергии, аутоиммунного панкреатита, онкомаркеров и др.);
- оценка гормонального статуса (целесообразно оценить уровень гормонов щитовидной железы, так как нарушения стула бывают и при ее патологии);
- микроскопия кала (необходима для обнаружения яиц или фрагментов глистов, цист лямблий, гноя, крови, нарушений всасывания и переваривания продуктов питания, косвенных признаков аллергии, все это отсутствует при СРК);
- оценка фекальных маркеров воспаления (при СРК уровни фекального кальпротектина и лактоферрина находятся в рамках нормы, повышение данных параметров свидетельствует о наличии активного воспаления в кишечной слизистой инфекционного или аутоиммунного происхождения);
- молекулярно-генетические анализы (способны выявить вирусы, бактерии, паразиты, предрасположенность к целиакии, болезни Крона);
- бактериологические посевы (необходимы для исключения инфекционного генеза недуга, дисбактериоза);
- рентгенологические исследования (обнаруживают характерные для СРК изменения тонуса кишки, моторные нарушения, избыток секретируемой в кишечный просвет жидкости, косвенно подтверждает отсутствие воспаления, опухолей, язв, сужений, свищей, кишечной непроходимости дивертикулов – своеобразных карманов, состоящих из кишечной стенки):
— обзорная рентгенография всей брюшной полости (для исключения развития хирургической патологии: прободения кишки, кишечной непроходимости);
— энтерография (рентгенологическое обследование только тонкой кишки с контрастной взвесью);
— пассаж бария по кишечнику (исследование прослеживает прохождение контрастного бария по всей пищеварительной трубке);
— ирригоскопия (бариевая взвесь вводится через прямую кишку, исследование оценивает состояние лишь толстой кишки);
- эндоскопические исследования (визуализируют слизистую разных участков пищеварительной трубки, нарушения моторики, большинство из них дозволяют взять тканевые образцы для гистологического анализа, эндоскопический осмотр подтверждает наличие эрозивно-язвенных дефектов, доброкачественных и злокачественных новообразований, сужений, кровоизлияний, воспаления и др., при СРК, как правило, присутствуют лишь нарушения кишечной моторики):
— фиброэзофагогастроскопия (исключает поражения двенадцатиперстной кишки, пищевода, разных частей желудка, позволяет взять биоптаты из залуковичного отдела двенадцатиперстной кишки, необходимые для исключения целиакии или проведения пробы на лактазную недостаточность – ферментативную непереносимость молока);
— энтероскопия (эндоскопическое исследование исключительно тонкой кишки, трудоемкая и сложная для пациентов процедура, возможен забор биопсии);
— фиброилеоколоноскопия (данное исследование изучает состояние самого нижнего участка тонкой кишки и оценивает все части толстой кишки, позволяет забрать необходимые биоптаты);
— эндовидеокапсула (эндоскопический осмотр всей пищеварительной трубки, но забор биоптатов технически невозможен);
- гистологический анализ (исключает воспалительные и атрофические изменения, отсутствующие при СРК, признаки аллергического процесса, уточняет вид опухолей);
- УЗИ (проводится для исключения изменений печени, желчных путей, селезенки, поджелудочной железы, почек, желчного пузыря);
- доплерография сосудов, расположенных в брюшной полости (для исключения их сужения);
- гидроМРТ (контрастное исследование изучает состояние всей кишки и окружающих ее структур, при СРК не должно быть воспалительных признаков, утолщения кишечной стенки, увеличенных лимфоузлов, сужений, свищей, инфильтратов, изменений околокишечной клетчатки);
- КТ (существуют специальные программы для обследования кишечника – виртуальной колоноскопии, хотя забор биопсии, к сожалению, невозможен технически).
Лечение синдрома раздраженного кишечника
Пациенты с СРК лечатся долго и трудно. Иногда доктора годами подбирают наиболее оптимальные в конкретной ситуации методики лечения. И они не всегда бывают медикаментозными.
Большинство больных не нуждаются в экстренной или плановой госпитализации. Решение о составе и продолжительности лечебной программы должно приниматься индивидуально для каждого пациента с СРК, исходя из особенностей его психоэмоционального и физического статуса, переносимости лекарств, характера сопутствующей патологии, возраста. В основе лечения находятся:
- диетотерапия;
- изменения жизненного стиля;
- фармакотерапия;
- психотерапия;
- физиотерапия;
- массаж (живота или общий, самомассаж);
- лечебная физкультура.
Диета при синдроме раздраженного кишечника
Характер предписываемой пациенту диеты напрямую зависит от варианта СРК. Но всем больным советуют упорядочить режим своего питания, отказаться от алкоголя и индивидуально плохо переносимых блюд или продуктов, начать ведение пищевого дневника с фиксацией времени употребления, количества и вида съедаемой ими пищи.
При наличии поносов лечебное питание пациентов должно ослаблять избыточную двигательную активность разрегулированного кишечника. Поэтому доктора настоятельно советуют:
- отказаться от холодных продуктов, блюд и напитков;
- измельчать продукты при их готовке (например, из отварных овощей сделать пюре);
- избегать жирных блюд, так как жиры (в особенности животные) усиливают кишечную моторику (баранины, гусятины, свинины, жирных молочных продуктов, красной рыбы, сала, кремовых изделий и др.);
- устранить овощи с высоким содержанием эфирным масел (редька, чеснок, лук, редис, репа и др.) и грибы;
- ограничить богатые клетчаткой продукты (хлеб с отрубями, попкорн, бобовые, морская капуста, чернослив, перловка, пшено и др.);
- опасаться слишком соленых и сладких напитков и блюд (соленья, сиропы, мед и др.);
- уменьшить количество кофеин-содержащих напитков.
Питание таких пациентов должно состоять из отварного, запечённого или тушеного постного мяса (индейка, телятина, курица, крольчатина, говядина), нежирной рыбы (лещ, судак, хек, треска, щука, карп и др.). На гарнир или завтрак можно съесть рассыпчатые каши (манную, рисовую, гречневую), вермишель, пудинги из круп или овощи (тыква, кабачки, картофель, морковь, патиссоны). Последние отваривают, запекают или тушат. Из ягод и фруктов готовят соки, морсы, кисели, суфле, муссы, мармелад, зефир. Употребление свежих овощей, ягод, зелени или сладких фруктов зависит от индивидуальной переносимости их пациентом. Допускаются супы на обезжиренном рыбном или мясном бульоне. Разрешаются омлеты и яйца всмятку, нежирные кефир, ряженка, молоко, простокваша, сыр, творог и йогурты, докторская колбаса, постная ветчина, ватрушки, пироги с повидлом или отварным мясом, сухое печенье.
Если же у пациентов преобладают стойкие запоры, то тогда в их рационе следует:
- оптимизировать свой питьевой режим (в сутки должно выпиваться не меньше 2 литров чая, соков, киселей, кофе, воды и др.);
- пить не только теплые, но и охлажденные напитки (например, начинать утро с выпивания холодной воды);
- избегать протирания продуктов при готовке;
- чаще есть (каждое попадание даже малого количества еды в желудок рефлекторно вызывает активацию движений толстой кишки);
- не отказываться от некрепкого кофе (этот напиток стимулирует моторику кишки);
- съедать больше свежих фруктов, овощей и прочих продуктов с высокой квотой клетчатки (бобовые, перловка, ламинария, хлебобулочные изделия с целыми зернами и отрубями, сухофрукты и др.);
- остерегаться овощей с эфирными маслами (редис, репа, чеснок, лук и др.) и грибов;
- пить свежевыжатые фруктовые или овощные соки (содержащиеся в них органические кислоты усиливают двигательную способность кишечника);
- в случае отсутствия противопоказаний разрешаются соленые блюда, сладкие напитки (сахарный сироп, вода с медом и др.), сливочная или молочная карамель, которые выступают в качестве естественных слабительных;
- отказаться от жирного (особенно жареного) мяса и рыбы, так как тугоплавкие жиры этих продуктов хотя и стимулируют моторику, но выделяющиеся при жарке канцерогенные вещества при запорах дольше контактируют со слизистой кишки и способны спровоцировать ее злокачественное перерождение.
Больным разрешаются отварные, тушеные или запеченные мясные и рыбные блюда (лучше куском), обезжиренные рыбные или мясные супы с овощами и крупами, овощные и крупяные гарниры. При этом лучше ограничить рис, манку и макаронные изделия. Допускаются омлеты и яйца всмятку (яйца вкрутую усиливают запоры), свежие молочные продукты (особенно показан однодневный кефир), неострый сыр, ветчина без сала, вымоченная сельдь, черная икра.
Описанные диетические коррективы оказывают позитивное воздействие лишь при их неукоснительном и продолжительном соблюдении.
Коррекция жизненного стиля
Для пациентов с СРК чрезвычайно важно наладить спокойную эмоциональную атмосферу в окружающей рабочей, семейной и домашней обстановке. В разгаре клинических проявлений им лучше избегать переездов или командировок, так как необходимо правильное питание, регулярный поход в туалет по утрам в спокойной обстановке и отсутствие психотравмирующих ситуаций.
Фармакотерапия
Выбор средств медикаментозной поддержки зависит от симптоматики СРК у конкретного пациента. Лечебный комплекс может включать:
- спазмолитики, устраняющие боль, если она обусловлена кишечным гипертонусом (дротаверин, пинаверия бромид, мебеверин и др.);
- М-холинолитики, уменьшающие спазм и обладающие некоторым противопоносным эффектом (бускопан, беллоид, платифиллин, риабал, метацин и др.);
- прокинетики – регуляторы кишечной моторики (метоклопрамид, тримедат, тегасерод, итоприд, алосетрон, дебридат и др.);
- противопоносные средства:
— средства, ослабляющие кишечную моторику (лоперамид, реасек, нуфеноксол);
— лекарства, уплотняющие кал (десмол, кальция карбонат и др.);
— сорбенты (фильтрум, смекта, энтеросгель, лигносорб, полисорб и др.);
— средства выведения желчных кислот (полифепан, билигнин и др.);
- слабительные:
— антрагликозиды (препараты сенны, кофранил, рамнил, регулакс, тисасен и др., могут вызвать привыкание);
— масла (кастроровое, вазелиновое и др.);
— производные дифенилметана (бисакодил, изафенин и др.);
— солевые (карловарская соль, соли магния сульфата, натрия сульфата и др.);
— гутталакс;
— средства, увеличивающие объем кала и ускоряющие его транзит (отруби, — мукофальк, ламинарид, МКЦ и др.);
— лактулоза (нормазе, дюфалак, лактусан и др.);
— слабительные свечи (кальциолакс, ферролакс, глицериновые и др.);
- психотропные (амитриптилин, пароксетин, аттаракс, грандаксин, феназепам, азафен, элениум, препараты валерианы, пустырника и др.);
- ветрогонные (дисфлатил, пепфиз, эспумизан, саб-симплекс и др.).
Психотерапия
Кроме психофармакологических препаратов некоторым пациентам необходима работа с психотерапевтом или даже психиатром с применением других методик (гипноза, аутотренинга, групповых или индивидуальных занятий и др.).
Физиотерапия
У пациентов с СРК физиотерапевтические процедуры могут способствовать нормализации тонуса кишки: устранить спастические явления или атонию.
Ликвидация спазмов кишечника помогает устранить боль и запоры, если они ассоциированы с избыточным тонусом. Для этого применяют парафиновые и озокеритовые аппликации, электрофорез с папаверином, солями магния, платифиллином, диатермию, индуктотермию, УВЧ, грязевые аппликации, иглорефлексотерапию, хвойные ванны, аэроионотерапию.
Запоры, обусловленные ослаблением кишечной моторики, лечат с помощью электрофореза с хлоридом кальция или прозерином, фарадизации, ультразвука, ультрафиолетового облучения, диадинамических токов, контрастных ванн, иглорефлексотерапии.
Лечебная физкультура
Многие пациенты и доктора пренебрегают физкультурными упражнениями. Между тем лечебная гимнастика помогает:
- восстановить нарушенную кишечную регуляцию;
- улучшить обменные процессы;
- устранить запоры;
- стабилизировать нервную систему;
- оказать общетонизирующий эффект.
Больным составляют целые комплексы упражнений для корпуса (повороты, наклоны), брюшного пресса (наклоны, подъемы ног и др.). Кроме того, рекомендуются дыхательная гимнастика (включая упражнения для стимуляции диафрагмального дыхания), ритмичные сжимания-разжимания анального (заднего прохода) сфинктера. Неплохой эффект оказывает систематическая ходьба, подвижные спортивные игры, плавание, бег.
Для пациентов с запорами психогенного происхождения разработана особая методика – гимнастика Трюссо-Бергмана, сочетающая в себе дыхательные упражнения с произвольными движениями (выпячиванием-втягиванием) брюшной стенки и натуживанием.
Прогноз
Наличие СРК абсолютно никак не влияет на продолжительность жизни. Вероятность возникновения онкологических недугов у пациентов с СРК не отличается от риска появления данных болезней у здоровых людей. Заболевание годами не прогрессирует, но его течение хроническое с периодическим возобновлением имеющейся симптоматики. Но добиться полнейшего и окончательного исчезновения заболевания или продолжительной стабильной ремиссии удается лишь у трети таких пациентов.
Профилактических мер еще не разработано.
Источник
Иногда урчание в кишечнике сопровождает нормальную работу пищеварительной системы. Однако в большинстве случаев, особенно когда бурление повторяется часто, это может быть симптомом серьезных заболеваний ЖКТ. Многие из них очень опасны, так как приводят к образованию эрозий, язв и раку.
Виды урчания
Бурление в кишечнике возникает из-за слишком большой активности внутри желудочно-кишечного тракта. В основном человек не слышит, как происходит процесс пищеварения. Однако в некоторых случаях слышны шумы, которые могут быть нескольких видов:
- рычание;
- бурление;
- бульканье.
Чаще всего это сигнал о том, что была съедена тяжелая пища, плохо пережеваны твердые куски, человек испытывает голод или переедание. Учащенное урчание может быть признаком болезней. В основном все шумы схожи и даже могут проявляться одновременно.
Урчание после трапезы относится к норме, если началось не сразу, а через некоторое время после еды. Во время этого процесса человек заглатывает воздух. Он, попадая в кишечник, может вызвать небольшое бурление. Однако очень громкие звуки могут сигнализировать о наличии язвы или гастрита.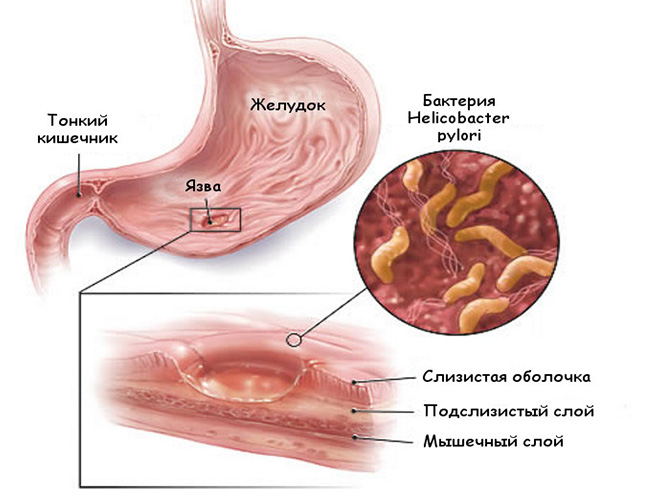
Причиной ночного урчания может стать переедание перед сном либо голод. Также возможно появление бурление, когда человек принимает неудобную позу или происходит выведение газов из организма.
Бурление справа может свидетельствовать о появлении заболеваний желчного пузыря, 12-перстной кишки или печени. Если бурчание слышно слева – это признак активной перистальтики кишечника. Часто такие звуки сопровождают интоксикацию организма, пищевые отравления или инфекционные гастроэнтериты.
Урчание в желудке возникает почти у всех беременных женщин. Это относится к норме, так как у женщины меняется гормональный фон и тонус кишечника и матки снижается. Это приводит к накоплению газов и как результат – возникает бурление в животе.
В детском возрасте чаще всего урчание слышно у грудничков. Это нестрашно, так как у ребенка меняется состав микрофлоры, организм приспосабливается к новым условиям существования. Также бурление сопровождает смену питания – с материнского молока на обычное питание.
Почему урчит в кишечнике (физиологические причины)
Если слышно урчание в области кишечника, причины делятся на два вида – физиологические, возникающие вследствие определенного образа жизни, или когда бурление свидетельствует о болезни.
В первом случае провоцирующими факторами урчания выступают:
- Голод. При нормальной работе желудка он вырабатывает сок, который способствует активному перевариванию пищи. Однако если ее долго не поступает, человек испытывает голод, что вызывает урчание в кишечнике. Чаще это происходит по утрам, после пробуждения.
- Стресс и эмоциональные перегрузки. Когда нервная система сильно напряжена, это сильно отражается на пищеварении. Нарушается нормальная работа ЖКТ.
- Повышенное газообразование. Оно может возникнуть после употребления газированных напитков (квас, пиво, минералка и т. д.) или продуктов, вызывающих брожение.
- Переедание. Сильное урчание в кишечнике возникает, когда в желудке находится очень много пищи. Особенно если человек до этого сидел на диете или питался малыми порциями.
- Тяжелая пища (особенно если она плохо пережевана). Бурление также часто возникает после употребления жирной еды, которая плохо или длительно переваривается. Продвижение больших комков пищи по ЖКТ сопровождается урчанием.
Чрезмерная моторика желудка может вызвать такое сильное бурление, что человек дополнительно ощущает тошноту, боль, возникает отрыжка.
Урчание – как свидетельство о заболевании
Причиной частого урчания в кишечнике могут стать и не безобидные факторы, а заболевания. Например:
- Желудочная патология инфекционного генезиса.
- Непроходимость толстого или тонкого кишечника.
- Нарушения системы пищеварения вследствие попадания в ЖКТ инородных предметов.
- Лактозная недостаточность, вызывающая скопление газов.
- Аллергия на некоторые виды продуктов.
- Гастроэнтерит, вызванный инфекцией.
- Колит, когда воспаление слизистой сопровождается метеоризмом, вздутием живота или тенезмами.
- Все форма гастрита. При этом могут появиться дополнительно кислая отрыжка, сильное газообразование, тошнота.
Также в эту категорию входит алкоголизм или периодическое чрезмерное употребление спиртных напитков.
Нарушение моторики
Нарушение моторики кишечника не позволяет нормально продвигаться пище по ЖКТ. Одновременно нарушаются процессы пищеварения. Комок пищи начинает продвигаться очень медленно, активируются процессы брожения. Пища не полностью переваривается, остатки, которые не вышли, накапливаются и начинают гнить.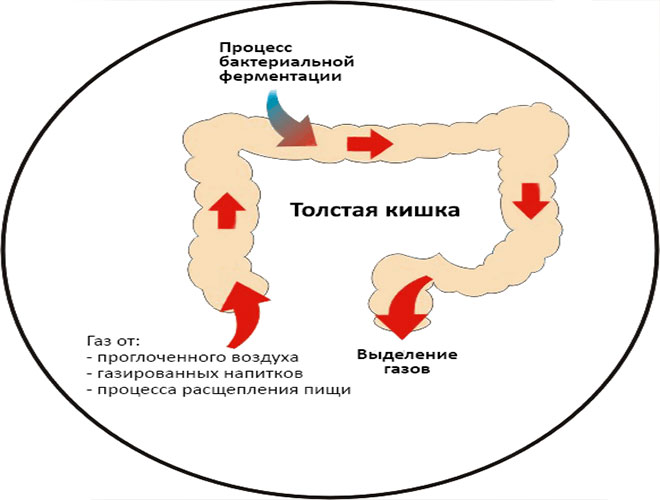
Это все вызывает урчание. Одновременно пища застаивается, и начинают выделяться отравляющие организм токсины. Нарушение моторики уже является следствием заболеваний (онкологии, гастрита и т. д.) и может привести к возникновению других патологий.
Воспаления кишечника
Когда бурлит в кишечнике, этому могут способствовать многие патологии. Они провоцируют воспаление. Например, инфекции, когда в кишечник попадают бактерии – шигеллы, сальмонеллы и даже простейшие виды. В результате нарушается микрофлора, и воспаление вызывают доминирующие патогенные организмы.
Причиной урчания могут стать паразиты или аутоиммунные процессы. Тогда иммунная система путает родные клетки с инородными, и начинает с ними бороться. Другой причиной может стать плохое кровоснабжение сосудов. Это возникает из-за утончения артерий или атеросклеротических изменений.
Раздраженный кишечник
Синдром раздраженного кишечника сопровождается не только метеоризмом, нарушением стула или болями, но и булькающими звуками в кишечнике. При этом часто причиной становятся заболевания. Синдром в основном возникает на нервной почве, при уменьшении чувствительности рецепторов.
Дисбактериоз и метеоризм
При дисбактериозе в кишечнике постоянно слышится бурление. Виной этому становится дисбаланс между полезными и болезнетворными микроорганизмами, которые живут на слизистых оболочках желудочно-кишечного тракта. В результате переработка пищи нарушается, ее остатки гниют, возникают процессы брожения. Чаще всего это происходит при любых формах гастрита.
Урчание вызывает метеоризм, который образуется на фоне изменения микрофлоры кишечника. Микроорганизмы выделяют все больше газов, что замедляет нормальное переваривание пищи или вызывает растяжение кишки. Метеоризм зачастую возникает на фоне серьезных заболеваний. Например:
- онкологических;
- цирроза печени;
- болезни Крона;
- холецистите;
- энтерите.
Одно из самых частых заболеваний, вызывающих метеоризм и как следствие – бурчание в животе – это все виды гастрита. При этом нарушается работа кишечника.
Причины постоянного урчания в кишечнике
Причины постоянного урчания могут быть разнообразны. Например, если человек все время переедает или ходит голодным. К другим причинам относится:
- дисбактериоз;
- запоры, когда кал не находит выхода из организма;
- скопление газов;
- спайки;
- онкологические заболевания;
- полипы;
- воспаления (в основном энтерит или гастриты);
- паразиты;
- заболевания верхних отделов желудочно-кишечного тракта;
- стриктуры кишки.
Любые перечисленные факторы и состояния приводят к постоянному урчанию кишечника. Часто бурление происходит каждый день и по нескольку раз, обычно сразу после еды. При этом может возникать дополнительное вздутие живота, что провоцирует даже появление болей. Если урчание эпизодическое, то это не свидетельствует в пользу заболеваний.
Лечение урчания
Перед лечением устанавливается причина бурления в кишечнике. Потом подбирается эффективная терапевтическая схема, которая включает в себя сразу несколько направлений, в основном – медикаментозное и диету. Народные средства используются как вспомогательные. При наличии опухолей проводятся хирургические операции.
Однако не всегда требуются радикальные меры. Иногда достаточно просто перекусить. В желудок попадет пища и неприятные звуки исчезнут. Также следует исключить из рациона (даже временно) кофеин, сладкое, а воды пить как можно больше. Пища должна тщательно пережевываться, нельзя питаться всухомятку.
Медикаментозное направление
Что делать, если постоянно бурлит в кишечнике? Очень эффективен обычный активированный уголь. Его можно принимать и без назначения врача, если причина бурления не болезнь. Однако употреблять средство нужно, не превышая указанную в аннотации дозировку. Уголь обладает свойством впитывать не только вредные, но и полезные вещества. Также для восстановления пищеварения назначается ряд препаратов из следующей таблицы:
| Пребиотики | Подпитывают полезную микрофлору кишечника («Лактуоза», «Дюфлак»). |
| Антибиотики | «Левомицетин», «Амоксиклав» и т.д., уничтожающие вредоносные микроорганизмы. Однако такие средства применяются только при серьезных воспалениях кишечника. |
| Спазмолитики | Снимают спистические проявления и снижающие тонус кишечника («Дротаверин», «Папаверин»). |
| Пробиотики | Содержат живые бактерии («Лактобактерин», «Бифидумбактерин», «Бифиформ»). |
| Гемостатики | «Викасол», «Этамзилат» и т.д., способствующие быстрому свертыванию крови и останавливающие кровотечения. Однако такие лекарства назначаются только при капиллярных повреждениях, которые вызваны инородными телами или паразитами. |
| Синбиотики | Состоят из пре- и пробиотиков («Максилак» и его аналоги). |
Список лекарств может быть и другим. Это зависит от причин, вызвавших урчание в кишечнике. Если у больного имеются злокачественные опухоли, могут быть назначены цитостатические препараты. При кишечной непроходимости в терапевтическую схему входят парентеральные антибиотики, иммуностимуляторы и регенеративные средства.
Диета
Диета – неотъемлемая часть комплексного лечения при заболеваниях ЖКТ, в том числе, когда урчание является одним из симптомов. Из рациона исключается плохо переваривающаяся пища, а также вызывающая брожение:
- щавель;
- бобовые;
- капуста;
- дрожжи.
Из рациона должны быть исключены все газированные напитки (пиво, лимонады, энергетики и т.д.) и алкоголь. В меню должны присутствовать нежирные супы и каши, хлеб с отрубями, молочные продукты.
На слизистую ЖКТ оказывают благоприятное влияние отвар шиповника и клюквенный морс. Они восстанавливают микрофлору. Нужно ежедневно употреблять продукты, которые содержат бифидо- и лактобактерии. Перед сном желательно выпивать стакан простокваши или кефира.
Народные средства
Есть много народных рецептов, как избавиться от урчания в кишечнике. Например, можно сделать настой из петрушки. Берется 15-20 г корней растения, и заливаются 100 мл кипятка. Средство настаивается 8 часов, потом пьется за четверть часа перед трапезой, по 1 ст. л. 4 раза в сутки.
Также можно использовать корни одуванчиков. Они измельчаются и 2 ч. л. сырья заливается 200 мл кипятка. Затем настаиваются 8 часов, и средство пьется перед трапезой по 50 мл.
Согласно другому рецепту, берется по 2 ст. л. высушенного подорожника и зверобоя. Они смешиваются с 1 ст. л. коры дуба. Растения заливаются 500 мл кипятка и настаиваются пару часов. Затем средство пьется через час после трапезы по полстакана. Употреблять настой нужно трижды в день. Это самые действенные, но не все возможные рецепты. Например, по утрам рекомендуется пить свежевыжатый картофельный сок.
Лечебная физкультура
Для устранения бурления в кишечнике очень важны причины. Если урчание возникло из-за скопившихся газов, то убрать негативный симптом поможет лечебная гимнастика. При интенсивных движениях лишние газы выходят. Упражнения делаются в основном в положении лежа. Можно просто полежать на животе. К другим видам лечебной физкультуры относится плавание, бег, йога.
В любом случае, прежде чем начинать лечить урчание в кишечнике, нужно выяснить причину его возникновения. Если это заболевание – то необходимо его лечение. В других случаях можно воспользоваться народной медициной, ЛФК. Для предотвращения урчания нужно вести здоровый и активный образ жизни.
Источник
