Синдром приводящей петли является результатом
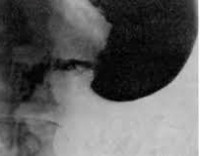
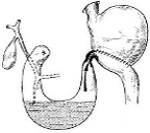
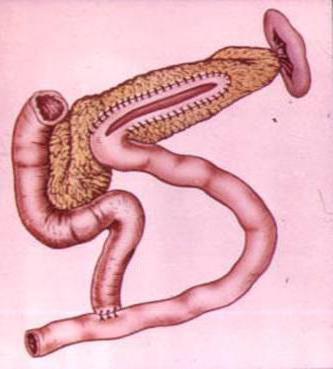
Синдром приводящей петли — постгастрорезекционное расстройство, представленное застоем содержимого в слепом отделе кишечника с последующим рефлюксом в желудок. Проявляется рвотой после еды, болями в эпигастрии и справа в подреберье, диспепсическими явлениями, асимметрией живота. Диагностируется с помощью контрастной рентгенографии, УЗИ брюшной полости, эзофагогастродуоденоскопии, копрограммы. Для лечения используются миотропные спазмолитики, панкреатические ферменты, эубиотики, инфузионная терапия. Хирургические методы представлены различными способами реконструкции анастомоза.
Общие сведения
Наличие пострезекционного дуоденобилиарного расстройства (болезни приводящей петли, синдрома желчной рвоты), по данным наблюдений в сфере гастроэнтерологии и общей хирургии, диагностируется у 0,8-14% больных, перенесших гастрорезекцию по технике Бильрот II, преимущественно в модификации Гофмейстера-Финстерера. Реже заболевание выявляется после стволовой ваготомии с гастроэнтеростомией. Обычно расстройство сочетается с другими болезнями оперированного желудка: у 55,8% пациентов дуоденостаз выявляется одновременно с пептической язвой анастомоза, у 27,9% — с демпинг-синдромом. Острые варианты патологии обычно возникают во время первой послеоперационной недели, хронические развиваются постепенно на протяжении нескольких месяцев и даже лет после резекционного вмешательства.

Синдром приводящей петли
Причины синдрома приводящей петли
Заболевание вызвано нарушением моторно-эвакуаторной функции кишечника под действием механических и функциональных факторов. Непосредственной причиной возникновения синдрома является застой в приводящей петле тощей кишки дуоденального содержимого и части химуса, попавшей из желудка. У 95% больных предпосылки дуоденобилиарного синдрома имеют органический характер:
- Технические погрешности при проведении операции. Опорожнение культи двенадцатиперстной кишки ухудшается при избыточной длине приводящей петли, отсутствии брауновского анастомоза. Пассаж кишечного содержимого нарушается при антиперистальтическом расположении кишки для анастомоза, перегибе слишком короткого слепого отрезка кишечника, фиксированного к малой кривизне желудка.
- Патологические изменения кишечника и анастомоза. Застой в кишечной культе провоцирует выпадение ее слизистой в просвет отводящей петли или желудок, рубцовую деформацию, стенозирующую пептическую язву анастомоза. Острый дуоденостаз возникает при продольном перекруте, завороте приводящей петли, ее инвагинации в гастроэнтероанастомоз, межкишечное соустье, отводящую кишку.
- Сдавление, ущемление приводящей петли. Внешняя компрессия выхода из еюно-дуоденальной культи наблюдается при спаечной болезни, мезентериальном лимфадените, объемных процессах брюшной полости и забрюшинного пространства — опухолях поджелудочной железы, почки, эхинококковых кистах и др. При наличии внутренних грыж приводящая петля ущемляется брыжейкой тонкого и толстого кишечника.
Постгастрорезекционная дуоденобилиарная болезнь может иметь функциональное происхождение. У части пациентов отмечается неорганический спазм приводящей и отводящей петли, анастомоза. Дуоденостаз выявляется при первичной дискинезии двенадцатиперстной кишки, снижении тонуса и моторики кишечной стенки из-за интраоперационных повреждений мышечной оболочки, волокон блуждающего нерва. Гипокинезия также формируется вследствие парасимпатической денервации при ваготомии.
Патогенез
Механизм развития синдрома приводящей петли связан с нарушением естественного пассажа содержимого слепой дуоденально-еюнальной культи кишечника и его рефлюксом в резецированный желудок. При попадании пищи в оставшуюся двенадцатиперстную кишку выделяется холецистокинин, стимулирующий образование за сутки до 1,5-2 литров пищеварительных соков — панкреатического и кишечного секрета, желчи. При неправильно сформированном анастомозе в расширенной приводящей петле застаивается часть пищи, поступившей из желудка. Появление механических или функциональных препятствий для оттока содержимого культи в отводящую петлю провоцирует дуоденостаз, который усугубляется еюногастральным рефлюксом с возникновением рвоты, щелочного гастрита, эзофагита. Из-за постоянной потери дуоденального содержимого с рвотными массами болезнь приводящей петли осложняется вторичной панкреатической недостаточностью, кишечным дисбактериозом.
Классификация
Систематизация клинических форм синдрома проводится с учетом этиологического фактора, времени возникновения, динамики нарастания и выраженности клинических проявлений. В зависимости от причин, спровоцировавших патологическое состояние, различают механический и функциональный варианты болезни. Внезапный полный дуоденостаз, вызванный органическими изменениями и выявляемый не более чем у 2% пациентов, считается острой формой дуоденобилиарного расстройства. При хроническом синдроме желчной регургитации, который диагностируется у большинства больных, нарушение эвакуации дуоденального содержимого является частичным. Для выбора врачебной тактики важно учитывать тяжесть заболевания:
- I (легкая) степень. Срыгивание, рвота пищевыми массами с примесью или без примеси желчи возникает не чаще 1-2 раз в месяц после употребления молокопродуктов. Диспепсия и болевой синдром мало выражены, общее состояние удовлетворительное.
- II (средняя) степень. Рвота пищей с примесью желчи беспокоит пациента до 2-3 раз в неделю. Ей предшествует тяжесть в правой подреберной области и эпигастрии. Объем рвотных масс составляет до 300 мл. Отмечается потеря веса.
- III (тяжелая) степень. Рвота с отхождением до 500 мл и более рвотных масс отмечается практически каждый день. Больной жалуется на распирание в эпигастрии, правом подреберье. Выражено истощение, снижена трудоспособность.
- IV (очень тяжелая) степень. Кроме диспепсического и болевого синдрома наблюдаются алиментарно-метаболические нарушения. Характерно резкое истощение, развитие анемии, безбелковых отеков, дистрофии паренхиматозных органов.
Симптомы синдрома приводящей петли
Острый дуоденостаз проявляется резкой болью в области правого подреберья, эпигастрии, тошнотой, рвотой без желчи. Общее состояние пациента быстро ухудшается: нарастает интоксикация, учащается пульс, падает артериальное давление. Возможно развитие механической желтухи. При хроническом течении клинические проявления возникают в среднем через полчаса после приема пищи. У больных появляются постепенно нарастающие боли в правом подреберье и эпигастральной области, диспепсический синдром, для которого характерна тошнота, отрыжка, изжога, неприятный запах изо рта. Наблюдается обильная рвота непереваренной пищей и желчью, после чего пациенты обычно чувствуют облегчение, в связи с чем при тяжелом течении расстройства сами вызывают регургитацию. Вследствие значительного растяжения приводящей петли живот становится асимметричным. При длительном течении заболевания нарушается общее состояние: отмечается слабость, эмоциональная лабильность, снижается трудоспособность, прогрессирует потеря массы тела.
Осложнения
Вследствие хронического застоя желчи и вторичного инфицирования желчевыводящих путей развивается синдром холестаза с желтушностью склер и кожных покровов, зудом, увеличением и болезненностью печени. Длительная билиарная гипертензия может спровоцировать возникновение холангита, панкреатита. Продолжительный застой кишечного содержимого приводит к размножению патогенных микроорганизмов и формированию синдрома слепой петли, основными проявлениями которого являются мальабсорбция, стеаторея, нарушение всасывания жирорастворимых витаминов. При стенозе приводящей петли наблюдается полинейропатия и снижение когнитивных функций, вызванные дефицитом витамина В12. Наиболее опасные осложнения заболевания — разрыв двенадцатиперстной кишки, несостоятельность анастомоза, ишемия, гангрена кишечника, становящиеся причиной выхода кишечного содержимого в полость брюшины, развитию перитонита.
Диагностика
Постановка диагноза синдрома приводящей петли не представляет затруднений при наличии типичной клинической картины и анамнестических сведений о предшествующей резекции желудка. Диагностика включает комплексное лабораторное и инструментальное обследование, которое проводится для определения степени тяжести заболевания и оценки состояния других органов пищеварительного тракта. Наиболее информативными являются:
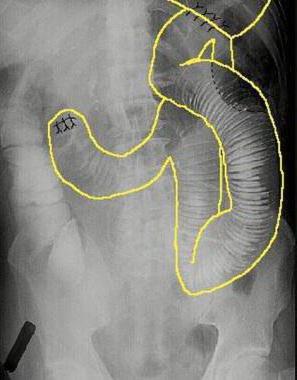
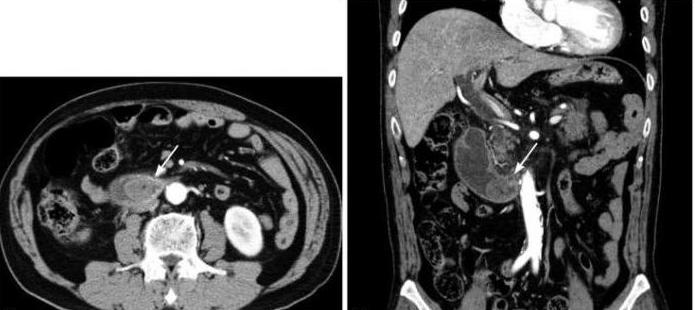
- Контрастная рентгенография брюшной полости. Выполнение серии рентгенограмм после перорального контрастирования подтверждает заброс и длительную задержку контрастного вещества в просвете приводящей петли, рубцовую деформацию в области анастомоза. Могут определяться признаки атонии тонкого кишечника.
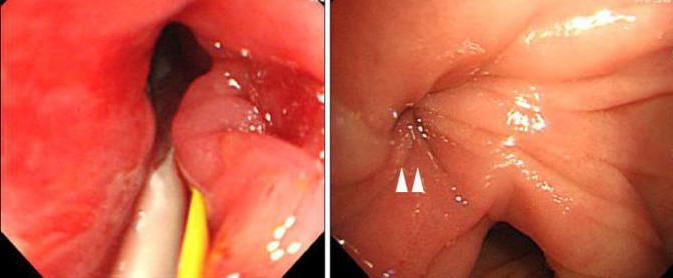
- Эзофагогастродуоденоскопия. При эндоскопическом исследовании визуализируется расширенная петля кишечника, заполненная застойным содержимым, наблюдается деформация гастроеюноанастомоза. Обнаруживаются признаки воспалительного процесса в культе желудка, тощей кишке, атрофия слизистой.
- УЗИ органов брюшной полости. Сонография производится для оценки структурных изменения в поджелудочной железе и органах гепатобилиарной системы. Ультразвуковой метод позволяет выявить расширение желчевыводящих протоков, утолщение стенки желчного пузыря, неоднородность эхоструктуры печени.
- Копрограмма. Бактериоскопическое исследование осуществляется для верификации синдрома слепой кишечной петли. В кале определяется большое количество нейтральных жиров, непереваренных мышечных волокон и клетчатки. Отсутствие стеркобилина указывает на присоединение механической желтухи.
Изменения в общем анализе крови (лейкоцитоз, увеличение СОЭ) наблюдаются при присоединении вторичной инфекции, развитии воспаления приводящей петли. При биохимическом исследовании крови выявляется повышенное содержание АЛТ, АСТ, щелочной фосфатазы, прямого билирубина, возможно появление изменений, характерных для синдрома мальабсорбции, — гипопротеинемии, гипогликемии, гипокальциемии. Дифференциальная диагностика проводится с пептическими язвами анастомоза и культи желудка, демпинг-синдромом, злокачественными новообразованиями пищеварительного тракта, паразитарными инвазиями, панкреатитом, гепатитом, холециститом. Кроме наблюдения гастроэнтеролога пациенту рекомендованы консультации хирурга, онколога, инфекциониста, гепатолога.
Лечение синдрома приводящей петли
Пациентам с легкими и умеренно выраженными хроническими расстройствами показана коррекция диеты и консервативная терапия. Рекомендовано частое дробное питание с исключением молочных, сладких и других продуктов, провоцирующих усиленную секрецию дуоденального сока. С учетом причин возникновения дуоденобилиарного синдрома с заместительной и корригирующей целью могут назначаться:
- Миотропные спазмолитики. Эффективны при функциональных расстройствах. За счет устранения спазма облегчается отток дуоденального секрета в отводящую кишечную петлю, устраняются предпосылки для еюногастрального рефлюкса, уменьшается выраженность болевого синдрома.
- Заместительная энзимотерапия. Для восполнения потерь панкреатического секрета показаны ферментные препараты, улучшающие процессы пищеварения. Таблетированные энзимы компенсируют недостаточность ферментов, расщепляющих в кишечнике жиры, крахмал и белки.
- Инфузионная терапия. При дегидратации и недостаточности энтерального питания рекомендовано введение глюкозо-солевых, коллоидных растворов, аминокислотных и белковых препаратов, витаминов. В более тяжелых случаях переливают кровезаменители, компоненты крови.
- Эубиотики. Бактериальных антагонистов патогенных и условно-патогенных микроорганизмов используют для предупреждения или устранения дисбиоза кишечника, восстановления нормальной кишечной микрофлоры. Опосредованным эффектом пробиотиков является улучшение пищеварения.
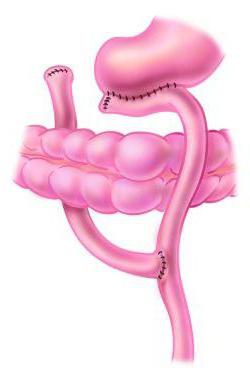
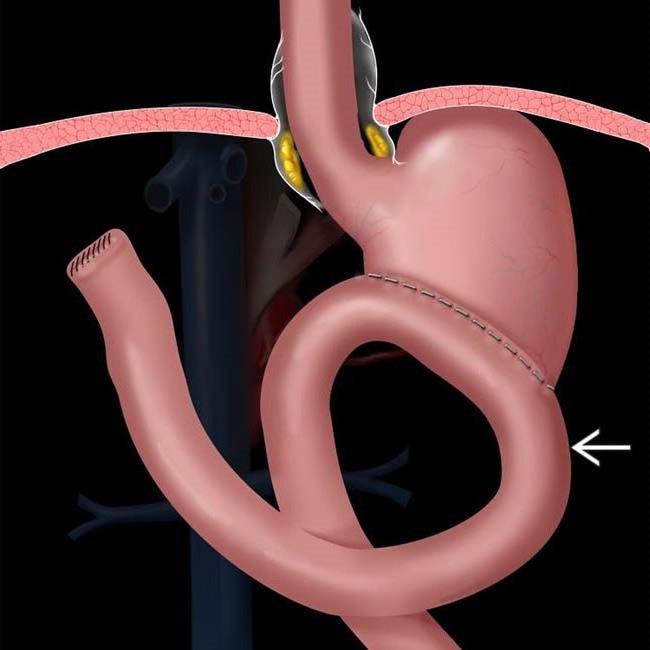
Экстренное хирургическое лечение требуется пациентам с острым дуоденостазом: во время релапаротомии устраняется еюногастральная инвагинация, внутренняя грыжа, расправляется заворот, рассекаются спайки, накладывается межкишечный анастомоз, выполняется резекция двенадцатиперстной, тощей кишки при их некрозе. При тяжелом хроническом течении синдрома желчной регургитации операция проводится в плановом порядке. Оптимальным решением для большинства больных является реконструктивная резекция по Бильрот I. При полном выключении кислотообразующей функции желудка возможно создание У-образного соустья. Больным с сочетанием дуоденобилиарного и демпинг-синдрома осуществляется гастродуоденоеюнопластика. Эффективным также является формирование энтероэнтероанастомоза по Брауну.
Прогноз и профилактика
Исход заболевания при I-II степени тяжести болезни благоприятный, у большинства пациентов выздоровление наступает после назначения диеты и фармакотерапии. Прогноз становится сомнительным в случае острого или тяжелого течения заболевания с некротическими изменениями в стенке приводящей петли. Профилактика включает тщательный выбор способа резекции, сохранение физиологического положения культи желудка и петли тонкого кишечника после наложения анастомоза, создание брауновского межкишечного соустья, тщательное ушивание всех окон брыжейки. В послеоперационном периоде важно обеспечить динамическое наблюдение, рекомендовать пациенту специальную диету с ограничением пищи, богатой жирами и углеводами.
Источник
Хирургические манипуляции практически всегда связаны с риском. Помимо возможного развития кровотечения во время операции, существуют и более отдаленные осложнения. Особенно это касается обширных манипуляций, при которых производится удаление органа или его части. Примером может служить операция по Бильроту-2. Ее суть состоит в удалении большей части желудка и создании анастомоза с тонким кишечником. После данного хирургического вмешательства часто развивается синдром приводящей петли. Подобное осложнение может возникнуть как сразу после операции, так и через несколько месяцев. При развитии этого состояния или подозрении на него необходимо выполнение еще одного хирургического вмешательства.
Понятие о синдроме приводящей петли
Синдром приводящей петли после резекции желудка возникает примерно в 13 % случаев. Этот показатель может колебаться от 1 до 50 %, по мнению врачей. Его основным симптомом является рвота желчью, связанная с приемом еды. Синдром приводящей петли – это состояние, при котором часть кишечника является как бы «выключенной» из процесса пищеварения. В результате этого желчь скапливается в данном отделе и при наличии неблагоприятных факторов выплескивается наружу. Другое название этого осложнения – дуоденобиллиарный синдром. Данное состояние является опасным признаком, поэтому требует хирургического лечения.
Причины появления синдрома
Главной причиной развития синдрома приводящей петли является операция по Бильроту-2. Она является массивным хирургическим вмешательством и оказывает влияние на весь организм. Подобную операцию проводят при раке желудка, при развитии осложнений язвенной болезни, которые нельзя устранить более щадящими способами. В результате этой манипуляции ДПК и часть тонкого кишечника перестают активно участвовать в акте пищеварения. Из-за этого развивается синдром приводящей петли.
Факторами, влияющими на появление данного осложнения, служат следующие нарушения:
- Механическая причина. Под ней подразумевается попадание пищевых масс в просвет «выключенной» петли. Также там скапливается желчь, которая тоже задерживает процесс переваривания.
- Потеря мышечного тонуса в «выключенном» отделе. Эта причина часто вызывает хронический синдром приводящей петли после резекции.
- Спазм анастомоза – места соединения культи желудка и тонкой кишки. Также мышцы могут сокращаться и в области отводящей петли.
- Язвенный дефект по ходу анастомоза. Приводит к механической причине появления синдрома приводящей петли. Может развиваться как первично (после операции), так и вторично.
- Перегиб приводящей петли. Обычно развивается вторично.
Синдром приводящей петли: патогенез заболевания
Механизм развития синдрома приводящей петли состоит из нескольких звеньев. В первую очередь происходит нарушение привычных для организма анатомических и функциональных взаимодействий. В результате «искусственной» перестройки пищеварительной системы изменяется процесс эвакуации еды. Пища, попавшая в «выключенную» кишечную петлю, не может пройти дальше. Поэтому возникает ее обратный заброс – рефлюкс. Помимо этого, в патогенезе присутствует воспалительный процесс. Он возникает из-за застоя пищеварительных масс и гипотонии ДПК. Результатом является вторичный кишечный дисбактериоз. Впоследствии он приводит к воспалению органов ЖКТ: холециститу, панкреатиту, эзофагиту.
Клиническая картина при синдроме приводящей петли
Основными проявлениями данного осложнения являются боль и рвота. Неприятные ощущения в животе могут появиться сразу после операции или с течением времени. В первом случае имеет место первичный, острый синдром приводящей петли. Он характеризуется болями схваткообразного и распирающего характера в области правого подреберья и в эпигастрии. При хроническом синдроме приводящей петли клиническая картина выражена не так сильно. Боли имеют место в основном после еды, чаще – при приеме жирной пищи. Независимо от времени возникновения осложнения (острый или хронический период) заболевание проявляется рвотой. Она появляется после нарастания болевых ощущений в животе, обычно следующих за приемом пищи. Из-за частой рвоты возможно выделение до 500 мл желчи в сутки. Следствием этого является прогрессирующее истощение организма. Больные быстро теряют массу тела, испытывают общую слабость.
Синдром приводящей петли: диагностика патологии
Диагностика заболевания начинается со сбора анамнеза (перенесенная резекция желудка) и осмотра больного. В первую очередь необходимо узнать о характере болевых ощущений и частоте рвоты, ее связи с приемами еды. При осмотре следует обратить внимание на асимметрию живота: правый отдел выпирает. Этот симптом проходит после рвоты, так как содержимое петли выходит наружу. Еще одним признаком является желтушность склер и кожного покрова.
Помимо оценки клинических данных, выполняется лабораторная и инструментальная диагностика. Изменения могут быть в ОАК (В-12 дефицитная анемия), мазке крови, копрограмме (появление лейкоцитов, непереваренных жиров). При рентгенологическом излучении отмечается симптом ниши в области приводящей петли, гипермоторная дискинезия. Контрастное вещество заполняет приводящую петлю. Также проводится эндоскопическое обследование. При хроническом синдроме приводящей петли часто отмечаются воспалительные изменения в желчном пузыре и протоках. В некоторых случаях развивается панкреатит. При этом воспалению подвергается и поджелудочная железа. При посеве содержимого кишечника отмечаются бактериальная флора, нарушенное соотношение панкреатических ферментов. Степень тяжести заболевания определяется истощением организма, величиной потери желчи, состоянием пациента.
В чем опасность синдрома приводящей петли: осложнения
Следует помнить, что синдром приводящей петли является опасным осложнением резекции желудка. В результате постоянной потери желчи может произойти сильное истощение организма. Пища, попадающая в организм, не может нормально перевариваться (из-за «выключения» ДПК и части тонкой кишки), и полезные вещества не усваиваются. В результате развития кишечного дисбактериоза органы ЖКТ подвергаются воспалительным процессам. При развитии рефлюкс-эзофагита к перечисленным симптомам добавляются боли за грудиной, чувство «кома в горле». Холецистит сопровождается появлением горечи во рту, тошнотой. Если присоединяется воспаление поджелудочной железы, боли могут усиливаться, иметь опоясывающий характер. При длительно текущем панкреатите возможно развитие сахарного диабета. К осложнениям острого синдрома приводящей петли относятся перитонит и кишечная непроходимость. Эти заболевания требует немедленной хирургической помощи.
Лечение синдрома приводящей петли
Выбор метода лечения зависит от состояния больного, данных лабораторных и инструментальных исследований. Важно знать, какую степень тяжести имеет синдром приводящей петли. Лечение может быть консервативным и оперативным. При легкой степени назначают специальную диету, противовоспалительные и антибактериальные препараты (медикаменты «Цефриаксон», «Ципролет»). В некоторых случаях требуются повторные промывания желудка. При средней и тяжелой степени необходимо оперативное лечение. Оно должно быть направлено на устранение застоя пищи. Чаще всего производят реконструкцию анастомоза. При перегибах приводящей петли ей придают правильное положение и подшивают к брюшине. Объем и вид оперативного лечения может быть различным и зависит от причины осложнения.
Профилактика синдрома приводящей петли
В настоящее время операцию по Бильроту-2 стараются заменить другими хирургическими манипуляциями. Это делается с целью сохранения физиологии пищеварительного тракта. Если операция по Бильроту-2 все же была произведена, необходимо выполнять все профилактические меры, назначенные врачом. В первую очередь к ним относится диета. После резекции нельзя употреблять жирную и тяжелую пищу. Принимать еду нужно 6-7 раз в день малыми порциями и в полужидком состоянии (каши, супы).
Источник
