Синдром позиционного сдавления правой верхней конечности
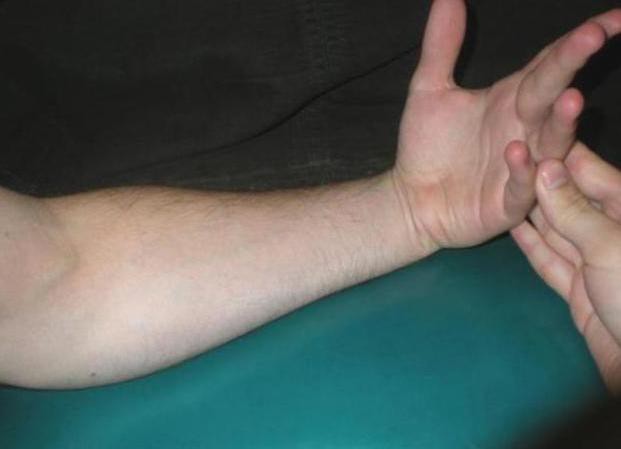
Синдром позиционного сдавления – травма, связанная с продолжительным сдавливанием конечности тяжелым весом. Такие травмы встречаются достаточно часто в результате аварий, при землетрясениях, а также обвалах зданий. Названный синдром связан со сложнейшими травмами, лечение которых достаточно длительное и трудоемкое.
Причины синдрома
Помимо аварийных ситуаций, синдром позиционного сдавления можно получить в результате продолжительного пребывания в неудобной позе, когда конечности сдавливаются весом собственного тела. В результате этого может наступить некроз тканей с выделением токсинов. Это может произойти, если человек на протяжении длительного времени находится в бессознательном состоянии или в статическом положении (более 12 часов).

Результат проведения лечения во многом будет зависеть от того, насколько долго человек находился в описанном положении, от правильности проведения диагностики и назначенных методов лечения. Если же диагноз был поставлен неправильно или человек получил неполное лечение, а также не была оказана первая помощь, то прогноз неутешительный, так как у больных, как правило, наблюдаются необратимые трофические и неврологические последствия.
Основные виды
Синдром позиционного сдавления классифицируется сразу по нескольким критериям:
- виду компрессии;
- локализации;
- повреждению других органов;
- наличию осложнений;
- степени тяжести.
По степени тяжести этот синдром подразделяется на легкую, среднюю и тяжелую:
- Легкая степень характеризуется тем, что площадь повреждения и его глубина небольшие. Общие проявления интоксикации незначительные, также наблюдаются небольшие расстройства почек, которые быстро восстанавливаются. Моча на протяжении некоторого времени имеет красно-бурый оттенок. Все показатели нормализуются после 5-7 дней интенсивного лечения в стационаре.
- Средняя степень характеризуется наличием более обширных повреждений. Интоксикация при этом умеренно выраженная. Анализ крови показывает повышение уровня остаточного азота и мочевины. При несвоевременном оказании первой помощи, на этом этапе может наблюдаться возникновение серьезных осложнений и развитие инфекции.
- Третья степень характеризуется значительным поражением нескольких зон, а сильная интоксикация может привести даже к летальному исходу.

Что происходит в организме при продолжительном сдавлении
При передавливании определенной части тела происходит нарушение кровоснабжения тканей ниже этой области. Зачастую страдают конечности. Ткани сильно повреждаются, наблюдается кислородное голодание, затекшая нога или рука теряет свою чувствительность и постепенно начинается некроз с выделением множества токсических веществ.
Зачастую еще в момент травмирования происходит сильное разрушение мышечной ткани, возможны переломы костей, повреждение сосудистой системы, в результате чего происходит кровотечение. Также человек ощущает сильную боль, в результате чего может возникнуть даже травматический шок.
Симптомы синдрома
Симптомы синдрома позиционного сдавления напрямую зависят от времени сдавливания и от объема пострадавших тканей. Например, при сдавливании области предплечья на протяжении 2-3-х часов, острой почечной недостаточности наблюдаться не будет, хотя может отмечаться снижение выработки мочи. Нет также и проявлений интоксикации. Такие больные очень быстро выздоравливают без каких-либо последствий.

На этой стадии наблюдается бледность, сильная слабость, тахикардия. Наиболее опасным в таком случае будет извлечение пострадавшего человека из-под обломков, так как при нормализации кровообращения, происходит интенсивная выработка калия, что может спровоцировать остановку сердца. Для первоначального периода характерны такие признаки как:
- затекшая нога или рука не функционирует;
- кожные покровы бледные и холодные;
- имеются пузырьки;
- пульс практически отсутствует.
Помимо этого, часто диагностируются и переломы костей.
Длительное сдавление, продолжающееся до 6 часов приводит к возникновению нарушений средней тяжести. В таком случае отмечаются яркие проявления интоксикации и нарушение почечных функций на протяжении недели. Прогноз болезни во многом зависит от периода оказания первой помощи и своевременности и качества проведения последующей терапии.
При более чем 6-часовом сдавлении происходит тяжелое отравление токсическими веществами, а почки выключаются полностью. Без проведения мощной интенсивной терапии и гемодиализа человек умирает.
Проведение диагностики
Определить наличие проблемы можно сразу же на месте происшествия. Если у пострадавшего наблюдается болевой шок, то он может быть в бессознательном состоянии. Объективные данные позволяют поставить диагноз с достаточно большой вероятностью.

При проведении лабораторных исследований можно получить всю требуемую информацию относительно сгущения крови, электролитных нарушениях, повышения уровня глюкозы, мочевины, билирубина. Биохимический анализ крови поможет определить снижение концентрации белка.
При проведении первоначальных исследований, в моче могут отсутствовать изменения, однако постепенно она начинает приобретать несколько буроватый окрас, а также наблюдается повышение плотности, а в ней появляется белок. При микроскопическом исследовании, определяются лейкоциты, эритроциты и цилиндры.
Первая помощь
Первая помощь при синдроме сдавления зависит во многом от того, кто ее оказывает, а также доступности требуемых мероприятий, наличия квалифицированного медицинского персонала. Профессиональные доктора и спасатели своими действиями улучшают прогноз для больного.
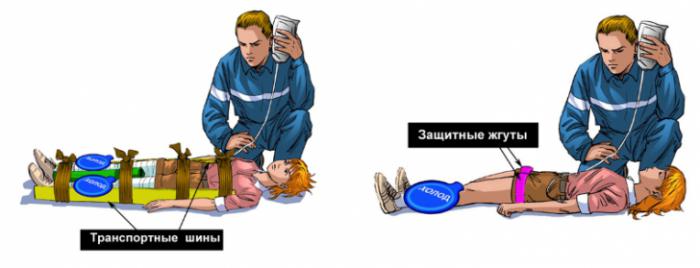
Прежде всего, пострадавший должен быть доставлен в безопасное место. Выявленные при поверхностном осмотре ссадины и раны нужно обработать и наложить на них специальные асептические повязки. При наличии кровотечения нужно принять меры для его остановке, на переломы наложить иммобилизирующие шины или другие подручные средства. Если на этом этапе невозможно обеспечить введение внутривенной инфузии, то больного нужно обеспечить обильным питьем.
Жгут нужно наложить на пострадавшую конечность еще до момента высвобождения человека из-под завалов, чтобы предотвратить активное высвобождение калия. Затем вводится обезболивающее средство и больного нужно доставить в больницу для проведения дальнейшего лечения.
К какому доктору обратиться
При подозрении на наличие синдрома длительного сдавления, нужно сразу же обратиться за консультацией к травматологу. Дополнительно может понадобиться обследование у нефролога, кардиолога, дерматолога и невропатолога. Так как патология приводит к различным осложнениям, то больному нужно провести комплексную диагностику.
Проведение лечения
Лечение должно быть комплексным, и особенность его зависит от продолжительности протекания болезни. Обязательно проводится вливание замороженной плазмы, а также детоксикационных средств. В период острой почечной недостаточности проводится ежедневный гемодиализ. Также показано соблюдение специальной диеты с ограничением питьевого режима и исключения из привычного рациона фруктов. Обязательно нужно соблюдать меры профилактики возникновения гнойных осложнений и сепсиса.
У больных возможны осложнения со стороны многих внутренних органов и систем, развитие необратимой ишемии конечностей, гнойно-септические осложнения, тромбоэмболия. Но основным осложнением считается острая почечная недостаточность. Именно она зачастую приводит к смерти пациента.
Источник
Всем знакомо чувство: пробуждение ночью с полностью онемевшей рукой. Возникает тревога и паника. А что, если рука онемела навсегда? Волноваться не стоит, конечность скоро «отойдет». Произошла легкая степень позиционного сдавления. Однако, так бывает не всегда. Рука была передавлена туловищем. В организме есть четкая система на уровне бессознательных рефлексов: если происходит сдавление тканей, нарушение кровотока, организм будит сам себя. Если это произошло не во сне, человек начинает энергично растирать конечность, восстанавливая кровоток.
Кстати, один из видов позиционного сдавления — пролежни. Человек часто в сознании, но не может поворачиваться из-за травмы (травм). Часто пролежни возникают на ягодицах, крестце, нижних конечностях, туловище.
Определение понятия
Синдром позиционного сдавления — разновидность синдрома длительного сдавления (раздавливания). Это более глобальное, обширное понятие.
При длительном раздавливании происходит сдавление части тела инородным предметом (дерево, плита, камень).
При позиционном сдавлении — часть тела придавливается своим собственным телом (рука, нога — туловищем). Позиционное сдавление бывает не только рук, ног, но и самого туловища, ягодиц, лица, плечевого пояса.
Чаще всего, позиционное сдавление возникает у лиц в состоянии глубокого алкогольного опьянения, граничащего с алкогольной комой. В данном случае, человек долгое время остается в неподвижном состоянии. Засыпать умудряются в самых неестественных, вычурных позах. Создаются все предпосылки для позиционного сдавления. Конечность или участок тела передавливается, но организм не реагирует из-за резкого торможения рефлексов алкоголем.
Глубокое опьянение — 3,5 промиле (3 бутылки, 1,5 л водки). Все, что больше, перерастает в алкогольную кому. В подавляющем большинстве случаев, алкогольная кома заканчивается смертью. То же самое относится к наркотической или коме от отравления угарным газом.
Что происходит в передавленной конечности
Возникает омертвение тканей. При длительном сдавлении инородным предметом, освобождение конечности влечет за собой быструю смерть из-за резкого вброса продуктов разложения мертвых тканей в кровь и развития острой почечной недостаточности из-за закупоривания почечных клубочков. При позиционном сдавлении все патологические процессы происходит гораздо медленнее.
Разделяют синдром длительного сдавления и позиционное сдавление. Но исход, если не лечить, один и тот же: острая почечная недостаточность и смерть. Отличаются и методы лечения: при раздавливании применяют наложение жгута на сдавленную конечность. (Потом она подлежит обязательной ампутации для спасения жизни). При позиционном сдавлении, конечности не ампутируют. Как правило, больные обращаются за помощью с большим опозданием, с развитой клинической картиной и ампутировать конечность попросту нецелесообразно.
Еще одно отличие. Как только конечность ампутирована, условий для возникновения осложнений от длительного сдавления — нет. Мертвые ткани удалены. Продукты распада не попадут в кровь. Исключения делаются очень редко. При позиционном сдавлении, продукты уже попали в кровь, нужно бороться с неизбежно развивающейся острой почечной недостаточностью.
Периоды
В клиническом течении синдрома позиционного сдавления выделяют 3 периода:
- Ранний период. Период местных изменений в мягких тканях (1−3 сутки).
- Промежуточный период или период острой почечной недостаточности и осложнений со стороны других органов и систем (от 5 до 25 суток).
- Поздний или восстановительный период, когда на первый план выходят инфекционные осложнения.
Симптомы
Очнувшись после глубокого опьянения, больной чувствует онемение в сдавленной конечности, возможно чувство распирания. Активное растирание пораженного участка тела, успеха не приносит. День-два-три больной не обращается за медпомощью. Когда конечность (или иной участок тела) окончательно теряет чувствительность, резко ограничиваются движения, нарастает отек, происходит отслойка кожи с образованием пузырьков (фликтен), больные обращаются к врачам.
В местах сдавления могут отмечаться гиперемированнные участки кожи, с багрово-синюшным оттенком. Обнаруживаются геморрагические высыпания, ссадины, гематомы. Пульсация артерий отсутствует, или резко ослаблена.
Изменения в мягких тканях уже в раннем периоде сопровождается тяжелой интоксикацией, которая усугубляется по мере увеличения изменений в сдавленных тканях.
Проявляется, вялостью, заторможенностью, сухостью во рту, недомоганием тошнотой, рвотой, повышением температуры тела до 38 градусов и выше.
Диагностика
Диагностика совсем не представляет трудностей: тщательный сбор анамнеза и яркая клиническая картина, позволяют поставить правильный диагноз сразу же.
Дифференциальную диагностику необходимо проводить только с укусом ядовитой змеи. Клинические картины абсолютно схожи (и там и там деревянистый отек, кровоизлияния, кровоподтеки, не встречаемый более ни при каких заболеваниях). Тщательный сбор анамнеза позволит не ошибиться в диагнозе.
Лечение
Выделяют консервативный и оперативный методы лечения.
Консервативное лечение:
- Массивная инфузионная терапия (физраствор, глюкоза) до 3−4 литров в день;
- Введение диуретиков (фуросемид);
- Средства, улучшающие реологию крови (текучесть) и сосудорасширяющие препараты: платифиллин, мексидол, циннаризин, трентал, папаверин;
- Витамины группы В (восстанавливают миелиновую оболочку нервных стволов) и С (улучшает состояние сосудистой стенки, уменьшает ее проницаемость);
- Наложение гипса для покоя конечности;
- В случае нарастания острой почечной недостаточности — гемосорбция и плазмаферез (очищение крови через специальные фильтры или лазером);
- Лечение сопутствующей патологии (инфекционных осложнений, пневмонии);
Оперативное лечение:
- Послабляющие продольные разрезы на конечности (необходимо разрезать фасции и мышцы, чтобы из-за отека окончательно не нарушился кровоток);
- Некротомия, иссечение некроза на пораженной конечности (участке тела). Большие фликтены (пузырьки с жидкостью) вскрываются;
- Ампутация конечности, когда спасти ее невозможно;
Данное решение принимает всегда консилиум (минимум три-четыре врача), так как ампутация конечности во имя спасения жизни, приведет к инвалидизации больного.
Спасибо за ознакомление со статьей. Мы рассмотрели вопрос о позиционном сдавлении. Мы выяснили причины, симптомы, диагностику и лечение. Надеемся, статья помогла разобраться в таком понятии, как позиционное сдавление. Помимо данной статьи, на сайте представлено множество другого интересного и качественного материала. Постоянно добавляются свежие статьи. Будем рады новой встрече.
Источник
Синдром позиционного сдавления представляет собой разновидность СДР. Основным его отличием является отсутствие первоначального повреждения мягких тканей тяжелым и раздавливающим насилием. Позиционное сдавление возникает при бессознательном состоянии пострадавшего и связано с неудобной позой, при которой конечности или придавливаются телом, или перегибаются через твердый предмет, или свисают под влиянием собственной тяжести. Глубокое алкогольное опьянение или бессознательное состояние, вызванное другими причинами, вынуждает иногда находиться в неудобной позе в течение 10—12 ч. В результате в конечностях наступают тяжелейшие ишемические нарушения, приводящие к некрозу тканей и токсическим явлениям вследствие всасывания продуктов их аутолиза.
В состоянии алкогольного опьянения водитель грузового автомобиля проспал в кабине в неудобной позе 10 ч, в результате чего развились тяжелые нарушения в правой голени. Произведена ампутация голени. По той же причине другой больной проспал на корточках 8 ч. В итоге развились тяжелейшие ишемические расстройства в нижних конечностях. Женщина 55 лет, страдавшая алкоголизмом, проспала 12 ч на коротком сундуке со свесившимися обеими голенями. В результате — тяжелые расстройства. Погибла на 4-й день.
Исход патологического процесса зависит от продолжительности сдавления, ранней правильной диагностики и рационального лечения. Погибали больные, у которых диагноз при жизни вообще не был поставлен или был распознан с большим опозданием. Нередко у больных после позиционного сдавления остаются необратимые неврологические расстройства.
Клиническая картина. Проснувшись и придя в себя, больные отмечают значительные боли и резкое нарушение функций пострадавшей конечности. Слабость, головная боль отягощают общее состояние. Местные расстройства выражаются в бледности и похолодании больной конечности, снижении чувствительности кожи, резком ограничении функций, вялости, ослаблении или полном отсутствии пульсации артерий. Температура тела нормальная или незначительно повышена, артериальное давление не изменено.
Если больной поступил спустя несколько часов от начала заболевания, то на конечности появляется нарастающий отек, кожа становится багровой. В правильном распознавании страдания огромную роль играет анамнез. Между тем больные неохотно сообщают о сильном опьянении, говорят о травме или о неизвестной причине. Чаще всего врачи ставят диагноз «тромбофлебит», а в отдельных запущенных случаях — «анаэробная инфекция», в связи с чем делают широкие разрезы. Нарастающий отек деревянистого характера, выраженные сосудисто-нервные расстройства усугубляются тяжелыми нарушениями функций почек. Суточное количество мочи резко уменьшается вплоть до развития анурии.
Принципы лечения. Основные лечебные мероприятия при позиционном сдавлении должны быть направлены на нормализацию функционирования сердечно-сосудистой системы и почек. Показано введение анальгетиков, антигистаминных препаратов, осмодиуретиков. Для профилактики отеков конечность туго бинтуют эластичным бинтом и охлаждают. При тяжелых отеках показана фасциотомия с небольшим разрезом кожи. Вливание жидкостей контролируют по выделительной функции почек. При тяжелом течении процесса применяют гемосорбцию и гемодиализ с помощью аппарата «искусственная почка» в специализированных отделениях.
Травматология и ортопедия. Н. В. Корнилов
Опубликовал Константин Моканов
Источник
Синдром позиционного сдавления (СПС) представляет собой разновидность СДС. Основным его отличием является отсутствие первоначального повреждения мягких тканей тяжёлым раздавливающим насилием. Позицинное сдавление возникает при бессознательном состоянии пострадавшего и связано с неудобной позой, при которой конечности или придавливаются телом, или прегибаются через твёрдый предмет, или свисают под влиянием собственной тяжести.
Глубокое алкогольное опьянение или бессознательное состояние, вызванное другими причинами, вынуждают иногда находиться в неудобной позе в течение 10-12 часов. В результате в конечностях наступают тяжелейшие нейро-ишемические нарушения, приводящие к некрозу тканей и токсическим явлениям вследствие всасывания продуктов аутолиза.
Исход патологического процесса зависит от продолжительности сдавления, ранней правильной диагностики и рационального лечения. Погибали больные, у которых диагноз при жизни вообще не был поставлен или распознан с большим опозданием. Нередко у больных после позиционного сдавления остаются необратимые неврологические расстройства.
Клиническая картина. Проснувшись и придя в себя, больные отмечают значительные боли и резкое нарушение функций пострадавшей конечности. Слабость, головная боль отягощают общее состояние. Местные расстройства выражаются в бледности и похолодании больной конечности, снижении чувствительности кожи, резком ограничении функции, вялости, ослаблении или полном отсутствии пульсации артерий. Температура тела нормальная или незначительно повышена, артериальное давление неизменено.
Если больной поступил спустя несколько часов от начала заболевания, то на конечностях появляется нарастающий отёк, кожный покров принимает багровую окраску. В правильном распознавании страдания огромную роль играет анамнез. Между тем больные неохотно сообщают о сильном опьянении, говорят о травме или неизвестной причине. Чаще всего врачи ставят диагноз тромбофлебита, а в отдельных запущенных случаях – анаэробной инфекции, в связи с чем делают широкие разрезы.
Нарастающий деревянистого характера отёк, выраженные сосудисто-нервные расстройства усугубляются тяжёлыми изменениями функции почек. Суточное количество мочи резко уменьшается вплоть до развития анурии. [7]
ЛЕЧЕНИЕ
В первом периоде развития СДС неспецифическая противошоковая терапия, адекватная состоянию гемодинамики больного, значительно улучшает его жизненный прогноз.
Комплексная терапия должна включать следующие мероприятия:
— коррекция гемодинамических нарушений;
— купирование дыхательной недостаточности;
— дезинтоксикация;
— устранение острой почечной недостаточности;
— профилактика и лечение ДВС-синдрома;
— повышение общей и специфической иммунной сопротивляемости организма;
— стимуляция регенераторных процессов.
Алгоритм мероприятий первой помощи при синдроме длительного сдавления:
1. Наложение жгута проксимальнее места сдавления.
2. Тугое бинтование конечности.
3. Охлаждение зоны повреждения.
4. Иммобилизация конечности.
5. Обезболивание.
6. Противошоковые мероприятия (в/в инфузии, гормоны, адреналин).
Мероприятия по ликвидации гемодинамических нарушений во многом напоминают лечение травматического шока. Устранение болевого фактора и стресса как основного звена нейрорефлекторной патогенетической цепи должно начаться уже в компрессионном периоде краш-синдрома. Для этого применяют инъекции нейролептиков (дроперидол 0,1-0,2 мг/кг) или таблетированные транквилизаторы (седуксен, хлозепид, диазепам и др.). После декомпрессии применяют наркотические и ненаркотические анальгетики: при необходимости – общее обезболивание.
Локально проводят следующие мероприятия.
Жгут накладывается проксимальнее места травмы до освобождения конечности от сдавления, затем туго бинтуют и охлаждают зону повреждения. После этого снимают жгут и производят соответствующую транспортную иммобилизацию. Такой порядок процедур направлен как на купирование боли, так и на снижение общей интоксикации организма. Если прогноз сохранения конечности неблагоприятный, а общее состояние больного не позволяет немедленно произвести ампутацию, то обеспечивают турникетно-холодовую изоляцию травмированного участка путём прошивания его магистральных сосудов и обкладывания льдом. Если показания к ампутации очевидны и у врача имеется соответствующее оборудование, то операцию следует проводить как можно быстрее.
Неотложная врачебная помощь должна включать паранефральную новокаиновую блокаду по А. В. Вишневскому, футлярную новокаиновую блокаду повреждённой конечности. Производят новокаиновую блокаду (200-400 мл теплого 0.25% раствора) проксимальнее наложенного жгута, после чего жгут медленно снимают. Если жгут не был наложен, блокаду выполняют проксимальнее уровня сдавления. Полезнее в раствор новокаина ввести антибиотики широкого спектра действия, вводят столбнячный анатоксин.
Параллельно с этими мероприятиями начинают инфузионно-трансфузионную терапию. Переливают внутривенно плазмозаменители (реополиглюкин, полиглюкин, желатиноль, гемодез, альбумин и др.)
По возможности раньше начинают переливание свежезамороженной плазмы (1000-1500 мл/сут) с гепарином по 2500 ЕД 4 раза под кожу живота для борьбы с ДВС-синдромом и плазморрагией. .
Борьба с ацидозом — введение 3-5% раствора бикарбоната натрия в количестве 300-500 мл. назначают большие дозы (15-25 г в день) цитрата натрия, обладающего способностью ощелачивать мочу, что препятствует образование миоглобиновых осадков. Показано также питье больших количеств щелочных растворов, применение высоких клизм с бикарбонатом натрия.
Используются также сердечные средства и антигистаминные препараты, препараты для восстановления кислотно-основного равновесия и водно-электролитного баланса. Средне-суточный объём трансфузии при СДС составляет 5 литров.
Если на фоне переливания указанных препаратов улучшение показателей гемодинамики не наступает, назначают стероидные гормоны. Пострадавшему вводят преднизолон из расчёта 1-3 мг на 1 кг массы тела одномоментно с последующим добавлением каждые 4-6 часов половинной дозы.
Для устранения дыхательной недостаточности восстанавливают проходимость дыхательных путей, применяют увлажнённый кислород, санируют трахеобронхиальное дерево. Дыхательные аналептики используют только при сохранённом дыхании.
В комплекс мер по снятию интоксикации, помимо указанных локальных и инфузионно-трансфузионных процедур входят методы активной детоксикации.
Выбор метода активной детоксикации в раннем декомпрессионном периоде при СДС принципиально должен решаться следующим образом:
· У пострадавших с умеренными проявлениями эндогенной интоксикации на фоне раннего посткомпрессионного синдрома без признаков почечно-печеночной недостаточности можно ограничиться гемодилюцией, быстрым буферированием внутренней среды и стимуляцией диуреза.
· У пациентов с СДС средней степени тяжести и явными клинико-лабораторными признаками эндогенной интоксикации, но с сохранением мочевыделительной функции почек, методом эфферентной терапии первого выбора считается лечебный плазмаферез. Учитывая высокую молекулярную массу миоглобина и его практическую недиализируемость через полупроницаемые мембраны именно плазмаферез можно считать одним из основных вариантов задачи выведения миоглобина из циркулирующей крови, хотя признается и роль гемосорбции.
· У пострадавших с клинической картиной почечной недостаточности, как одного из составляющих полиорганной недостаточности, в настоящее время методом первого выбора считается гемофильтрация.
· При отсутствии возможности проведения гемофильтрации и гемодиафильтрации (показанной при значительной дизэлектремии и метаболических нарушениях КОС) в раннем декомпрессионном периоде приходиться использовать альтернативные решения. К ним следует отнести метод ультрафильтрации с последующей гемосорбцией или плазмаферезом либо детоксикационный плазмаферез с плазмосорбцией и последующими гемодиализами, иногда в сочетании с гемосорбцией.
Ежедневно проводимый плазмаферез и гипербарическая оксигенация позволяют избежать ампутации даже в тех случаях, когда больные находились под обломками 5-7 сут. Начиная со второго периода интоксикацинного этапа, острая почечная недостаточность становится ведущим симптомом в клинической картине травматического токсикоза. Все указанные выше мероприятия направлены на устранение ОПН и её последствий. Остаётся добавить лишь ряд специфических для терапии ОПН процедур. На фоне описанной инфузионно-трансфузионной терапии в/в вводят 10% раствор маннитола из расчета 1 г на 1 кг массы тела больного. Через 2 ч после этого часовой диурез должен составлять около 50 мл. Если этого не происходит, то производят повторное введение маннитола в той же дозе и вновь ждут 2 часа. Отсутствие реакции на эти мероприятия со стороны почек является показанием к проведению гемодиализа. В случае успеха при применении маннитола его следует многократно вводить под контролем диуреза. Для проведения форсированного диуреза возможно также использование фуросемида.
В последнее время в терапии ОПН используют простагландин Е2 (простенон). После постановки диагноза СДС рекомендуют вводить в/в 1,0 мл. 0,1-0,5% р-ра простенона в 300 мл изотонического раствора хлорида натрия. Продолжают в течение 3-5 дней.
С началом полиурической стадии острой почечной недостаточности (этап реконвалесценции СДС) специфическую терапию прекращают.
С целью повышения иммунной сопротивляемости организма больным назначают гипериммунную плазму, гамма-глобулин направленного действия, лизоцим и другие препараты. Для профилактики инфекции назначают антибиотики широкого спектра действия, проводят энтеросорбцию.
В период реконвалесценции для устранения травматического неврита применяют ненаркотические анальгетики, прозерин, галантамин, рефлексотерапию, инъекции витаминов группы В, лечебный массаж, ЛФК, УВЧ-терапию.
Сложным остаётся вопрос о выборе адекватной хирургической тактики при лечении локальных проявлений СДС. Авторы считают, что крайне тяжёлая форма СДС и компрессия более 24 ч являются абсолютными показаниями к ампутации. В условиях дефицита средств экстракорпорального очищения крови показанием к ампутации можно считать тяжёлую и крайне тяжёлую формы СДС.
Методом хирургической декомпрессии мягких тканей в посткомпрессинном периоде травматического токсикоза является фасциотомия. В настоящее время целесообразность применения этого метода оспаривается. Фасциотомия открывает дополнительные ворота раневой инфекции, которая в условиях ослабленного организма может вызвать тяжёлые осложнения в течении СДС. Поэтому некоторые авторы рекомендуют не выполнять фасциотомию при возможности проведения полноценного активного очищения крови и локального охлаждения конечностей льдом. Если такие условия не выполнимы на этапе квалифицированной медицинской помощи и невозможно быстро транспортировать больного в специализированный госпиталь, то фасциотомию производить следует.
Показания к фасциотомии:
— выраженный подфасциальный отёк,
— прогрессирующее нарушение лимфо- и кровообращения,
— ишемическая контрактура мышц (ограниченная),
— гнойная анаэробная инфекция.
Первичная хирургическая обработка ран пострадавшего производится на этапе квалифицированной медицинской помощи в очаге катастрофы. Производятся оперативные вмешательства: вскрытие флегмон, затеков, удаление некротических участков мышц. Следует помнить, что наложение глухих первичных швов на рану строго противопоказано. В дальнейшем применяются физиотерапевтические процедуры и лечебная физкультура.
Течение СДС может осложняться наличием у больного переломов костей и обширными ранами повреждённого сегмента. В лечении переломов в настоящее время методом выбора является применение компрессионно-дистракционных аппаратов (Илизарова, Волкова-Оганесяна и др.). В некоторых случаях при СДС допускается репозиция отломков методом скелетного вытяжения. Наложение гипсовых повязок при СДС противопоказано в связи с наличием у них выраженного компрессирующего эффекта. [1]
ЗАКЛЮЧЕНИЕ
Синдром длительного сдавления занимает особое место среди многочисленных форм закрытых повреждений в связи со сложностью и многообразием механизмов, лежащих в основе его патогенеза и определяющих необычность клинического течения, которое проявляется в наличии «светлого» промежутка, скрывающего ранние признаки развития тяжелых функциональных и метаболических нарушений в жизненно важных органах и системах.
Список литературы:
1. Интенсивная терапия. Реанимация. Первая помощь: Учебное пособие / Под ред. В.Д. Малышева. — М.: Медицина.— 2000.
2. Кавалерский Г.М., Силин Л.Л., Гаркави А.В., Мусалатов Х.А. Травматология и ортопедия: Учебник для студентов высших учебных заведений/ Под ред. Г.М. Кавалерского. – М.: Издательский центр «Академия», 2005.
3. Корнилов Н. В., Грязнухин Э. Г. Травматологическая и ортопедическая помощь в поликлинике: Руководство для врачей. – СПб: Гиппократ, 2004.
4. Кричевский А. Л., Водянов А. М. и др. Компрессионная травма конечности. – М.: Рус. Панорама, 1995.
5. Мусалатов Х. А., Силин Л. Л., Бровкин С. В. и др. Медицинская помощь при катастрофах: Учебник. – М.: Медицина, 1994.
6. «Неотложная медицинская помощь», под ред. Дж. Э. Тинтиналли, Рл. Кроума, Э. Руиза, Перевод с английского д-ра мед. наук В.И. Кандрора, д. м. н. М.В. Неверовой, д-ра мед. наук А.В.Сучкова, к. м. н. А.В. Низового, Ю.Л. Амченкова; под ред. Д.м.н. В.Т. Ивашкина, Д.М.Н. П.Г. Брюсова; Москва «Медицина», 2001.
7. Нечаев Э. А., Савицкий Г. Г. Диагностика и патогенетическое лечение синдрома длительного сдавления. – М.: Военное издательство, 1992.
8. Соколов В.А. Множественные и сочетанные травмы. М. : ГЭОТАР Медиа, 2006.
9. Шапошникова Ю. Г. Травматология и ортопедия/ Руководство для врачей. В 3 томах. Т.1 – М.: Медицина, 1997.
Читайте также:
Рекомендуемые страницы:
©2015-2020 poisk-ru.ru
Все права принадлежать их авторам. Данный сайт не претендует на авторства, а предоставляет бесплатное использование.
Дата создания страницы: 2017-07-02
Нарушение авторских прав и Нарушение персональных данных
Источник
