Синдром портальной гипертензии у детей

- 15 Сентября, 2018
- Гастроэнтерология
- Ольга Симченко
Портальная гипертензия у детей диагностируется достаточно редко. Проявляется это заболевание преимущественно у людей преклонного возраста, ввиду сильной изношенности сердечно-сосудистой системы. У ребенка это заболевание может начаться в результате физического нарушения в строении одного или нескольких органов.
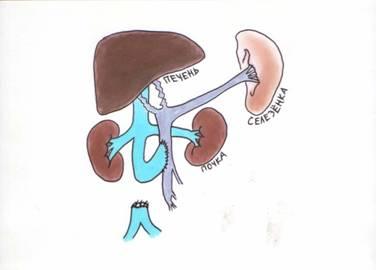
Это заболевание представляет собой повышенное давление в области воротной вены или одного из ее ответвлений. Кроме того, этот сосуд проходит через всю верхнюю часть туловища, связывая между собой внутренние органы. Любое колебание давления в этой области отрицательно сказывается на функционировании всего организма.
Что собой представляет заболевание
Синдром портальной гипертензии у детей представляет собой повышение давления внутри воротной вены, которое наблюдается в результате застоя крови. Это заболевание встречается у детей достаточно редко, точно так же, как и другие болезни печени. Зачастую образуется нарушение из-за обструкции портальной вены.
Кроме того, сужение прохода внутри вены может произойти из-за механического повреждения. Это заболевание практически всегда встречается у детей, страдающих от цирроза печени. Постоянное напряжение и стимулирует повышение давления в других кровеносных сосудах, в результате чего образуются новые вены. Зачастую они сильно кровоточат.
Основные виды заболевания
Портальная гипертензия у детей может быть нескольких видов, все зависит от области протекания нарушений и повреждений. В частности выделяют такие виды, как:
- внепеченочная;
- внутрипеченочная;
- постпеченочная;
- смешанная.

Установить совершенно точный тип заболевания может только квалифицированный доктор после проведения биопсии печени или проверки сердечно-сосудистой системы путем введения контрастного вещества. Очень редко встречается внепеченочная портальная гипертензия у детей, которая протекает достаточно остро и провоцирует возникновение различных осложнений. По своей клинической картине развития болезнь классифицируется на такие стадии, как:
- доклиническая;
- компенсированная;
- выраженная;
- осложненная.
При продолжительном протекании заболевания существует высокий риск стремительного прогрессирования нарушений, именно поэтому без квалифицированной медицинской помощи просто не обойтись. А внутрипеченочная портальная гипертензия у детей может привести к летальному исходу, так как есть острая необходимость в трансплантации органа, однако с такими операциями возникают большие сложности.
Какие существуют предрасполагающие факторы
Патогенез портальной гипертензии при различных типах этого заболевания также значительно различается. Зачастую нарушения возникают по причине происходящих деструктивных изменений в области печени, в результате чего нарушается нормальное кровообращение. Спровоцировать возникновение заболевания могут различные факторы, в частности, выделяют такие причины внепеченочной портальной гипертензии, как:
- тромбоз в области селезенки;
- сужение воротной вены;
- новообразования в области пищевода;
- саркаидоз;
- хроническая форма туберкулеза;
- поликистоз, затрагивающий печень;
- цирроз печени;
- гепатит;
- сердечная недостаточность.
В последнее время достаточно часто это заболевание возникает вследствие нарушения строения воротной вены. Определить точные основополагающие причины портальной гипертензии у детей невозможно, однако доктора считают, что к этому приводит значительное ухудшение экологической обстановки и неправильный образ жизни ребенка.
Симптомы заболевания
На первоначальной стадии протекания заболевания никаких характерных признаков не наблюдается, симптомы внепеченочной портальной гипертензии появляются, только когда нарушения достаточно опасные для ребенка.
Зачастую родители обращаются к доктору с жалобами на пропажу аппетита у ребенка, приступы рвоты, а также частый метеоризм. Дети жалуются на наличие болезненных ощущений в области печени, желудка.

Внепеченочная портальная гипертензия может дополняться сильными перепадами давления, образованием венозной сеточки на животе. Визуально это выглядит, как большие гематомы, которые время от времени могут исчезать. При проведении обследования у ребенка при протекании внепеченочной портальной гипертензии может отмечаться увеличение размера селезенки, грыжа пищевода.
Независимо от формы протекания заболевания, у ребенка отмечается сильная слабость, снижение умственной активности, ухудшение концентрации внимания.
Зачастую выявляют заболевание, когда требуется операция и патология сильно запущена. Кроме того, эта болезнь может спровоцировать возникновение кровотечения в области брюшины или пищевода, что может привести к воспалению брюшной области.
Проведение диагностики
Первым шагом к успешному излечению считается проведение комплексной диагностики. Портальная гипертензия у детей может иногда представлять определенные сложности в постановке правильного диагноза, так как заболевание зачастую протекает скрыто.

Изначально доктор изучает патогенез заболевания, так как он должен понимать, что именно могло спровоцировать нарушение. Затем проводит визуальный осмотр, при котором на заболевание могут указывать увеличенные вены на поверхности живота, накопление чрезмерного количества жидкости в брюшной полости, выпуклость под ребром с правой стороны. После проведения осмотра назначаются инструментальные и лабораторные диагностические мероприятия, в частности, такие как:
- анализы крови на вирусы и антитела;
- рентгенологическое исследование;
- ультразвуковое исследование;
- измерение уровня портального давления;
- эндоскопическое исследование.
В процессе постановки диагноза доктор должен исключить заболевания, которые также могут провоцировать увеличение печени и селезенки.
Особенность лечения
Лечение портальной гипертензии у детей, прежде всего, подразумевает под собой обнаружение и устранение основной причины, которая могла спровоцировать образование патологического процесса. Если заболевание возникло из-за вирусного поражения печени, то требуется продолжительный прием гепатопротекторов и противовирусных препаратов. Если дополнительно наблюдается сердечная недостаточность, то назначают адреноблокаторы.

При патологии строения воротной вены требуется ее шунтирование или удаление пораженной области. В любом случае к доктору нужно обратиться как можно раньше, чтобы заболевание не спровоцировало возникновения необратимых изменений.
Медикаментозная терапия
При протекании синдрома портальной гипертензии у детей очень важно своевременно провести комплексное лечение, которое подразумевает под собой устранение основного заболевания, спровоцировавшего нарушение. Лечение обязательно проходит в условиях стационара с последующим амбулаторным наблюдением. На первоначальной стадии протекания заболевания применяются консервативные методики терапии. В качестве медикаментозного лечения используются такие препараты, как:
- гормоны гипофиза;
- нитраты;
- бета-адреноблокаторы;
- синтетические аналоги соматостатина;
- диуретики;
- препараты лактулозы;
- антибактериальные средства.
Гормоны гипофиза способствуют снижению печеночного кровотока и давления в воротной вене за счет сужения сосудов брюшной полости. Диуретики помогают вывести излишки жидкости из организма. Препараты лактулозы способствуют устранению из кишечника токсинов.
Хирургическое вмешательство
Если имеются различного рода осложнения, а также имеет запущенную стадию портальная гипертензия у детей, операция сопряжена с определенными сложностями, связанными с небольшим диаметром сосудов. Именно поэтому хирургическое вмешательство показано детям старше 7 лет, когда диаметр сосудов становится не менее 8 мм, что требуется для полноценного функционирования пораженной области.
Детская хирургия при портальной гипертензии у детей имеет такие показания, как:
- варикозное расширение вен;
- спленомегалия;
- асцит.

Основным методом хирургического вмешательства считается портосистемное шунтирование, которое подразумевает под собой создание дополнительного пути кровотока, минуя печень. В особо сложных случаях показана трансплантация печени, если нет возможности восстановления ее функционирования другим способом.
Питание при гипертензии
Избавиться от неприятных проявлений заболевания и повысить результативность лечения может правильное питание. Оно подразумевает под собой, прежде всего, уменьшение потребления соли, так как она способствует задержанию жидкости в организме. Очень важно ограничить потребление животного белка, так как это позволит уменьшить скорость прогрессирования заболевания.
Рацион должен состоять исключительно из овощных супов, нежирного мяса и морепродуктов. Пить нужно побольше кефира, морсов, компотов. Категорически запрещено потреблять вредные продукты.
Прогноз на выздоровление
Прогноз на выздоровление во многом зависит от формы и стадии протекания заболевания. Если болезнь развивается вне области печени, то в таком случае есть высокие шансы на нормальную жизнь. Однако при внутрипеченочном протекании патологического процесса есть большой риск летального исхода. Пациенты умирают от желудочных кровотечений и отказа печени.
Стоит помнить, что полностью избавиться от заболевания невозможно, оно переходит в хроническую стадию и требует постоянного наблюдения у гастроэнтеролога, а также проведения поддерживающей терапии.
Возможные осложнения
Портальная гипертензия может иметь очень серьезные последствия для ребенка, так как из-за разрушения клеток крови наблюдаются такие нарушения, как:
- низкий уровень гемоглобина;
- пониженный уровень тромбоцитов;
- уменьшение белых кровяных клеток, защищающих организм от инфекций.

Кроме того, из-за изменений функционирования клеток печени происходит накопление токсинов. Они нарушают деятельность головного мозга. Может страдать функция почек, образовываться системные инфекции.
Проведение профилактики
Чтобы предотвратить возникновение заболевания, нужно своевременно проводить вакцинацию от гепатита, так как он считается одной из причин образования патологического процесса. Обязательно нужно правильно питаться, а также избегать всего, что может отрицательно сказаться на работе печени.
Источник
Портальная гипертензия у детей встречается достаточно редко. Диагностируют данный подтип гипертонии преимущественно у пожилых людей ввиду естественного износа сердечно-сосудистой системы. В более молодом возрасте она чаще всего развивается на фоне физиологического отклонения в строении одного из органов. Ведь портальная гипертензия – это завышенное давление в области воротной вены или одного из её ответвлений. А она ведь проходит через верхнюю часть тела и связывает между собой печень, почки, некоторые железы и пищеварительную систему (в частности, желудок). Может ли синдром портальной гипертензии у детей пройти сам по себе или обязательно потребуется лечение?

Основные причины портальной гипертензии у детей
Чаще всего портальная гипертензия сопровождается деструктивными процессами в печени, из-за чего в неё и нарушается нормальный кровоток. Спровоцировать эти процессы также может:
- тромбоз в области селезенки;
- врожденное сужение портальной (воротной) вены;
- появление опухолей в области пищевода, печени;
- саркоидоз;
- хронический туберкулез;
- поликистозная болезнь, затрагивающая печень;
- цирроз печени (может спровоцировать прием некоторых лекарственных средств);
- гепатит;
- сердечная недостаточность.
В последнее время врачи довольно часто диагностируют портальную гипертензию ввиду аномального строения воротной вены. К сожалению, установить первичную причину таких явлений невозможно, но врачи указывают и на ухудшение экологической обстановки, и игнорирование здорового образа жизни родителями малыша.
Классификация детской портальной гипертензии
У ребенка портальная гипертензия может быть нескольких типов, в зависимости от этиологии болезни:
- предпеченочная (нарушение кровотока до входа в печень);
- внутрипеченочная;
- постпеченочная;
- смешанная.
Установить точный тип гипертензии может только врач после проведения биопсии печени или проверки сердечно-сосудистой системы контрастным веществом.
По клинической картине заболевание классифицируют на 4 различные стадии:
- доклиническая;
- компенсированная;
- выраженная;
- осложненная.
При длительном течении болезни есть высокий риск прогрессирования болезни из одной стадии в другую, поэтому без врачебной помощи обойтись невозможно. А самое опасное во всем этом то, что осложнения при портальной гипертензии развиваются очень быстро. А внутрипеченочное нарушение кровотока может и вовсе привести к летальному исходу из острой необходимости в трансплантации органа. Но с подобными операциями в России и других странах СНГ до нынешних пор возникают многочисленные сложности ввиду неясности законодательных норм на этот счет.
Симптомы заболевания
Чаще всего в больницу родители обращаются с жалобами на резкое ухудшение аппетита у ребенка, частое вздутие живота, приступы рвоты. Сами дети могут жаловаться на боль в области пупка, печени или желудка без видимых признаков гастрита или язвы. Внепеченочная портальная гипертензия может дополняться резкими скачками давления, появлением «венозной сеточки» в области живота. Визуально они выглядят как большие гематомы, но время от времени могут и полностью исчезать. При обследовании же у пациента могут выявить увеличение объема селезенки, дефекты в строении желудочно-кишечного тракта, грыжи пищевода.
Стоит заметить, что болезнь на доклинической и компенсированной стадиях может протекать и бессимптомно. В этом и заключается сложность диагностики заболевания. Выявляют её уже на том этапе, когда необходимо оперативное вмешательство или когда разрушительные процессы в той же печени уже запущены. Худший вариант течения болезни – это возникновение кровотечения в брюшине или в области пищевода, что может спровоцировать и воспаление брюшной полости. Довольно часто это состояние даже врачи ошибочно диагностируют как острый аппендицит.
Лечение портальной гипертензии
Общий комплекс лечения детской портальной гипертензии подразумевает поиск и устранение первичной причины развития нарушенного кровотока воротной вены. Если это вирусное поражение печени, то, соответственно, потребуется длительный прием противовирусных препаратов и гепапротекторов. Если же сердечная недостаточность, то будет назначен прием адреноблокаторов. При физиологическом нарушении строения воротной вены потребуется либо её шунтирование, либо удаление поврежденного участка, но без операции обойтись не получится. В любом случае, за врачебной помощью следует обращаться как можно скорее, пока болезнь не привела к появлению необратимых изменений в работе органов. На ранних стадиях вполне возможно вылечиться и консервативной терапией, на поздних – почти со 100%-ой вероятностью потребуется хирургическое вмешательство.
Итого, портальная гипертензия хоть и является редким заболеванием среди детей, все равно у них встречается. Чаще всего – из-за патологий в строении печени или сердечно-сосудистой системы. Основа лечения – это выявление первопричины болезни, на что может потребоваться проведение нескольких обследований организма, биопсия печени. Но чем раньше причина будет установлена – тем более благоприятный прогноз будет к результатам терапии. Главное – своевременно отреагировать на появление первичных симптомов заболевания.
Источник
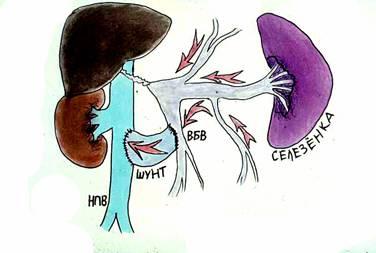
Среди
операций портосистемного шунтирования
одними из первых стали применяться
операции, соединяющие нижнюю полую вену
и воротную иди верхнебрыжеечную вену.
Наиболее часто выполняются
кавомезентериальный анастомоз и
мезокавальный Н-шунт (Рис.11, 12). Эти
операции относятся к так называемым
«тотальным» шунтам. Поскольку большой
объем сброса крови из воротной системы
приводит к практически полному прекращению
портальной перфузии печени.
Тем
не менее, в наших наблюдениях у 125 больных
с «тотальными» шунтами ПСЭ развилась
лишь в одном случае за 12 лет наблюдений.
Рисунок
11.
Кавамезентериальный анастомоз.
Рисунок
12. Портальная
гемодинамика при мезокавальном Н-шунте.
Более
физиологичные операции на спленоренальной
зоне. Создание различных сосудистых
анастомозов между селезеночной веной
с высоким давлением и левой почечной
веной с низким давлением позволяют
эффективно предотвращать кровотечения
из варикозных вен, и в то же время в
раннем послеоперационном периоде
поддерживать относительно высокое
давление в верхнебрыжеечной вене, что
в свою очередь обеспечивает некоторую
портальную перфузию печени. Операция
центрального спленоренального анастомоза
с удалением селезенки используется
крайне редко (Рис. 13).
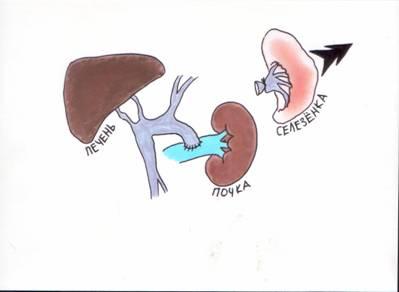
Рисунок
13.
Центральный спленоренальный шунт.
Наиболее
типичными являются операция спленоренального
анастомоза бок-в-бок (рис. 14) и дистального
спленоренального анастомоза («селективный»
шунт) (Рис.15). Надежность портосистемного
шунтирования в предотвращении кровотечений
при портальной гипертензии особенно
важна для детей из отдаленных районов,
с ограниченным уровнем медицинского
обеспечения.
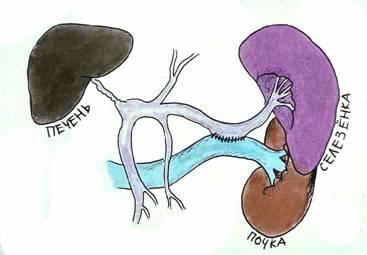
Рисунок
14.
Спленоренальный анастомоз бок-в-бок.
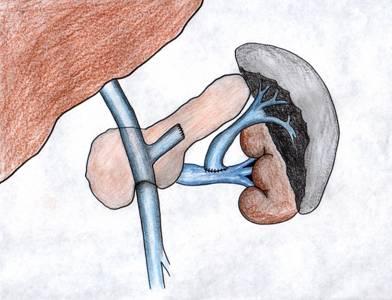
Рисунок
15.Дистальный
спленоренальный анастомоз.
В
нашей клинике выполнено более 450 операций
портосистемного шунтирования. Из них
280 – различные виды спленоренальных
анастомозов. Средний возраст оперированных
пациентов – 6,5 лет. Более 23% оперированы
в возрасте до 3 лет. Самому младшему
оперированному ребенку было 4 мес. В
настоящее время возраст ребенка не
является ограничивающим фактором. При
современном уровне развития увеличительной
техники и шовного материала можно
выполнять сосудистые операции при
диаметре сосудов менее 5 мм. За 12 лет
наблюдений мы отметили из 465 операций
лишь 18 случаев развития рецидивных
кровотечений вследствие тромбоза шунта
(3,8%), 5 больных погибло (1,3%) и выявлен лишь
один случай ПСЭ. Таким образом, уровень
интра – и постоперационной летальности,
ближайших послеоперационных осложнений
при современном развитии хирургии
портальной гипертензии минимален. Наши
исследования показывают, что операции
портосистемного шунтирования у детей
эффективно предотвращают кровотечения
из варикозных вен пищевода, не приводят
к нарушению функции печени и развитию
выраженной портосистемной энцефалопатии.
Оценить
результаты оперативного вмешательства
позволяют точные методы обследования
ребенка. При ФЭГДС отмечается исчезновение
или значительное уменьшение варикозных
вен пищевода. По данным УЗИ можно оценить
уменьшение размеров селезенки, кровоток
по шунту. Наиболее показательно
демонстрирует изменение портальной
гемодинамики после операции ангиографические
исследования. На слайде спленопортограмма
ребенка после дистального спленоренального
шунтирования. Хорошо контрастируется
сосудистый анастомоз, по которому
происходит сброс крови через левую
почечную вену в нижнюю полую вену (Рис.
16).
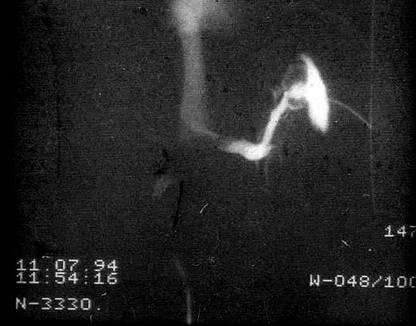
Рисунок
16.
Спленопортография Дистальный
спленоренальный шунт
Не
смотря на столь оптимистичны результаты,
безусловно, портосистемное шунтирование
не является радикальным методом лечения,
поскольку не устраняет основную причину
портальной гипертензии – блок кровотока
по воротной вене. Отдаленные наблюдения
показали, что качество жизни ребенка
после операции, к сожалению, нельзя
назвать идеальным. Тем не менее,
большинство наших больных, в целом,
чувствовали себя хорошо или
удовлетворительно. По прошествии 8-12
лет после операции обследованные
пациенты (чаще, уже взрослые люди) вели
активный образ жизни, учились в высших
учебных заведениях, работали, создавали
семьи. Таким образом, операции
портосистемного шунтирования, даже
выполненные в раннем возрасте, не
приводят к инвалидизации пациентов.
Между тем у 65% пациентов отмечается
гастропатия, у 12% язвенная болезнь
желудка или двенадцатиперстной кишки,
у 44% гипердинамический кардиальный
синдром, у 78% неспецифические неврологические
жалобы (головная боль, утомляемость,
эмоциональная лабильность, плохая
успеваемость). Поэтому поиск новых
методов лечения продолжался.
В
1998 году бельгийский хирург Ville
de
Goye
предложил новый способ лечения портальной
гипертензии – мезопортальный анастомоз
(или как он называется в иностранной
литературе – Rex-shunt).
Этот революционный способ радикальной
коррекции внепеченочной портальной
гипертензии основан на предположении
о том, что при тромбозе воротной вены
ее внутрипеченочные ветви, в первую
очередь левая, остаются незатронутыми
фибротическим процессом. В этом случае,
возможно наложение обходного анастомоза
между верхней брыжеечной веной и левой
ветвью воротной вены, используя внутреннюю
яремную вену в качестве аутовенозной
вставки. Таким образом, восстанавливается
нормальная физиология и анатомия
портальной системы (Рис. 17)
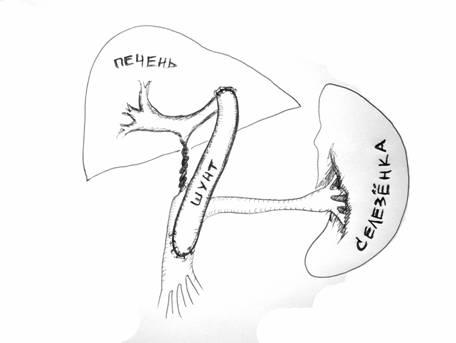
Рисунок
17.
Схема операции мезопортального анастомоза
(Rex-shunt)
С
2002 года в нашей клинике оперировано 116
детей с внепеченочной портальной
гипертензией. Из них у 36 детей выполнен
мезопортальный анастомоз. Все операции
проходили по следующей схеме. По ходу
пупочной вены проводят выделение
пупочной вены. После выделения левой
ветви воротной вены просвет ее вскрывают
для определения возможности выполнения
анастомоза. У большой части пациентов
все внутрипеченочные ветви воротной
вены фиброзно изменены. В этом случае
выполняют спленоренальное шунтирование.
У 32% наших детей был выявлен хороший
просвет левой ветви воротной вены с
хорошим ретроградным кровотоком. В этом
случае возможно выполнение «идеальной»
коррегирующей операции. Для этого в
корне брыжейки тонкой кишки выделяют
верхнюю брыжеечную вену. Затем, используя
внутреннюю яремную вену в качестве
аутовенозной вставки, выполняют
мезопортальный анастомоз. На рисунке
(рис. 18) хорошо видно, как кровь под
большим давлением проходит по шунту из
бассейна воротной вены в печень. Таким
образом, восстанавливается нормальная
портальная перфузия печени.
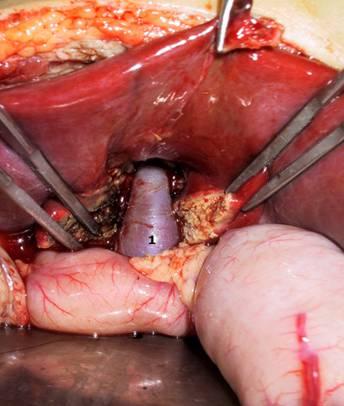
Рисунок
18.
Мезопортальный анастомоз. 1 – аутовенозная
вставка из внутренней яремной вены.
Количество
осложнений, течение раннего
послеоперационного периода у детей
после мезопортального анастомоза не
отличается от стандартных операций.
Однако, в отдаленные сроки, родители
отмечают улучшение субъективного
самочувствия ребенка, повышение
устойчивости к нагрузкам, улучшение
успеваемости и положительные изменения
в эмоциональной сфере.
Данные
объективных методов исследования
наглядно демонстрируют восстановление
нормальной анатомии воротной системы
(Рис.19). На рисунке мезентериография
ребенка до и после операции мезокавального
шунтирования.
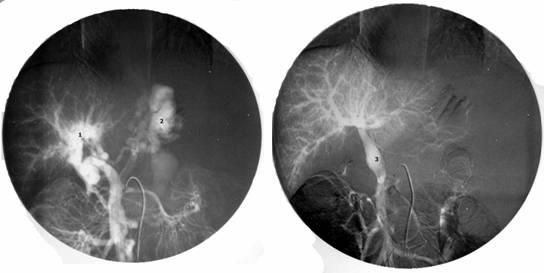
Рисунок
19. Мезентериография у ребенка с
внепеченочной портальной гипертензией.
До операции (слева) и после мезопортального
анастомоза (справа). Объяснения в тексте.
До
операции – «портальная кавернома»,
значительное обеднение внутрипеченочных
ветвей воротной вены, сброс венозной
крови на варикозные вены желудка (2).
После операции хорошо виден мезопортальный
шунт, несущий кровь в печень из верхней
брыжеечной вены (3), значительное улучшение
портальной перфузии печени, отсутствие
патологического шунтирования венозной
крови. При радиоизотопной спленопортографии
до операции 100% радиофармпрепарата
шунтируются, минуя печень по портосистемным
коллатералям, накапливаясь в легких.
После мезокавального шунтирования
большая часть препарата накапливается
в печени.
Таким
образом, хотелось бы подвести итог.
Портальная
гипертензия причина наиболее тяжелых
кровотечений из верхних отделов
желудочно-кишечного тракта.Наиболее
частая форма портальной гипертензии
у детей – внепеченочная форма (блокада
кровотока по воротной вене). При этом
функции печени практически не страдают,
в отличия от цирроза печени (внутрипеченочная
форма) или синдрома Бадда–Киари
(надпеченочная форма)Основной
клинический признак портальной
гипертензии – варикозные вены пищевода
— выявляется при фиброэзофагогастроскопии.
Точные методы исследования (УЗИ,
ангиография, радиоизотопное исследование)
позволяет определить форму портальной
гипертензии и оценить портальную
гемодинамику.Основная
цель лечения портальной гипертензии
– профилактика кровотечений из
варикозных вен пищевода. Наиболее
радикальное лечение — хирургическое,
которое должно проводиться в
специализированных хирургических
клиниках.В
настоящее время возраст ребенка не
является фактором, ограничивающим
возможности хирургического лечения.При
циррозе печени радикальным методом
лечения является пересадка печени, а
эндоскопическая склерозирование или
операции деваскуляризации лишь
предотвращают кровотечения. Основным
методом хирургического лечения
внепеченочной портальной гипертензии
являются операции портосистемного
шунтирования.Мезопортальное
шунтирование является радикальным
методом лечения при внепеченочной
портальной гипертензии. Эта операция
восстанавливает нормальную анатомию
и физиологию портальной системы. При
невозможности выполнения этой операции,
операцией выбора является спленоренальное
шунтирование.
Источник
