Синдром поражения лицевого и глазодвигательного нервов

Глазодвигательный нерв отвечает за такие важные функции как обеспечение сужения зрачка, движение глазного яблока в различных направлениях. Он располагается в средней части мозга и проходит непосредственно до органов зрения.
Исследователи выделяют достаточно много факторов, воздействие которых приводит к невропатии глазодвигательного нерва. Соответственно, симптоматика заболевания может существенно различаться. Более того, при поражении волокон этого нерва возможно развитие сопутствующих нарушений.

Анатомия нерва
Нерв, отвечающий за движение глаз, отличается смешанной структурой. Это структурное образование пролегает через несколько отделов головного мозга и обеспечивает иннервацию нескольких групп мышц.
При рассмотрении особенностей глазодвигательного нерва, его анатомии, следует отметить, что он разделен на две части:
- Двигательная. Связывает между собой мышцы, поднимающие верхнее веко и, обеспечивающие движение глазного яблока. Эти мышцы соединяются с ЦНС.
- Парасимпатическая. Соединяет мышцы, благодаря которым суживается зрачок, и выпячивается хрусталик и также связано с ЦНС.
Каждое ядро глазодвигательного нерва расположено в определенной части головного мозга: в водопроводе, на верхних холмиках, на покрышке. Данное образование представляет собой двухнейронную магистраль связи, благодаря которой одновременно и беспрерывно функционирует большая группа мышц.
Глазодвигательный нерв всего содержит 5 ядер, схема расположения которых обеспечивает иннервацию мышц, поднимающих верхнее веко и, двигающих глазное яблоко в вертикальной и горизонтальной плоскостях.
Сами мышцы, выполняющие указанные функции, располагаются на различных участках возле органов зрения.
Глазодвигательный нерв, проходя через черепно-мозговые структуры, останавливается возле орбитальной части глаза. В этой зоне он разделяется на две части:
- Верхняя. Обеспечивает движение века.
- Нижняя. Отличается более крупным строением и отвечает за работу остальных мышц.
Три ядра формируют добавочный нерв, иннервирующий мышцы, которые обеспечивают движение зрачка и области рядом с ресницами.
Благодаря описанным анатомическим особенностям, данное образование отвечает за исполнение зрительных функций и поддерживает некоторые рефлекторные способности человека (в частности, сужение зрачка на свет и аккомодацию (приспособление) к изменяющимся условиям освещенности).
Почему возникает заболевание?
Выделяют следующие причины развития нейропатии глазодвигательного нерва:
- наследственная предрасположенность;
- сахарный диабет;
- атеросклероз сосудов, пролегающих в головном мозгу;
- инфекционное заражение головного мозга;
- черепно-мозговые травмы;
- миастения;
- воспаление сосудов;
- заболевания, вызвавшие разрушение нервной оболочки;
- осложнения после операции на головном мозгу.

Достаточно часто невропатия этого типа развивается изолировано от других патологий, в большинстве случаев патология возникает на фоне поражения головного мозга. Данное обстоятельство осложняет проведение терапии.
Симптомы нейропатии
Особенности проявления симптомов при поражении глазодвигательного нерва определяются локализацией патологического процесса и рядом других обстоятельств. При этом сразу определить наличие данного вида нейропатии достаточно сложно из-за отсутствия характерных клинических явлений. При неврите глазодвигательного нерва симптомы бывают следующего типа:
- Птоз. Опущение верхнего века, вызванное параличом нервных волокон.
- Расходящееся косоглазие. Это состояние характеризуется неперекрещиванием зрительных осей обоих глаз, при котором глаза не могут одновременно сконцентрироваться на одном предмете.
- Диплопия или двоение в глазах. Эффект возникает при концентрации зрения на определенном предмете либо при движении глазными яблоками в сторону, где располагается парализованная мышца. Объясняется диплопия тем, что изображение отображается на различных зонах сетчатки. Иными словами глаз и, соответственно, мозг воспринимают конкретный объект. Однако изображение предмета раздваивается.
- Мидриаз. При этом состоянии происходит расширение зрачка, вследствие чего глаз перестает реагировать на свет и теряет способность к аккомодации.
- Паралич аккомодации. При данном состоянии снижается острота зрения в случае, если взгляд концентрируется на расположенные поблизости предметы. Данный эффект объясняется тем, что из-за паралича глазодвигательного нерва нарушается процесс изменения кривизны хрусталика.
- Паралич конвергенции. Это состояние отличается неспособностью человека свести глаза к переносице, чтобы рассмотреть близко расположенные предметы.
- Экзофтальм, или выпячивание и снижение подвижности глазных яблок в горизонтальной и вертикальной плоскостях.

К числу возможных нарушений, характерных для поражения глазодвигательного нерва, относятся неконтролируемые подергивания или рассогласованность мышц глаз.
Диагностика патологии
Нейропатия глазодвигательного нерва диагностируется на основании результатов комплексного обследования. Потребность в нем возникает в связи с тем, что данная патология характеризуется симптомами, возникающими при множестве других заболеваний. Например, глазодвигательные нервы испытывают влияние факторов, вызывающих нарушение обмена веществ.
Кроме того, комплексное обследование необходимо еще из-за постепенного развития нейропатии. Соответственно, описанные выше симптомы возникают не одновременно, а с определенной задержкой.
Важным диагностическим показателем считается реакция пораженного глаза на свет.
С целью оценки конвергенции врач просит пациента посмотреть на молоток, отведенный от лица на расстоянии 50 см. Кроме того, больному необходимо подвигать глазами в разных плоскостях, удерживая голову в статичном положении.
Помимо постановки диагноза проводятся мероприятия, целью которых является выявление причинного фактора. Для этого назначаются анализы крови, КТ, МРТ, ангиография и другие процедуры.
Методы лечения
Основу лечения пареза глазодвигательного нерва составляет динамическое наблюдение за состоянием пациента. Для того, чтобы достигнуть положительного результата, необходимо постоянно отслеживать характер происходящих изменений с целью коррекции проводимой терапии.
В случае обнаружения невропатии глазодвигательного нерва лечение начинается с проведения упражнений, направленных на укрепление пораженных мышечных волокон. Для достижения аналогичных целей назначается прием лекарственных препаратов и витаминных комплексов, тип которых подбирается врачом исходя из характера поражения и запущенности случая.
В рамках лечения применяются также методы, направленные на устранение провоцирующего фактора. Эффективным способом восстановления функций глазодвигательного нерва считается использование специальных компьютерных программ со сменяющимися стереокартинками, благодаря которым укрепляются поврежденные мышечные волокна.
Данный метод лечения применяется только после консультации с врачом, так как в некоторых случаях этот подход негативно сказывается на состоянии нервов.

Другим не менее эффективным методом лечения является электрофорез с 1,5-процентным раствором «Нейромидина». Данный способ предусматривает оказание воздействия током на определенные зоны в области глаз. Каждая процедура длится в среднем 15-20 минут. В рамках одного курса лечения проводятся 15 сеансов электрофореза.
В случае если приведенные выше методики не дают положительного результата и состояние пациента продолжает ухудшаться, применяется хирургическое вмешательство. Открытая операция проводится с целью устранения воздействия фактора, вызывающего паралич глазодвигательного нерва.
Прогноз и профилактические меры
Прогноз при воспалении и парезе глазодвигательного нерва напрямую зависит от причин, вызванных характером сопутствующих заболеваний и возрастом пациента. У молодых людей волокна отличаются способностью к сравнительно быстрому восстановлению. Поэтому прогноз при невропатии у этой группы пациентов при своевременном вмешательстве в основном положительный. Наиболее опасна ситуация, когда заболевание развивается у пожилых людей и отягощено сахарным диабетом.
Предупредить возникновение невропатии достаточно сложно. Объясняется это тем, что данная патология чаще развивается на фоне заболеваний головного мозга. Чтобы снизить риск развития нейропатии глазодвигательного нерва, рекомендуется своевременно проводить лечение инфекционного заражения и контролировать состояние собственного организма при сахарном диабете.
Пациентам с дисфункцией эндокринной системы и пожилым людям рекомендуется регулярно проходить обследование у врачей узкой специализации.
Другим важным условием профилактики невропатии является выполнение упражнений, действие которых направлено на укрепление мышц, расположенных возле глаз. Также следует избегать переохлаждения организма и своевременно обращаться за помощью при возникновении проблем в работе органов зрения.
Источник
У
детей нередко встречаются воспалительные
поражения лицевого нерва, приводящие
к периферическому параличу лицевых
мышц. На стороне поражения лицевого
нерва сглажены складки в области лба,
несколько опущена бровь, глазная щель
не смыкается, щека свисает, сглажена
носогубная складка, опущен угол рта.
Больной не может вытянуть губы вперед,
задуть горящую спичку, надуть щеки (рис.
57). При еде жидкая пища выливается через
опущенный угол рта. Наиболее ярко парез
мышц лица выявляется при плаче и смехе.
Эти нарушения иногда могут сопровождаться
слезотечением, повышенной чувствительностью
к слуховым раздражителям (гиперакузия),
расстройством вкуса на передних двух
третях языка.
Реже
периферический парез мышц лица обусловлен
недоразвитием ядер лицевого нерва. В
таких случаях поражение обычно
двустороннее симметричное; симптомы
наблюдаются с рождения и часто сочетаются
с другими пороками развития.

Рис.
57. Периферический паралич мимических
мышц
Двустороннее
поражение лицевого нерва, чаще его
корешков, может наблюдаться также при
множественных невритах (полиневриты),
воспалении мозговых оболочек (менингиты),
пе реломах костей основания черепа и
других травмах черепа.
Синдром поражения глазодвигательных нервов
Поражение
глазодвигательного и отводящего нервов
приводит к параличу иннервируемых ими
мышц и к возникновению косоглазия. у
больных с поражением глазодвигательного
нерва возникает расходящееся косоглазие,
так как здоровая наружная прямая мышца,
иннервируемая отводящим нервом,
оттягивает глазное яблоко в свою сторону.
При поражении отводящего нерва по той
же причине развивается сходящееся
косоглазие (перетягивает здоровая
внутренняя прямая мышца, иннервируемая
глазодвигательным нервом). При поражении
блокового нерва косоглазия, как правило,
не возникает. Может наблюдаться легкое
сходящееся косоглазие при взгляде вниз.
При поражении глазодвигательного нерва
может возникнуть опущение верхнего
века (птоз) за счет паралича мышцы,
поднимающей верхнее веко, а также
расширение зрачка (мидриаз) вследствие
паралича мышцы, суживающей зрачок,
нарушение аккомодации (ухудшение зрения
на близкие расстояния) (рис. 58).
При
параличе глазодвигательных мышц возможно
выпячивание глазного яблока из орбиты
за счет снижения их тонуса (экзофтальм).
При взгляде в сторону при парализованной
мышце возникает двоение (диплопия).

Рис.
58. Симптомы поражения глазодвигательных
нервов:
1
-Правосторонний
птоз; 2
— расходящееся
косоглазие; 3
—
правосторонний мидриаз; 4
—
сходящееся косоглазие; 5
—
сходящееся косоглазие при взгляде вниз;
6
—
сужение (миоз) левого зрачка
Синдром поражения подъязычного нерва
Поражение
подъязычного нерва или его ядра в стволе
головного мозга вызывает периферический
паралич соответствующей половины языка.
Наблюдаются атрофия мышц языка (истончение
парализованной половины языка), гипотония
(язык тонкий, рас пластанный, удлиненный),
отклонение языка при его высовывании
в сторону паралича, фибриллярные
подергивания. Движения языка в пораженную
сторону ограниченны или невозможны.
Возможно нарушение звукопроизношения
— дизартрия.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Глазодвигательные нервы: ядра, зоны иннервации, нарушения функции
Группа глазодвигательных нервов включает глазодвигательный (III пара черепных нервов), блоковый (IV пара) и отводящий нервы (VI пара). Они обеспечивают двигательную активность четырех прямых и двух косых мышц, контролирующих движения глазного яблока с каждой стороны. В состав глазодвигательного нерва входят также две группы волокон: одна — для иннервации мышцы, поднимающей верхнее веко, другая — для иннервации сфинктера зрачка и ресничной мышцы.
Ядра, обеспечивающие иннервацию экстраокулярных мышц (наружных мышц глаза), относят к соматическому эфферентному ядерному столбу головного мозга; они расположены рядом с ядром подъязычного нерва. Ядро глазодвигательного нерва содержит также дополнительное, парасимпатическое ядро, которое относят к общему висцеральному эфферентному ядерному столбу.
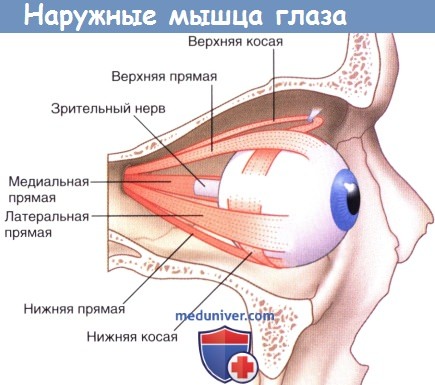
Наружные мышцы глаза.
а) Глазодвигательный нерв. Ядра III пары черепных нервов расположены на уровне верхнего холмика и частично — в околоводопроводном сером веществе головного мозга.
Каждое ядро состоит из пяти клеточных групп, иннервирующих полосатые мышцы (ипсилатеральные группы отвечают за иннервацию нижней прямой, нижней косой и медиальной прямой мышц, а контралатеральные группы иннервируют верхнюю прямую мышцу; мышцу, поднимающую верхнее веко, иннервирует непарное внутреннее ядро) и одного парасимпатического ядра.
Глазодвигательный нерв проходит через покрышку среднего мозга и выходит в межножковую ямку. Он пересекают вершину каменистой части височной кости, проходит сквозь твердую мозговую оболочку пещеристого синуса и направляется вдоль его латеральной стенки к верхней глазничной щели, в пределах которой разделяется на верхнюю и нижнюю ветви. Верхняя ветвь иннервирует верхнюю прямую мышцу и мышцу, поднимающую верхнее веко, а нижняя — нижнюю и медиальную прямые и нижнюю косую мышцы.
Парасимпатические волокна берут свое начало от ядра Эдингера-Вестфаля. Они сопровождают глазодвигательный нерв в пределах орбиты, отдают ветвь к нижней косой мышце и образуют синапсы с нейронами ресничного ганглия. Постганглионарные волокна выходят из ганглия в виде коротких ресничных нервов, которые проходят через решетчатую пластинку («ситоподобный слой») склеры и иннервируют ресничную мышцу и сфинктер зрачка.
б) Блоковый нерв. Ядра IV пары черепных нервов расположены на уровне нижних холмиков четверохолмия.
Данный нерв уникален по двум причинам: это единственный нерв, входящий с дорсальной стороны ствола головного мозга, а также единственный нерв, полностью пересекающийся под прямым углом.
IV черепной нерв огибает ножку среднего мозга и проходит через пещеристый синус, сопровождая III пару черепных нервов. Он проходит через верхнюю глазничную щель и иннервирует верхнюю косую мышцу.
в) Отводящий нерв. Ядра VI пары черепных нервов, расположенные на дне четвертого желудочка, находятся на уровне лицевого бугорка лица в нижних отделах моста. Нерв направляется вниз и отходит от нижней границы моста, затем поднимается к субарахноидальной цистерне моста, расположенной рядом с базилярной артерией. Затем нерв огибает вершину височной кости и проходит через пещеристый синус рядом с внутренней сонной артерией. Он вступает в полость орбиты через верхнюю глазничную щель и иннервирует латеральную прямую мышцу, которая обеспечивает отведение глаза.
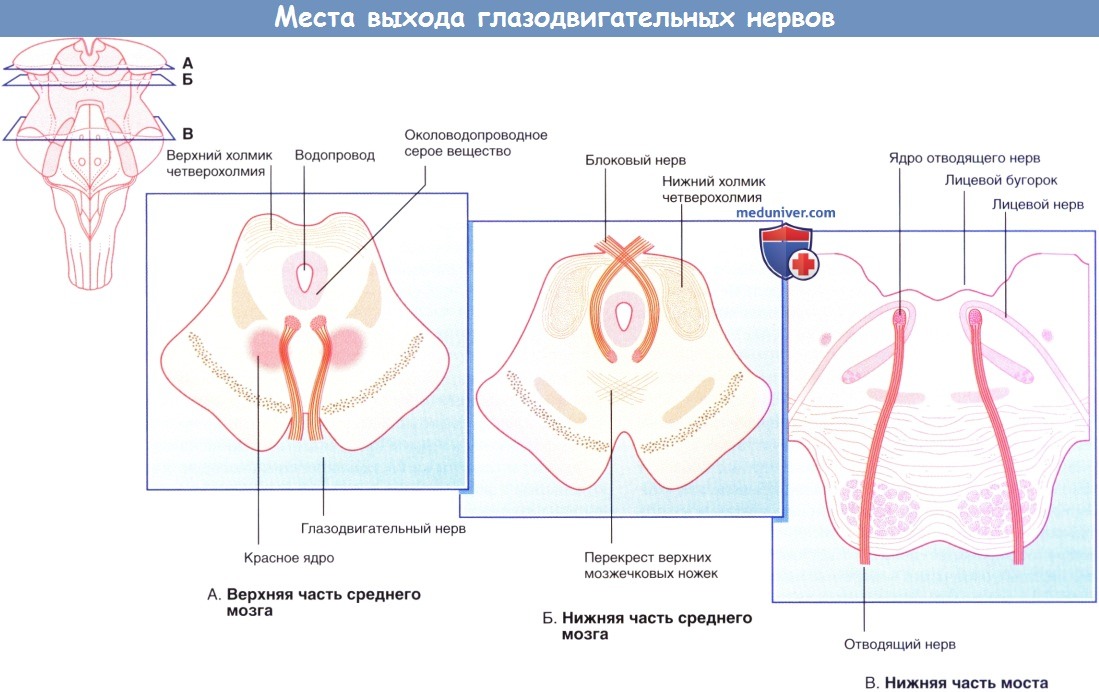
A-В Поперечные сечения ствола головного мозга, демонстрирующие места выхода глазодвигательных нервов.
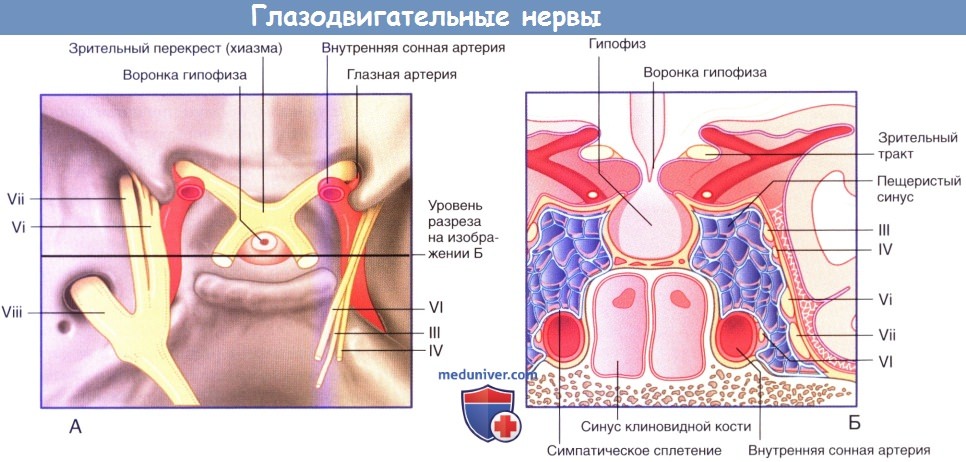
(А) Средняя черепная ямка с удаленным пещеристым синусом.
(Б) Коронарный срез на уровне гипофиза с пещеристым синусом.
III — глазодвигательный нерв; IV — блоковый нерв; VI — отводящий нерв;
VI, VII, VIII — глазничная, верхнечелюстная, нижнечелюстная ветви тройничного нерва.
г) Нервные окончания:
1. Двигательные нервные окончания. Двигательные единицы глаза содержат небольшое количество мышечных волокон: 5-10 мышечных волокон в каждой (для сравнения: в двигательных единицах передней большеберцовой мышцы содержится более 1000 мышечных волокон). Двигательные единицы можно разделить на три группы, причем две из них имеют особенно важное значение: моторные нейроны, образующие единые плоские окончания (в форме «бляшки») и иннервирующие мышечные волокна, участвующие в формировании быстрых фазных движений; и моторные нейроны, образующие множественные мелкие окончания («гроздевидные») вдоль длинных мышечных волокон, которые осуществляют медленные тонические сокращения.
Быстро сокращающиеся мышечные волокна, вероятно, осуществляют саккадные движения (быстрые движения глаз), в то время как роль медленно сокращающихся волокон заключается в удержании линии взора (например, фиксация взора или плавное слежение).
2. Чувствительные нервные окончания. В экстраокулярных мышцах глаза человека нервно-мышечные веретена и сухожильный орган Гольджи отсутствуют. Однако другие, предположительно чувствительные аксоны подходят к центральной части медленно сокращающихся волокон, а затем направляются обратно в сторону дистальной зоны мышц, образуя спираль нервных окончаний (предположительно, палисадное нервное окончание) вокруг их кончиков.
Этот уникальный тип нервных окончаний — нервные палисадные окончания — как полагают, обеспечивают передачу проприоцептивной информации путем оценки мышечного тонуса; клеточные тела этих нервов расположены по периферии черепных двигательных ядер. [Клеточные тела двигательных нейронов, обеспечивающих иннервацию медленно сокращающихся мышечных волокон («гроздевидных»), скорее всего, расположены аналогично по периферии ядер. Если функция данных двигательных нейронов схожа с функцией γ-мотонейронов, то они будут функционировать с палисадными нервными окончаниями таким же образом, как и с мышечными веретенами, и, скорее, обеспечивают проприоцептивную чувствительность, чем участвуют в движении глаз.]
Существуют и другие сенсорные афференты экстраокулярных мышц глазного яблока (некоторые из них представляют собой проприоцепторы или ноцицепторы, либо рецепторы, обеспечивающие вазодилатацию), которые проходят вместе с глазничным нервом к тройничному ганглию. К данному ядру также подходят проприоцептивные окончания от мышц шеи и идут по той же стороне к соответствующему полушарию мозжечка и контралатеральному двухолмию. Взаимосвязь информации от проприоцептивных рецепторов глаз и шеи предположительно обеспечивает координацию движений глаз и головы.
д) Нарушение движения глаза (офтальмоплегия). Паралич одного или более (из трех) глазодвигательных нервов может быть вызван патологией в стволе головного мозга (рассеянный склероз или окклюзия сосудов), в субарахноидальном пространстве (менингит, аневризма виллизиева круга или поражение при обширном внутричерепном повреждении), в пещеристом синусе (тромбоз пазухи или аневризма внутренней сонной артерии) или ишемией мелких сосудов, питающих нерв, при атеросклерозе.
1. Полный паралич III пары черепных нервов. Существуют характерные признаки полного паралича III пары черепных нервов, которые продемонстрированы на рисунке ниже.
— Полный птоз верхнего века (круговая мышца глаза без антагониста).
— Полное расширение зрачка и отсутствие его реакции на свет (дилататор зрачка без антагониста).
— Полное отведение глаза (латеральная прямая мышца без антагониста) и его опущение (верхняя косая мышца без антагониста).
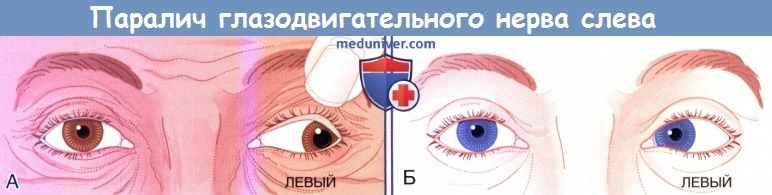
(А) Полный паралич III пары черепных нервов слева. Закрытое веко поднято рукой врача.
(Б) Полный паралич VI пары черепных нервов слева.
2. Частичный паралич III пары черепных нервов. Состояние зрачков всегда служит объектом пристального внимания при диагностике травмы головы.
Быстро увеличивающееся внутричерепное давление в результате острой эпидуральной или субдуральной гематомы часто сдавливает III пару черепных около гребня каменистой части височной кости. Парасимпатические волокна (как наиболее поверхностно расположенные), поражаются первыми, что приводит к постепенному расширению зрачка на пораженной стороне. Расширение зрачков—срочное показание для декомпрессии мозга хирургическим путем.
3. Блоковый нерв. Изолированный паралич IV пары черепных нервов встречают довольно редко. Ключевой симптом—диплопия (двоение в глазах) при взгляде вниз, например при спуске с лестницы. Это происходит за счет того, что верхняя косая мышца обычно работает в синергизме с нижней прямой мышцей и тянет глаз вниз, особенно при срединном положении глазного яблока.
4. Отводящий нерв. Симптомы полного паралича VI пары черепных нервов продемонстрированы на рисунке ниже. Глаз полностью приведен медиальной прямой мышцей, лишенной своего антагониста.
Отводящий нерв имеет наибольшую протяженность в пределах субарахноидального пространства по сравнению с другими черепными нервами. Он также резко изгибается над гребнем каменистой части височной кости. Объемное образование в полости черепа может привести к сжатию и параличу одного из отводящих нервов.
«Спонтанный» паралич отводящего нерва можно наблюдать при артериальной аневризме у основания головного мозга, атеросклерозе внутренней сонной артерии в пещеристом синусе или в результате ишемии мелких сосудов, питающих нерв, при атеросклерозе.
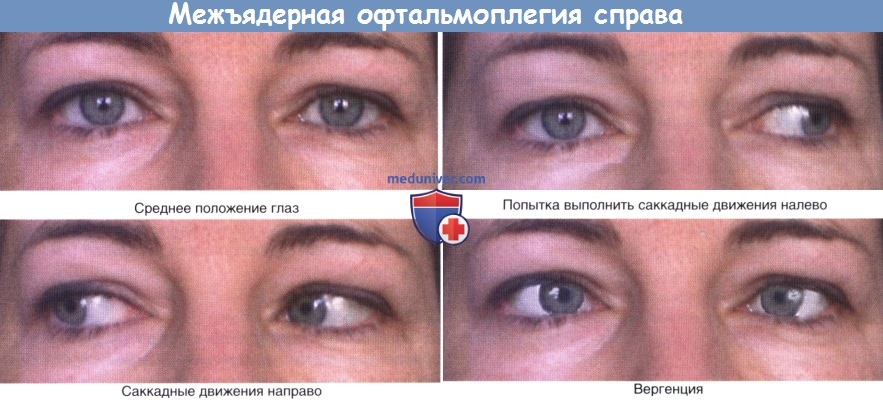
Межъядерная офтальмоплегия справа (симуляция).
5. Межъядерная офтальмоплегия. Прерывание связи между ядром отводящего нерва и контралатеральным ядром глазодвигательного нерва приводит к состоянию, известному как межъядерная офтальмоплегия.
Например, поражение соединения VI и III пар черепных нервов слева продемонстрировано на рисунке ниже. В данном случае саккадные движения вправо сохраняются, однако при попытке совершения саккадного движения влево парализованная правая прямая мышца создаст расходящееся косоглазие с диплопией и часто с диссоциированным нистагмом (быстрые движения влево, медленные движения вправо) на отведенном влево глазу. Целостность ядер, иннервирующих правую медиальную прямую мышцу, демонстрирует ее нормальное поведение во время конвергенционного компонента при аккомодации для близи.
Главная причина межьядерной офтальмоплегии в возрасте до 40 лет—де-миелинизация при рассеянном склерозе, а в возрасте старше 60 лет—инсульт при окклюзии мостовой ветви базилярной артерии.
6. Симпатическая иннервация глаза. Любой из трех последовательных нейронов, изображенных на рисунке ниже, может быть поврежден при локальной патологии.
— Центральные волокна могут быть повреждены при сосудистой патологии на уровне моста или продолговатого мозга, а также при демиелинизирующих заболеваниях (рассеянный склероз). Типичная клиническая картина: синдром Горнера (птоз и миоз, см. главу 13), вовлечение черепных нервов с одной стороны, двигательная слабость и/или потеря чувствительности в конечностях на противоположной стороне. При синдроме Горнера наблюдают ангидроз (отсутствие потоотделения) на лице и волосистой части головы натай же стороне, а также заложенность носа (отек слизистой оболочки носовых раковин).
— Преганглионарные волокна наиболее часто поражаются при инфекции/опухоли в легких, в результате травмы или при заболеваниях шейного отдела позвоночника. При синдроме Горнера наблюдают ангидроз на лице и волосистой части головы на той же стороне, а также заложенность носа (отек слизистой оболочки носовых раковин).
— Постганглионарные волокна, сопровождающие наружную сонную артерию, могут быть повреждены при заболеваниях сонной артерии (расслаивающая аневризма сонной артерии) или опухоли в области основания черепа. Насть волокон, сопровождающих внутреннюю сонную артерию, может быть повреждена при синдроме яремного отверстия, либо при патологии пещеристого синуса. При синдроме Горнера наблюдают ангидроз на лице и волосистой части передней части головы (участки кровоснабжения надглазничной и надблоковой артерий).
— Также рекомендуем «Проводящий путь реакции зрачков на свет (сужения зрачков)»
Редактор: Искандер Милевски. Дата публикации: 20.11.2018
Источник
