Синдром полой вены у новорожденных
ðîìáîç âåðõíåé ïîëîé âåíû êàê ïðè÷èíà ßòðîãåííîãî ñåïñèñà ó íîâîðîæäåííûõ
.. èðèëî÷åâ, .. àõìàìåòîâ
ñòðàõàíñêàß ãîñóäàðñòâåííàß ìåäèöèíñêàß àêàäåìèß, îðîäñêàß êëèíè÷åñêàß áîëüíèöà äëß íîâîðîæäåííûõ
åëü èññëåäîâàíèß — èçó÷åíèå êëèíè÷åñêèõ ïðîßâëåíèé ñèíäðîìà âåðõíåé ïîëîé âåíû ó íîâîðîæäåííûõ. îä íàáëþäåíèåì íàõîäèëîñü 5 íîâîðîæäåííûõ äåòåé ñ ñèíäðîìîì âåðõíåé ïîëîé âåíû, âîçíèêøèì ïîñëå êàòåòåðèçàöèè ïîäêëþ÷è÷íîé âåíû. ïèñàíà êëèíè÷åñêàß ñèìïòîìàòèêà ñèíäðîìà è ïîñëåäîâàòåëüíîñòü ðàçâèòèß îñëîæíåíèé. ûßâëåíî, ÷òî ýòîò ñèíäðîì ßâëßåòñß ôàêòîðîì ðèñêà äëß ðàçâèòèß ßòðîãåííîãî ñåïñèñà, îòëè÷àþùåãîñß íàèáîëåå òßæåëûì òå÷åíèåì è âûñîêîé ëåòàëüíîñòüþ.
ëþ÷åâûå ñëîâà:
íîâîðîæäåííûå, ñèíäðîì âåðõíåé ïîëîé âåíû, ßòðîãåííûé ñåïñèñ.
ïîñëåäíèå ãîäû îòìå÷àåòñß ðîñò ïîêàçàòåëß âûæèâàåìîñòè òßæåëîáîëüíûõ íîâîðîæäåííûõ, â òîì ÷èñëå ñ íèçêîé ìàññîé òåëà ïðè ðîæäåíèè, â ðåçóëüòàòå ðåàíèìàöèîííûõ ìåðîïðèßòèé. äíèì èç íèõ ßâëßåòñß ïóíêöèß è êàòåòåðèçàöèß ïîäêëþ÷è÷íîé âåíû ó íîâîðîæäåííûõ.
åðõíßß ïîëàß âåíà ñîáèðàåò êðîâü îò âåðõíåé ÷àñòè òåëà, âëèâàåò åå â ïðàâîå ïðåäñåðäèå. ëåäñòâèåì åå îáñòðóêöèè ßâëßåòñß êîëëàòåðàëüíîå êðîâîîáðàùåíèå, êîòîðîå ðàçâèâàåòñß òåì áîëüøå, ÷åì ìåäëåííåå ïðîèñõîäèò çàêóïîðêà [1]. àìîé ÷àñòîé ïðè÷èíîé ýòîãî ßâëßåòñß òðîìáîç âñëåäñòâèå êàòåòåðèçàöèè ïîäêëþ÷è÷íîé âåíû.
ðîìáîç ó íîâîðîæäåííûõ âîçíèêàåò ëåãêî è çíà÷èòåëüíî ÷àùå. ïîñîáñòâóþò òðîìáîçàì îñîáåííîñòè ñâåðòûâàþùåé ñèñòåìû — ñíèæåíèå â êðîâè óðîâíß åñòåñòâåííûõ àíòèêîàãóëßíòîâ, îñîáåííî àíòèòðîìáèíà III, ïëàçìèíîãåíà, à òàêæå ïðîòåèíîâ è S [2]. èñê âîçíèêíîâåíèß òðîìáîçîâ âîçðàñòàåò ïðè íåäîíîøåííîñòè, àñôèêñèè, ðîäîâîé òðàâìå, ñàõàðíîì äèàáåòå è íåôðîïàòèè ó ìàòåðè.
áû÷íî ýòà ïðîáëåìà îáõîäèòñß ìîë÷àíèåì â ðåàíèìàòîëîãèè íîâîðîæäåííûõ, èìååòñß ëèøü íåáîëüøîå êîëè÷åñòâî íàó÷íûõ ïóáëèêàöèé íà ýòó òåìó [3]. ñâßçè ñ ýòèì ðàñïðîñòðàíåííîñòü äàííîé ïàòîëîãèè îïðåäåëèòü íåâîçìîæíî.
åëü ðàáîòû: èçó÷èòü êëèíè÷åñêèå ïðîßâëåíèß ñèíäðîìà âåðõíåé ïîëîé âåíû ó íîâîðîæäåííûõ äåòåé.
îä íàáëþäåíèåì íàõîäèëîñü 5 íîâîðîæäåííûõ (4 äåâî÷êè è 1 ìàëü÷èê) ñ ñèíäðîìîì âåðõíåé ïîëîé âåíû, â òîì ÷èñëå 4 íåäîíîøåííûõ ñ ìàññîé òåëà ïðè ðîæäåíèè îò 1600 äî 2000 ã è 1 äîíîøåííûé. 3 äåòåé äî ïðîâåäåíèß êàòåòåðèçàöèè ïîäêëþ÷è÷íîé âåíû èìåëè ìåñòî èíôåêöèîííûå çàáîëåâàíèß (ó 2 — ñåïñèñ, ó 1 — âíóòðèóòðîáíàß èíôåêöèß). 2 íîâîðîæäåííûõ îòìå÷àëàñü ïåðèíàòàëüíàß ýíöåôàëîïàòèß áåç î÷àãîâ èíôåêöèè. ç 5 íîâîðîæäåííûõ 4 ðåáåíêà óìåðëè.
íàáëþäàâøèõñß íîâîðîæäåííûõ ñ ñèíäðîìîì âåðõíåé ïîëîé âåíû îòìå÷àëàñü ñëåäóþùàß êëèíè÷åñêàß ñèìïòîìàòèêà: îòå÷íîñòü âåðõíåé ïîëîâèíû òóëîâèùà, ëèöà, øåè, ïîä÷åëþñòíîé îáëàñòè, ïëå÷åâîãî ïîßñà, ãîëîâû, èçðåäêà öèàíîç ëèöà. 1 ðåáåíêà ñèìïòîìàòèêà îòñóòñòâîâàëà è çàáîëåâàíèå ïðè æèçíè íå áûëî äèàãíîñòèðîâàíî.
îñòàëüíûõ äèàãíîç ñèíäðîìà âåðõíåé ïîëîé âåíû áûë ïîñòàâëåí â 1, 2, 5, 13-å ñóòêè îò âîçíèêíîâåíèß ïåðâûõ ñèìïòîìîâ. áîëüøèíñòâå ñëó÷àåâ ýòî îáúßñíßëîñü ìàñêèðîâêîé ñèìïòîìîâ ïðîßâëåíèßìè îñíîâíîãî çàáîëåâàíèß (ñåïñèñ, âíóòðèóòðîáíàß èíôåêöèß). îäíîì ñëó÷àå îòìå÷åíà íåäîñòàòî÷íàß íàñòîðîæåííîñòü â îòíîøåíèè õèðóðãè÷åñêîé èíôåêöèè.
îñëå âîçíèêíîâåíèß òðîìáîçà âåðõíåé ïîëîé âåíû ñëåäóþùèì çâåíîì ïàòîãåíåçà ßâèëñß ñåïòè÷åñêèé òðîìáîôëåáèò, ò.å. ó âñåõ íîâîðîæäåííûõ ïðîèñõîäèëî èíôèöèðîâàíèå òðîìáà íà 5-12-é äåíü îò êàòåòåðèçàöèè. çâåñòíî, ÷òî èñòî÷íèêîì èíôèöèðîâàíèß ìîæåò áûòü êàê ýíäîãåííàß, òàê è ýêçîãåííàß ôëîðà [4]. íäîãåííûì èñòî÷íèêîì èíôèöèðîâàíèß òðîìáà ìîãóò áûòü âñå çàáîëåâàíèß, ñîïðîâîæäàþùèåñß äàæå êðàòêîâðåìåííîé áàêòåðèåìèåé. ðè ýêçîãåííîì èíôèöèðîâàíèè êàòåòåðà ãíîéíîìó òðîìáîôëåáèòó äîëæíû ïðåäøåñòâîâàòü âîñïàëèòåëüíûå èçìåíåíèß â êðàßõ è ïî õîäó ïóíêöèîííîãî îòâåðñòèß. ó÷åòîì ïîñëåäîâàòåëüíîñòè ðàçâèòèß îñëîæíåíèé è èäåíòèôèêàöèè ìèêðîôëîðû â ðàçëè÷íûõ ëîêóñàõ òåëà, íà íàø âçãëßä, ó 3 äåòåé èìåëî ìåñòî ýíäîãåííîå èíôèöèðîâàíèå. äðóãèõ 2 íîâîðîæäåííûõ, ïî-âèäèìîìó, èíôèöèðîâàíèå òðîìáà áûëî ýêçîãåííûì, òàê êàê ó íèõ îòìå÷àëèñü ìåñòíûå âîñïàëèòåëüíûå èçìåíåíèß â êðàßõ ðàíû.
àèáîëåå ÷àñòî âûñåâàåìûì âîçáóäèòåëåì îêàçàëñß ýïèäåðìàëüíûé ñòàôèëîêîêê (ó 4 äåòåé), ó 1 ðåáåíêà îáíàðóæèâàëàñü êëåáñèåëëà â àññîöèàöèè ñ êàíäèäà àëüáèêàíñ. çâåñòíî, ÷òî ãíîéíûé ôëåáèò öåíòðàëüíîé âåíû — ýêâèâàëåíò ñåïñèñà [4]. äàëüíåéøåì ó íàáëþäàâøèõñß äåòåé ïðîèñõîäèëî ìåòàñòàçèðîâàíèå ñ ïîßâëåíèåì íîâûõ ãíîéíûõ î÷àãîâ èíôåêöèè èç-çà ãíîéíîãî ðàñïëàâëåíèß òðîìáà è åãî êóìóëßöèè. ëåäóåò îòìåòèòü, ÷òî â èçâåñòíîé ìåðå óäàð è ïîðàæàëèñü â îñíîâíîì ïðàâûå îòäåëû ñåðäöà è òðåõñòâîð÷àòûé êëàïàí ñ ðàçâèòèåì ñåïòè÷åñêîãî ýíäîêàðäèòà (ó 4 äåòåé). ðè÷åì óëüòðàçâóêîâîå èññëåäîâàíèå ñåðäöà íå äàâàëî êàêîé-ëèáî èíôîðìàöèè î ïîðàæåíèè êëàïàíîâ ýíäîêàðäà. ðè ýòîì ïðîöåññå ñòâîðêè êëàïàíîâ ìîãóò áûòü íåðàâíîìåðíî óòîëùåíû è èìåòü õàðàêòåðíûé , âèä. äíàêî äî ñèõ ïîð íå èçâåñòíî, êàê âåëèêè äîëæíû áûòü íàðîñòû íà êëàïàíàõ, ÷òîáû óëîâèòü èõ ñ ïîìîùüþ óëüòðàçâóêîâîãî èññëåäîâàíèß [5].
åòàñòàòè÷åñêèå ïîðàæåíèß ëåãêèõ, ïî÷åê â íàøåì íàáëþäåíèè íå îòìå÷àëèñü. ëß ñåïòè÷åñêîãî òðîìáîôëåáèòà êàê ýêâèâàëåíòà ñåïñèñà áûëè õàðàêòåðíû äèôôóçíî-äèñòðîôè÷åñêèå èçìåíåíèß ïàðåíõèìàòîçíûõ îðãàíîâ, ïðåæäå âñåãî ìèîêàðäà, ïå÷åíè, ïî÷åê, ãèïåðïëàçèß ñåëåçåíêè ( ñåëåçåíêà), ëèìôîóçëîâ, êîòîðûå âûßâëßëèñü íà ñåêöèè.
àòîëîãîàíàòîìè÷åñêèé äèàãíîç ôîðìóëèðîâàëñß â îñíîâíîì êàê ßòðîãåííîå çàáîëåâàíèå. îðìàëüíî ýòî áûëî ïðàâèëüíî, òàê êàê âîçíèêëà íîâàß ßòðîãåííàß áîëåçíü, êîòîðàß ñûãðàëà ðåøàþùóþ ðîëü. äíàêî òàêîé ïîäõîä â îòíîøåíèè òàíàòîãåíåçà íå âñåãäà îïðàâäàí [4]. ñëè ñåïòè÷åñêîå îñëîæíåíèå âîçíèêàåò â òåðìèíàëüíîì ïåðèîäå òßæåëîãî çàáîëåâàíèß (ñåïñèñ), òî âðßä ëè áóäåò ñïðàâåäëèâ ïðèîðèòåò ýòîìó îñëîæíåíèþ â êëèíèêî-ïàòîëîãè÷åñêîì ýïèêðèçå.
àêèì îáðàçîì, íàøè íàáëþäåíèß ïîêàçàëè, ÷òî ñèíäðîì âåðõíåé ïîëîé âåíû âîçíèêàåò ó íîâîðîæäåííûõ ÷àùå âñåãî â ðåçóëüòàòå êàòåòåðèçàöèè ïîäêëþ÷è÷íîé âåíû. èìïòîìàòèêà ýòîãî ñèíäðîìà ó íîâîðîæäåííûõ çàêëþ÷àåòñß â ïîßâëåíèè îòå÷íîñòè âåðõíåé ïîëîâèíû òóëîâèùà, ëèöà, ãîëîâû. èàãíîñòèêà ñèíäðîìà ìîæåò áûòü çàïîçäàëîé â ñâßçè êàê ñ ìàñêèðîâêîé ñèìïòîìîâ ïðîßâëåíèßìè îñíîâíîãî çàáîëåâàíèß, òàê è ñ íåäîñòàòî÷íîé íàñòîðîæåííîñòüþ âðà÷åé â îòíîøåíèè âîçìîæíûõ îñëîæíåíèé ïðè ïðîâåäåíèè ýòîé ìàíèïóëßöèè.
îïóòñòâóþùàß ýíäîãåííàß áàêòåðèåìèß èëè ýêçîãåííîå èíôèöèðîâàíèå ñïîñîáñòâóåò ðàçâèòèþ ó íîâîðîæäåííûõ ñåïòè÷åñêîãî òðîìáîôëåáèòà, ïðè êîòîðîì àêòèâíûé âíóòðèñîñóäèñòûé î÷àã êóìóëèðóåò è ßâëßåòñß èñòî÷íèêîì äëß îáðàçîâàíèß ìåòàñòàòè÷åñêèõ î÷àãîâ, ïðåèìóùåñòâåííî ñ ðàñïðîñòðàíåíèåì íà ýíäîêàðä è êëàïàíû ñåðäöà, ÷òî ïîäòâåðæäàëîñü íà ñåêöèè.
òîò âèä ñåïñèñà ñ ïîðàæåíèåì ýíäîêàðäà îòëè÷àëñß íàèáîëåå òßæåëûì òå÷åíèåì è âûñîêîé ëåòàëüíîñòüþ.
ûâîäû
1. èíäðîì âåðõíåé ïîëîé âåíû ó íîâîðîæäåííûõ äåòåé ßâëßåòñß ôàêòîðîì ðèñêà äëß ðàçâèòèß âçàèìíî îòßãîùàþùèõ áîëåçíåé: ñèíäðîì âåðõíåé ïîëîé âåíû — ñåïòè÷åñêèé òðîìáîôëåáèò — ßòðîãåííûé ñåïñèñ.
2. àòåòåðèçàöèß ïîäêëþ÷è÷íîé âåíû ó íîâîðîæäåííûõ äåòåé, îñîáåííî â óñëîâèßõ ñåïñèñà, äîëæíà ïðîâîäèòüñß ïî ñòðîãèì ïîêàçàíèßì è ïðè îòñóòñòâèè âîçìîæíîñòè èñïîëüçîâàíèß äðóãèõ âåíîçíûõ äîñòóïîâ.
îññèéñêèé âåñòíèê ïåðèíàòîëîãèè è ïåäèàòðèè, N5-1999, ñ.23-24
èòåðàòóðà
1. åðñòðàòå ., åðìèëåí . ðîìáîçû. 1986.
2. àðêàãàí .. àðóøåíèå ãåìîñòàçà ó äåòåé. 1993.
3. èñëßê .., èëåíêîâà .., àìñûãèíà .. è äð. èíäðîì âíóòðèñîñóäèñòîãî ñâåðòûâàíèß ïðè ãíîéíî-ñåïòè÷åñêèõ çàáîëåâàíèßõ ó íîâîðîæäåííûõ. åäèàòðèß 1979; 10: 22-28.
4. åðìßêîâ .. àòîëîãèß ðåàíèìàöèè è èíòåíñèâíîé òåðàïèè. 1985.
5. ýâèñ .., îòåôîðñ .. àêòåðèàëüíûå èíôåêöèè ïëîäà è íîâîðîæäåííîãî. 1987.
àïèñàòü êîììåíòàðèé
Источник
Врожденная аневризма аортального синуса. Аномалии полых вен у ребенка
Врожденная аневризма аортального синуса (Вальсальвы) с сердечно-аортальным соустьем в виде соустья между предсердием и аортой, чаще справа, описана в единичных наблюдениях у детей. При этом пороке отмечается одышка, в третьем — пятом межреберьях прослушивается постоянный шум у правого или левого края грудины, в зависимости от локализации аномалии.
Рентгенологически выявляются расширение границ сердца и усиленный сосудистый рисунок в легких. Диагноз уточняется ретроградной аортографией. При катетеризации сердца обнаруживается повышение насыщения кислородом в соответствующем предсердии или желудочке (Mustard).
Отхождение левой венечной артерии от легочного ствола описано в отдельных случаях (А. И. Абрикосов, Bland et al.). Вследствие разницы давления в сосудах ток крови обратный. Дети погибали на первом или втором месяце после рождения. Это время они могли жить только потому, что давление в легочной артерии у новорожденных относительно высокое.
На втором месяце наступала недостаточность сердца. Рентгенологически обнаруживалось расширение его.
Дифференцировать данный порок сердца приходится с фиброэластозом, т. е. с сильным утолщением эндокарда, однако последний появляется в возрасте одного года или позднее, локализуется обычно в левом желудочке, не сопровождаясь воспалительными изменениями. Клинически проявляется внезапным наступлением недостаточности кровообращения, с расширением сердца, увеличением печени, рвотой, побледнением, цианозом.
Врожденное артерио-венозное соустье венечных сосудов встречалось в единичных случаях (Brown, Burnett, 1949; Gasul et al.). При наличии такого соустья отмечался постоянный шум в области легочного ствола. Диагноз подтверждался ретроградной аортографией. Дифференцировать врожденное артерио-венозное соустье венечных артерий от открытого артериального протока и от аорто-легочного «окна» позволяло небольшое повышение насыщения кислородом крови у выхода из правого желудочка и снижение у входа в легочный ствол.
Правая или левая венечная артерия может впадать в венечный синус, в правое предсердие, правый желудочек или в легочный ствол (Mustard).
Диагноз ставился на основании находок при операции или на секции.

Аномалии полых вен у ребенка
Аномалии верхней полой вены относительно часты, нередко сопровождают другие врожденные пороки сердца и магистральных сосудов. Такие аномалии не вызывают нарушения кровообращения и обнаруживаются при ангиокардиографии или на секции.
В норме левый проток Кювье на периферическом участке закрывается, а его центральная часть участвует в образовании кровообращения сердца. В случае сохранения левого протока Кювье образуются две верхние полые вены, из которых левая открывается в правое предсердие. Иногда две верхние полые вены проходят по обеим сторонам тела и впадают в правое предсердие. Обе полые вены могут соединяться венозным сплетением.
Если правый проток закрывается, а левый остается незакрытым, то верхняя полая вена собирает венозную кровь всей верхней половины тела в правое предсердие (И. Литтманн, Р. Фоно).
Аномалии нижней полой вены встречаются реже. Левая может оставаться, правая закрывается или же развиваются две нижние полые вены. Такого рода аномалии не вызывают каких-либо нарушений.
Одна из полых вен, редко обе, впадают в левое предсердие. Кровь из левого желудочка частично или полностью возвращается обратно. Окисление крови возможно таким путем, что кровь из левого предсердия или левого желудочка через дефект перегородки попадает в правую половину сердца, а отсюда в легкие. В результате наступает понижение функции правого желудочка. Прижизненный диагноз невозможен (И. Литтманн, Р. Фоно).
Одна, несколько или все легочные вены впадают в правое предсердие.
Такое вливание может быть непосредственным или через верхнюю или нижнюю полые вены, или через коронарный синус.
Кровь, попадающая в малый круг кровообращения, возвращается частично или полностью в правую половину сердца. В большой круг кровообращения кровь поступает из правой половины сердца в левую через дефект перегородки — возникает картина синдрома Лютенбаше.
При аномалиях верхней и нижней полых вен и легочных вен вливающаяся в сердце артериальная и венозная кровь смешивается. Она попадает в большой круг кровообращения, насыщенность кислородом крови правого предсердия и в любой периферической артерии одинаковая.
Диагноз устанавливается с помощью ангиокардиографии и катетеризации сердца.
ЭКГ с отклонением оси вправо указывает на гипертрофию правого желудочка.
При рентгенологическом и выявляется расширение правого желудочка и предсердия с расширением легочного ствола.
На обзорных снимках характерна конфигурация средостения в виде восьмерки (Snellen; Albers), верхнюю часть которой слева образует восходящая аномальная легочная вена, а справа — контур растянутой верхней полой вены. Она напоминает также фигуру «снежной бабы» (Cooley).
— Также рекомендуем «Перемещение (транспозиция) магистральных сосудов у ребенка. Тетрада Фалло»
Оглавление темы «Комбинированные пороки сердца у детей»:
1. Аорто-легочное сообщение у ребенка. Сужение отверстия аорты
2. Врожденное сужение отверстия легочного ствола. Признаки стеноза легочного ствола
3. Врожденная аневризма аортального синуса. Аномалии полых вен у ребенка
4. Перемещение (транспозиция) магистральных сосудов у ребенка. Тетрада Фалло
5. Инструментальная диагностика тетрады Фалло. Оксигенация при тетраде Фалло
6. Триада Фалло у ребенка. Пентада (пенталогия) Фалло
7. Общий артериальный ствол у ребенка. Тетрада Фалло с атрезией легочного ствола
8. Комплекс Эйзенменгера у ребенка. Синдром (комплекс) Тауссиг — Бинга
9. Дефекты межпредсердной перегородки у ребенка. Открытое овальное окно
10. Незаращение общего атрио-вентрикулярного отверстия у ребенка. Синдром (комплекс) Лутембахера
Источник
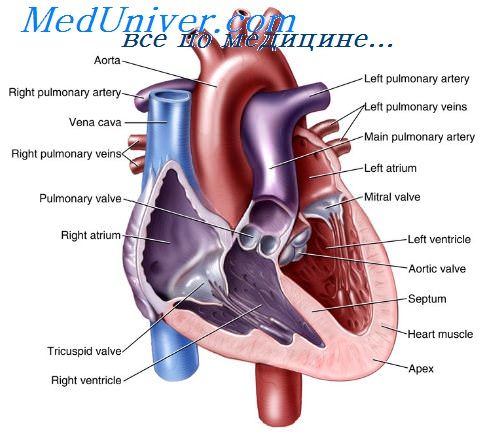
Синдром верхней полой вены – это симптомокомплекс, развивающийся вследствие нарушения кровообращения в системе верхней полой вены и затруднения оттока венозной крови от верхних отделов туловища. Классическими признаками синдрома верхней полой вены служат: цианоз; одутловатость головы, шеи, верхних конечностей, верхней половины грудной клетки; расширение подкожных вен; одышка, охриплость голоса, кашель и др. Нередко развиваются общемозговые, глазные, геморрагические проявления. Диагностический алгоритм может включать проведение рентгенографии ОГК, венокаваграфии, КТ и МРТ грудной клетки, УЗДГ, медиастиноскопии, торакоскопии с биопсией. При синдроме может быть предпринята эндоваскулярная баллонная ангиопластика и стентирование, тромбэктомия, резекция ВПВ, обходное шунтирование, паллиативное удаление опухоли с целью декомпрессии средостения.
Общие сведения
Под синдромом верхней полой вены (СВПВ), или кава-синдромом, понимают вторичное патологическое состояние, осложняющее многие заболевания, связанные с поражением органов средостения. В основе кава-синдрома лежит экстравазальная компрессия или тромбоз верхней полой вены, нарушающие отток венозной крови от головы, плечевого пояса и верхней половины туловища, что может приводить к жизнеугрожающим осложнениям. Синдром верхней полой вены в 3-4 раза чаще развивается у пациентов мужского пола в возрасте 30-60 лет. В клинической практике с синдромом верхней полой вены приходится сталкиваться специалистам в области торакальной хирургии и пульмонологии, онкологии, кардиохирургии, флебологии.
Верхняя полая вена (ВПВ) располагается в среднем средостении. Она представляет собой тонкостенный сосуд, окруженный плотными структурами — грудной стенкой, аортой, трахеей, бронхами, цепочкой лимфоузлов. Особенности строения и топографии ВПВ, а также физиологически низкое венозное давление обусловливают легкое возникновение обструкции магистрального сосуда. Через ВПВ оттекает кровь от головы, шеи, верхнего плечевого пояса и верхних отделов грудной клетки. Верхняя полая вена имеет систему анастомозов, выполняющих компенсаторную функцию при нарушении проходимости ВПВ. Однако венозные коллатерали не могут полностью заменить ВПВ. При синдроме верхней полой вены давление в ее бассейне может достигать 200-500 мм вод. ст.
Синдром верхней полой вены
Причины СВПВ
Развитию синдрома верхней полой вены могут способствовать следующие патологические процессы: экстравазальная компрессия ВПВ, опухолевая инвазия стенки ВПВ или тромбоз. В 80-90% случаев непосредственными причинами кава-синдрома выступают рак легкого, преимущественно правосторонней локализации (мелкоклеточный, плоскоклеточный, аденокарцинома); лимфогранулематоз, лимфомы; метастазы рака молочной железы, рака простаты и рака яичка в средостение; саркома и др.
В остальных случаях к компрессии ВПВ могут приводить доброкачественные опухоли средостения (кисты, тимомы), фиброзный медиастинит, аневризма аорты, констриктивный перикардит, инфекционные поражения: (сифилис, туберкулез, гистоплазмоз), загрудинный зоб. Синдром верхней полой вены может быть обусловлен тромбозом ВПВ, развивающимся на фоне длительной катетеризации вены центральным венозным катетером или пребывания в ней электродов электрокардиостимулятора.
Симптомы СВПВ
Клинические проявления синдрома верхней полой вены обусловлены повышением венозного давления в сосудах, кровь от которых в норме оттекает через ВПВ или безымянные вены. На выраженность проявлений влияют скорость развития синдрома верхней полой вены, уровень и степень нарушения кровообращения, адекватность коллатерального венозного оттока. В зависимости от этого клиническое течение синдром верхней полой вены может быть медленно прогрессирующим (при компрессии и инвазии ВПВ) или острым (при тромбозе ВПВ).
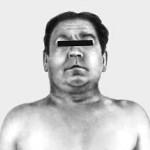
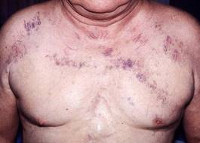
Классическая триада, характеризующая синдром верхней полой вены, включает отек, цианоз и расширение поверхностных вен на лице, шее, верхних конечностях и верхней половине туловища. Пациентов может беспокоить одышка в покое, приступы удушья, охриплость голоса, дисфагия, кашель, боли в груди. Указанные симптомы усиливаются в положении лежа, поэтому больные вынуждены принимать в постели полусидячее положение. В трети случаев отмечается стридор, обусловленный отеком гортани и угрожающий обструкцией дыхательных путей.
Осложнения
Часто при синдроме верхней полой вены развиваются носовые, легочные, пищеводные кровотечения, вызванные венозной гипертензией и разрывом истонченных стенок сосудов.
Нарушение венозного оттока из полости черепа приводит к развитию церебральных симптомов:
- головной боли
- шума в голове
- сонливости
- судорог
- спутанности и потери сознания.
В связи с нарушением функции глазодвигательных и слуховых нервов могут развиваться:
- диплопия
- двусторонний экзофтальм
- слезотечение
- утомляемость глаз
- снижение остроты зрения
- тугоухость
- слуховые галлюцинации
- шум в ушах
Диагностика
Физикальное обследование пациента с синдромом верхней полой вены выявляет набухание вен шеи, расширенную сеть подкожных венозных сосудов на груди, полнокровие или цианоз лица, отек верхней половины туловища. При подозрении на синдром верхней полой вены всем больным показано рентгенологическое обследование — рентгенография грудной клетки в двух проекциях, томография (компьютерная, спиральная, магнитно-резонансная). В некоторых случаях для определения локализации и выраженности венозной обструкции прибегают к проведению флебографии (венокаваграфии).

КТ органов грудной клетки. Резкое сужение просвета верхней полой вены за счет прорастания в нее опухоли средостения с выраженным затруднением оттока венозной крови от головы и верхних конечностей
С целью дифференциальной диагностики тромбоза ВПВ и обструкции извне показана УЗДГ сонных и надключичных вен. Осмотр глазного дна офтальмологом позволяет выявить извитость и расширение вен сетчатки, отек перипапиллярной области, застойный диск зрительного нерва. При измерении внутриглазного давления может отмечаться его значительное повышение.
Для определения причин синдрома верхней полой вены и верификации морфологического диагноза может потребоваться проведение бронхоскопии с биопсией и забором мокроты; анализа мокроты на атипичные клетки, цитологического исследования промывных вод из бронхов, биопсии лимфатического узла (прескаленной биопсии), стернальной пункции с исследованием миелограммы. При необходимости может выполняться диагностическая торакоскопия, медиастиноскопия, медиастинотомия или парастернальная торакотомия для ревизии и биопсии средостения.
Дифференциальную диагностику кава-синдрома проводят с застойной сердечной недостаточностью: при синдроме верхней полой вены отсутствуют периферические отеки, гидроторакс, асцит.
Лечение СВПВ
Симптоматическое лечение синдрома верхней полой вены направлено на повышение функциональных резервов организма. Оно включает назначение низкосолевой диеты, ингаляций кислорода, диуретиков, глюкокортикоидов. После установления причины, вызвавшей развитие синдрома верхней полой вены, переходят патогенетическому лечению.
Так, при синдроме верхней полой вены, обусловленном раком легкого, лимфомой, лимфогранулематозом, метастазами опухолей других локализаций, проводится полихимиотерапия и лучевая терапия. Если развитие синдрома верхней полой вены вызвано тромбозом ВПВ, назначается тромболитическая терапия, проводится тромбэктомия, в некоторых случаях – резекция сегмента верхней полой вены с замещением резецированного участка венозным гомотрансплантатом.
При экстравазальной компрессии ВПВ радикальные вмешательства могут включать расширенное удаление опухоли средостения, удаление медиастинальной лимфомы, торакоскопическое удаление доброкачественной опухоли средостения, удаление кисты средостения и др. В случае невозможности выполнения радикальной операции прибегают к различным паллиативным хирургическим вмешательствам, направленным на улучшение венозного оттока: удалению опухоли средостения с целью декомпрессии, обходному шунтированию, чрескожной эндоваскулярной баллонной ангиопластике и стентированию верхней полой вены.
Прогноз
Отдаленные результаты лечения синдрома верхней полой вены зависят, прежде всего, от основного заболевания и возможностей его радикального лечения. Устранение причин приводит к купированию проявлений кава-синдрома. Острое течение синдрома верхней полой вены может вызвать быструю гибель больного. При синдроме верхней полой вены, обусловленном запущенным онкологическим процессом, прогноз неблагоприятный.
Источник
