Синдром плеврального выпота что это
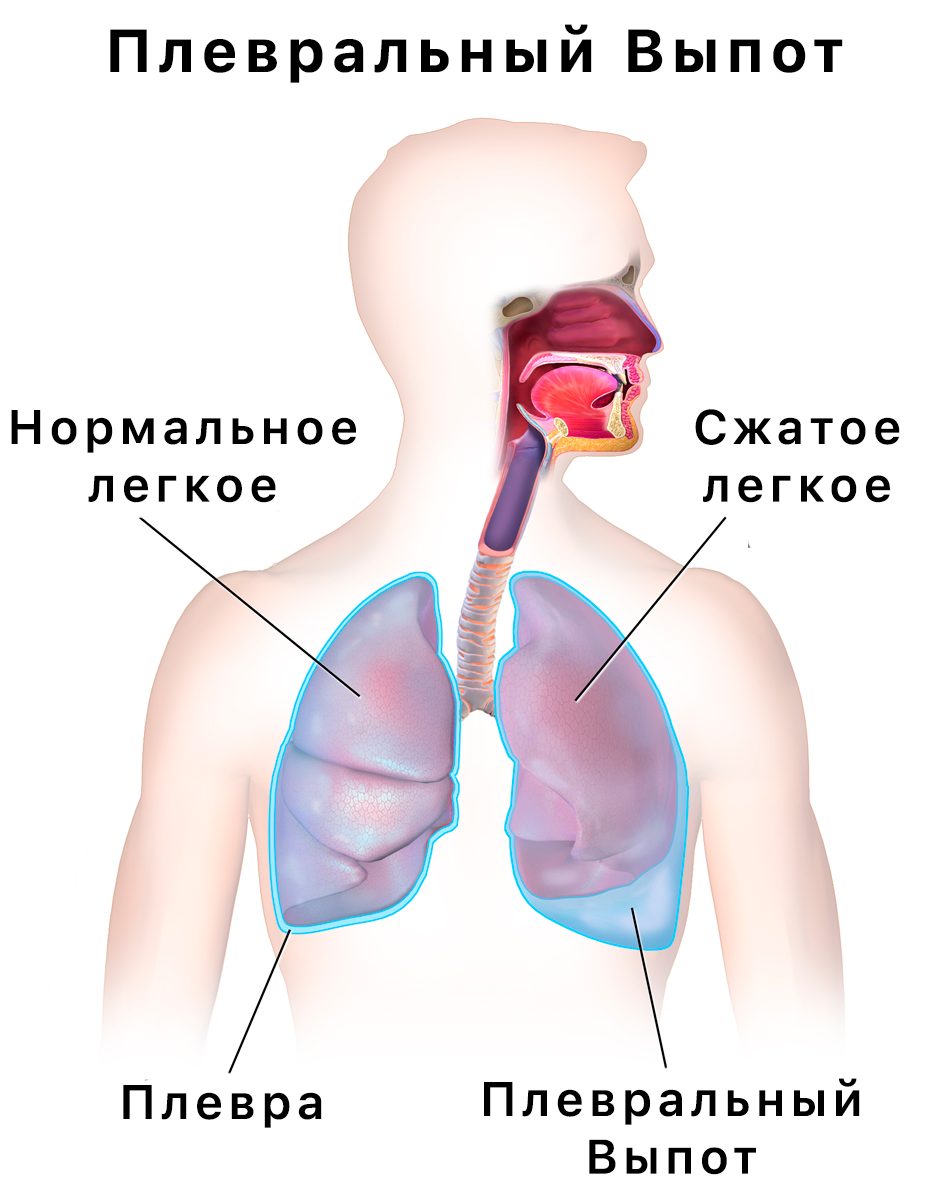
Плевральный выпот — это избыток жидкости, которая накапливается в плевральной полости, заполненном жидкостью пространстве, которое окружает лёгкие. Эта избыточная жидкость может ухудшить дыхание, ограничивая расширение лёгких.
Различные виды плеврального выпота, в зависимости от природы жидкости и того, что вызвало её попадание в плевральное пространство, включают гидроторакс (серозная жидкость), гемоторакс (кровь), мочеиспускатель (моча), хилоторакс (хилус) или пиоторакс (гной) широко известный как эмпиема плевры.
Напротив, пневмоторакс — это скопление воздуха в плевральном пространстве, и его обычно называют «коллапсирующее лёгкое».
Виды плеврального выпота[править | править код]
Различные методы могут быть использованы для классификации плевральной жидкости.
По происхождению жидкости:
- Серозная жидкость (гидроторакс)
- Кровь (гемоторакс)
- Хилус (хилоторакс)
- Гной (пиоторакс или эмпиема)
- Моча (urinothorax)
По патофизиологии:
- Транссудативный плевральный выпот
- Экссудативный плевральный выпот
- По основной причине (см. Следующий раздел)
Причины[править | править код]
Большой левосторонний плевральный выпот на вертикальной рентгенограмме грудной клетки
Транссудативный[править | править код]
Наиболее распространёнными причинами транссудативного плеврального выпота являются сердечная недостаточность и цирроз печени. Нефротический синдром, приводящий к потере большого количества альбумина в моче и, как следствие, к низкому уровню альбумина в крови и снижению коллоидно-осмотического давления, является ещё одной менее частой причиной плеврального выпота.
Раньше считалось, что тромбоэмболия лёгочной артерии вызывает транссудативный выпот, но недавно было доказано, что он является экссудативным.[1] Механизм экссудативного плеврального выпота при тромбоэмболии лёгочной артерии, вероятно, связан с повышенной проницаемостью капилляров в лёгких, что является результатом высвобождения цитокинов или медиаторов воспаления (например, фактора роста эндотелия сосудов) из тромбоцитов, богатых тромбоцитами. Избыточная интерстициальная жидкость лёгкого пересекает висцеральную плевру и накапливается в плевральном пространстве.
Условия, связанные с транссудативными плевральными выпотами, включают:
- Хроническая сердечная недостаточность
- Цирроз печени
- Тяжёлая гипоальбуминемия
- Нефротический синдром
- Острый ателектаз
- Микседема
- Перитонеальный диализ
- Синдром Мейгса
- Обструктивная уропатия
- Конечная стадия заболевания почек
Экссудативный[править | править код]
Когда плевральный выпот определён как экссудативный, необходима дополнительная оценка, чтобы определить его причину, и следует измерить амилазу, глюкозу, pH и количество клеток.
- Количество эритроцитов увеличивается в случаях кровавых выпотов (например, после операции на сердце или гемоторакса из-за неполной эвакуации крови).
- Уровни амилазы повышены в случаях разрыва пищевода, выпота поджелудочной железы или рака.
- Глюкоза снижается при раке, бактериальных инфекциях или ревматоидном плеврите.
- рН при эмпиеме низкий (<7,2) и может быть низким при раке.
Если подозревается рак, плевральная жидкость отправляется на цитологическое исследование. Если цитология отрицательна, и рак все ещё подозревается, может быть выполнена либо торакоскопия, либо пункционная биопсия [3] плевры.
Причины[править | править код]
Наиболее распространёнными причинами экссудативного плеврального выпота являются бактериальная пневмония, рак (при раке лёгкого, раке молочной железы и лимфоме, вызывающей приблизительно 75% всех злокачественных плевральных выпотов), вирусная инфекция и лёгочная эмболия.
Другая распространённая причина — последствия операций на сердце. Случаи, когда из полости после операции не полностью удалена кровь, может привести к воспалительной реакции, которая вызывает экссудативный плевральнуй выпот.
Условия экссудативных плевральных выпотов:
- Парапневмонический выпот из-за пневмонии
- Злокачественная опухоль (рак лёгких или метастазы в плевру из других мест)
- Инфекция (эмпиема из-за бактериальной пневмонии)
- Травма
- Инфаркт лёгкого
- Лёгочная эмболия
- Аутоиммунные расстройства
- Панкреатит
- Разорванный пищевод (синдром Бурхаве)
- Ревматоидный плеврит
- Лекарственная волчанка
Другие / негруппированные[править | править код]
Другие причины плеврального выпота включают туберкулёз (хотя пятна плевральной жидкости редко бывают положительными для кислотоустойчивых бацилл, это является наиболее распространённой причиной выпота плевры в некоторых развивающихся странах), аутоиммунные заболевания, такие как системная красная волчанка, кровотечение (часто из-за к травм груди), хилоторакс (чаще всего вызванный травмой) и случайное вливание жидкостей.
Менее распространённые причины включают разрыв пищевода или заболевание поджелудочной железы, внутрибрюшные абсцессы, ревматоидный артрит, асбесто-плевральный выпот, мезотелиому, синдром Мейгса (асцит и плевральный выпот из-за доброкачественной опухоли яичника) и синдром гиперстимуляции яичников.
Плевральные выпоты могут также возникать в результате медицинских или хирургических вмешательств, включая использование медикаментов (плевральная жидкость обычно эозинофильна), шунтирование коронарной артерии, абдоминальная хирургия, эндоскопическая варикозная склеротерапия, лучевая терапия, пересадка печени или лёгких, введение желудочкового шунта в качестве метода лечения гидроцефалии, и установки туннелируемого или нетуннелируемого центрального венозного катетера.
Диагностика[править | править код]
Плевральный выпот обычно диагностируется на основании истории болезни и физического обследования, а также подтверждается рентгенографией грудной клетки.
Следующие клинические признаки обычно проявляются, как только накопленная жидкость превышает 300 мл:
- уменьшение движения грудной клетки на поражённой стороне,
- притупление перкуссии по жидкости,
- уменьшение дыхательных звуков на поражённой стороне,
- снижение вокального резонанса и свободного дыхания (хотя это противоречивый и ненадёжный признак).
Над выпотом, где лёгкое сдавлено, могут проявиться бронхиальные звуки дыхания и эгофония. Большой выпот может вызвать отклонение трахеи от выпота. Систематический обзор (2009 г.), опубликованный в рамках серии Rational Clinical Examination в журнале Американской медицинской ассоциации, показал, что тупость по сравнению с обычными перкуссиями была наиболее точной для диагностики плеврального выпота.[2]
Лечение[править | править код]
Лечение зависит от первопричины плеврального выпота.
Терапевтическая аспирация может быть достаточной, однако, при больших выпотах может потребоваться введение межрёберного дренажа. При работе с дренажными трубками важно убедиться, что они не закупорены или не забиты: забитая дренажная трубка, в условиях непрерывного производства организмом жидкости (выпота) приведёт к тому, что после удаления дренажной трубки часть жидкости останется. Эта жидкость может привести к осложнениям, таким как гипоксия из-за коллапса лёгкого из-за жидкости или фибротораксу, если происходит рубцевание.
При повторных выпотах может потребоваться химический (тальк, блеомицин, тетрациклин / доксициклин) или хирургический плевродез.
Плевродез не удаётся в 30% случаев и, в таких случаях, альтернативой является установка плеврального катетера PleurX или дренажного катетера Aspira. Это грудная трубка 15Fr с односторонним клапаном. Каждый день пациент или медицинский персонал подключают его к простой вакуумной трубке и удаляют от 600 до 1000 мл жидкости, что можно повторять ежедневно. Когда трубка не используется, она должна быть закрыта. Это позволяет пациентам находиться вне больницы. Пациентам со злокачественными плевральными выпотами данная мера позволяет продолжать химиотерапию, если она показана. Как правило, трубка устанавливается на период около 30 дней, а затем удаляется, когда пространство подвергается спонтанному плевродезу.
Ссылки[править | править код]
- ↑ José Porcel, Richard Light. Pleural effusions due to pulmonary embolism (ENGLISH) // Current Opinion in Pulmonary Medicine. — 2008-07. — Т. 14, вып. 4. — С. 337–342. — ISSN 1070-5287. — doi:10.1097/MCP.0b013e3282fcea3c.
- ↑ Camilla L. Wong, Jayna Holroyd-Leduc, Sharon E. Straus. Does This Patient Have a Pleural Effusion? (англ.) // JAMA. — 2009-01-21. — Vol. 301, iss. 3. — P. 309–317. — ISSN 0098-7484. — doi:10.1001/jama.2008.937.
Источник
Когда в плевральной полости человека скапливается жидкость (по разным причинам) говорят о плевральном выпоте, который подразделяется на транссудат и экссудат. Бессимптомный транссудат лечения фактически не требует, как и установления причины, а вот если его сопровождают клинические признаки и есть экссудат (причину которого как раз устанавливать нужно), больному потребуются:
— плевральная пункция;
— дренирование полости;
— плевродез;
— или даже плеврэктомия.
Возможно, будет назначена комплексная терапия, с применением сразу нескольких вышеперечисленных методов.
Виды и причины образования плеврального выпота
Их несколько. Так, например:
1. Транссудат часто вызывается сердечной недостаточностью. Иногда — циррозом печени.
2. Экссудат провоцируется пневмонией, онкологическим процессом, вирусными инфекциями, туберкулезом, тромбоэмболией легочной артерии (кстати, при хронических экссудативных выпотах проявляется синдром желтых ногтей, как результат нарушения лимфооттока).
3. Хилоторакс (или хилезный выпот) молочно-белого цвета возникает при лимфомах и синдроме верхней полой вены.
4. Лимфоподобный выпот напоминает хилезный, но с более высоким содержанием холестерина. Возникает при долго существующем выпоте, когда из плевральной полости практически не отходит жидкость вследствие утолщения плевры.
5. Гемоторакс случается чаще всего из-за травм или разрыва аорты или легочной артерии. Характеризуется наличием/скоплением крови в плевральной полости.
6. Эмпиема плевры с гноем в плевральной полости может быть осложнением пневмонии, абсцессов легкого или печени, проникающей травмы или торакотомии.
7. Панцирное легкое образуется вследствие эмпиемы плевры или развития опухоли и характеризуется образованием фиброзной капсулы, мешающей легкому расправляться.
8. Ятрогенный выпот вызывается травмами из-за смещения пищевого зонда или венозного катетера и, как следствие, попаданием в полость плевры пищи или лекарственных растворов.
9. Выпот без видимой причины образуется чаще всего при бессимптомной тромбоэмболии легочной артерии, а также туберкулезе или развивающемся онкологическом процессе.
Лечение плеврального выпота
Больному с жалобами на одышку, боли в груди и другие характерные симптомы плевральный выпот диагностируется при помощи рентгена грудной клетки. При необходимости для уточнения диагноза могут быть назначены КТ-ангиография и некоторые прочие определяющие методы. Также проводится анализ содержимого выпота.
Что касается терапии плеврального выпота, то она комплексная и направлена на лечение:
— симптоматическое;
— и основного заболевания.
Некоторым пациентам выполняется дренирование плевральной полости.
Если же анализ указал на злокачественность выпота, больной направляется к онкологам для установления более точного диагноза и коррекции лечебного плана.
Важно: в большинстве случаев плевральный выпот проходит, что называется, «сам по себе», как только решается проблема основного заболевания. Так что, по сути, надо лечить болезнь, а не ее последствия, к коим и относится выпот. Что же касается плеврической боли в этом случае, то она купируется при помощи пероральных анальгетиков.
Хотите знать больше о медицине? Не забудьте поддержать наш канал в сервисе Яндекс.Дзен лайком и подпиской. Это мотивирует нас публиковать больше интересных материалов. Также вы сможете оперативно узнавать о новых публикациях.
Источник
Плеври́т (Pleuritis-лат.)— воспаление плевральных листков, с выпадением на их поверхность фибрина (сухой плеврит) или скопление в плевральной полости экссудата различного характера (экссудативный плеврит). Этим же термином обозначают процессы в плевральной полости, сопровождающиеся скоплением патологического выпота, когда воспалительная природа плевральных изменений не представляется бесспорной[3]. Среди его причин — инфекции, травмы грудной клетки, опухоли.
Может быть самостоятельным заболеванием (первичный), но чаще является следствием острых и хронических процессов в лёгких (вторичный). Бывает сухой и экссудативный плеврит. По характеру экссудата различают серозные, серозно-фибринозные, геморрагические, гнойные, гнойно-гнилостные, ихорозные и хилусные плевриты. Бывает бактериальной, вирусной и аллергической этиологии. В последние годы в большинстве случаев плеврит имеет неспецифическую этиологию.
Признаки: боль в грудной клетке, связанная с дыханием, кашель, повышение температуры, одышка, в крови увеличивается число лейкоцитов, преимущественно за счёт нейтрофильной группы, выражен сдвиг ядра влево до юных форм и миелоцитов. СОЭ ускорена. При гнойном плеврите резко нарастают признаки токсемии, завершающейся коматозным состоянием.
Симптомы плеврита[править | править код]
- Клиника фибринозного плеврита. Больной предъявляет жалобы на боли при дыхании, кашле, при наклоне в противоположную сторону. Длительное время сохраняется субфебрильная лихорадка преимущественно в вечернее время; потливость. Объективные данные следующие: поверхностное, учащенное дыхание, положение больного вынужденное (больной лежит на больном боку, чтобы уменьшить боль). При физикальном осмотре наряду с симптомами основного заболевания будет выслушиваться локализованный или обширный шум трения плевры.
- При экссудативном плеврите болевые ощущения могут изменять свою интенсивность, но у больного появляется чувство тяжести в той или иной половине грудной клетки, одышка, сухой или со скудной мокротой кашель (рефлекторный характер). Больной как правило принимает вынужденное положение. При общем осмотре выявляется цианоз, акроцианоз, набухшие вены шеи. При осмотре грудной клетки: выбухание межреберий, пораженная половина отстает при дыхании. При пальпации обнаруживается ограничение экскурсии грудной клетки, голосовое дрожание не проводится. При перкуссии обнаруживается бедренная тупость перкуторного звука. При аскультации дыхание не проводится (если количество жидкости небольшое, то дыхание может проводиться, при наличии гноя дыхание может стать жестким или бронхиальным. При горизонтальном положении будет ослабление везикулярного дыхания).
- Клиника эмпиемы плевры характеризуется лихорадкой гектического характера, выраженной интоксикацией, изменением аскультативных данных.
Достоверным признаком подтверждающим наличие плеврита является рентгенография органов грудной клетки: классическим признаком выпотного плеврита являются гомогенное затемнение легочной ткани с косым верхним уровнем жидкости. Данная рентгенологическая картина наблюдается в случае диффузного плеврита, если количество жидкости превышает 1 литр. Если жидкости меньше литра, то жидкость скапливается в синусах, и наблюдается затемнение нижне-бокового синуса. Сложно бывает поставить диагноз, если имеется тотальное затемнение той или иной половины грудной клетки (тотальная острая пневмония, ателектазы легкого прямое противопоказание в торакоцентезу). Если это жидкость, то наблюдается контралатеральное смещение органов средостения. При гидропневмотораксе уровень жидкости горизонтальный. При междолевом плеврите то обычно, это представляется в виде двояковыпуклой линзы.
В диагностике плевритов важную роль играет плевральная пункция. Торакоцентез проводится в 7-8 межреберье по заднеакссилярной или лопаточной линии. Полученную жидкость осматривают, определяют её цвет, консистенцию. Необходимо определить транссудат или экссудат: нужно определить количества белка, произвести пробу Ривольта, исследовать ЛДГ. Транссудат: количество белка меньше 32 г/л, уровень ЛДГ меньше 1.3 ммоль/л, проба Ривольта отрицательная.
Экссудат: белка больше 36 г/л, уровень ЛДГ 1.75 ммоль/л, проба Ривольта положительная. Для четкого определения трансудата или экссудата необходимо определять коэффициенты — уровень белка выпота/уровень белка сыворотки крови, уровень общей ЛДГ выпота/уровень ЛДГ сыворотки. Если эти коэффициенты соответственно меньше 0.5 и 0.6 то это транссудат. Транссудат в основном появляется при трех состояниях: недостаточность кровообращения, циррозы печени, нефротическом синдроме. Если коэффициенты больше 0.5 и 0.6 то это экссудат, и дальнейшие поиски должны быть направлены на поиск причины.
Нормальный состав плевральной жидкости.
- Удельный вес 1015
- Цвет — соломенно-жёлтый
- Прозрачность — полная
- Невязкая
- Не имеет запаха
Клеточный состав:
- общее количество эритроцитов 2000-5000 в мм3
- общее количество лейкоцитов 800—900 мм3
- нейтрофилы до 10 %
- эозинофилы до 1 %
- базофилы до 1 %
- лимфоциты до 23 %
- эндотелий до 1 %
- плазматические клетки до 5 %
- белок 1.5 — 2 г на 100 мл (15-25 г/л).
- ЛДГ 1.4 — 1.7 ммоль/л
- глюкоза 20-40 мг на 100 мл (2.1 — 2.2 ммоль/л)
- рН 7.2
В тех случаях когда плевральная жидкость прозрачна, приступают к биохимическому исследованию (ЛДГ, амилаза, глюкоза). Снижение уровня глюкозы наблюдается при туберкулезных плевритах, резкое снижение глюкозы при мезотелиомах. Незначительное снижение глюкозы при острых пневмониях, особенно при микоплазменных.
Если жидкость мутная — нужно подумать о хилотораксе или псевдохилотораксе. Определяются в жидкости липиды — если выпадают кристаллы холестерина, то это псевдохилоторакс или холестериновый экссудативный плеврит. Если выпадают кристаллы триглицеридов, то это хилоторакс (поражение грудного протока, наиболее часто при злокачественных опухолях).
Если жидкость кровянистая, нужно определить гематокрит. Если больше 1 % — надо подумать об опухоли, травме, и эмболии легочной артерии с развитием инфаркта легкого. Если гематокрит больше 50 % — это гемоторакс, который требует хирургического вмешательства.
Затем выполняется цитологическое исследование плевральной жидкости. Если обнаруживаются клетки злокачественной опухоли, то определяют источник опухоли. Если преобладают лейкоциты — это остропротекающий плеврит, если инфильтрат пневмонический, то чаще всего это парапневмонический плеврит. Если это пневмония, то необходимо сделать томографию, бронхоскопию, компьютерную томографию. Если преобладают мононуклеары — это хронический плеврит, при котором необходима двукратная биопсия плевры, при которой можно установить этиологию. Если при двукратной биопсии плевры не установлен диагноз, то прибегают к сканированию легких, ангиографии, компьютерной томографии, УЗИ органов брюшной полости.
Формулировка диагноза: на первое место выставляется основное заболевание, затем осложнения — сухой плеврит, диффузный или осумкованный (с указанием локализации).
Лечение плеврита[править | править код]
Лечение плеврита должно быть комплексным и направлено прежде всего на ликвидацию основного процесса, приведшего к его развитию. Симптоматическое лечение имеет целью обезболить и ускорить рассасывание фибрина, предупредить образование обширных шварт и сращений в плевральной полости.
В остром периоде туберкулезного плеврита показано лечение противотуберкулезными препаратами: изониазидом —10 мг/кг, стрептомицином — 1 г, этамбутолом — 25 мг/ кг, рифампицином — 0,45—0,6 г/ сут. Этиотропное лечение туберкулезного плеврита длится 10—12 мес.
Успех лечения больного с парапневмоническим плевритом зависит от раннего начала и правильного подбора антибактериальных средств с учетом вида микроорганизмов и чувствительности к ним. Положительный эффект дает назначение иммуностимулирующей терапии (левамизол).
При опухолевых плевритах необходима целенаправленная химиотерапия, при плевритах ревматической этиологии — глюкокортикостероидные гормоны (преднизолон в суточной дозе 15—20 мг).
Хороший эффект дают десенсибилизирующие и противовоспалительные средства (кальция хлорид, ацетилсалициловая кислота, бутадион, анальгин, индометацин и др.), которые также обычно значительно уменьшают плевральные боли.
Профилактика плеврита[править | править код]
Плеврит может быть предотвращен, в зависимости от его причины. Например, раннее лечение пневмонии может предотвратить накопление плевральной жидкости. В случае заболеваний сердца, легких или почек, управление основной болезнью может помочь предотвратить накопление жидкости. Также необходимо проводить диспансеризацию, чтобы выявить заболевание на ранних стадиях и срочно оказать больному лечебную помощь.
Интересные факты[править | править код]
- Великая русская балерина XX века Анна Павлова умерла от плеврита в возрасте 49 лет.
- В пьесе Теннесси Уильямса «Стеклянный зверинец» Лора Вингфилд, болевшая в детстве плевритом, получила прозвище «Синяя Роза» в результате игры слов: pleurosis — blue roses.
Симптомы плеврита у животных[править | править код]
Из общих явлений констатируют угнетение животных, значительное снижение у них аппетита, повышение температуры тела. Обращает на себя внимание дыхание-частое, поверхностное, абдоминального типа. При односторонних плевритах нарушается симметрия экскурсий грудной клетки. Кашель в покое слабый и не частый, животное пытается его задержать. При перкуссии грудой клетки кашель усиливается и учащается. Мочеотделение при эксудативном плеврите уменьшено, моча сильно концентрирована и часто содержит белок. В крови обнаруживают нейтрофильный лейкоцитоз со сдвигом ядра влево, дегенерацию нейтрофилов и моноцитов.[4]
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Плевриты (недоступная ссылка). Медицина Алтая. Дата обращения 22 августа 2012. Архивировано 18 октября 2012 года.
- ↑ Г.В.Домрачев и др. Патология и терапия внутренних незаразных болезней сельскохозяйственных животных. — М., 1960. — 504 с.
Ссылки[править | править код]
- [da-med.ru/diseases/cat-63/d-309/ Da-med.ru ::: Плеврит]
Некоторые внешние ссылки в этой статье ведут на сайты, занесённые в спам-лист. Эти сайты могут нарушать авторские права, быть признаны неавторитетными источниками или по другим причинам быть запрещены в Википедии. Редакторам следует заменить такие ссылки ссылками на соответствующие правилам сайты или библиографическими ссылками на печатные источники либо удалить их (возможно, вместе с подтверждаемым ими содержимым). Список проблемных доменов |
Источник
