Синдром плацентарной трансфузии что это

Фето-фетальный трансфузионный синдром (ФФТС) – это тяжелое осложнение многоплодной монохориальной беременности, при которой из-за анастомозов в сосудистой сети плаценты возникает дисбаланс кровотока у плодов. Проявлениями служит диспропорциональность развития близнецов, многоводие в пузыре «рецепиента» при маловодии у «донора», ряд серьезных пороков развития обоих плодов, их внутриутробная гибель. Диагностика производится на основании картины ультразвуковых исследований, эхокардиографии и допплерографии, выполняемых обычно во второй половине беременности. Для сохранения беременности осуществляют лазеркоагуляцию плацентарных анастомозов, периодическое амниодренирование, окклюзию пуповины более пострадавшего плода для сохранения другого.
Общие сведения
Синдром фето-фетальной трансфузии встречается исключительно при монозиготной двойне (крайне редко — тройне), когда близнецы объединены общим хорионом. Официальная статистика свидетельствует, что это осложнение возникает у 17,5% женщин, беременность которых носит монохориальных характер. Ряд исследователей полагает, что встречаемость синдрома значительно выше, однако часто он приводит к самопроизвольному аборту на ранних сроках вынашивания ребенка («скрытая смертность»). Уровень перинатальной смертности при ФФТС высокий и в некоторых регионах достигает 65-100%, примерно 12-15% всех случаев внутриутробной гибели при многоплодной беременности обусловлено этим состоянием.
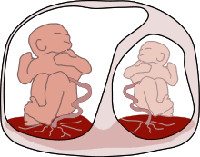
Фето-фетальный трансфузионный синдром
Причины
Морфологической предпосылкой для развития фето-фетального трансфузионного синдрома является наличие в хорионе анастомозов между сосудистыми сетями обоих плодов. При монохориальной беременности они выявляются в 60-90% и могут быть поверхностными и глубокими. Поверхностные вено-венозные и артерио-артериальные анастомозы способны транспортировать кровь в обоих направлениях (в зависимости от давления) и выравнивают объемы крови между близнецами. Строение глубоких анастомозов таково, что артериальная кровь, поступающая в котиледон плаценты из системы одного ребенка, переходит в венозную сеть другого. Предполагается, что превалирование количества глубоких сосудистых соединений в хорионе над числом поверхностных и становится причиной появления синдрома.
Факторы, приводящие к возникновению большего количества глубоких анастомозов, на сегодняшний момент неизвестны. Предполагается, что они возникают из-за патологии формирования плаценты «донора», в результате чего сосудистое сопротивление в ней растет, и формируются шунты, связывающие его с сосудами «реципиента». Обсуждается возможность влияния позднего разделения близнецов, тератогенных факторов, недостаточного кровоснабжения матки женщины. Выяснение точных причин ФФТС осложняется поздней диагностикой этого состояния и непредсказуемостью его появления.
Патогенез
Считается, что возникновение фето-фетального трансфузионного синдрома может произойти на разных сроках вынашивания, причем позднее возникновение осложнения благоприятней в прогностическом отношении. Иная точка зрения заключается в том, что предпосылки для ФФТС возникают еще на этапе разделения плодов (4-12 дни гестации), а выраженность и срок появления дальнейших нарушений зависит от количества глубоких анастомозов и степени дисбаланса кровообращения близнецов. Первоначально возникает простой переток крови от «донора» к «реципиенту», который не отражается на скорости развития и других характеристиках обоих плодов.
Уменьшение объема циркулирующей крови у близнеца-донора постепенно приводит к явлениям плацентарной недостаточности – внутриутробной гипоксии, задержке развития. Нарушается работа почек и снижается выделение мочи, что становится причиной уменьшения объемов мочевого пузыря и появления маловодия. Последний фактор оказывает влияние на скорость развития тканей легких, замедляя формирование дыхательной системы. При отсутствии лечения происходит внутриутробная гибель плода по причине гипоксии и тяжелого недоразвития основных органов и систем.
Близнец-реципиент при этом испытывает значительный прилив крови, уровень его ОЦК увеличивается, что повышает нагрузку на сердечно-сосудистую систему и почки. Это приводит к гипертрофии правых отделов сердца, общей кардиомегалии, внутриутробной недостаточности трехстворчатого клапана. Объем мочевого пузыря увеличивается, возникает многоводие. Изменение объема околоплодных вод у близнецов может быть незаметно в случае общего плодного пузыря (монохориальная моноамниотическая беременность). Внутриутробная или интранатальная смерть «реципиента» при отсутствии лечения наступает из-за пороков сердца и почек.
Классификация
Выделяют несколько степеней развития фето-фетального трансфузионного синдрома, основываясь на тяжести состояния плодов и разнице их основных показателей (КТР, объем околоплодных вод). По мере прогрессирования ФФТС нарушения беременности нарастают таким образом, что каждая стадия включает в себя патологии всех предыдущих этапов заболевания. Современная классификация выделяет пять стадий развития синдрома:
- 1 стадия. Ультразвуковыми исследованиями регистрируется только разница в объеме околоплодных вод между близнецом-донором (маловодие) и реципиентом (многоводие). Ранним следствием этого служит появление складок амниотической перегородки, что регистрируется уже на 11-17 неделе гестации (наиболее ранний признак ФФТС). В случае моноамниотической беременности 1-я стадия может не определяться.
- 2 стадия. На фоне разницы в объемах околоплодных вод у плода-донора не определяется наполнение мочевого пузыря, диагностируется его заметное отставание в развитии (КРТ и масса меньше более чем на 20%, нежели у «реципиента»). У последнего визуализируется значительный по объему и эхогенности мочевой пузырь.
- 3 стадия. Возникают прогрессирующие нарушения сердечно-сосудистой системы у обоих плодов, что проявляется изменением допплерометрической и эхокардиографической картины. У реципиента возникает кардиомегалия, недостаточность трехстворчатого клапана, расширение легочного ствола.
- 4 стадия. Развиваются признаки водянки плода-реципиента – отек всего тела, увеличение размеров печени, селезенки, накопление жидкости в полостях.
- 5 стадия. Диагностируется при внутриутробной смерти одного или обоих плодов.
Стадийность ФФТС не имеет четкой привязки к сроку беременности – при неблагоприятном и раннем развитии осложнения признаки 1-й стадии могут выявлять на 14-17 неделе. В акушерстве при синдроме считается важной границей срок в 25 недель гестации, так как появление нарушений ранее часто приводит к прерыванию беременности даже при лечении. Нередко принимается решение о сохранении только одного (более жизнеспособного) ребенка, тогда врачебное вмешательство может производиться в ущерб его близнецу.
Симптомы
Субъективных проявлений ФФТС не имеет, его обнаруживают при скрининговых ультразвуковых исследованиях. Беременные с такой патологией чаще, чем в норме, имеют гипертонус матки и другие состояния, угрожающие прерыванием вынашивания ребенка. Ряд исследователей допускает, что значительная часть самопроизвольных абортов при многоплодной беременности обусловлена ФФТС до его обнаружения. Осложнения патологии (внутриутробная смерть) могут проявляться болью в животе и груди, профузным маточным кровотечением либо появлением кровянистых выделений из влагалища. На поздних сроках признаком гибели близнецов является прекращение их движений (замирание).
Осложнения
Наиболее тяжелым осложнением синдрома фето-фетальной трансфузии является внутриутробная гибель обоих плодов. Отсутствие лечебных мер приводит к перинатальной смерти в 100% (при развитии ФФТС до 25-ти недель гестации) и в 80-90% — при его более позднем возникновении. Различные методы лечения повышают выживаемость как минимум одного ребенка. К осложнениям состояния также относят риск развития детского церебрального паралича у выживших детей — вероятность такого исхода колеблется от 5 до 20%. Редкими осложнениями является внутриутробная гибель плода с инфицированием или мумификацией трупа.
Диагностика
Обнаружение ФФТС происходит при плановом УЗИ беременной, уже при выявлении монохориальной многоплодной беременности женщина вносится в группу риска. УЗИ-признаки заболевания обнаруживаются после 16-й недели (крайне редко – после 11-12-й), затем для подтверждения диагноза и мониторинга состояния плодов назначают дополнительные методы исследования. С их помощью определяют прогностические перспективы фето-фетального трансфузионного синдрома и собираются данные для возможного лечения.
- УЗ-скрининг. При ФФТС особенно информативен во втором и третьем триместре. В зависимости от стадии с его помощью при этой патологии выявляют многоводие у реципиента (увеличение глубины наибольшего кармана вод, не соответствующее норме по сроку), увеличение размеров мочевого пузыря, на терминальных этапах – пороки развития органов и водянку (анасарку). У донора посредством УЗИ определяются маловодие (глубина кармана вод не более 20 мм), уменьшение размеров мочевого пузыря.
- Ультразвуковая фетометрия. У близнеца-донора возникает отставание в росте, несоответствие фетометрических показателей (лобно-затылочного размера, окружности головы, живота, грудной клетки, длины трубчатых костей скелета) сроку беременности. Разница в основных параметрах между плодами при ФССТ превышает 20%.
- Допплерометрия плода. Патологические изменения кровотока определяются с 3-й стадии ФФТС. К ним относят разницу систолодиастолического отношения в артериях пуповины плодов свыше 0,4, реверсный конечно-диастолический поток у донора. У плода-реципиента допплерометрия определяет аномальный венозный кровоток в пуповине, увеличение скорости потока крови в легочной артерии.
- Эхокардиография плода. Выявляет поздние проявления ФФТС, которые определяются у близнеца-реципиента. Это гипертрофия правых отделов сердца, кардиомегалия, недостаточность трехстворчатого клапана, уменьшение выброса правого желудочка.
Лечение ФФТС
Консервативное лечение ангиопротективными средствами и препаратами для коррекции микроциркуляции признано неэффективным и может использоваться только в качестве вспомогательной терапии. Аналогичной позиции специалисты придерживаются и в отношении гормональных (препараты прогестерона) и других лекарств, использующихся в акушерстве для сохранения беременности. Увеличивают выживаемость как минимум одного близнеца только методы фетальной хирургии:
- Фетоскопическая коагуляция анастомозов плаценты. Является самым эффективным методом лечения фето-фетального трансфузионного синдрома – вероятность сохранения обоих детей составляет 40-55%, выживания одного – свыше 85%. Достаточно низкий риск и отдаленных последствий (ДЦП у новорожденного) – 5-9%. Метод требует использования высокотехнологического оборудования и большого опыта хирурга.
- Амниоредукция или серийный амниодренаж. Неоднократное удаление околоплодных вод из пузыря плода-реципиента необходимо для предотвращения преждевременных родов и перинатальной смерти. Выживаемость одного ребенка составляет 60-66%, риск развития у него ДЦП в дальнейшем – 13-15%.
- Фетоскопическая коагуляция пуповины. Метод, подразумевающий перекрытие одной из пуповин (более пострадавшего близнеца) для снижения трансфузии и улучшения состояния другого плода. Используют на ранних сроках беременности, вероятность сохранения ребенка – не менее 80%, при 5-% риске развития церебрального паралича в дальнейшем.
- Септостомия. Процедура, при которой повреждают амниотическую перегородку для сообщения околоплодных вод, выравнивания их объема и давления. Многими специалистами ставится под сомнение ее эффективность, после проведения операции затрудняется мониторинг прогрессирования ФФТС. При выполнении септостомии имеется риск повреждения пуповины с гибелью плодов.
Прогноз
Фето-фетальный трансфузионный синдром характеризуется неблагоприятным прогнозом – при отсутствии лечения и регулярного наблюдения у акушера-гинеколога это состояние практически всегда приводит к гибели плодов и самопроизвольному прерыванию беременности. Результативность хирургического вмешательства зависит от многих факторов: стадии развития ФФТС, срока беременности, наличия или отсутствия сопутствующих патологий у женщины. Довольно часто лечебные меры приходится производить в ущерб более пострадавшему ребенку для сохранения другого. Профилактика развития синдрома не разработана, так как неизвестны причины его возникновения.
Источник
Беременность – ответственный и важный период в жизни женщины. Организм во время вынашивания плода претерпевает ряд трансформаций. Особую нагрузку на представительницу прекрасного пола оказывает формирование близнецов. При одноплодной беременности риск развития осложнений ниже, поскольку не существует вероятности возникновения конфликта между детьми. Одним из опасных заболеваний, формирующихся на различных сроках гестации, является фето-фетальный синдром. Он характеризуется возникновением аномалий сосудов плаценты и нарушениями роста плодов. Один из детей становится «донором», а другой – «реципиентом». Причем при формировании патологических соединений – анастомозов – страдают оба плода. Происходят аномалии развития жизненно важных систем, поскольку нарушается нормальное питание и кровоснабжение растущего организма. На начальных периодах формирования один из близнецов может исчезать, «уступая» место более сильному.
Единственным методом борьбы с синдромом плацентарной трансфузии является проведение специфического хирургического вмешательства, направленного на восстановление физиологической гемодинамики. Решающую роль в исходе недуга играет своевременность предпринятых мер, а также степень развития патологических изменений.
Причины
В период вынашивания ребенка происходит формирование специализированного органа – плаценты. Она обеспечивает питание и снабжение плодов кислородом. При развитии монохориальных или однояйцевых близнецов малыши имеют общий кровоток. Формируется одна плацента, от которой и отходят канатики к каждому ребенку. Если отсутствуют какие-либо патологии, то детское место разделяется на две своеобразные половины, каждая из которых обеспечивает питание одного из плодов. При фето-фетальном трансфузионном синдроме происходит формирование анастомозов – специфических кровеносных сосудов. Они соединяют части плаценты, что способствует нарушению нормального питания близнецов. Пуповины также подвергаются различным патологическим трансформациям.
Таким образом, фето-фетальный синдром представляет собой нарушение формирования детского места при многоплодной беременности. Гемодинамические расстройства являются результатом аномалии развития сосудов. Если подобные трансформации формируются на раннем сроке, происходит абортирование плодов либо их самопроизвольное исчезновение. Чем позже произошло развитие анастомозов, тем выше выживаемость близнецов. При этом в подавляющем большинстве случаев дети рождаются инвалидами или с уродствами.
Точная причина возникновения подобных аномалий неизвестна.
Классификация и характерные симптомы
Принято выделять несколько степеней тяжести фето-фетального синдрома при двойне. Они дифференцируются по выраженности гемодинамических нарушений и патологии развития внутренних органов. Классификация выглядит следующим образом:
- Первая стадия характеризуется изменением количества амниотической жидкости у плодов. «Донор» страдает от маловодия. Это опасно недоразвитием жизненно важных систем и дальнейшей мумификацией. У «реципиента» отмечаются обратные изменения. Этот плод страдает от многоводия, которое также негативно сказывается на процессе закладки и развития внутренних органов. При проведении УЗИ признаки подобных изменений регистрируются уже на 11-й – 15-й неделе.
- На второй стадии нарушения носят еще более выраженный характер. У плода-донора отмечается отсутствие наполненности мочевого пузыря. Сам по себе ребенок намного меньше по размерам и может иметь пороки развития. Реципиент значительно крупнее, разница составляет до 20% от массы тела. Его мочевой пузырь переполнен, могут выявляться отечность и уродства.
- На третьей стадии при помощи УЗИ диагностируются патологии развития сердечно-сосудистой системы обоих плодов. Это связано с серьезной нагрузкой и гемодинамическими нарушениями. Клапанный аппарат значительно деформирован, что обеспечивает дальнейшее усугубление клинических проявлений синдрома.
- Последняя стадия сопровождается гибелью одного из близнецов или сразу обоих. Завершается выкидышем или преждевременными родами.
Синдром плацентарной трансфузии в ряде случаев остается без внимания, поскольку на ранних стадиях никак не проявляет себя. Диагностировать недуг можно только при проведении УЗИ-скрининга, который позволяет сделать своеобразные фото плодов и оценить физиологию кровотока. У женщин также выявляется гипертонус матки. Основным признаком гибели плодов является прекращение их движений или замирание беременности.
Риск осложнений
Последствия аномалий кровоснабжения могут быть фатальными. При отсутствии лечения гибель малышей достигает 90% при позднем формировании патологий. Синдром исчезнувшего близнеца – вариант наиболее мягких проявлений недуга, когда продолжает развитие только один из детей. Существующие на сегодняшний день оперативные техники способствуют повышению выживаемости. Однако даже при наличии соответствующего оборудования и опытного хирурга велик риск рождения ребенка с психологическими отклонениями и аномалиями развития. Важное прогностическое значение имеет своевременное выявление проблемы и ее скорейшее устранение.
Диагностика
Основой подтверждения фето-фетального синдрома является проведение исследования при помощи ультразвука. Если во время скрининга у женщины выявляется монохориальная многоплодная беременность, она вносится в группу риска по развитию патологии. Требуется постоянный контроль состояния близнецов, поскольку анастомозы могут формироваться на любом сроке гестации. УЗИ наиболее информативно начиная со второго триместра. С его помощью проводится оценка строения плодов, а также замеры. Исследование с допплером регистрирует серьезные гемодинамические нарушения, однако выявить их удается не всегда. Эхокардиография информативна на поздних сроках беременности. Она позволяет подтвердить наличие кардиомегалии и сердечной недостаточности у реципиента.
Согласно статистическим данным, фето-фетальный синдром осложняет порядка 8-10% случаев многоплодных монохориальных беременностей. Инциденты развития заболевания остаются незарегистрированными из-за самопроизвольного абортирования. Для подтверждения диагноза важную роль играют два критерия: наличие у близнецов общего хориона, а также маловодие в одном мешке, при котором выявляется максимальный вертикальный карман размером менее 2 см, и полигидрамниоса, когда полость достигает 8 см, в другом. Разработана специальная система, представляющая собой специфическую шкалу для стандартизации изменений при развитии плацентарной трансфузии.
УЗИ-скрининг требуется всем женщинам, у которых выявлена монохориальная беременность. Посещать врача рекомендуется со срока 16 недель, проходя обследование каждые 14 дней. Такая тактика позволит своевременно выявить и начать лечение возможной патологии формирования плодов. Рекомендовано также проведение эхокардиографии для контроля развития сердечно-сосудистой системы детей. Выжидательная тактика без оперативного вмешательства оправдана лишь на первой стадии фето-фетального синдрома, когда выживаемость близнецов достигает 86%. В остальных случаях требуется проведение коагуляции патологических анастомозов.
Необходимое лечение
Консервативные методы при борьбе с фето-фетальным синдромом неэффективны. При наличии аномалии кровоснабжения плоды могут погибнуть или исчезнуть в любой момент беременности. При выявлении патологии требуется проведение операции. Эффективны несколько методик:
- Серийный амниодренаж предполагает откачивание вод из полости матки. Это обеспечивает снижение нагрузки на реципиента, однако никак не влияет на выживаемость плода-донора. При этом данная техника не является самой эффективной. При проведении вмешательства смертность близнецов достигает 60%, причем даже при физиологических родах ребенок подвержен риску развития ДЦП.
- Септостомия – устаревший метод, который заключается в повреждении внутренней перегородки между близнецами. Это выравнивает давление околоплодных вод, но затрудняет дальнейший мониторинг прогрессирования фето-фетального синдрома.
- Коагуляция пуповины предполагает прекращение питания одного плода в пользу более развитого. Подобная операция оправдана только на ранних сроках беременности, пока не успели сформироваться серьезные осложнения. Метод сопряжен с малым риском развития неврологических последствий в послеродовой период.
- Наиболее результативная техника хирургического лечения синдрома плацентарной трансфузии – фетоскопическая коагуляция анастомозов. Операция проводится при помощи эндоскопического оборудования. Способ предполагает введение в полость матки специального прибора, который позволяет малоинвазивно избавиться от патологических сосудистых соединений. Такая коагуляция сохраняет оба плода, связана с наименьшим риском развития осложнений и имеет хорошие отзывы, поскольку легко переносится беременными женщинами. Вмешательство требует современного оснащения клиники и опыта проведения операций у хирурга.
Препараты для коррекции микроциркуляции и антиагрегантные средства могут быть использованы в качестве дополнения к хирургическому лечению. При откладывании операции и самопроизвольном разрешении патологии вероятен синдром эмболизации близнецов.
Прогноз
Исход заболевания определяется своевременностью выявления проблемы. Рекомендуется прибегать к хирургическим техникам, поскольку они повышают выживаемость обоих плодов на различных сроках беременности. Фето-фетальный синдром связан с осторожным прогнозом, поскольку даже при борьбе с внутриутробными гемодинамическими расстройствами есть риск развития осложнений в послеродовом периоде. Профилактика заболевания не разработана, поскольку неизвестны точные причины формирования проблемы.
Отзывы
Галина, 33 года, г. Санкт-Петербург
Забеременела двойней. Счастью не было предела! Но на плановом УЗИ врач обратила внимание на формирование патологических сосудов и нарушение развития близнецов. Диагностировали фето-фетальный синдром. Меня госпитализировали и провели операцию по прижиганию анастомозов. Детки родились здоровыми. И все благодаря врачам!
Ольга, 28 лет, г. Сочи
Была беременна близнецами. Сначала гестация шла без патологий, потом появились странные боли в животе. При проведении УЗИ выявили синдром плацентарной трансфузии. Причем один ребеночек был уже очень слабый. Пришлось провести коагуляцию пуповины этого плода, чтобы сохранить жизнь другому. Малыш родился раньше положенного срока, но здоровым.
Загрузка…
Источник


