Синдром первичной цилиарной дискинезии применим к следующим состояниям

Первичная цилиарная дискинезия — это генетически детерменированное заболевание, в основе которого лежит дефект ультраструктур ресничек мерцательного эпителия, приводящий к нарушению их двигательной функции[1].
Этиология и распространенность[править | править код]
Тип наследования — аутосомно-рецессивный, описаны и более редкие Х- сцепленные формы.
ПЦД относится к орфанным заболеваниям[2], по данным разных авторов распространенность составляет от 1:15000 до 1:60000 новорожденных. Наиболее частой и классической формой является синдром Картагенера (40 — 60% от общего числа)[3].
Симптомы[править | править код]
Симптом барабанных палочек
Ведущим проявлением первичной цилиарной дискинезии являются рецидивирующие с детского возраста воспалительные заболевания верхних и нижних дыхательных путей[4], постоянный кашель с гнойной мокротой, влажные хрипы в легких[5]. В более позднем возрасте формируются бронхоэктазы. Можно наблюдать отставание в физическом развитии, изменение концевых фаланг пальцев (симптом барабанных палочек). У многих больных отмечаются рецидивирующие экссудативные отиты со снижением слуха[4].
При синдроме Картагенера помимо бронхоэктазов и синусита имеется обратное расположение внутренних органов или изолированная декстрокардия[3].
Другие проявления[править | править код]
У мужчин с ПЦД часто выявляют бесплодие, вызванное дефектной подвижностью сперматозоидов, у женщин нередко наблюдается внематочная беременность, вызванная аномальным строением фимбрий фаллопиевых труб.
Крайне редко аномалия ресничек приводит к пигментной ретинопатии, биллирному циррозу печени, внутрненней гидроцефалии и поликистозу почек[4].
Диагностика[править | править код]
- исследование уровня оксида азота в выдыхаемом назальном воздухе;
- анализ частоты и паттерна биения ресничек в биоптате из полости носа или бронха с помощью световой микроскопии;
- обнаружение аномалий строения ресничек в биоптате слизистой оболочки носа или бронха с помощью электронной микроскопии[4].
Лечение[править | править код]
Терапия в первую очередь направлена на предупреждение прогрессирования бронхоэктазов и сохранение нормальной легочной функции, а также носового дыхания и слуха[4].
Консервативное лечение[править | править код]
- курсовое лечения муколитическими препаратами;
- при наличии бронхообструктивного синдрома — ингаляционные бронхолитики;
- при обострении хронического бронхолегочного процесса рекомендуется назначение антибиотиков;
- промывание носовых ходов гипертоническим раствором натрия хлорида, применение назального душа[4].
Хирургическое лечение[править | править код]
- оперативное лечение нижних дыхательных путей рекомендуется крайне редко (описаны случаи пациентов, которым проводилась трансплантация легких[6]);
- при частом обострении хронического синусита рекомендуется рассмотреть вопрос о проведении операции с целью улучшения аэрации и дренажа параназальных синусов.
Примечания[править | править код]
- ↑ Ж. А. Безлер, В. И. Бобровничий. Первичная цилиарная дискинезия (other). — 2011. (недоступная ссылка)
- ↑ С. Ю. Елизарова, О. В. Сидорович, А. В. Хижняк, И. В. Королева, И. В. Рыбакова. КЛИНИЧЕСКИЙ СЛУЧАЙ РАННЕЙ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ПЕРВИЧНОЙ ЦИЛИАРНОЙ ДИСКИНЕЗИИ (СИНДРОМА КАРТАГЕНЕРА). Архивъ внутренней медицины (12 августа 2018). Дата обращения 22 марта 2019.
- ↑ 1 2 Шинкарёва В.м, Павлова Т.б. Первичная цилиарная дискинезия. Клиническое наблюдение // Acta Biomedica Scientifica. — 2016. — Т. 1, вып. 1 (107). — ISSN 2541-9420.
- ↑ 1 2 3 4 5 6 Первичная цилиарная дискинезия у детей. Клинические рекомендации. Министерство здравоохранения Российской Федерации (2016).
- ↑ 7. Первичная цилиарная дискинезия (синдром неподвижных ресничек) и синдром Картагенера. Госпитальная педиатрия: конспект лекций.
- ↑ Orphan lung diseases. — Plymouth: European Respiratory Society, 2011. — С. 201—217. — viii, 365 pages с. — ISBN 9781849840132, 184984013X.
Источник
Под цилиарной дискинезией понимают патологию, влияющую на мукоцилиарный клиренс. В данном случае наблюдается сбой в работе ресничек, приводящий к появлению различных инфекционных заболеваний, а также к проблемам в репродуктивной сфере. Это происходит потому, что реснички располагаются не только на поверхности клеток в дыхательных путях, но и в протоках придатков гонад, а также в фаллопиевых трубах.
Клинические проявления данного заболевания могут быть достаточно обширными. Однако чаще всего специалистами отмечается постоянный кашель, который при отсутствующем мукоцилиарном клиренсе, способствует выведению слизи.
Анамнез данной патологии
У пациентов отмечаются следующие проявления:

- выделяющаяся ежедневно гнойная мокрота;
- появление крови в процессе откашливания;
- у новорожденных отмечаются частые пневмонии, а также респираторный дистресс-синдром;
- у пациентов обнаруживаются полипы в носу, а также наблюдаются риносинуситы;
- появляется кашель, в течение каждого дня пациентами отмечается выделение мокроты с примесью гноя;
- в частых случаях у детей обнаруживают евстахиит, а также средний отит;
- в 20% случаев у пациентов появляется одышка;
- часто возникающее вторичное инфицирование нижних дыхательных путей;
- у мужчин данная патология вызывает бесплодие, вследствие того, что она отрицательным образом влияет на подвижность мужских половых клеток;
- у женщин, под влиянием цилиарной дискинезии, понижается фертильность, и может быть спровоцировано появление эктопической беременности;
- в редких случаях данное заболевание способствует появлению гидроцефалии;
- под влиянием заболевания развиваются бронхоэктазы и синуситы, которые вызывают не только головную боль, но также и усталость;
- изредка данную аномалию сопровождают другие врожденные патологии развития, к примеру, эписпадия, аномалии сердца или транспозиция сосудов.
Как проявляет себя цилиарная дискинезия при осмотре?
Специалистами отмечаются следующие проявления:
- Наличие гнусавого голоса, появившегося в результате отсутствия лобных синусов.
- Появление кондуктивной тугоухости, на которое влияют хронические отиты.
- Обратная локация внутренних органов. Данное состояние отмечается в 50% всех случаев. При данном расположении органов, в 25% случаев у пациентов присутствуют хронические синуситы, а также бронхиты.
- Фиксирование грубой крепитации при аускультации, как на выдохе, так и на вдохе.
- Проблемы с проходимостью респираторного тракта, а также появление одышки.

В дифференциальное диагностирование цилиарной дискинезии входит не только наличие бронхиальной астмы, но и неонатальный дистресс-синдром, мужское бесплодие, бронхоэктазы, а также обратная локализация внутренних органов.
Первичная цилиарная дискинезия
Первичная цилиарная дискинезия (ПЦД) – это наследственное заболевание, в основе которого находится генетически обусловленный дефект двигательной активности ресничек респираторного тракта, что является причиной частых бронхитов синуситов, отитов. Изменения в данном случае необратимы. Наиболее часто первичная цилиарная дискинезия встречается у детей раннего возраста. Дети раннего возраста в среднем болеют инфекционными заболеваниями около 6–8 раз в год, а 10–15% детей – не менее 12 раз в год.
Cиндром Картагенера является классической и самой распространенной формой ПЦД. В клинической картине заболевания большое значение имеет поражение носоглотки. С первых дней жизни отмечаются гнойные выделения из носа, затруднение носового дыхания. При обследовании органов дыхания диагностируется синусит, чаще всего гайморит.
Вторичная цилиарная дискинезия
Вторичная цилиарная дискинезия — это нарушение работы ресничек, возникшее в результате перенесенного заболевания (например, инфекции). Изменения в подобном случае полностью обратимы. Вторичная цилиарная дискинезия может сохраняться до 12 недель после перенесенной острой респираторной инфекции.
Лечение цилиарной дискинезии (как первичной так и вторичной) направлено на снятие воспалительных процессов в легких и носоглотке. Хирургические методы лечения при ПЦД как правило положительного эффекта не приносят.
Источник
Синдром Картагенера – это генетическая патология цилиарного аппарата, ведущая к развитию хронических риносинуситов, бронхитов, бронхоэктазов, сочетающаяся с обратным расположением органокомплекса «сердце–лёгкие». Заболевание дебютирует в младенческом возрасте и характеризуется частыми гнойно-воспалительными процессами верхних и нижних дыхательных путей. Диагностируется с помощью лучевых методов исследования органов грудной клетки, биопсии слизистых оболочек бронхов или носа. В консервативной терапии используются антибиотики, кортикостероиды, бронхолитики. При необходимости выполняются хирургические операции в области назальных синусов, частичная резекция лёгких.
Общие сведения
Синдром Картагенера (триада Зиверта-Картагенера, синдром неподвижных ресничек) относится к наследственным болезням из группы первичных цилиарных дискинезий. Одним из первых в 1902 году заболевание описал российский врач А.К. Зиверт. В 1933 году швейцарский терапевт М. Картагенер детально изучил триаду и доказал её наследственную природу. Синдром Зиверта-Картагенера является редкой генетической патологией и встречается у 1 новорождённого на 25 000 – 50 000 родившихся живыми детей. У 50% пациентов с данным пороком встречается полная транспозиция (зеркальное расположение) внутренних органов. Патология нередко сочетается с другими врождёнными аномалиями (полидактилия, «заячья губа», глухонемота и прочие).
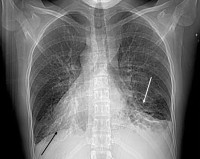
Синдром Картагенера
Причины
Причиной возникновения триады Картагенера являются мутации генов, отвечающих за нормальное функционирование ресничек и жгутиков различных клеток человеческого организма. Генетические дефекты передаются по аутосомно-рецессивному типу наследования. Первичная цилиарная дискинезия наблюдается у нескольких членов одной семьи. Заболевание проявляется у половины носителей мутантных генов. У родственников больного могут отсутствовать один или несколько признаков классической триады.
Патогенез
Из-за генетического дефекта нарушается синтез структурных белков жгутиков и ресничек. Цилиарный аппарат больного неподвижен или колеблется асинхронно. Во внутриутробном периоде из-за неправильного движения реснитчатого эпителия эмбриона должным образом не выполняется поворот внутренних органов, что приводит к их полному или частичному обратному расположению.
Неспособность мерцательного эпителия дыхательных путей к синхронному движению резко снижает дренажную функцию респираторной системы. Мокрота застаивается. При присоединении вторичной инфекции легко возникают очаги воспаления, формируются бронхоэктазы. Неподвижность или аномальное колебание ресничек эпителия, выстилающего придаточные пазухи носа и евстахиеву трубу, провоцирует рецидивирующие синуситы, евстахииты и отиты. Отсутствие или дисфункция жгутиков сперматозоидов затрудняет их передвижение и является причиной снижения способности к оплодотворению у мужчин.
Симптомы
С первых месяцев жизни у детей с синдромом Картагенера неподвижных ресничек возникают частые рецидивирующие эпизоды насморка и кашля, сопровождающиеся подъёмом температуры до фебрильных цифр. Выделения из носа обычно бывают гнойного характера. Нередко к явлениям ринита присоединяются признаки евстахиита и отита. Дети испытывают головные боли распирающего характера, пульсирующую «стреляющую» боль в ушах.
К 2-3 летнему возрасту у ребёнка происходит хронизация бронхита, кашель становится постоянным. Отделяется слизисто-гнойная (жёлто-зелёная) мокрота. Присоединяется синдром обструкции верхних дыхательных путей. Больного периодически беспокоят приступы мучительного непродуктивного кашля, одышка при физической нагрузке. Рецидивирующие пневмонии носят затяжной характер. Увеличивается количество госпитализаций, удлиняются сроки лечения в стационаре. Синусит также приобретает хроническое течение. В полости носа и придаточных пазухах нередко разрастаются полипы. Появляется постоянная заложенность носа.
Из-за хронического кислородного голодания и частых респираторных инфекций страдает общее развитие ребёнка. У таких пациентов снижается аппетит, выявляется недостаточная масса тела, отставание в росте. Наблюдается общая слабость, повышенная утомляемость, ухудшаются способности к обучению. Синдром Картагенера часто является причиной бесплодия у взрослых мужчин.
Осложнения
Острые респираторные заболевания часто встречаются в младшей возрастной группе. По этой причине синдром Зиверта во всём мире выявляется у детей в основном в 3,5–4-летнем возрасте. К этому времени успевают сформироваться бронхоэктазы. Последствия болезни разнообразны. Хроническое воспаление среднего уха приводит к тугоухости или глухоте. Риносинуситы, полипозные разрастания в носу и его придаточных пазухах вызывают резкое снижение обоняния. Бронхоэктазы являются очагом хронической инфекции и провоцируют развитие грозных осложнений. У пациентов с триадой Картагенера часто развивается системный амилоидоз, формируется лёгочно-сердечная и почечная недостаточность. Нередко случаются эпизоды кровохарканья.
Диагностика
Врачи–педиатры первыми сталкиваются с проявлениями триады Картагенера у маленьких пациентов. При осмотре таких детей можно выявить признаки хронической гипоксии. Губы, носогубный треугольник, кончики пальцев приобретают синюшный оттенок. Дистальные фаланги пальцев рук утолщаются подобно барабанным палочкам, ногти приобретают вид часовых стёкол (синдром Мари-Бамбергера). Для окончательного подтверждения диагноза выполняются:
- Физикальное исследование. Перкуторно выявляется смещение кардиальной тупости вправо. При аускультации лёгких выслушиваются жёсткое дыхание и обилие сухих и влажных мелко- и среднепузырчатых хрипов, которые могут исчезать после откашливания. Сердечный толчок и верхушечный тон определяются в 5-ом межрёберном промежутке справа от грудины.
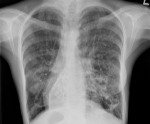
- Лучевая диагностика. На рентгенограмме грудной клетки наблюдаются правостороннее расположение тени сердца, зеркальная транспозиция лёгких. При исследовании назальных синусов часто выявляется недоразвитие фронтальных пазух. Компьютерная томография грудной полости помогает уточнить локализацию и распространённость бронхоэктазий.
- Функциональные методы исследования. Носят вспомогательный характер. На ЭКГ определяется декстрокардия — противоположное направление основных зубцов, признаки лёгочного сердца. При спирометрии (выполняется у детей от 5 лет и старше) выявляется снижение функции внешнего дыхания преимущественно по обструктивному типу.
- Биопсия. Забор материала производится в период ремиссии, не ранее 4-6 недель после купирования обострения. Биоптат слизистой оболочки носа или бронха исследуется с помощью электронной и световой микроскопии. Выявляются аномалии строения цилиарного аппарата, анализируются частота и синхронность колебания ресничек.
Возможно генетическое подтверждение диагноза, однако для синдрома неподвижных ресничек такой метод исследования считается нецелесообразным. Детские пульмонологи дифференцируют синдром Картагенера с муковисцидозом, кистозной гипоплазией лёгких, бронхоэктазами другой этиологии, бронхиальной астмой и первичными иммунодефицитными состояниями.
Лечение синдрома Картагенера
Заболевание генетической природы полностью излечить невозможно. Терапевтические мероприятия выполняются для улучшения качества жизни пациента, сохранения трудоспособности и минимизации последствий. Наследственный синдром является полиорганной патологией. В лечебном процессе также принимают участие оториноларингологи, при необходимости – и другие специалисты. Для первичного подбора базисной терапии лёгочных проявлений показана госпитализация в отделение пульмонологии. Осуществляется длительное консервативное ведение пациента. Используются следующие основные группы лекарственных средств:
- Антибактериальные препараты. При обострении бронхолёгочной патологии и гнойно-воспалительных процессов назальных придаточных пазух необходимы антибиотики. Препарат выбирают с учётом чувствительности микроорганизмов и применяют в зависимости от состояния пациента внутрь или парентерально.
- Кортикостероиды и бронхолитики. Показанием для назначения ингаляционных кортикостероидов, бета-адреномиметиков и холинолитиков является бронхоспастический синдром. При тяжёлой обструкции дыхательных путей применяют препараты системного действия. Топические назальные кортикостероидные гормоны рекомендуются при сочетании полипозного синусита с аллергическим ринитом.
- Муколитики. Назначают профилактическими курсами и при лечении обострений. Предпочтение отдаётся препаратам карбоцистеина, ацетилцистеина, амброксола. Рекомендуется пероральный приём. Исследования использования муколитиков при лечении цилиарных дискинезий в педиатрии доказали неэффективность их ингаляционного введения.
В лечении триады Зиверта-Картагенера широко применяются кинезитерапия, массаж грудной клетки, при необходимости выполняется бронхоальвеолярный лаваж. Иногда для улучшения носового дыхания, аэрации и дренажа назального синуса необходима хирургическая коррекция. В современной оториноларингологии такие операции выполняются преимущественно малоинвазивным эндоскопическим методом. Редко, при выраженных нагноительных процессах осуществляется резекция участка лёгочной ткани. При тяжёлой лёгочно-сердечной недостаточности возможна одномоментная трансплантация комплекса сердце-лёгкие.
Прогноз и профилактика
Прогноз заболевания зависит от распространённости бронхоэктазий, наличия лёгочного сердца и других осложнений. Полного выздоровления не происходит, но своевременная диагностика, чёткое выполнение врачебных рекомендаций позволяют значительно продлить жизнь пациента, улучшить её качество, полностью или частично сохранить трудоспособность.
В качестве первичной профилактики родителям больного ребёнка рекомендуется генетическое обследование перед планированием новой беременности. Пациенту необходимо получать полноценное высококалорийное питание, вести здоровый образ жизни. Для предупреждения обострений показана ежедневная ирригационная терапия – промывание носа и горла солевым раствором. Назначаются курсовые реабилитационные мероприятия. Желательна сезонная профилактическая вакцинация против пневмококка и гриппа.
Источник
Первичная цилиарная дискинезия (Primary ciliary dyskinesia, PCD) представляет собой генетически гетерогенное, обычно аутосомно-рецессивное расстройство, характеризующееся цилиарной дисфункцией и нарушенным мукоцилиарным клиренсом, что приводит к множеству клинических нарушений, включая хронический бронхит, ведущий к бронхоэктазам, хронический риносинусит, хронический средний отит, транслокацию внутренних органов (примерно в 50 % случаев) и мужское бесплодие. Частота PCD оценивается в 1:16000 новорожденных на основе распространенности зеркального расположения внутренних органов и образования бронхоэктазов. Однако у немногих пациентов с PCD диагноз подтвержден, так как данное заболевание трудно диагностируется. Первый случай этой патологии, о котором сообщалось в начале 1900-х годов, характеризовался триадой симптомов: хронический синусит, бронхоэктазы и неправильное расположение внутренних органов. Впоследствии она стала известна как синдром Картагенера. Некоторое время спустя у пациентов с синдромом Картагенера, а также у пациентов с хроническим синуситом и бронхоэктазами, отмечалось наличие «неподвижных» ресничек и дефектов в их организации. Первоначально для описания этого расстройства использовался термин «синдром неподвижной реснички»; однако более поздние исследования показали, что большинство ресничек сохраняли активность, но демонстрировали жесткий, нескоординированный и/или неэффективный ритм. Название было изменено на «первичную цилиарную дискинезию», чтобы более адекватно описать ее генетическую природу и цилиарную дисфункцию и отличить ее от вторичных цилиарных дисфункций, обусловленных повреждением мерцательного эпителия разного генеза. «Золотым стандартом» диагностических тестов для PCD был электронный микроскопический ультраструктурный анализ респираторных ресничек, полученных путем биопсии бронха. Недавние исследования выявили мутации в нескольких генах, кодирующих структурные и/или функциональные белки в ресничках. Измерение назальной концентрации оксида азота (NO) использовалось в качестве скринингового теста на PCD, поскольку назальный NO чрезвычайно низкий (10-20 % от нормы) у пациентов с PCD.
Нормальная структура подвижных ресничек
Ресничка и жгутик являются эволюционно древними органеллами, чьи структура и функция были неизменны в течении их филогенеза. Исторически признана их роль в подвижности клеток и переносе жидкостей через поверхности слизистой оболочки, также у ресничек недавна была обнаружена сенсорная функция. И подвижные, и сенсорные реснички состоят из высокоорганизованных структур микротрубочек и вспомогательных элементов. Микротрубочки, образованные из α- и β-мономеров тубулина, сконфигурированы в спиральные конфигурации протофиламентов. Периферические микротрубочки в типичной структуре (9+2 подвижных ресничек), усеянные динеиновыми ручками, которые содержат аденозинтрифосфатазы, действуют как молекулярные двигатели для осуществления скольжения периферических дуплетов микротрубочек относительно друг друга. Внешние динеиновые ручки (ODA) расположены ближе к мерцательной мембране, внутренние динеиновые ручки (IDA) расположены проксимально относительно центрального аппарата α-микротрубочек. Динеиновые ручки — это большие белковые комплексы, включающие несколько тяжелых, легких, и промежуточных цепей. Исследования изолированных аксонем, избавленных от вспомогательных структур, показали, что в присутствии аденозинтрифосфата пары микротрубочек скользят относительно друг друга до исчезновения видимого света. Считается, что некоторые вспомогательные структуры, в том числе звенья нексина, радиальные спицы и мерцательная мембрана обеспечивают силы сдвига, которые переводят скользящее действие в упругую характеристику мерцательной волны.
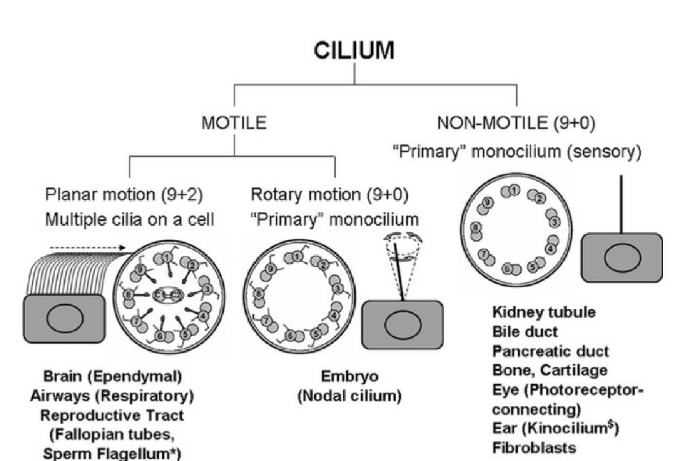
Рис. 1
Разнообразие аксонем различных ресничек. Локализация подвижных ресничек (9+2) — мозг (клетки нейроглии), воздухоносные пути, репродуктивный тракт (фаллопиевы трубы, жгутик сперматозоида); подвижных ресничек (9+0) — эмбрион. Локализация неподвижных ресничек (9+0) — почечные канальца, желчный проток, вирсунгов проток, глаз, ухо (киноцилии), фибробласты.
Генетика
Дисфункция структуры аксонемы связана с классом расстройств, коллективно известных как «цилиопатии», который включает в себя: PCD / синдром Картагенера, синдром Барде — Бидля, гидроцефалия, поликистозное заболевание почек, поликистозное заболевание печени, нефронофтиз, синдром Меккеля — Грубера, синдром Жубера, синдром Альстрома, синдром Джеуна. PCD была первым человеческим расстройством, связанным с дисфункцией подвижных ресничек. До сих пор были идентифицированы мутации в девяти генах, являющихся причиной PCD (DNAI1, DNAH5, ДНКH11, ДНКI2, KTU, RSPH9, RSPH4A и TXNDC3, PIH1D3), но не были определены ассоциации генотипа/фенотипа.
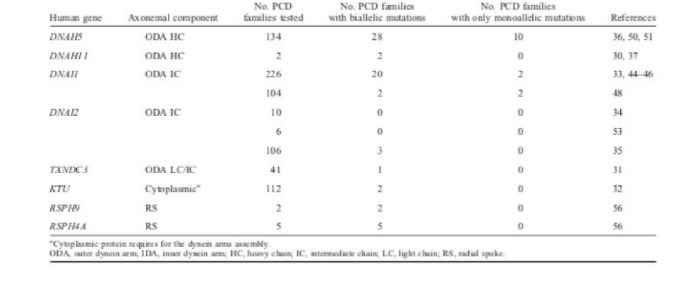
Рис. 2
ODA — внешние динеиновые ручки, IDA — внутренние динеиновые ручки, HC — тяжелая цепь, LC — легкая цепь, IC — средняя цепь, CA — центральный аппарат.
Роль эпителиальных клеток воздухоносных путей у пациентов с PCD и CF (кистозный фиброз)
Эпителиальные клетки дыхательных путей создают несколько препятствий в защите против возбудителей. Секреция клеточных муцинов образует жидкий барьер; слизь необходима для захвата вредных патогенов и частиц. Кроме того, эпителиальные клетки дыхательных путей высвобождают антимикробные продукты и несколько провоспалительных хемокинов, таких как CXCL5/ENA-78, CXCL8/IL-8, монокристалл C-C лиганд 2 / моноцит-хемоаттрактант-белок-1 (CCL2/MCP-1) и CCL5/RANTES, для привлечения иммунных клеток. Несколько исследований показали, что P. aeruginosa стимулирует транскрипцию и чрезмерное производство нескольких цитокинов в эпителиальных клетках дыхательных путей. In vitro было установлено, что эпителиальные клетки дыхательных путей, несущие мутантный CFTR, продуцируют больше CXCL8/IL-8, IL-6 и гранулоцитарно-макрофагальный колониестимулирующий фактор (GM-CSF) по сравнению с нормальным эпителием. Как упоминалось выше, CXCL8/IL-8 регулирует хемотаксическую миграцию нейтрофилов в место локализации инфекции, тогда как GM-CSF задерживает апоптоз нейтрофилов. Известно, что отсутствие или недостаток CFTR в эпителиальных клетках связаны с сокращением производства противовоспалительного медиатора IL-10 и оксида азота (NO). IL-10 и NO ингибируют ядерный фактор-κB (NF-κB), ядерный фактор транскрипции, который активирует экспрессию гена синтез провоспалительных цитокинов эпителиальными клетками дыхательных путей и макрофагами. Поэтому даже без экзогенной стимуляции эпителиальные клетки производят высокие уровни CXCL8/IL-8 и других провоспалительных цитокинов у пациентов с МВ. Индуцируемая NO-синтаза (NOS2) конститутивно экспрессируется эпителиальными клетками дыхательных путей. NO играет роль в защите организма, регулировании производства цитокинов и подвижности ресничек в респираторной системе. У пациентов с PCD и CF обнаружен более низкий уровень NO в конденсате выдыхаемого воздуха (EBC).
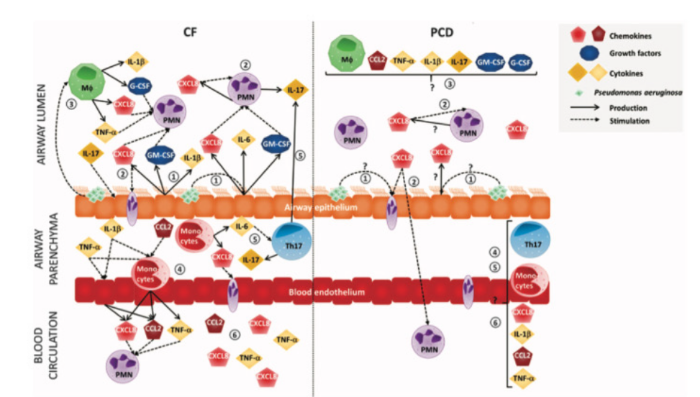
Рис. 3
Цитокины и хемоаттрактанты, способствующие воспалению нейтрофильных дыхательных путей при CF и PCD. На рисунке показана связь между воспалительными медиаторами и (иммунными) клетками в дыхательных путях и кровообращением пациентов с CF и PCD. Сплошные стрелки указывают на цитокины, тогда как пунктирные стрелки указывают на стимуляцию клеток цитокинами или патогенами. При CF эпителиальные клетки дыхательных путей, несущие дефектный канал CFTR, производят CXCL8, GM-CSF и IL-6 даже без внешних раздражителей. Кроме того, P. aeruginosa постоянно стимулирует эпителиальные клетки дыхательных путей для секреции высоких уровней провоспалительных цитокинов и хемоаттрактантов, таких как IL-1β, GMCSF и CXCL8 (1). Нейтрофилы (PMN) в легких при CF также продуцируют CXCL8 и IL-17 и, следовательно, усиливают их собственную активацию и притяжение к легким (2). Колонии P. aeruginosa провоцируют альвеолярные макрофаги (Mφ) для получения высоких концентраций G-CSF, TNF-α, IL-1β и CXCL8, увеличивая активность нейтрофилов (3). Моноциты с неисправными каналами CFTR менее эффективно перемещаются через в просвет дыхательных путей и накапливаются в паренхиме дыхательных путей. Эти моноциты выделяют большое количество провоспалительных медиаторов, например, CXCL8, CCL2, IL-6 и TNF-α, которые активируют нейтрофилы периферической крови (4). IL-6 способствует дифференцировке Th17 клеток в легких. В свою очередь клетки Th17 продуцируют высокие уровни IL-17, которые косвенно стимулируют миграцию и активацию нейтрофилов (5). Аналогичным образом, образование CXCL8 нейтрофилами или макрофагами в легких при PCD и его роль в активации нейтрофилов неизвестны.
Источники
- Leigh M. W. et al. Clinical and genetic aspects of primary ciliary dyskinesia/Kartagener syndrome // Genetics in Medicine. – 2009. – Т. 11. – №. 7. – С. 473.
- Cockx M. et al. Chemoattractants and cytokines in primary ciliary dyskinesia and cystic fibrosis: key players in chronic respiratory diseases //Cellular & molecular immunology. – 2018. – Т. 15. – №. 4. – С. 312.
- Olcese C. et al. X-linked primary ciliary dyskinesia due to mutations in the cytoplasmic axonemal dynein assembly factor PIH1D3 //Nature communications. – 2017. – Т. 8. – С. 14279.
Источник
