Синдром перчаток и носков в неврологии

ЭТИология и ПАТОГЕНЕЗ наверх
1. Этологический фактор: человеческий парвовирус В19 (семейство Parvoviridae).
2. Патогенез: в организме хозяина вызывает виремию и реплицируется исключительно в клетках предшественниках эритроцитов.
3. Резервуар и путь передачи: люди — единственный резервуар; источником инфекции является больной или инфицированный человек (чаще всего с иммунодефицитом, у которого долго сохраняется интенсивная виремия). Инфекция распространяется главным образом воздушно-капельным путем, а также через препараты крови (очень редко) и через плаценту (инфицирование плода).
4. Инкубационный период и контагиозность: высокая контагиозность (до 60 %), вирус присутствует в выделениях дыхательных путей; инкубационный период 4–14 дней; самая высокая интенсивность виремии 6–10 дней от момента заражения (период инфицирования приходится на продромальный период длительностью ≈7 дней); виремия уменьшается вместе с появлением сыпи (больной не заразен, инфекционный период ≈1 нед.). При синдроме папулезно-геморрагической сыпи в виде «перчаток и носков» больные заражают других людей в течение всего времени сохранения сыпи, а при апластическом кризе — перед появлением симптомов и ≥1 неделю после их появления.
КЛИНИЧЕСКАЯ КАРТИНА наверх
Протекание часто бессимптомное или клиническая картина напоминает легкую простуду. Полносимптомное заражение протекает как инфекционная эритема или синдром папулезно-геморрагической сыпи в виде «перчаток и носков».
1. Инфекционная эритема
1) первоначально продромальные симптомы, связанные с виремией — воспаление верхних дыхательных путей (ринит, фарингит, кашель), лихорадка, плохое самочувствие, головные и мышечные боли, тошнота. Проходят вместе с появлением специфических антител IgM.
2) сыпь (реакция по типу иммунных комплексов) — появляется после 7–10 дней от начала заболевания (когда появляются специфические антитела IgG). Сыпь — это наиболее характерный симптом инфицирования, появляющийся у большинства детей, а также у <50 % взрослых. Первоначально имеет форму ярко-красной, слегка выпуклой эритемы с четкими границами на щеках, не затрагивающая переносицу и область рта. Через 1–4 дня появляются на плечах, туловище, ягодицах и нижних конечностях эритематозные пятна и папулы, которые трансформируются в целостные, красные эритемы, напоминающие сетку или корону (или гирлянду), особенно выразительны на прямых частях конечностей и туловища. Не охватывают кожу ладоней и подошв. Сыпь может сохраняться либо возвращаться в течение 1–3 нед. или дольше (обычно ≈10 дней). У взрослых может протекать с зудом. Может усиливаться под воздействием физической нагрузки или высокой температуры тела; это явление не означает обострения заболевания.
3) артрит (реакция по типу иммунных комплексов) — главным образом у взрослых, чаще у женщин (у детей ≈10 % случаев); сопутствует сыпи, или является единственным проявлением инфекции. Доминирует боль (77 % в возрасте >20 лет), реже припухлость (57 % в возрасте >20 лет) нескольких суставов, чаще всего мелких суставов кисти (межфаланговые), запястий, локтевых, коленных или голеностопных. Воспаление суставов возникает симметрично, проходит самостоятельно (обычно в течение 3 нед., иногда нескольких месяцев) и не приводит к повреждению суставов.
2. Синдром папулезно-геморрагической сыпи в виде «перчаток и носков»:
1) сначала продромальные симптомы (легкое течение) — лихорадка, потеря аппетита и боль в суставах;
2) сыпь и изменения на коже — ещё в ходе виремии и продромальных симптомов появляется болезненная опухоль и эритема ладоней и стоп с изменениями по типу петехий и геморрагической пурпуры. Экзантемы также могут охватывать тыльные стороны ладоней и стоп, не пересекают четкой границы на уровне запястья и щиколотки; часто сопутствуют жжение и зуд. Сыпь обычно исчезает в течение 1–3 недель.
3) высыпания на слизистой оболочке полости рта — эрозии, везикулы, отек губ, петехии на твердом небе, слизистой оболочке горла и языка; могут сопровождаться изменениями кожи; проходят самостоятельно после 7–14 дней; могут напоминать пятна Коплика, присутствующие при кори.
3. Хроническая анемия (→разд. 15.1.7): вызвана недостаточным для нейтрализации вируса гуморальным ответом или его отсутствием. Появляется у больных с иммунодефицитом (первичная недостаточность иммунитета, злокачественные новообразования, ВИЧ-инфекция, реципиенты трансплантатов и другие причины иммуносупрессии) вследствие хронического инфицирования клеток предшественников эритропоэтической системы. Кроме эритробластической аплазии также может возникнуть панцитопения.
4. Апластический криз: может возникнуть у больных с усиленным гемопоэзом (врожденные гемолитические анемии, аутоиммунные анемии, массивное кровотечение, состояние после трансплантации почки или костного мозга). Интенсивная репликация вируса приводит к разрушению кроветворных клеток, и тем самым к снижению эритропоэза, а также быстрому распаду эритроцитов с резким уменьшением концентрации гемоглобина. Протекает с симптомами тяжелой анемии; в отличие от гемолитического криза отсутствуют ретикулоциты (сохраняется 7–10 дней, после появления в крови антител анти-B19).
5. Гепатит: у ≈4 % инфицированных, проходит самостоятельно.
6. Другие редкие формы: бицитопения, некроз костного мозга, миелодиспластический синдром, лейкоцитобластопения, гемофагоцитарный синдром, атипичная сыпь, неврологические расстройства, аутоиммунные заболевания.
ДИАГНОСТИКАнаверх
Дополнительные исследования обычно не нужны. При необходимости, подтверждением инфекции является:
1) у пациентов без иммунодефицита — положительный результат серологического анализа; обнаружение специфических антител IgM (анти-VP2) в сыворотке указывает на текущую или недавно перенесенную инфекцию (сохраняются ≈3 нед.); специфические антитела IgG появляются во 2 нед. после заражения и сохраняются в течение многих лет (свидетельствуют о перенесенной инфекции); низкая авидность свидетельствует о недавней инфекции;
2) у больных с иммунодефицитом (результат серологического анализа обычно ложно отрицательный) или в случае апластического криза — выявление ДНК парвовируса В19 в крови (методом ПЦР); результат ПЦР может быть положительным в течении 9 мес. после периода виремии, поэтому не подтверждает острую инфекцию.
Исследование костного мозга выявляет его гипоплазию и характерные гигантские пронормобласты.
Дифференциальная диагностика
1. Инфекционная эритема: другие вирусные экзантемные инфекции (эховирус 12, краснуха, корь, энтеровирусная или аденовирусная инфекция) или бактериальные (скарлатина), полиморфная эритема, воспалительные заболевания соединительной ткани, протекающие с артритом и васкулитом, медикаментозные реакции (в том числе сывороточная болезнь).
2. Синдром папулезно-геморрагической сыпи в виде «перчаток и носков»: тромбоцитопения, васкулит ассоциированный с IgA (пурпура Шёнлейна-Геноха), «синдром руки-ноги-рот» (заражение вирусами Coxsackie или энтеровирусами), инфекционный мононуклеоз, цитомегалия, заражение человеческим вирусом герпеса 6 типа (HHV6), вирусный гепатит B, вторичный сифилис, риккетсиоз, эрлихиоз, иерсиниоз.
3. Хроническая анемия и апластический криз →разд. 15.1.7.
ЛЕЧЕНИЕ наверх
Этиотропное лечение
Не существует. При хронической инфекции у больных с иммунодефицитом (хроническая анемия) препараты внутривенных иммуноглобулинов (IVIG) стандартная доза не определена, рекомендуется 1–1,5 г/кг в течение 3 дней или 400 мг/кг в течение 5–10 дней. Применение внутривенных иммуноглобулинов у иммунокомпетентных лиц с воспалением суставов дискутабельно.
Симптоматическое лечение
В случае необходимости жаропонижающие препараты (парацетамол, ибупрофен), НПВП (уменьшают боль в суставах). При ВИЧ-инфекции → противоретровирусная терапия и внутривенные иммуноглобулины (IVIG). При апластических кризах и хронической анемии → переливание эритромассы и внутривенных иммуноглобулинов.
МОНИТОРИНГ наверх
Показан больным с иммунодефицитом и больным с хроническим гемолизом (на предмет симптомов тяжелой анемии).
Беременным женщинам, которые контактировали с больным, показано обследование на наличие специфичных IgG в сыворотке — отсутствие IgG свидетельствует о расположенности к инфекции (но риск инфицирования плода не высок). Исследования повторять каждые 2–4 нед. Определение острой фазы инфекции (IgM) у беременной женщины является показанием к УЗИ 1–2 × на нед. в течение 10–12 нед. (генерализованный отёк плода).
ОСЛОЖНЕНИЯ наверх
Транзиторная анемия и ретикулоцитопения (редко у здоровых людей, обычно бессимптомная); полиморфная эритема; тяжелая анемия с генерализованным отеком плода (самая частая причина неиммунологического генерализованного отека плода), спонтанный выкидыш, или даже смерть плода — наибольший риск в случае острого заражения (виремия) женщин во II триместре беременности, особенно между 20 и 28 нед., риск трансплацентарного инфицирования ≈30 %, риск потери плода по причине заражения — 8–10 %; редкие — миокардит, васкулит, гломерулонефрит, энцефалит, первичная иммунная тромбоцитопения.
ПРОГНОЗ наверх
У больных без факторов риска легкое течение, болезнь проходит самостоятельно без осложнений. Сыпь может рецидивировать даже в течение нескольких месяцев; артрит сохраняется до нескольких месяцев, иногда даже несколько лет. У иммунокомпетентных людей болезнь оставляет длительный иммунитет. Риск хронической инфекции возникает у больных с иммунодефицитом.
ПРОФИЛАКТИКА наверх
Специфические методы
Вакцинация: не существует.
Неспецифические методы
1. Изоляция больных: особенно в ходе апластического криза или в случае больных с иммунодефицитом, у которых долго сохраняется выделение возбудителя; после появления сыпи больной не заражает окружающих. Беременные женщины должны избегать контакта с больными с хронической репликацией вируса (пациенты с иммунодефицитом, инфицированные парвовирусом B19 и с апластическим кризом).
2. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации: нет.
Источник
Полиневритический тип расстройств чувствительности. Возникает вследствие воспалительного (полиневриты) или невоспалительного (полиневропатии) поражения преимущественно дистальных отделов периферических нервов. Расстройства чувствительности характеризуются следующими признаками:
— локализация преимущественно в дистальных отделах конечностей по типу «перчаток» и (или) «носков», симметричность, отсутствие четкой границы чувствительных расстройств;
— среди чувствительных расстройств могут наблюдаться симптомы раздражения — боли, парестезии, гиперестезии, гиперпатия, болезненность нервных стволов при пальпации и натяжении и (или) симптомы выпадения — гипестезия, анестезия;
— симптомы выпадения и (или) раздражения затрагивают, как правило, все виды чувствительности, хотя их выраженность может варьироваться в зависимости от характера патологического процесса и стадии заболевания;
— часто выявляются специфические симптомы, возникающие вследствие расстройств глубокой чувствительности: в ногах — сенситивная атаксия, в руках — псевдоатетоз и (или) ложный астереогноз;
— вышеописанные расстройства чувствительности часто сочетаются с вегетативно-трофическими расстройствами преимущественно дистальной локализации.
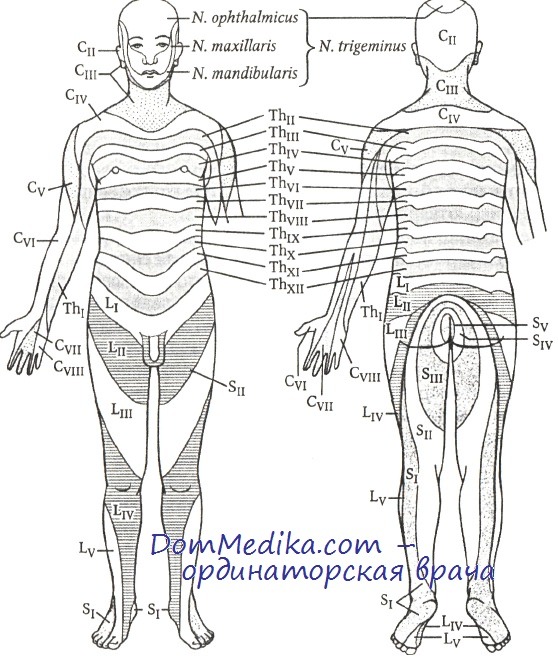
Сегментарная иннервация кожи по Hansen-Schliack
Наличие и характер чувствительных расстройств, а также их выраженность определяются в первую очередь этиологическими факторами полиневрита или полиневропатии. Полиневриты с чисто сенсорным вариантом полиневритического синдрома достоверно чаще встречаются лишь при туберкулезе, раннем нейросифилисе, сыпном тифе.
К полиневропатиям с преимущественно чувствительными расстройствами относятся: алкогольная, диабетическая, а также полиневропатии при дефиците фолиевой кислоты, эндокринных заболеваниях (гипотиреоз, патология гипофиза), медикаментозных интоксикациях (изониазид, ПАСК и др.), опухолях внутренних органов.
С полиневритических чувствительных расстройств может начинаться острая воспалительная демиелинизирующая полирадикулоневропатия Гийена — Барре, хотя в дальнейшем развиваются и преобладают двигательные полиневритические расстройства.
— Обратно в раздел «неврология»
Оглавление темы «Нарушение чувствительности»:
- Классификация видов чувствительности. Типы чувствительности
- Проводящие пути поверхностной чувствительности. Схема пути проведения поверхностной чувствительности
- Проводящие пути глубокой чувствительности. Схема пути проведения глубокой чувствительности
- Классификация нарушений чувствительности. Виды расстройств поверхностной и глубокой чувствительности
- Что такое гиперпатия? Клиника, дипгностика гиперпатии
- Определение боли. Классификация видов боли
- Патогенез боли. Теория механизмов боли по Р. Мелзаку
- Периферическое нарушение чувствительности. Распределение кожной чувствительности по П. Дуусу
- Невральный тип нарушения чувствительности — причины, клиника, диагностика
- Полиневритический тип нарушения чувствительности. Причины полиневрита и его диагностика
Источник
Псевдотуберкулёз – инфекционное заболевание с фекально-оральным механизмом передачи, которое характеризируется поражением желудочно-кишечного тракта, суставов и характерной экзантемой. Несмотря на красноречивое название, ничего общего с туберкулёзом эта патология не имеет.
С каждым годом рост заболеваемости псевдотуберкулёзом возрастает, что связано с урбанизацией, увеличением количества овощехранилищ, нарушением санитарных норм сбережения пищевых продуктов и, соответственно, увеличением количества грызунов. Псевдотуберкулёз поражает людей всех возрастных групп.
Заболевание может встречаться в любое время года, но чаще всего регистрируется в зимне-весенний период. Более подробно об этиологии псевдотуберкулёза, а также классификации и клинических проявлениях разных форм заболевания читайте на estet-portal.com в этой статье.
Возбудитель псевдотуберкулёза – бактерия Yersinia pseudotuberculosis
Возбудитель псевдотуберкулеза – бактерия Yersinia pseudotuberculosis – впервые была выделена в 1883 году французскими учеными L. Malassez и W. Vignal. Своё название заболевание получило в 1885 году, когда С. Eberth отметил изменения в органах животных, имеющих данную патологию, которые напоминали туберкулёзные, но не смог выделить микобактерию. Благодаря этому заболевание обрело название «псевдотуберкулёз».
Yersinia pseudotuberculosis – грамотрицательные палочки, факультативные анаэробы, для которых природным резервуаром являются грызуны.
Основным путем передачи псевдотуберкулёза является пищевой. Иерсинии попадают в организм человека с невымытыми овощами, молочными продуктами, недостаточно обработанным мясом. Продуцируя большое количество эндотоксинов (липополисахарида, отечно-геморрагического, термолабильного и термостабильного факторов) бактерия инициирует развитие характерного инфекционного процесса.
Читайте нас в Telegram
Как происходит внедрение возбудителя в организм человека при псевдотуберкулезе
Инфекционный процесс в организме человека может возникнуть только после проникновения в него большого количества Yersinia pseudotuberculosis. Вследствие инвазии возбудителя развивается катаральное воспаление слизистых оболочек ротовой полости, а также катарально-эрозивные изменения слизистой оболочки желудка.
В последующем иерсинии проникают в подвздошную и слепую кишки, колонизируя её слизистый и подслизистый шар, а также лимфоидные соединения. Возможно образование микроабсцессов мезентеральных лимфатических узлов. В случае генерализации возбудителя в организме происходит поражение многих органов и систем.
Читайте также: Болезнь Лайма: симптомы и лечение, причины возникновения
Псевдотуберкулёз: классификация и клинические формы заболевания
Существует несколько подходов к классификации псевдотуберкулёза. По продолжительности заболевания псевдотуберкулёз подразделяется на:
- острый: продолжительность заболевания составляет меньше 3 месяцев;
- подострый: продолжительность заболевания составляет от 3 до 6 месяцев;
- хронический: продолжительность заболевания составляет больше 6 месяцев.
По степени тяжести выделяют легкое, среднетяжёлое и тяжёлое течение псевдотуберкулёза.
Инкубационный период заболевания может составлять от 3 до 18 дней, но в среднем – 7-10 дней.

Выделяют такие клинические формы псевдотуберкулеза:
- генерализированная форма;
- интестинальная форма;
- мезентериальный лимфаденит;
- терминальный илеит;
- септическая форма.
Также существуют вторично-очаговые формы псевдотуберкулёза, к которым относятся поражения суставов, синдром Рейтера при псевдотуберкулёзе, гепатит, менингит и миокардит.
Проявления разнообразных клинических форм псевдотуберкулеза
Существование большого количества разных клинических форм псевдотуберкулеза свидетельствует о большом разнообразии клинических проявлений заболевания. Следует выделить такие ключевые клинические проявления разных форм:
1. генерализированная форма: встречается наиболее часто. Характеризируется подъемом температуры до субфебрильных и фебрильных значений, сильной головной болью, катаральными проявлениями заболевания (першением в горле, болью при глотании). Иногда присутствует диспепсия. При объективном осмотре пациента определяется гиперемия лица и шеи, одутловатость лица (симптом капюшона), покраснение кожи кистей и стоп (симптом перчаток и носков). На фоне гиперемированного лица может выделяться бледный носогубный треугольник. Характерная сыпь появляется на 1-5 день заболевания.
Узловатая эритема: почему важна диагностика провоцирующего заболевания
Она локализируется на боковых поверхностях туловища, живота, внутренних поверхностях верхних конечностей и бедер. Наибольшее количество сыпи определяется в естественных кожных складках тела, а также в околосуставных зонах. В большинстве случаев сыпь – мелкопятнистая, но может также приобретать геморрагический характер. Язык обложен белым налетом, который исчезает примерно через неделю после начала заболевания. После этого он становится «малиновым» — приобретает характерный оттенок. Данная форма требует проведения дифференциальной диагностики со скарлатиной. Примерно в третьей части пациентов может также регистрироваться поражение почек;
2. интестинальная форма: характеризируется болью в животе, тошнотой, рвотой. Иногда наблюдаются симптомы дистального колита, а также гепатоспеномегалия. Высыпания регистрируют у 25% пациентов с этой формой заболевания на 1-2 день, но он быстро исчезает;
3. мезентериальный лимфаденит: характеризируется болью в правой подвздошной области. Возможно наличие симптомов раздражения брюшины. Данная форма требует проведения дифференциальной диагностики псевдотуберкулеза с острым аппендицитом;
4. терминальный илеит: боль в животе чаще всего имеет приступообразный характер, может сопровождаться тошнотой и рвотой. Слепая кишка во время пальпации может быть болезненной, плотной, урчать;
5. септическая форма: характеризируется проявлениями системного проявления инфекционного заболевания: выраженной интоксикацией, желтухой, геморрагическими высыпаниями, полиартритом, миокардитом, пневмонией и поражением ЦНС.
Таким образом, разнообразие клинических проявлений псевдотуберкулёза требует от врача знаний его патогномонический клинических признаков.
Полиморфизм клинических проявлений псевдотуберкулёза может значительно усложнять диагностику заболевания.
Спасибо, что Вы остаетесь с estet-portal.com. Читайте другие интересные статьи в разделе «Дерматология». Возможно, Вас также заинтересует Опасные укусы клещей: клинические проявления Лайм-боррелиоза.
Источник
