Синдром паркинсона код по мкб


МКБ-10 является универсальным методом кодировки, включающим в себя информацию обо всех известных нарушениях, патологиях, заболеваниях. За каждым ее шифром кроется структура болезней, их причины, методы лечения. Код болезни Паркинсона МКБ 10 также в себя включает. Эта патология входит в число тяжелых нарушений нервной системы, вылечить которые на сегодняшний день не представляется возможным.
Болезнь Паркинсона по МКБ-10 и ее особенности
В классификаторе код МКБ для болезни Паркинсона обозначается как Класс VI G20. Этот класс присваивают всем болезням нервной системы, то есть в основе заболевания лежат неврологические проблемы. Если быть более точным, нарушение проявляется из-за первичного поражения группы нейронов, основной функцией которых является выработка дофамина.
Принято считать, что этот гормон отвечает за формирование чувства любви, привязанности, других положительных эмоций, но на самом деле он так же играет крайне важную роль в когнитивной деятельности человека и именно эта сторона при болезни Паркинсона страдает больше всего. Человек становится инертным, его умственные процессы значительно замедляются, в сознании и речи появляются персеверации.
Буква G в МКБ-10 присваивается экстрапирамидным и другим двигательным расстройствам. Болезнь Паркинсона по МКБ-10 вызывает моторные нарушения именно в экстрапирамидных структурах мозга. Главными ее симптомами являются:
- Ригидность мышц — они становятся как будто «твердыми», плохо поддающимися контролю.
- Ограничение движений — та немногая активность, что остается у больного, имеет очень замедленный темп.
- Непроизвольные движения в виде тремора рук.
- Неустойчивое положение тела, причем речь идет не только о конечностях, неправильно по отношению к ним располагается и голова больного.
Важно: Все перечисленные выше симптомы появляются не одномоментно, а постепенно, постоянно ухудшая жизнь больного. Именно поэтому заболевание в МКБ-10 относится к дегенеративным.
Болезнь Паркинсона код по МКБ 10 содержит в себе также цифровое обозначение – 20. Это позволяет выделить данное нарушение среди множества других со схожими симптомами и причинами, но все же имеющих свои особенности.
Другие коды в классификации МКБ-10
Симптомы болезни Паркинсона настолько специфичны, что со временем у них появилось единое определение – «паркинсонизм». Хотя чаще всего комплекс проблем свидетельствует именно о развитии болезни Паркинсона, встречаются и другие неврологические заболевания, для которых характерно проявление той же самой группы признаков. Они выделяются в отдельные группы в структуре МКБ-10.
| Код в классификаторе МКБ-10 | Название болезни в МКБ-10 | Особенности нарушения |
|---|---|---|
| G21 | Вторичный паркинсонизм | Включает в себя группы паркинсонизмов, вызванных лекарственными средствами и нарушения, являющиеся последствием энцефалита. Встречается гораздо реже основного заболевания, но прогрессирует очень быстро и с трудом поддается хоть какому-то лечению |
| G22 | Паркинсонизм при болезнях из других рубрик | Главным образом проявляется в треморе верхних конечностей. |
| G24 | Дистония | Включает в себя разные нарушения, проявляющиеся в спазматическом сокращении мышц, в том числе спастическую кривошею и блерафоспазм. |
| G25 | Другие болезни, в основе которых лежат экстрапирамидные и двигательные нарушения | Включает в себя различные тики, треморы, хореи уточненного и неуточненного генеза. |
Важно: Болезнь Паркинсона встречается в несколько раз чаще любого из представленных выше нарушений, поэтому в первую очередь при появлении симптомов исключают именно ее.
Код по МКБ синдрома Паркинсона
Болезнь Паркинсона в МКБ-10 нередко путают с другими сложными нарушениями, имеющими схожее название, но принципиально отличающиеся этиологией, симптомами и методами лечения. Одна из таких ошибок — синдром Паркинсона МКБ 10.
Следует помнить, что неврологическое дегенеративное заболевание, проявляющееся паркинсонизмами, профессиональные медики никогда не называют синдромом. По своей сути все синдромы являются только совокупностью симптомов с общей основой, в то время как болезни – это общее состояние организма, мешающее нормальной жизни и деятельности.
Синдром Вольфа Паркинсона Уайта МКБ 10 – это врожденная аномалия сердца, проявляющаяся в основном аритмией и тахиаритмией. В структуре классификатора он входит в другой класс и группу. Код синдрома Паркинсона по МКБ 10 обозначается как Класс IX I45.6. Это значит, что нарушение входит в класс болезней кровообращения. Его официальным названием в системе МКБ-10 является синдром преждевременного возбуждения. Он характерен для нескольких тяжелых заболеваний сердца, среди которых:
- Аномалии Эбштайна.
- Некоторые виды кардиомиопатий.
- Пролапс митрального клапана и другие.
Естественно, что лечение такого поражения требует другого подхода, специальных лекарственных средств, не имеющих ничего общего со снятием симптомов болезни Паркинсона.
Проявления болезни Паркинсона по МКБ-10
Кроме самых ярких симптомов – «паркинсонизмов», заболевание проявляется и другими неврологическими проблемами. Внешне они выглядят очень специфично, поэтому позднюю стадию можно заметить даже непрофессиональным взглядом. Больной мало проявляет свои эмоции мимически, редко моргает, тихо и монотонно разговаривает. Движения становятся медленными, даже заторможенными. Сначала больному становится трудно ходить, разворачиваться, затем страдает мелкая моторика рук.
Вся поза человека становится более «старческой» — спина сгорблена, ноги шаркают при ходьбе, а руки перестают оказывать помощь в сохранении равновесия. Постепенно появляется тремор – сначала рук, а потом и головы. Он исчезает только в ситуации, когда человек полностью расслабляется, а значит во сне. В конечном итоге больной становится инвалидом, а в дополнение к физическим дефектам появляются и умственные. Практически всегда болезнь Паркинсона по МКБ-10 сопровождается деменцией, так что оставлять больного на поздних стадиях без присмотра становится опасно.
Стадии болезни Паркинсона по МКБ-10
Большинство медиков использует классификацию Маргарет Хен и Мелвина Яр. Она включает в себя 5 основных стадий и две промежуточные. Они представлены в таблице.
| Название стадии | Внешние проявления |
|---|---|
| Первая | Первые паркинсонизмы появляются только на одной конечности, обычно на ведущей руке. |
| Стадия 1,5 | К проблемам одной конечности присоединяется туловище. |
| Вторая | Паркинсонизмы появляются со второй стороны, но при этом общая устойчивость тела сохраняется. |
| Стадия 2,5 | Появляется общая неустойчивость, но больной еще может контролировать ее. |
| Третья | Ситуация постепенно усугубляется, поскольку контролировать неустойчивость становится трудно, но в целом человек еще способен заботиться о себе самостоятельно. |
| Четвертая | Больной еще может ходить или стоять без помощи других, но для обслуживания себя нужна поддержка, поскольку постепенно наступает обездвиженность рук. |
| Пятая | Больной становится лежачим. Передвигаться в коляске он может только с посторонней помощью. |
Важно: При раннем обнаружении болезни и приеме назначенных препаратов, переход на более поздние стадии замедляется. Больной долгое время может вести привычный образ жизни.
Лечение болезни Паркинсона по МКБ-10
Для устранения симптомов болезни требуются сильные лекарственные средства, нередко они сами по себе приводят к нежелательным тяжелым побочным эффектам. Список основных препаратов в МКБ-10 включает в себя:
- Азилект – препятствует разрушению дофамина. Применяется на первых стадиях болезни.
- Мендилекс – холиноблокирующее средство, способное несколько уменьшить паркинсонизмы.
- Мидантан или Пк-мерц – повышают выделение дофамина.
- Мирапекс – стимулирует выделение дофамина.
- Наком или Тремонорм – снимают паркинсонизмы на длительное время, по сравнению с другими веществами.
- Пантогам или пантокальцим – стимулируют умственную деятельность.
- Паркон – стимулирует деятельность некоторых структур мозга.
Все перечисленные препараты требуют врачебного назначения и наблюдения. Они могут быть опасны даже для здорового человека.
Болезнь Паркинсона в МКБ 10 определяется как тяжелое нарушение, и без медицинской помощи дегенерация наступает довольно быстро, а значит, человек рискует стать инвалидом за считанные месяцы. С другой стороны, правильный уход и своевременное оказание врачебной помощи дает возможность нормального существования на протяжении долгих лет, хотя полностью остановить развитие болезни не удастся.
Видео
5
005
Источник
 Паркинсонизм по праву считается одним из самых загадочных заболеваний организма человека.
Паркинсонизм по праву считается одним из самых загадочных заболеваний организма человека.
Это заболевание не изучено потому, что оно связано со столь сложной и ещё не до конца изученной нервной системой.
Учёными до сих пор не до конца раскрыт патогенез заболевания, не известны точные меры профилактики.
Код заболевания в неврологии по МКБ-10
 Под паркинсонизмом в неврологии подразумевается то состояние организма, при котором у пациента наблюдается постоянное мышечное перенапряжение, непроизвольная дрожь в руках и ногах, скованность в движениях, невозможность делать какие-либо действия, требующие участия мелкой моторики, самостоятельно.
Под паркинсонизмом в неврологии подразумевается то состояние организма, при котором у пациента наблюдается постоянное мышечное перенапряжение, непроизвольная дрожь в руках и ногах, скованность в движениях, невозможность делать какие-либо действия, требующие участия мелкой моторики, самостоятельно.
Как правило, в основе данного заболевания лежат органические нарушения работы головного мозга.
На сегодняшний день это заболевание подразделяется на:
- Первичный паркинсонизм. В этом случае речь идёт о болезни Паркинсона. Код МКБ-10 – G20.
- Вторичный паркинсонизм. Вызывается рядом причин и сопровождает какие-либо другие патологии нервной и других систем организма.
В международной классификации болезней (МКБ-10) код синдрома Паркинсона – G21. Поскольку данное заболевание весьма распространено и имеет несколько вариаций, то и кодировка у синдрома может быть разной.
Согласно последним данным, существуют следующие разновидности вторичного паркинсонизма и соответствующие им кодировки:
- G21.0 – злокачественный нейролептический синдром, встречается сравнительно редко, опасен для жизни. Связан с осложнениями, возникшими в ходе приёма антипсихотических препаратов (нейролептиков);
- G21.1 – этим кодом обозначаются любые другие виды вторичного паркинсонизма, связанные с приёмом каких-либо лекарственных препаратов;
- G21.2 – вторичная форма заболевания, развившийся в результате воздействия на пациента внешних факторов (любых, кроме приёма лекарственных средств);
- G21.3 – постэнцефалический (атипичный) паркинсонизм. Чаще всего является последствием эпидемического энцефалита, распространившегося на верхний отдел ствола мозга пациента. Характерным симптомом, кричащем о данном заболевании, служат различного вида глазодвигательные нарушения (к примеру, больной может непроизвольно закатывать глаза, глядя наверх). К числу других симптомов можно отнести сонливость;
- G21.4 – сосудистый паркинсонизм. Встречается гораздо реже болезни Паркинсона. Развивается преимущественно при нарушениях кровообращения головного мозга, может сопровождать инсульты и гипертонические кризы. Отличается от болезни Паркинсона отсутствием тремора в условиях покоя;
- G21.8 – другие формы вторичного паркинсонизма. Сюда можно отнести токсический паркинсонизм, возникающий в результате отравления солями тяжёлых металлов, спиртом, угарным газом и т.д. Также этим кодом обозначают посттравматический паркинсонизм, развивающийся после каких-либо серьёзных травм головного и спинного мозга с повреждением экстрапирамидной системы. Известны и другие виды этой болезни под этой кодировкой, такие как опухолевый (развивается в результате опухолей мозга), инфекционный (в результате перенесённых тяжёлых инфекций, таких как сифилис, грипп и др.);
- G21.9 – вторичный паркинсонизм (идиопатический) неуточнённой этиологии. Доподлинно неизвестно, что именно вызывает заболевания этого вида.

Причины возникновения синдрома Паркинсона
Основная причина возникновения недуга – деградация и смерть нейронов головного и спинного мозга, ответственных за координацию движений, мышечный тонус, поддержание устойчивого положения тела в пространстве.
 Учёные отмечают недостаток нейромедиатора дофамина в местах массовой гибели нейронов в этих областях.
Учёные отмечают недостаток нейромедиатора дофамина в местах массовой гибели нейронов в этих областях.
Дофамин отвечает за кооридинацию движений, их правильные сокращения.
К факторам риска можно отнести злоупотребление алкоголем, курение, пожилой возраст (старше 65 лет), сахарный диабет, наличие данного заболевания у родственников, развитие шизофрении в раннем возрасте и т.д.
Установить точную причину развития болезни можно лишь после прохождения обследования и консультации врача-невролога.
Симптомы и признаки
Данное заболевание обладает рядом особенностей, отличающих его от других патологий нервной системы:
- Дрожь в конечностях и мышцах головы.
- Невозможность длительное время выполнять монотонную работу, связанную с мелкой моторикой ввиду повышенного тонуса мышц, их скованности, сильного напряжения.
- О наличии этого заболевания может сказать и поза, которую больной принимает в покое. Как правило, голова наклонена вперёд, конечности поджаты, спина сгорблена.
- Больной передвигается небольшими шагами, практически не поднимая стопу с пола. Очень часто больные падают, теряя равновесие.
- Монотонная, практически неразличимая речь, отсутствие мимики и эмоций на лице.
- Склонность критиковать других людей, расстройства памяти.
- Сальная, жирная кожа, частые запоры, нарушение пищеварения, чрезмерное выделение слюны.
Формы и стадии
 На сегодняшний день различают следующие формы этого недуга:
На сегодняшний день различают следующие формы этого недуга:
- Первичный, возникающий вследствие органических нарушений в нервной системе, в частности, её центральном звене – головном и спинном мозге.
- Вторичный, сопровождающий другие заболевания (инсульт, гипертонический криз и т.д.) и являющийся их следствием. Для лечения такого вида паркинсонизма врачу необходимо найти причину, его вызвавшую.
Существуют следующие стадии болезни Паркинсона:
- нулевая стадия. Заметные изменения отсутствуют;
- первая стадия. Проявления заболевания со стороны одной системы организма;
- вторая стадия. Двусторонние проявления;
- третья стадия. Умеренные нарушения координации движений, однако больной не нуждается в помощи других людей;
- четвёртая стадия. Потеря двигательных навыков, однако пациент в большинстве случаев ещё в состоянии передвигаться самостоятельно;
- пятая стадия. Больной не способен передвигаться без посторонней помощи, прикован без неё к креслу или кровати.
В чём же отличие между паркинсонизмом и болезнью Паркинсона?
Согласно международной классификации болезней, болезнь Паркинсона является лишь одной из разновидностей паркинсонизма, так называемым первичным паркинсонизмом.
Первичная форма этого заболевания возникает в результате эндогенных (независимых от внешних условий) нарушений работы мозга, в то время как вторичный развивается после каких-либо перенесённых тяжёлых патологий.
Диагностика и лечение
 Прежде всего в ходе диагностики врач собирает анамнез жизни и анамнез заболевания.
Прежде всего в ходе диагностики врач собирает анамнез жизни и анамнез заболевания.
Доктор задаёт вопросы об условиях жизни больного, его материальном состоянии, вредных привычках, травмах и повреждениях головы, перенесённых или имеющихся заболеваниях и т.д.
Выясняется, страдают ли родственники больного паркинсонизмом. На следующем этапе важно оценить внешний вид пациента, его выражение лица, положение в покое, походку.
Часто при диагностике болезни проводится так называемый фармакологический тест, суть которого заключается в назначении больному препаратов на основе дофамина.
Если после начала приёма этих препаратов симптомы паркинсонизма снизились или вовсе исчезли, то можно говорить о постановке диагноза.
Не лишней будет и консультация психолога для оценки эмоционального состояния. Осуществляется это при помощи анкет, опросников, тестов.
Окончательно подтверждается диагноз при помощи магнитно-резонансной томографии (МРТ), на котором повреждённые участки головного мозга, отвечающие за координацию движений и поддержание мышечного тонуса, будут будто бы высветленными.
МРТ также позволит исключить другие диагнозы, в том числе и опухоль.
 Лечение этого заболевания осуществляется как оперативно, так и медикаментозно.
Лечение этого заболевания осуществляется как оперативно, так и медикаментозно.
Оперативное вмешательство подразумевает вмешательство в головной мозг и разрушение его участков, ответственных для чувствительность.
Делается это для восстановления возможности нормально двигаться.
Медикаментозное лечение заключается в назначении специальных препаратов, куда входят:
- препараты, содержащие дофамин или его предшественников;
- лекарства, замедляющие распад дофамина;
- так называемые нейропротекторы, защищающие нейроны от разрушения;
- антидепрессанты, способствующие нормализации эмоционального состояния пациента;
- лечебная физкультура;
- глубокая стимуляция головного мозга, при которой в мозг вставляются электроды, стимулирующие тот или иной участок, что также может способствовать стабилизации состояния больного.
О лечении паркинсонизма народными средствами и нетрадиционными методами читайте в этой статье.
Профилактика
Для того, чтобы снизить вероятность возникновения этого недуга, необходимо исключить большинство факторов, способствующих его развитию.
Не стоит злоупотреблять алкоголем, начинать курить, набирать лишний вес. Поможет и регулярное употребление овощей и фруктов, содержащих флавоноиды, занятия спортом, гимнастика.
Оба вида паркинсонизма плохо поддаются лечению, вся терапия направлена лишь на купирование негативной симптоматики. При соблюдении всех рекомендаций врача есть шанс на остановку деградации тканей головного мозга.
 Таким образом, можно сказать, что паркинсонизм является тяжёлой нервной патологией, развивающейся вследствие разрушения определённых структур головного мозга, отвечающих за движения.
Таким образом, можно сказать, что паркинсонизм является тяжёлой нервной патологией, развивающейся вследствие разрушения определённых структур головного мозга, отвечающих за движения.
В местах разрушения нейронов возникает недостаток дофамина.
При правильно подобранном лечении и неукоснительным следованиям советам врача есть шанс на спасение головного мозга, длительную социальную востребованность, сохранение разума и способности к движению.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Болезнь Паркинсона.
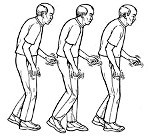
Болезнь Паркинсона
Описание
Болезнь Паркинсона — хроническое прогрессирующее дегенеративное заболевание центральной нервной системы, клинически про являющееся нарушением произвольных движений.
БП относится к первичному, или идиопатическому, паркинсонизму. Различают также вторичный паркинсонизм, который может быть обусловлен различными причинами, например энцефалитом, избыточным приемом лекарственных препаратов, атеросклерозом сосудов головного мозга. Понятие «паркинсонизм» применяется к любому синдрому, при котором наблюдаются характерные для БП неврологические нарушения.
Симптомы
Гипокинезия(брадикинезия) проявляется замедлением и уменьшением количества движений. Обычно пациенты описывают брадигипокинезию как ощущение слабости и быстрой утомляемости, в то время как сторонние наблюдатели в первую очередь отмечают значительное обеднение мимики и жестикуляции при общении с больным. Особенно трудно для пациента начало движения, а также координированное выполнение двигательного акта. На более поздних стадиях заболевания пациенты отмечают затруднения при смене положения тела во время сна, который вследствие возникающих болей может нарушаться. При пробуждении таким больным очень трудно встать с постели без чужой помощи.
Гипокинезия наиболее часто проявляется в туловище, конечностях, мышцах лица и глаз. Характерен тремор всего тела, особенно заметный в руках и голове.
Ригидность клинически проявляется повышением мышечного тонуса. Состояние ухудшается постепенно. При исследовании пассивных движений у пациента ощущается характерное сопротивление в мышцах конечностей, получившее название феномена «зубчатого колеса». Повышенный тонус скелетной мускулатуры обусловливает и характерную сутулую позу пациентов с болезнью Паркинсона (т. Н. Позу «просителя»). Ригидность может вызывать боль, и в некоторых случаях боль может стать тем первым симптомом, который заставляет пациентов обратиться за медицинской помощью. Именно из-за активных жалоб на боль таким пациентам первоначально может быть поставлен неверный диагноз ревматизма.
Тремор пальцев рук не обязательно сопутствует паркинсонизму. Он возникает из-за ритмического сокращения мышц-антагонистов с частотой 5 колебаний в минуту и представляет собой тремор покоя. Дрожание более всего заметно в кистях рук, напоминает «скатывание пилюль» или «счет монет» и становится менее выраженным или исчезает при выполнении направленного движения. В отличие от паркинсонического дрожания, эссенциальный или семейный тремор присутствует всегда, не уменьшаясь при движении.
Постуральная неустойчивость. Изменения постуральных рефлексов в настоящее время рассматриваются как одни из основных клинических проявлений болезни Паркинсона наряду с тремором, ригидностью и гипокинезией. Постуральные рефлексы участвуют в регуляции стояния и ходьбы и являются непроизвольными, как и все другие рефлексы. При болезни Паркинсона эти рефлексы нарушены, они либо ослаблены, либо вовсе отсутствуют. Коррекция позы является недостаточной или во-все неэффективна. Нарушение постуральных рефлексов объясняет частые падения больных паркинсонизмом.
Для постановки диагноза БП должны присутствовать как минимум два из четырех названных выше проявлений.
Симптомы и диагностика паркинсонизма.
Диагностика полностью базируется на клинических наблюдениях, т. При этом заболевании не существует специфических диагностических тестов.
Начало заболевания в раннем возрасте (до 40 лет) нередко затрудняет диагностику, т. Болезнь Паркинсона- «привилегия» пожилых людей. На ранней стадии пациенты могут отмечать лишь некоторую тугоподвижность в конечностях, уменьшение гибкости суставов, боль или общие затруднения при ходьбе и активных движениях, поэтому неверная трактовка симптомов в дебюте заболевания не является редкостью.
Вот как выглядит перечень симптомов болезни Паркинсона:
• гипокинезия;
• согбенная поза;
• замедленная походка;
• ахейрокинез (уменьшение размахивания руками при ходьбе);
• трудности в поддержании равновесия (постуральная неустойчивость);
• эпизоды «застывания»;
• ригидность по типу «зубчатого колеса»;
• тремор покоя (тремор «скатывания пилюль»);
• микрография;
• редкое мигание;
• гипомимия (маскообразное лицо);
• монотонная речь;
• нарушения глотания;
• слюнотечение;
• нарушение функции мочевого пузыря;
• вегетативные расстройства;
• депрессия.
Помимо перечисленных симптомов, многие больные жалуются на трудности при вставании с постели и при поворотах в постели во время ночного сна, что существенно нарушает не только качество ночного сна, но и, как следствие, полноценность дневного бодрствования.
Далее следует краткое описание не рассмотренных выше проявлений паркинсонизма.
Согбенная поза. Отражает ригидность в мышцах-сгибателях туловища, что проявляется сутулостью при ходьбе.
Замедленная походка. Пациент ходит мелкими шаркающими шажками, которые иногда вынуждают его для поддержания вертикальной позы ускорять шаг и иногда даже переходить на бег (т. Н. «пропульсия»).
Ахейрокинез. Уменьшение размахивания руками при ходьбе.
»Застывание». Замешательство в начале движения или перед преодолением препятствия (например, дверного проема). Может проявляться также в письме и речи.
Микрография. Нарушение координации в запястье и кисти порождает мелкий нечеткий почерк.
Редкое мигание. Возникает вследствие гипокинезии в мускулатуре век. Взгляд больного воспринимается как «немигающий».
Монотонная речь. Утрата координации в мышцах, участвующих в артикуляции, приводит к тому, что речь больного становится однообразной, утрачивает акценты и интонации(диспросодия).
Нарушения глотания. Для страдающих болезнь Паркинсона нехарактерна гиперсаливация, но затруднения глотания мешают больным освобождать полость рта от нормально продуцируемой слюны.
Нарушения мочеиспускания. Наблюдается снижение силы сокращения мочевого пузыря и частые позывы на мочеиспускание (т. Н. «нейрогенный мочевой пузырь»).
Вегетативные нарушения. Включают частые запоры, вызванные вялой сократительной способностью кишечника, повышенную сальность кожи (жирную себорею), иногда ортостатическую гипотонию.
Депрессия. Примерно у половины пациентов с болезнью Паркинсона (по разным данным от 30 до 90% случаев) отмечаются проявления депрессии. Единого мнения о природе депрессии нет. Есть данные о том, что депрессия является собственно одним из симптомов болезни Паркинсона. Возможно депрессия, напротив, носит реактивный характер и развивается у человека, страдающего тяжелым моторным недугом. Однако депрессия может сохраняться, несмотря на удачную коррекцию моторного дефекта с помощью антипаркинсонических препаратов. В этом случае требуется назначение антидепрессантов.
Галлюцинации. Запор. Запор у взрослых. Заторможенность. Зрительные галлюцинации. Металлический привкус во рту. Миоклония. Нарушение обоняния. Обонятельные галлюцинации. Персеверация. Плаксивость. Потливость. Потливость головы. Тремор. Тремор головы. Тремор подбородка. Тремор рук.
Причины
Происхождение болезни Паркинсона остается до конца не изученным, тем не менее в качестве причины заболевания рассматривается сочетание нескольких факторов:
• старение;
• наследственность;
• некоторые токсины и вещества.
Старение.
Тот факт, что некоторые проявления БП возникают и при нормальном старении, заставляет предполагать, что одним из причинных факторов паркинсонизма может быть возрастное снижение количества мозговых нейронов. В действительности каждые 10 лет жизни человек теряет около 8% нейронов. Компенсаторные возможности мозга настолько велики, что симптомы паркинсонизма появляются лишь при потере 80% нейронной массы.
Наследственность.
Уже в течение многих лет обсуждается возможность генетической предрасположенности к БП. Генетическая мутация, как предполагают, может быть вызвана воздействием некоторых токсинов в окружающей среде.
Токсины и другие вещества.
В 1977 году было описано несколько случаев тяжелого паркинсонизма у молодых наркоманов, принимавших синтетический героин. Этот факт свидетельствует о том, что различные химические вещества могут «запускать» патологический процесс в нейронах головного мозга и вызывать проявления паркинсонизма.
Другие причины включают:
Вирусные инфекции, приводящие к постэнцефалитическому паркинсонизму;
Атеросклероз сосудов головного мозга;
Тяжелые и повторные черепно-мозговые травмы.
Длительный прием некоторых препаратов, блокирующих высвобождение или передачу дофамина (например нейролептиков, резерпинсо-держащих средств), может также привести к появлению симптомов паркинсонизма, поэтому всегда следует уточнить, какую терапию получал больной до установления диагноза болезни Паркинсона.
Лечение
«Золотым стандартом» лечения болезни Паркинсона считается леводопа. Но при длительном лечении леводопа могут возникнуть побочные эффекты. Врачи, учитывая это, часто сначала назначают агонисты допамина, например, прамипексол и ропинирол. Другие недопаминовые лекарственные препараты могут применяться для лечения симптомов на ранней стадии заболевания. К таким лекарственным препаратам относятся амантадин, моноамин, ингибиторы оксидазы (например, селегилин) и антихолинергические средства (например, тригексифенидил). Со временем с прогрессированием заболевания вероятнее всего придется добавить леводопу.
Апоморфин (Апокин) — быстродействующий агонист допамина, применяемый для лечения случайных эпизодов потери подвижности, обусловленных болезнью Паркинсона. Апоморфин может вводиться под кожу инъекционно при эпизодах «заклинивания или застывания» мышц, неспособности подняться с кресла или выполнять повседневную работу. Лечение инъекциями Апокина может уменьшить потребность в регулярном приеме других лекарственных препаратов, которые применяются для лечения симптомов болезни Паркинсона. Вследствие чего снижается риск возникновения побочных эффектов, например, подергивание и другие неконтролируемые движения. Апокин может применяться вместе с противорвотными лекарственными препаратами, чтобы предотвратить возникновение таких побочных эффектов как сильная тошнота и рвота.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
