Синдром ошпаренной кожи у новорожденного

Импетиго и синдром стафилококковой обожженной кожи у новорожденного
В младенческом возрасте везикуло-пустулезными высыпаниями проявляются несколько распространенных бактериальных инфекций. При импетиго высыпания обычно локализованные, генерализованный характер высыпания приобретают при синдроме стафилококковой обожженной кожи.
При классическом стрептококковом импетиго медового цвета корочки образуются поверх места укусов насекомых, царапин и других кожных поражений, таких как пеленочный дерматит. Буллезное импетиго, однако, характеризуется образованием медленно растущих кольцевидных пузырей, в центре которых расположены вдавленные корочки.
Очаги могут возникнуть на любом участке кожной поверхности. Однако у детей раннего грудного возраста первичная инфекция часто локализуется в местах, подверженных травме, таких как область подгузников, ранка после обрезания, пупочная культя. Буллезные очаги образуются стафилококками, которые производят токсины определенного типа: эксфолиативный токсин А и эксфолиативный токсин В.
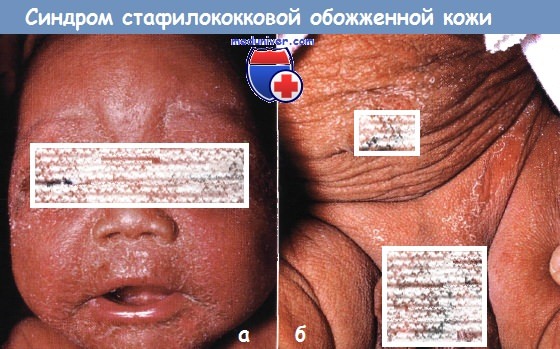
Синдром стафилококковой обожженной кожи развился у этого новорожденного, получавшего терапию по поводу воспаления молочных желез.
Эрозивные бляшки особенно сильно выражены на (а) лице и (б) в области подгузников.
Хотя очаги могут оставаться локализованными, они являются острозаразными и могут распространяться на многие другие участки кожи пациента, а также передаваться другим членам семьи. У новорожденных и детей раннего грудного возраста диссеминация токсина может вызвать обширную эритему и образование пузырей по типу синдрома стафилококковой обожженной кожи. При легком нажатии на кожу эпидермис смещается, обнажая оголенное основание пузыря (признак Никольского).
При локализованном импетиго бактерии идентифицируются в окрашенном по Граму материале, взятом непосредственно из высыпаний. При синдроме стафилококковой обожженной кожи врач может не определить первичный участок кожной инфекции. У таких детей следует искать внекожные источники инфекции, такие как легкие, кости, менингеальные оболочки, конъюнктивы и уши.
Небольшие очаги импетиго хорошо реагируют на местную терапию антибиотиками (например, мупироцином, бацитрацином, бацитрацин-полимиксином В) и компрессы с теплой водопроводной водой. Здоровым детям с упорным или распространенным импетиго требуется системное применение антибиотиков широкого спектра действия против грамположительных бактерий (диклоксациллин, цефалексин и другие цефалоспорины, котримоксазол, амоксиллинклавуланат).
У новорожденных и детей раннего грудного возраста инфекция иногда не проявляется в эпидермисе и поверхностной дерме. Любые признаки прогрессирующего панникулита или висцеральной диссеминации требуют немедленной госпитализации, парентеральной противостафилококковой терапии и поддерживающего ухода. Если у детей инфекция развивается в первые 2-3 недели жизни, даже после выписки из медицинского учреждения необходимо искать источник среди медицинского персонала. Следует выявить возможные нарушения гигиены и проверить персонал на бактериальную колонизацию кожи.
— Также рекомендуем «Диссеминированный кандидоз у новорожденного»
Оглавление темы «Неонатальная дерматология»:
- Энтеропатический акродерматит у новорожденного
- Врожденный сифилис новорожденного
- Простой герпес у новорожденного
- Ветряная оспа у новорожденного
- Импетиго и синдром стафилококковой обожженной кожи у новорожденного
- Диссеминированный кандидоз у новорожденного
- Чесотка у новорожденного
- Буллезный эпидермолиз у новорожденного
- Врожденная аплазия кожи у новорожденного
- Врожденный эрозивный и везикулезный дерматоз у новорожденного
Источник
Синдром ошпаренной
кожи
Синдром ошпаренной кожи возникает под действием токсина,
вырабатываемого стафилококками, и характеризуется эритемой, эпидермолизом и
отслойкой поверхностных слоев эпидермиса. Своим названием он обязан внешнему
сходству с обширным ожогом. Болеют в основном новорожденные и дети младше 2
лет. В зависимости от тяжести поражения различают следующие клинические формы
заболевания: (1) буллезное импетиго,
(2) эпидемическую пузырчатку новорожденных (распространенное
буллезное импетиго),
(3) скарлатиноподобный синдром и (4) собственно синдром
ошпаренной кожи. Синонимы: болезнь Риттера, острый эпидермолиз новорожденных,
эксфолиативный дерматит новорожденных.
Эпидемиология и этиология
Возраст
Чаще всего — первые 3 месяца жизни. Грудные дети, дети
младшего возраста. Взрослые болеют очень редко.
Этиология
Staphylococcus aureus фагогруппы II (как правило, фаготипа 71). Эта бактерия вырабатывает эпидермолитический
экзотоксин (эксфолиатин) двух видов: А и В.
Токсин образуется в первичном очаге инфекции: гнойный
конъюнктивит, средний отит, инфекции носоглотки, буллезное импетиго (в самих
пузырях).
Анамнез
Состояние иммунитета У взрослых синдром ошпаренной кожи
бывает при иммунодефиците и почечной недостаточности.
Жалобы
Синдром ошпаренной кожи: покраснение и болезненность кожи.
Физикальное исследование
Кожа
Элементы сыпи
• Локализованное
поражение. Буллезное импетиго (см. также гл. 23, «Импетиго и эк-тима»):
вялые пузыри с гнойным содержимым, часто располагаются группами. После разрыва
пузыря образуется красная мокнущая или покрытая корками эрозия.
• Генерализованное
поражение. Под действием эксфолиатина развивается скарлатиноподобный
синдром (мелкоточечная скарлатиноподобная сыпь) либо синдром ошпаренной кожи. В
этом случае появля- ется сливная эритема (рис. 24-4), кожа становится
шероховатой и на ощупь напоминает наждачную бумагу. В течение суток цвет кожи
становится все более насыщенным, появляется болезненность и начинается
эпидермолиз. Кожа напоминает мокрую папиросную бумагу, эпидермис отслаивается
при малейшем надавливании (рис. 24-4). После отслойки эпидермиса образуются
красные мокнущие эрозии. У грудных детей иногда возникают вялые пузыри.
Пальпация. Малейшее надавливание вызывает отслойку
эпидермиса (симптом Никольского). Ребенка невозможно взять на руки, так как
пораженная кожа крайне болезненна.
Расположение. При буллезном импетиго пузыри часто
располагаются группами в кожных складках.
Локализация. Буллезное импетиго: чаще всего кожные складки.
Синдром ошпаренной кожи: сначала — вокруг естественных отверстий на лице, шея,
подмышечные впадины, паховая область. Очаг поражения растет в течение 24—48 ч.
Эритема, а позже отслойка эпидермиса особенно выражены вокруг рта (рис. 24-5),
на передней поверхности шеи, в локтевых ямках, подмышечных впадинах, паховой
области, а также на спине (участки, испытывающие давление). Кожа выглядит так,
как будто ее ошпарили кипятком (рис. 24-5).
Слизистые Не поражены.
Другие органы
Возможна субфебрильная температура тела. Дети беспокойны,
плаксивы.
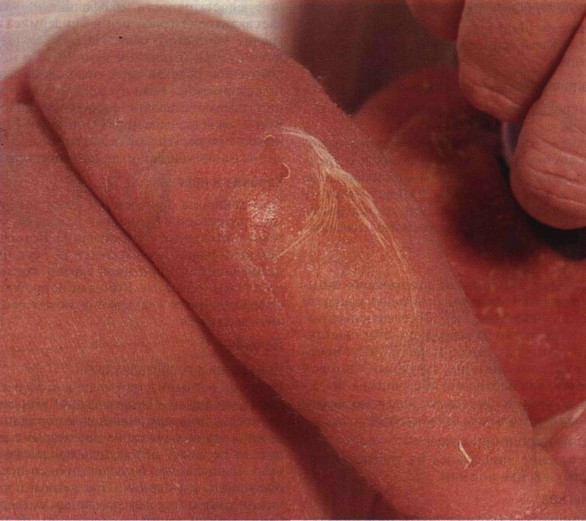
Рисунок 24-4. Синдром ошпаренной кожи. У этого
ребенка — распространенная эритема. Легкое надавливание на кожу привело к
слущиванию целого пласта эпидермиса, который похож на папиросную бумагу
Дифференциальный диагноз
Синдром Лайелла, токсический шок, болезнь Кавасаки,
герпетическая экзема Ка-поши.
Дополнительные исследования
Микроскопия мазка, окрашенного по Граму
Буллезное импетиго: пузыри заполнены гноем, внутри
нейтрофилов — скопления грам-положительных кокков. Синдром ошпаренной кожи:
возбудителя находят только в первичном очаге инфекции; в отслаивающемся
эпидермисе грамположительные кокки отсутствуют.
Посев
Буллезное импетиго: из содержимого пузырей высевают Staphylococcus aureus.
Синдром ошпаренной кожи: Staphylococcus aureus высевается только из первичного очага инфекции (пупочная
ранка, полость носа, носоглотка, конъюнктивы, наружный слуховой проход, при
поражении кишечника — из кала); в содержимом пузырей и на поверхности эрозий
стафилококки отсутствуют.
Патоморфология кожи
Расслоение эпидермиса на уровне зернистого слоя или под ним.
Диагноз
Клиническая картина, подтвержденная результатами посева.
Патогенез
У новорожденных и грудных детей Staphylococcus aureus размножается
на слизистой носа, конъюнктивах или в пупочной ранке. У одних детей при этом
возникают гнойный конъюнктивит, средний отит, инфекции носоглотки; у других
никаких признаков инфекции нет. Стафилококки вырабатывают эпидермолитический
экзотоксин — эксфолиатин, который гематогенным путем попадает в кожу. При
буллезном импетиго эксфолиатин образуется и в самих пузырях. Синдром ошпаренной
кожи редко встречается после 10 лет, что объясняется появлением
антистафилококковых антител и возрастными изменениями метаболизма (эксфолиатин
быстрее расщепляется и выводится из организма). У взрослых он бывает только на
фоне иммунодефицита и почеч- ной недостаточности. Эксфолиатин вызывает
акантолиз и расслоение эпидермиса на уровне зернистого слоя. На коже появляются
пузыри (буллезное импетиго) и мелкоточечная розовая сыпь, похожая на сыпь при
скарлатине. Если пузырей нет, состояние называют скарлатиноподобным синдромом.
Самое тяжелое поражение кожи — генерализованная отслойка эпидермиса — носит
название «синдром ошпаренной кожи».
Течение и прогноз
При синдроме ошпаренной кожи эпидермис слущивается большими
пластами, оставляя оголенные участки дермы. Без лечения заболевание
продолжается 5—7 сут, при назначении антибиотиков эрозии заживают в течение 3—5
сут. Рубцы не остаются. У новорожденных заболевание может окончиться смертью.
Лечение
Показания к госпитализации
Новорожденных и детей младшего возраста госпитализируют.
Госпитализация абсолютно необходима при обширном поражении кожи, а также всем
детям, за которыми родители не могут обеспечить надлежащий уход. Выписывают
больного только после очевидного улучшения. При легком поражении кожи и хорошем
домашнем уходе ребенка можно лечить амбулаторно, назначив антибиотики внутрь.
Местное лечение
Омертвевший эпидермис удаляют с помощью компрессов и ванн.
При буллезном импетиго антибиотики назначают местно: мази с му-пироцином,
бацитрацином, сульфадиазином серебра. Противопоказаны мази, содержащие
неомицин, так как он часто вызывает аллергический контактный дерматит.
Антибиотики (см. также гл. 23)
• Оксациллин: в/в
каждые 4 ч при тяжелом состоянии и генерализованном поражении кожи.
• Диклоксациллин:
внутрь после окончания в/в курса антибиотиков или при легком течении заболевания
и хорошем уходе.
Интенсивная терапия
Возмещают потери воды и электролитов с помощью инфузионной
терапии.
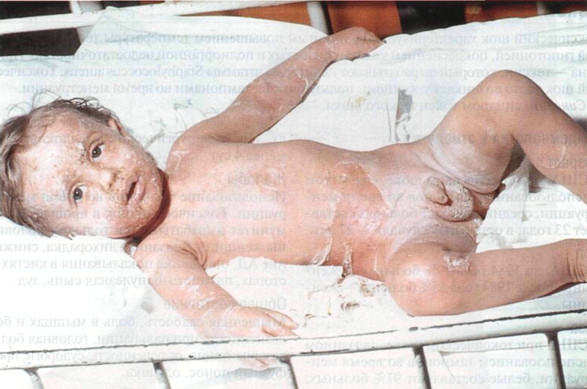
Рисунок 24-5. Синдром ошпаренной кожи. Кожа выглядит как при ожоге — распространенная эритема, болезненность,
отслойка эпидермиса. Источник инфекции — слизистая носа. Вокруг рта — буллезное
импетиго; в пузырях образуется эксфолиатин (экзотоксин Staphylococcus aureus)
Источник
Эксфолиативный дерматит может возникнуть в любом возрасте. Но чаще заболевание развивается в возрасте старше 40 лет. Оно более характерно для женщин, нежели для мужчин (соотношение 5:1).

Болезнь имеет тяжелое течение при сниженном иммунитете. В этом случае, вследствие чрезмерного выхода воды и солей через пораженную кожу, возникают тяжелые осложнения со стороны внутренних органов, а также инфекции. Клинически патология протекает в 3 стадии.
Причины
Эксфолиативный дерматит Риттера у новорожденных развивается в возрасте двух недель. Причинами возникновения патологии у младенцев является инфицирование золотистым стафилококком либо стафилококком и стрептококком одновременно.
Заражение происходит от матери или медицинского персонала, в случае наличия у них стафилококковой инфекции на коже или в полости рта (тонзиллит, кариес).
Синдром ошпаренной кожи у взрослых возникает по следующим причинам:
- злокачественные заболевания (рак легких и кишечника, лейкоз, лимфома, миелома);
- кожные патологии — токсический эпидермальный некролиз, пузырчатка, дерматиты различной этиологии, красный лишай;
- системные болезни — сахарный диабет, системная красная волчанка, дерматомиозит;
- инфекционные заболевания: ВИЧ, туберкулез, болезнь Лайма, гепатит, сыпной тиф;
- прием антибактериальных препаратов (пенициллины, тетрациклины, сульфаниламиды), мочегонных, антигипертензивных, барбитуратов, литиевых солей.
В 47% случаев этиологию синдрома обожженной кожи выявить не удается. Данная форма заболевания имеет название идиопатическая, она протекает наиболее тяжело. Прогноз неблагоприятный.
Симптомы
Эксфолиативный дерматит проявляется такими общими симптомами, как:
- гиперемия и утолщение кожных покровов;
- выделение большого объема экссудата через пораженную кожу;
- озноб;
- увеличение лимфоузлов;
- учащение пульса;
- зуд;
- пересыхание слизистой рта;
- маслянистый, блестящий, плохо отстающий от стенок унитаза кал;
- потеря волос;
- деформация ногтей;
- увеличение температуры.
Стадии развития у новорожденных
Синдром ошпаренной кожи имеет 3 стадии развития. Каждой из них соответствует своя клиника. Рассмотрим их подробнее.
Эритематозаная
Для этой стадии характерно возникновение гиперемированных участков кожи в области рта и пупка. По прошествии времени кожа шелушится. Позже такие же признаки болезни появляются в крупных кожных складках, в области гениталий и вокруг заднего прохода.
Затем процесс охватывает все тело. Покраснение может появиться и на слизистых оболочках рта, носа или половых органах.
Шелушащиеся участки имеют под собой отек и крупные пузыри, диаметром 5 мм. Именно по этой причине данный дерматит еще называют буллезным.
Эксфолиативная
Эта стадия наступает через 3 дня от начала болезни. Она характеризуется вскрытием пузырей и появлением красных участков кожи, напоминающих ожог. У малыша поднимается температура, возникают диарея и рвота. Новорожденный не берет грудь, аппетит снижен, теряется масса тела. Если не оказать помощь, ребенок может погибнуть.
Регенеративная
Соответствует 10-14 суткам болезни, в случае оказания грудничку медицинскую помощь. Отечность, покраснение и температура тела уменьшаются, появляется аппетит, восстанавливается сон.
Болезнь Риттера имеет 3 степени тяжести:
- легкая — небольшое число пузырей, нет четкой стадийности развития болезни. Ребенок выздоравливает на 10-14 день;
- средняя — характерны четкие стадии развития заболевания. Выздоровление без осложнений;
- тяжелая — инфицирование вскрывшихся пузырей, переход бактерий в кровь, распространение возбудителя по всему организму.

Эксфолиативный дерматит у взрослых
Эксфолиативный дерматит у взрослых протекает несколько иначе, чем дерматит Риттера. На туловище, голове, промежности, а затем и на конечностях появляются гиперемированные участки, которые утолщаются.
Позднее формируются пузыри с жидкостью внутри, которые вскрываются, образую эрозированные участки. В этих зонах ощущается жжение и боль. Через некоторое время на месте эрозий образуются шелушащиеся корки.
Если синдром ошпаренной кожи развивается как следствие кожной патологии, то все проявления болезни формируются в области бывшего дерматита или дерматоза. При этом основное кожное заболевание обостряется перед тем, как возникнут признаки эксфолиативного дерматита.
Появление признаков рассматриваемой патологии на фоне лейкоза или лимфомы сопровождается увеличением печени. Характерно и увеличение селезенки, проявляющееся тяжестью в левом подреберье при нагрузках, беге или быстрой ходьбе.
Какой врач лечит эксфолиативный дерматит?
При возникновении эксфолиативного дерматита у новорожденных, их лечением занимается инфекционист или дерматолог.
Терапией болезни у взрослых проводит дерматолог. Если патология возникла на фоне какой-либо патологии, то к лечению больного подключается соответствующий специалист (эндокринолог, иммунолог, инфекционист, онколог, ревматолог).
Диагностика
Подтвердить диагноз эксфолиативного дерматита можно при бактериологическом посеве содержимого пузырей. Как у детей, так и взрослых берут кровь для поиска антител к возбудителю сифилиса. Для этой же цели может быть проведена ПЦР-диагностика.
Заболевание необходимо дифференцировать от сифилитической пузырчатки, контактного дерматита, дерматита Дюринга, буллезного дерматита, герпеса.
Лечение
Лечение эксфолиативного дерматита новорожденных проводят в кувезах, снабжаемых кислородом. В них поддерживается необходимая температура и стерильность. В таких условиях происходит подсыхание эрозий. Дополнительно очаги поражения протирают безспиртовыми красителями.
Если ребенку исполнился месяц, его кладут в бокс вместе с мамой. В палате несколько раз в день проводят уборку с антисептиками и кварцевание.
Для подбора антибиотиков с поверхности эрозий берут материал и отправляют его на бакпосев. Затем малышу внутривенно вводят антибактериальные препараты, антистафилококковый иммуноглобулин и плазму с антителами к стафилококку.
Лечение эксфолиативного дерматита у взрослых при легкой и среднетяжелой степени осуществляют на дому. Первоначальной задачей является устранение причины болезни (снижение уровня сахара, прекращение приема антибиотиков, компенсация аутоиммунной патологии).
Местная терапия заключается в обрабатывании очагов поражения анилиновыми красителями, водорастворимыми антибактериальными мазями (Левомеколь, Офлокаин). Также применяют компрессы с нитратом серебра. При наличии псориаза или грибкового поражения используется ПУВА-терапия.
Для системной терапии применяется Преднизолон, антибиотики (при наличии бактерий), антимикотики (при наличии грибков), препаратов изотреонина (при красном лишае).
Осложнения
Эксфолиативный дерматит способен привести к следующим осложнениям:
- отит;
- менингит;
- пневмония;
- перитонит;
- флегмона;
- острый энтероколит.
Профилактика

Для профилактики болезни у взрослых необходимо:
- избегать аллергенов;
- соблюдать режим питания;
- вести здоровый образ жизни;
- своевременно лечить данную патологию.
Профилактические мероприятия у новорожденных направлены на:
- сдачу анализов роженицей для определения стафилококка;
- соблюдение гигиены в доме, где находится младенец после выписки;
- кварцевание помещений в роддоме;
- ношение медсестрами и врачами марлевых повязок при контактировании с ребенком;
- осмотр работников роддома на наличие у них стафилококка.
Эксфолиативный дерматит Риттера при правильном лечении не представляет опасности. Болезнь осложняется и может закончиться летальным исходом только при несвоевременном обращении за помощью.
Заболевание у взрослых протекает благоприятно, выздоровление обычно наступает через 2 недели. Диагностировать патологию можно по характерной симптоматике. Лечение складывается из местного воздействия и системной терапии. Для предотвращения синдрома ошпаренной кожи важно соблюдать профилактические мероприятия.
Источник
