Синдром омалгии плечевого сустава что такое

Боли в суставе плеча (синоним: омалгия) – патологический симптом, который указывает на заболевания опорно-двигательного аппарата различной этиологии. В статье мы разберем боль в плечевом суставе правой руки – причины.
 Омалгия
Омалгия
Внимание! В международной классификации болезней 10-го пересмотра (МКБ) омалгия обозначается кодом M75.9.
Причины
Плечо является самым гибким суставом тела и подвержено травмам и заболеваниям. По этой причине боль в плечах, следовательно, является распространенным симптомом у людей всех возрастов.
В дополнение к травматическим расстройствам заболевания шейного отдела позвоночника и шеи также могут вызывать омалгию.
Почему болит, когда поднимаешь руку? Общими причинами боли в плече являются повреждение так называемой «манжеты ротатора». Это сухожилие отвечает за вращательное движение в плечевом суставе. Повреждение сухожилий манжеты ротатора может возникнуть в результате острой травмы или постепенной эрозии. Типичные симптомы включают омалгию, которая возникает в зависимости от пораженного сухожилия, особенно во время внутреннего, внешнего вращения или подъем руки.
Повреждение манжеты ротатора вызывает синдромом соударения. Слишком маленькое пространство между плечевой головкой и впадиной приводит к компрессии сухожилий правой руки или левой.
Синдром соударения обычно проявляется болью, которая возникает особенно при резких поворотах и движения. При отсутствии лечения синдром может привести к воспалению или разрыву супраспинального сухожилия. На этой стадии заболевания омалгия может возникать в покое и в ночное время.
Воспаление бурсы (субакроминальный бурсит) может быть причиной и последствием синдрома соударения. Бурсит часто возникает из-за постоянного механического раздражения в спорте (падение) или при работе.
 Бурсит
Бурсит
Другие причины бурсита:
- ревматоидный артрит;
- подагра;
- инфекции;
- кристаллы кальция, которые оседают в бурсе.
Симптомы бурсита включают:
- омалгию;
- снижение подвижности;
- отек и перегрев плеча.
Одной из основных причин омалгии является перенапряжение мышечных волокон. Плечо удерживается как мышцами грудной клетки, так и мышцами шеи, лопатки. Все эти мышцы должны работать в гармонии друг с другом, чтобы обеспечить плавное и свободное движение плечевого сустава. Стресс заставляет мышцы сжиматься. Пациент бессознательно потягивает плечи во время стресса.
Если пациент долгое время не занимается физическими упражнениями или спортом, мышцы хронически перенапрягаются. Напряжение нарастает в течение нескольких месяцев и лет. Только когда тело неспособно компенсировать напряжение, возникает боль. Очень часто возникают боли в области шеи (т.е. шейного отдела позвоночника), которые тянутся дальше в плечо, а в редких случаях даже через локоть в нижнюю руку. С течением времени риск возникновения хронической боли в плече увеличивается.
Еще одной причиной боли в плече может быть блокада одного или нескольких шейных позвонков. Шейные позвонки подвижны во всех направлениях, поэтому пациент может поворачивать голову, наклонять ее в сторону, сгибать вперед и назад. К сожалению, шейный позвонок может поэтому «зацепиться» в одном из этих направлений, что называется «блокадой». Если шейный позвонок прибывает в определенном направлении, напряжение мускулатуры стремительно увеличивается.
«Замороженным» плечом называют состояние, при котором существенно ограничивается подвижность сустава. Причиной часто является воспаление сустава из-за нарушений обмена веществ или ушиб. Существует три стадии болезни:
- . Первая характеризуется сильной болью в плече, которая очень часто возникает ночью. Эта фаза может продолжаться несколько месяцев.
- На втором этапе боль уменьшается, но возникают ограничения амплитуды движения, похожие на синдром соударения. Эта фаза также может длиться несколько месяцев.
- На третьем этапе симптомы постепенно исчезают.
Существует вероятность того, что пролапс диска или блокировка позвонка вызывает раздражение нерва, выходящего из шейного отдела, поэтому также могут возникать неврологические симптомы.
Характеристика болей в плечевом суставе при различных заболеваниях
Иногда болевые симптомы вызваны злокачественной опухолью в кости или мягкой ткани. Существует также вероятность того, что опухоль надавливает на нерв, что приводит к сильной боли. В этом случае могут возникать и другие симптомы:
- паралич;
- параплегия;
- онемение.
Острая боль в груди при внутренних заболеваниях, например, при инфаркте миокарда, часто отдает в левое плечо или руку. В некоторых случаях она проявляется только в груди. При возникновении острой боли, проблем с дыханием, слабости, гипергидрозе, тошноте и рвоте необходимо вызвать скорую помощь.
Острые заболевания желчного пузыря проявляются главным образом в правой верхней части живота, но в очень редких случаях болевые ощущения могут отдавать в плечо.
Очень редким случаем является разрыв селезенки. Такое состояние может возникнуть в результате острой или тупой травмы. Боль, связанная с разрывом, может быть сосредоточена на левой верхней части живота и левой стороне тела. Иногда дискомфорт также отдает в левое плечо.
Психосоматика может быть причиной, если пациент страдает от депрессии или других психических расстройств. В этом случае рекомендуются регулярные тренировки.
 Депрессия
Депрессия
Важно! При депрессии важно не лежать, а двигаться (подтягиваться или бегать), поскольку гиподинамия усугубляет течение расстройства.
Диагностика
Чтобы правильно выявить заболевание, врач сначала изучает историю болезни и выполняет физический осмотр, чтобы оценить функцию суставов. Во многих случаях предварительный диагноз уже может быть поставлен на основе описанных жалоб и функциональных тестов.
Уточнить диагноз помогают следующие методы диагностики:
- Ультразвуковое исследование (УЗИ). С помощью него можно оценить состояние манжеты ротатора или выявить суставной выпот, который является признаком воспаления. На рентгеновском снимке можно хорошо оценить структурное состояние костей и исключить переломы, опухоли или артроз.
- Магнитно-резонансная томография (МРТ) детализирует мягкие ткани и поэтому часто используется для диагностики неясной омалгии.
 УЗИ
УЗИ
Если причину не удаётся установить, может быть выполнена артроскопия.
Лечение
Многие спрашивают: чем нужно лечить патологию? Лечение зависит непосредственно от болезни и состояния пациента. Если этиотропного лечения не существует, как в случае остеоартроза, врач назначается обезболивающие средства. Пациентам назначают следующие медикаменты в виде таблеток или инъекции в плечевой сустав :
- противовоспалительные лекарства;
- обезболивающие препараты.
А также эффективна физиотерапия.
В очень тяжелых случаях, например, при сильной боли из-за тяжелого артроза, может использоваться искусственный плечевой сустав.
При острой или внезапно ухудшающейся боли в плече (из-за бурсита, разрыва сухожилия), как правило, рекомендуется нанести на поврежденное место холодные компрессы. При хронической боли в плече, однако, обычно тепло воспринимается как более приятное.
Если боль в плече вызвана напряжением мышц, необходимо приобрести эргономичное сиденье. Оно предотвращает неравномерную нагрузку мышц плеча, шеи и спины и, следовательно, болезненное мышечное напряжение. Важными факторами в выборе кресла и стола правильное расстояние до клавиатуры и подставка для рук.
При хронической боли в плече обычно рекомендуется выполнять упражнения для улучшения подвижности плеча и укрепления мышц – особенно на болезненных участках.
Перед использованием болеутоляющих средств и противовоспалительных препаратов (таких как мазь «Диклофенак») рекомендуется проконсультировать со своим врачом или фармацевтом. Они посоветуют лекарственное средство, дозировку и схему лечения.
 «Диклофенак»
«Диклофенак»
Диклофенак относится к нестероидным противовоспалительным средствам (НПВС). Препараты из этой группы ингибируют циклооксигеназу (ЦОГ-1; ЦОГ-2), тем самым уменьшая концентрацию простагландинов – медиаторов боли.
Анальгетики могут способствовать развитию гастрита. Поэтому, если у пациента чувствительный желудок, необходимо принимать ингибиторы протонной помпы, чтобы предотвратить возможные последствия. Длительное применение НПВС увеличивается риск развития язвы желудка и двенадцатиперстной кишки, поэтому требуется отказаться от приёма, если возникают резкие боли в животе.
Если омалгия вызвана воспалением или раздражением, инъекция в сустав может быть эффективной формой лечения. Как правило, смесь Кортизона и местного анестетика вводится непосредственно в плечевой сустав.
Кортизон влияет только на сустав и практически не попадает в системный кровоток. Это снижает риск возникновения побочных эффектов. Местный анестетик сразу же снимает боль, тогда как эффект Кортизола может длиться до трех месяцев.
Для терапии боли можно использовать процедуры физической терапии в зависимости от основной причины.
Методы физической терапии:
- криотерапия;
- термотерапия;
- ударно-волновая терапия;
- ультразвуковая терапия;
- электротерапия;
- массаж;
- мануальная терапия и хиротерапия.
Однако, в области альтернативной и физической медицины часто существуют неэффективные, но дорогостоящие методы лечения. Ортопед посоветует, какой метод лечения лучше всего подходит для лечения состояния.
 Массаж
Массаж
Совет! Не рекомендуется в домашних условиях избавляться от дискомфорта, если сильно поднимается температура тела, начинает пульсировать запястье или тяжесть симптомов усиливается.
В таких случаях не рекомендуется лечиться традиционными средствами, заниматься гимнастикой или лечебной физкультурой. При появлении остро протекающих симптомов в сочленениях (соединениях) важно вовремя обращаться к врачу, а не бездумно принимать лекарства. В пожилом возрасте или женщинам нужно всегда консультироваться с врачом.
Источник
Причины
Плечевой сустав позволяет человеку выполнять большой объем движений. Так надостная мышца отвечает за отведение руки в сторону. Благодаря своему анатомическому расположению, сухожилие мышцы проходит в достаточно узком пространстве не превышающем 8-10мм. Это пространство ограниченное снизу головкой плечевой кости, а сверху акромиальным отростком лопатки так и называют субакромиальное пространство. Сужение этого промежутка, по различным причинам, вызывает сдавление надостной мышцы, что и получило название импиджмент синдром или синдром ущемления (сдавления) надостной мышцы.
Кроме импиджмента, часто диагностируют тендинит надостной мышцы, подлопаточной мышцы и тендинит длинной головки бицепса плеча.
Причины развития заболевания:
Тяжелая физическая работа, требующая постоянного удержания рук в поднятом состоянии. В группе риска находятся строители, штукатуры, маляры, монтажники столяры.
Занятия спортом, при которых выполняются бросковые или ударяющие движения (борцы, боксеры, волейболисты метатели копья или ядра).
Патологические процессы в мышцах плеча.
Грыжи шейного отдела позвоночника.
Артрозы сустава, которые приводят к костным разрастаниям.
Травмы и их последствия;
Врожденные аномалии развития плечевого сустава
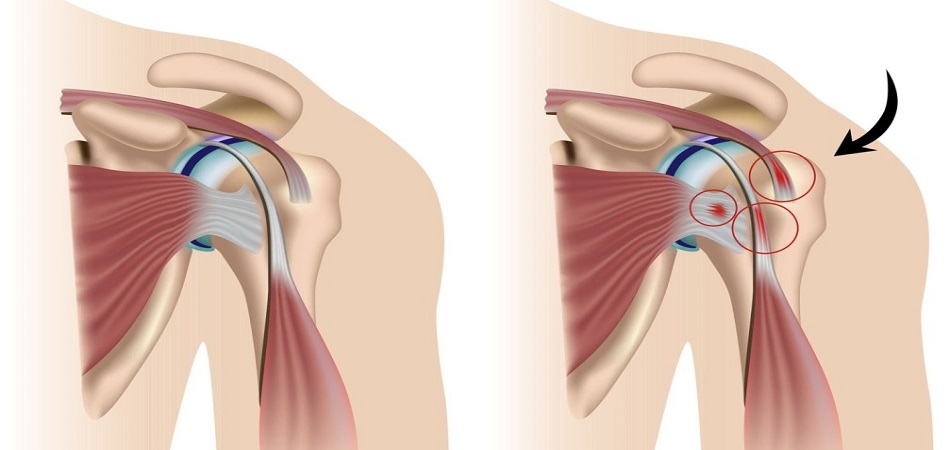 |
| Схема развития импиджмент синдрома плеча |
Симптомы
Синдром соударения плечевого сустава проявляется двумя основными признаками: боли и ограничение отведения руки в сторону. На начальных стадиях болевые ощущения носят ноющий характер, и значительно возрастают при попытке поднять конечность над головой. Дискомфорт усиливается при отведении руки относительно тела на угол от 60 до 120 градусов. В этот момент происходит максимальное сужение субакромиального пространства, что вызывает сдавливание сухожилия и появление боли.
На начальной стадии дискомфорт беспокоит только при выполнении физических нагрузок, но с развитием отека сухожилия, импичмент синдром плечевого сустава начинает беспокоить пациента все активнее. Опускание рук начинает сопровождаться посторонними звуками – щелчками. Без лечения образуется и развивается субакромиальный синдром плечевого сустава. На поздних этапах пациент полностью утрачивает возможность выполнять движения плечом.
Записаться на лечение
Диагностика
На первичном осмотре сложно определить синдром соударения плечевого сустава. Поэтому врач ортопед проводит лидокаиновый тест. Пациенту в субакромиальное пространство вводят раствор лидокаина, и просят отвести руку в сторону. Если симптомы исчезают, то скорее всего диагноз импиджмент синдром плеча.
УЗИ-диагностика
Неинвазивное исследование мышц, связок, сухожилий, суставов с помощью ультразвуковых волн.
- Рентгенография
Показывает косвенные признаки импиджмента надостного сухожилия в виде сужения субакромиального пространства.
- Анализы
Общий анализ крови и мочи, биохимия крови. Помогают исключить сопутствующие заболевания.
- Магнитно-резонансная томография
Высокоточный метод диагностики суставов с информативностью до 99%, покажет все изменения в надостном сухожилии.
Какое лечение импинджмента синдрома плечевого сустава назначают?
Каждый случай требует индивидуального подхода, и самостоятельно с заболеванием справиться не удастся. Для восстановления здоровья врачи применяют комплексный подход.
Лечение обычно начинают с устранения болевых ощущений и назначают обезболивающие и нестероидные противовоспалительные лекарства.
В запущенных случаях применяют лекарственные блокады с инъекциями кортикостероидов, они очень хорошо помогают снять боли в плече.
Ударно-волновая терапия. Акустические волны свободно проникают под кожу к зоне поражения, способствуют разрушению костных наростов и отложений солей. Лечение синдрома сдавления ротатора плеча методом УВТ позволяет добиться улучшения уже через две-три процедуры.
Электрофорез и фонофорез позволяют устранить боли и воспаления, нормализовать кровообращение, стимулируют регенерацию мышц, сухожилий, связок и суставных элементов, возвращают утраченную подвижность.
Озонотерапия оказывает восстанавливающее и общеукрепляющее воздействие, обладает обеззараживающим эффектом, уменьшает боли, способствует рассасыванию отеков.
Плазмолифтинг плеча. Во время процедуры врач вводит в пораженную область собственную плазму крови пациента. На сегодня это единственная технология способствующая регенерации сухожилия.
Фармакопунктура. Во время процедуры пациенту вводят в биологически активные точки лекарства, которые способствуют восстановлению тканей и уменьшению воспаления.
В медицинском центре «Стопартроз» подберут эффективное лечение синдрома сдавления ротаторов. Мы поможем восстановить здоровье и подскажем, как избежать повторного появления болезни. К вашим услугам квалифицированные специалисты в области ортопедии.
Посмотреть все методы →
Цены
Ознакомиться с ценами подробнее можно здесь
Наши врачи

ЛИТВИНЕНКО Андрей Сергеевич
Травматолог ортопед
Врач спортивной медицины
Стаж: 17 летЗаписаться

СКРЫПОВА Ирина Викторовна
Физиотерапевт
реабилитолог
Стаж: 16 летЗаписаться

СИДЕНКОВ Андрей Юрьевич
Травматолог ортопед
Врач спортивной медицины
Стаж: 10 летЗаписаться

ЖЕЖЕРЯ Эдуард Викторович
Врач-ортопед
вертеброневролог
Стаж: 17 летЗаписаться
Источник

Импинджмент синдром плечевого сустава – это заболевание, характеризующееся появлением боли при подъеме рук. Иногда импинджмент может проявляться у здорового человека.
К наиболее распространенным причинам, вследствие которых происходит нарушение строения сустава плеча, можно отнести:
- Появление остеофитов в области сочленения ключицы;
- Увеличение акромиального отростка или его неправильный наклон вниз;
- Субакромиальный импинджмент возникает преимущественно из-за поражения структур, которые находятся возле субакромиальной сумки.

Подробнее о заболевании
Плечевой сустав представляет собой множество различных элементов, которые точно подогнаны друг под друга. Если работа хотя бы одного из них нарушается, то сначала появляется дискомфорт, а затем уже и боль во всем плечевом суставе. Чаще всего это происходит из-за нарушения строения субакромиального пространства.
 Субакромиальная сумка – это полость, находящаяся между вращательной манжетой и отростком лопатки. Она заполнена синовиальной жидкостью, которая выступает в роли амортизатора между тканями и частями костей. Из-за того, что с возрастом в организме человека накапливаются соли, уменьшается количество смазки и снижается подвижность суставов, возникает сокращение субакромиальной полости, усиливается трение и, следовательно, появляется боль. В медицине этот процесс называется импинджмент синдромом (ИС).
Субакромиальная сумка – это полость, находящаяся между вращательной манжетой и отростком лопатки. Она заполнена синовиальной жидкостью, которая выступает в роли амортизатора между тканями и частями костей. Из-за того, что с возрастом в организме человека накапливаются соли, уменьшается количество смазки и снижается подвижность суставов, возникает сокращение субакромиальной полости, усиливается трение и, следовательно, появляется боль. В медицине этот процесс называется импинджмент синдромом (ИС).
Наиболее часто синдром встречается у людей пожилого возраста, но, если человек ежедневно занимается тяжелым физическим трудом, импинджмент может возникнуть уже в 40 лет.
Чтобы синдром существенно не повлиял на качество жизни, следует уже при первых его симптомах обязательно обратиться к врачу. Практика показывает, что осложнения заболевания без должного его лечения наступают достаточно быстро.
Факторы риска
ИС может появиться из-за ряда заболеваний. К ним относятся:
- Воспаления желчного пузыря и печени;
- Невропатии подключичной части плечевого сплетения;
- Кальциноз сухожилий;
- Адгезивный капсулит;
- Дистрофии позвоночника, которые локализованы преимущественно в шейном отделе.
Часто ИС называют профессиональным заболеванием. Спортсмены, маляры, штукатуры и плотники подвержены импинджменту больше, чем люди других специальностей.
Причины возникновения ИС
К основным причинам возникновения заболевания относят:
- Нарушение целостности сухожилий;
- Ревматизм мягких тканей, который появляется вследствие долговременных нагрузок;
- Изменения строения сухожилий из-за смещения позвонков, хронического спондилеза и остеохондроза шейного отдела;
- Недавние кровопотери из-за нарушения работы субакромиальной сумки;
- Факторы, которые провоцируют развитие болезни:
- Вторичное поражение суставов;
- Ишемия тканей;
- Длительное переохлаждение.
Виды импинджмент синдрома
Несмотря на то, что какой-либо общепринятой классификации импинджмент синдрома не существует, врачи условно подразделяют его на две группы:
- Первичный ИС;
- Вторичный ИС.
Первичный синдром возникает вследствие механического повреждения надкостной мышцы из-за:

- Травм ротаторной манжеты;
- Врожденных изменений субакромиального пространства.
Вторичный импинджмент появляется из-за:
- Повреждения связок в области плеча;
- Врожденной или приобретенной слабости связок;
- Слабости мышц или их полного паралича;
- Утолщения синовиальной сумки.
Стадии развития болезни
Во время первой стадии у больного появляются кровотечения и сильный отек. Обычно наступает она в возрасте 23-35 лет. Хирургического вмешательства не требуется. Заболевание полностью излечимо.
На второй стадии пациенту ставят фиброз или тендинит. В этом случае стоит провести комплексное лечение, включающее акромиопластику и прием медикаментозных препаратов. Если начать терапию вовремя, можно приостановить развитие болезни и избежать возникновения осложнений.
Примерно в возрасте 45 лет наступает заключительная третья стадия. У человека появляются костные шипы, иногда возникает разрыв манжеты. Обязательно нужна операция. Вылечить болезнь полностью невозможно, но уменьшить болевые ощущения реально.
Симптомы ИС
Во время первой и второй стадии развития синдрома у больного появляется регулярная ноющая боль в субакромиальной полости плеча, усиливающаяся во время поднятия руки вверх. Иногда неприятные ощущения становятся настолько сильными, что человек не может лежать и спать по ночам.

Если заболевание продолжает развиваться, боль становится резкой и невыносимой, подвижность субакромиальной сумки резко снижается, а при движении руки слышен характерный щелчок. Когда должное лечение отсутствует на протяжении длительного времени, сухожилия могут разорваться.
Наиболее распространенными симптомами импинджмента считаются:
- Болезненная пальпация суставов;
- Нестерпимая боль, сопровождающая любое движение конечности;
- Рези в области плеча;
- Звук щелчка в суставе;
- Атрофии мышц.
Диагностика синдрома

Диагностические мероприятия импинджмента представляют собой поиск пораженного участка сустава плеча и проведение соответствующего исследования.
В первую очередь, врач должен узнать о месте работы больного, ведь ИС – это обычно профессиональное заболевание. Также специалист обязан назначить рентгеноскопическое исследование сустава плеча для выявления остеофитов или поражения акромиальной полости. Если у больного произошел разрыв сустава, нужно провести трехмерный рентген. Чтобы обнаружить разрыв манжеты, специалисты назначают артрограмму. Во время процедуры больному в сустав вводят специальный состав. Если он вытекает из субакромиального пространства, то результат исследования считают положительным – манжета порвана.
Для точного определения места боли следует ввести в суставную полость местное обезболивающее. Если после инъекции болевые ощущения исчезают, человеку ставят бурсит или тендинит. В случае невралгии применение обезболивающих препаратов не приносит облегчения.
Дифференциальная диагностика должна включать:
- Известковую дистрофию;
- Артроз суставов руки;
- Патологии нервов плеча и предплечья;
- Заболевания желчного пузыря;
- Дистрофическое нарушение хрящей;
- Воспаление легких.
Лечение импинджмент синдрома

Нехирургическое лечение
Лечение синдрома без оперативного вмешательства должно привести к нормализации работы всего плечевого аппарата и к избавлению от ноющей боли при движении руки. Если ИС был выявлен на первой или второй стадии, то хирургическое воздействие обычно не требуется. Вместо него применяют консервативную терапию:
- Лечащий врач приписывает больному противовоспалительные нестероидные лекарства: «Вольтарен», «Дикловит», «Ортофлекс».
- Если пациент жалуется на сильную нестерпимую боль, специалист выписывает глюкокортикоидные препараты: «Дипроспан», «Флостерон». Они также помогают снять отек и воспаление, а их действия хватает примерно на 2-4 месяца.
- Справиться с болевыми ощущениями помогут и анальгетики в комплексе с витамином В: «Мильгамма», «Кетонал».
-
 Обязателен прием миорелаксантов: «Баклофен», «Тизанидин».
Обязателен прием миорелаксантов: «Баклофен», «Тизанидин». - На третьей стадии заболевания обычно назначают противосудорожные препараты: «Карбамазепин», «Зептол».
- В редких случаях возможен прием антидепрессантов: «Персен», «Ново-Пассит».
- Для пораженной руки рекомендуется щадящий режим.
- Работу плечевого сустава помогут восстановить сеансы лечебной физкультуры и специальные упражнения.
- По назначению врача больному регулярно следует посещать массаж, миостимуляцию, ортезирование, лимфодренаж, озонотерапию, фоно- и электрофорез, отртоплазму и плазмолифтинг.
Терапия левого и правого плечевого сустава ничем не отличается друг от друга. Обычно она длится от 5 до 7 недель. Этого времени достаточно для улучшения самочувствия больного: проходит резкая боль и восстанавливается работа сустава плеча.
Оперативное вмешательство

Когда курс консервативного лечения не приносит облегчения или болезнь переходит в последнюю стадию, врачи назначают операцию. Вмешательство нацелено на увеличение расстояния полости между отростком лопатки и манжетой. Доктор должен удалить все остеофиты и уменьшить полость, которая влияет на состояние находящегося рядом сухожилия. Часто импинджмент сопровождается остеоартритом ключичного отдела. Именно поэтому стандартное вмешательство следует объединить с операцией, направленной на его удаление. Процедуру называют резекционной артропластикой. Она помогает снять боль, которая возникает в результате трения ключицы и акромиона. В запущенных случаях может потребоваться и артроскопическая операция. В небольшой надрез сустава плеча вводится артроскоп, благодаря которому врач может увидеть всю полость акромиона. Через второй надрез вводят специальные инструменты для удаления небольшого участка лопаточного отростка.
Реабилитационные мероприятия
После оперативного вмешательства на 2-3 недели руку полностью обездвиживают, накладывая шину. Это нужно для предотвращения повторного разрыва манжеты. Чтобы мышцы руки не атрофировались, каждый день необходимо заниматься лечебной физкультурой, которая предназначена именно для разработки плечевого сустава. Назначает ее врач-реабилитолог и оперирующий хирург.
Лечебная гимнастика и упражнения
Так как терапия импинджмента проводится комплексно, исключить лечебную гимнастику и специальные тренировки невозможно. Главное, заниматься ЛФК строго под наблюдением специалиста. Лечебную физкультуру назначают только, когда боль в плече станет практически незаметной или исчезнет совсем.

При нарушении работы плечевого сустава специалисты рекомендуют провести следующую тренировку:
- Необходимо сделать повороты и движения кистями рук в разные стороны;
- Нужно подняться на носочках и вытянуться вверх, поднимая при этом руки;
- Стоя рядом с гимнастической стенкой, следует попытаться дотянуться до самой высокой ступени;
- Держа натянутую ткань в руках, нужно поднимать ее вверх и при этом разводить кисти в стороны;
- Тренировки с гантелями помогут укрепить область манжеты.
Видео: реабилитационные упражнения при импинджмент синдроме
Народные методы лечения ИС
Вылечить синдром полностью только благодаря методам народной медицины невозможно. Но такая терапия является отличным дополнением к основному лечению.
Чтобы избавиться от болевых ощущений и снять отек при синдроме народными способами, можно использовать:
- Медовые маски. Их следует наносить небольшим слоем на больной сустав. Процедура будет особенно действенной, если пленку из меда оставить на ночь.
- Повязки с лопухом, подорожником или листьями свежей капусты. Они помогают снять отек и воспаление, выводят ненужные соли из организма и нормализуют обмен веществ.
- Противовоспалительные отвары. Ромашка, смородина, тысячелистник, а также настой из брусники и шиповника ускорят восстановление поврежденного сустава.
- Компрессы. Но этот способ не является полностью безопасным. Иногда компрессы только усугубляют воспалительный процесс. Перед началом их применения стоит обязательно проконсультироваться с лечащим врачом.

Известно и несколько проверенных рецептов от болей и воспаления в суставах:
- Нужно взять равное количество листьев липы и мяты, а также семена укропа или фенхеля, в два раза больше крапивы, щавеля и почек сосны, в три раза – чабреца, хмеля, зверобоя и ромашки и в четыре – багульника и фиалки. Из этих трав следует приготовить настой: три столовые ложки сбора заливают стаканом кипятка и оставляют в теплом месте на несколько часов. Принимать отвар необходимо 2-3 раза в день перед едой.
- В народной медицине для лечения суставов уже давно применяют корень и листья лопуха. Из них можно приготовить не только отвар, но и порошок, экстракт и даже сок. Свежие листья растения обычно прикладывают к больным местам и заматывают бинтом на ночь. Такое средство снимает покраснение, отек и воспаление. Чтобы получить экстракт, следует смешать корень лопуха с медом в равных пропорциях. Обычно столовую ложку вытяжки заливают стаканом водки и убирают в холодильник на 5-7 дней. Принимать средство необходимо 3 раза в день по 2 столовые ложки.
- Примерно 4 листа смородины нужно положить в термос, залить кипятком и оставить на 12 часов. В обед настой следует процедить и выпить за сутки. Курс лечения составляет 30 дней.
- Чтобы приготовить настойку, следует взять 3-4 крупных лимона, нарезать их, положить в неглубокую миску и залить водкой. Смесь нужно убрать в темное место на неделю. Необходимо протирать больные суставы настойкой каждый день перед сном.
- Нужно смешать 300 г меда, 400 мл сока черной редьки, 200 мл водки и 30 г соли. Смесь необходимо втирать в больные суставы в течение месяца.
- Небольшую луковицу следует порезать на маленькие кубики и обжарить до прозрачности. После – добавить 7 г воска и жарить до появления светло-коричневого оттенка у лука. Смесь нужно процедить и убрать в холодильник. Обычно настой втирают в пораженный участок на протяжение 6-8 минут.
- Примерно две чайные ложки травы сныти, сабельника болотного и корня лопуха нужно смешать и залить 0,5 л кипятка. Оставить настой в теплом месте на 40-50 минут. Принимать средство необходимо 3 раза в день по половине стакана. Параллельно с этим можно втирать в суставы яблочный уксус.
Питание при импинджменте

Здоровое питание и соблюдение нескольких несложных правил поможет снять воспаление, отек и боль при синдроме. Доказано, что вредная пища вызывает заболевания костей и суставов. Поэтому при лечении импинджмент синдрома обязательно следует пересмотреть свой привычный рацион:
- Если человек страдает от переизбытка солей в организме, нужно уменьшить количество потребляемой соли или полностью отказаться от нее на некоторое время.
- Если причина появления синдрома заключается в артрозе или артрите, стоит есть больше продуктов с высоким содержанием кальция: творог, морепродукты, рыба нежирных сортов, молоко.
Чтобы улучшить состояние суставов, следует отдать предпочтение:
- Морепродуктам и рыбе;
- Заливным блюдам, холодцу и желе;
- Растительным и оливковым маслам;
- Сыру, творогу, сметане и другим молочным продуктам;
- Фруктовым сокам.
На несколько месяцев стоит отказаться от следующих продуктов:
- Белого хлеба;
- Жирного мяса и копченостей;
- Шоколада;
- Картофеля;
- Алкоголя;
- Кофе.
В день необходимо выпивать не менее 1,5 л воды. Свежевыжатые соки, компоты и некрепкие чаи также помогут улучшить состояние костей, хрящей и суставов, а значит, предотвратить развитие импинджмент синдрома.
Профилактика синдрома
Чтобы предотвратить появление импинджмента и возможные его осложнения, следует регулярно заниматься профилактикой синдрома. Она включает следующие правила:
- Во время повышенной физической активности нужно использовать защитные повязки, предназна?
