Синдром обструктивного апноэ сна рекомендации

Для понимания актуальности проблемы приведем клинический пример. Пациент К. 59 лет, поступил в отделение медицины сна Клинического санатория «Барвиха» 9 апреля 2009 г. с жалобами на повышение артериального давления преимущественно в утренние часы, храп, остановки дыхания во сне с последующими всхрапываниями (со слов окружающих), пробуждения от нехватки воздуха и приступов удушья, изжогу по ночам, приступообразный ночной кашель, учащенное ночное мочеиспускание (3–5 раз за ночь полным мочевым пузырем), неосвежающий сон, разбитость и головную боль по утрам, резкую дневную сонливость.
Анамнез: храп отмечает около 10 лет, за это время вес увеличился на 10 кг. Прочие указанные выше жалобы появились около пяти лет назад и постепенно нарастали. Родственники постоянно обращали внимание на остановки дыхания во сне. По поводу вышеперечисленных жалоб пациент неоднократно обращался к врачам, но диагноза «апноэ сна» не выставлялось. За несколько дней до поступления в санаторий «Барвиха» пациент обратился к неврологу с жалобами на плохой сон. Пациенту был назначен Феназепам на ночь, на фоне приема которого у пациента в ранние утренние часы развился тяжелый гипертонический криз, и он был госпитализирован в кардиологическое отделение. На следующее утро сосед по палате рассказал пациенту, что тот громко храпел, периодически переставал дышать на минуту и более и при этом синел. И именно сосед предположил, что у пациента имеется апноэ сна, и порекомендовал обратиться в медицинский центр, где ему смогут помочь. Родственники пациента нашли информацию об отделении медицины сна санатория «Барвиха» в интернете.
При проведении полисомнографии (рис. 1) в отделении у пациента зарегистрировано 364 эпизода апноэ и 22 эпизода гипопноэ обструктивного генеза. Индекс апноэ + гипопноэ = 58 в час. Максимальная остановка дыхания составила 87 секунд. Эпизоды апноэ сопровождались резкими десатурациями (минимальная сатурация — 64%). Следует отметить, что при сатурации ниже 70% развивается диффузный цианоз. У пациента был выставлен диагноз: «синдром обструктивного апноэ сна, тяжелая форма».
В приведенной истории болезни обращает на себя внимание тот факт, что, несмотря на классическую клиническую картину заболевания, диагноз был поставлен не врачами, к которым пациент регулярно обращался, а соседом по палате. Таким образом, врачи еще недостаточно информированы о клинической значимости апноэ сна. А назначение Феназепама у пациента с апноэ сна можно расценить как грубую диагностическую и лечебную ошибку.
Итак, статья будет посвящена синдрому обструктивного апноэ сна (СОАС) — состоянию, характеризующемуся наличием храпа, периодическим спадением верхних дыхательных путей на уровне глотки и прекращением легочной вентиляции при сохраняющихся дыхательных усилиях, снижением уровня кислорода крови, грубой фрагментацией сна и избыточной дневной сонливостью [Guilleminault C., 1976].
Классификация, эпидемиология
Из определения СОАС видно, что в основе болезни лежит периодическое прекращение дыхания из-за спадения стенок дыхательных путей на уровне глотки во сне. Дыхательные пути могут спадаться полностью, и тогда развивается апноэ — прекращение воздушного потока (легочной вентиляции) длительностью 10 c и более. При неполном спадении дыхательных путей отмечается гипопноэ — существенное снижение воздушного потока (более 50% от исходных значений), сочетающееся со снижением насыщения гемоглобина артериальной крови кислородом (сатурации) на 3% и более.
Общепризнанным критерием степени тяжести СОАС является суммарная частота апноэ и гипопноэ в час — индекс апноэ/гипопноэ (ИАГ). Считается нецелесообразным подсчитывать отдельно количество апноэ и гипопноэ, так как они несут схожие риски в отношении развития сердечно-сосудистых и иных осложнений. В настоящее время большинство международных консенсусов и клинических рекомендаций придерживаются классификации, приведенной в табл.
Распространенность СОАС составляет 5–7% от всего населения старше 30 лет. Тяжелыми формами заболевания страдают около 1–2% из указанной группы лиц (Stradling J. R. и соавт., 1991). Данные показатели сопоставимы с распространенностью бронхиальной астмы (Young T. и соавт., 1993). У лиц старше 60 лет частота СОАС значительно возрастает и составляет около 30% у мужчин и около 20% у женщин. У лиц старше 65 лет частота заболевания может достигать 60% [Ancoli-Israel S., 1991]. Частота СОАС может достигать 50% и более у пациентов с рефрактерной к лечению артериальной гипертонией, ночными брадиаритмиями, ожирением 3–4 степени, метаболическим синдромом, пиквикским синдромом, гипотиреозом и рядом других заболеваний.
Этиология и патогенез
В основе патогенеза СОАС лежит периодическое спадение исходно суженных верхних дыхательных путей на уровне глотки во время сна. Причинами сужения могут быть:
- врожденная узость дыхательных путей;
- анатомические дефекты на уровне носа и глотки (полипы, увеличение миндалин, удлиненный небный язычок, новообразования);
- ретрогнатия и микрогнатия;
- сдавление дыхательных путей извне жировыми отложениями;
- отек глоточных структур (гипотиреоз);
- акромегалия.
Дополнительный вклад в проблему вносит снижение тонуса глоточных мышц, обусловленное рядом факторов:
- нейромышечные заболевания;
- дистрофические процессы на фоне старения;
- миорелаксирующее действие алкоголя или снотворных.
Зона, в которой наступает спадение, может находиться на уровне мягкого неба, корня языка или надгортанника, то есть в нижней части носоглотки и ротоглотке (рис. 2). Реализация указанного механизма обструкции дыхательных путей в патологическое состояние происходит следующим образом. Человек засыпает.
.gif)
Происходит постепенное расслабление мышц глотки и увеличение подвижности ее стенок. Один из очередных вдохов приводит к полному спадению дыхательных путей и прекращению легочной вентиляции. При этом дыхательные усилия сохраняются и даже усиливаются в ответ на развивающуюся гипоксемию. Острый недостаток кислорода приводит к стрессовой реакции, сопровождающейся активацией симпатоадреналовой системы и подъемом АД. В конце концов, негативная информация от различных органов и систем доходит до мозга и вызывает его частичное пробуждение (активацию). Мозг, в свою очередь, восстанавливает контроль над глоточной мускулатурой и открывает дыхательные пути. Человек громко всхрапывает, делает несколько глубоких вдохов. В организме восстанавливается нормальное содержание кислорода, мозг успокаивается и засыпает вновь… Цикл повторяется снова. За ночь может отмечаться до 400–500 остановок дыхания по 20–30 секунд. Суммарная длительность апноэ может достигать 3–4 часов из 8 часов сна. Это в свою очередь существенно увеличивает риск развития артериальной гипертензии, нарушений ритма сердца, инфаркта миокарда, инсульта и внезапной смерти во сне.
Marin J. M. и соавт. (2005) провели 10-летнее наблюдение и получили достоверное 3 кратное увеличение фатальных (смерть от инфаркта миокарда или инсульта) осложнений и 4–5 кратное увеличение нефатальных сердечно-сосудистых событий (инфаркт, инсульт, операция коронарного шунтирования или баллонной ангиопластики) у пациентов с нелеченным тяжелым СОАС по сравнению со здоровыми добровольцами и пациентами с неосложненным храпом.
При тяжелых формах СОАС развиваются специфические гормональные расстройства. В частности, это касается снижения продукции соматотропного гормона (гормона роста) и тестостерона, пики секреции которых отмечаются в глубоких стадиях сна [Gronfier C. и соавт., 1996]. При СОАС глубокие стадии сна практически отсутствуют, что ведет к недостаточной продукции указанных гормонов [Grunstein R. R. и соавт., 1989]. Одной из функций соматотропного гормона у взрослых людей является регуляция жирового обмена и, в частности, мобилизация жира из депо. При недостатке соматотропина накопленный жир не может превратиться в энергию. Все образующиеся излишки ложатся «мертвым грузом», который не может быть востребован [Rudman D. и соавт., 1990]. Человек начинает полнеть, причем любые усилия, диетические или медикаментозные, направленные на похудание, оказываются малорезультативными. Более того, жировые отложения на уровне шеи приводят к дальнейшему сужению дыхательных путей и прогрессированию СОАС, а это в свою очередь усугубляет недостаток соматотропного гормона. Таким образом, создается порочный круг, разорвать который без специального лечения СОАС практически невозможно [Grunstein R. R. и соавт., 1989]. Недостаток тестостерона в организме ведет к снижению либидо и импотенции у мужчин.
Клиническая картина
В клинической картине, прежде всего, обращает на себя внимание типичный портрет пациента, страдающего СОАС. Обычно это полный человек с гиперстенической конституцией, красным или багрово-синюшным одутловатым лицом, инъецированными сосудами склер и хриплым голосом. Характерный вид пациента с СОАС был описан еще Чарльзом Диккенсом в «Посмертных записках Пиквикского клуба». Это был толстяк с короткой шеей и красным лицом, который постоянно засыпал и начинал храпеть в самых неудобных ситуациях.
Для выявления остановок дыхания во сне проще всего понаблюдать за спящим человеком. Обычно сразу после засыпания у человека появляется храп. Вскоре у больного внезапно останавливается дыхание. В это время не слышно дыхательных шумов, храп прекращается. Однако больной пытается дышать, что видно по движениям грудной клетки и брюшной стенки. Примерно через 15–30 секунд человек громко всхрапывает и делает несколько глубоких вдохов и выдохов. Как правило, сон больного очень беспокоен: он вертится в постели, двигает руками и ногами, иногда что-то говорит.
При СОАС могут отмечаться следующие симптомы:
- храп и остановки дыхания во сне с последующими всхрапываниями;
- учащенное ночное мочеиспускание (> 2 раз за ночь);
- затрудненное дыхание, одышка или приступы удушья в ночное время;
- гастроэзофагеальный рефлюкс (отрыжка) в ночное время;
- ночная потливость;
- частые пробуждения и неосвежающий сон;
- ночная и утренняя артериальная гипертензия;
- разбитость по утрам;
- утренние головные боли;
- выраженная дневная сонливость;
- депрессия, апатия, раздражительность, сниженный фон настроения.
Диагностика
Для скрининга нарушений дыхания во сне может применяться компьютерная мониторинговая пульсоксиметрия — метод длительного мониторирования сатурации и пульса. Компьютерный пульсоксиметр выполняет до 30 000 измерений сатурации и пульса за 8 часов сна и сохраняет полученные данные в памяти. Дальнейшая компьютерная обработка данных позволяет с высокой точностью оценивать средние параметры сатурации, проводить визуальный анализ оксиметрических трендов, выявлять острые эпизоды падения насыщения крови кислородом, характерные для апноэ. Количественная оценка частоты десатураций в час (индекс десатураций) позволяет косвенно судить о частоте эпизодов апноэ/гипопноэ в час (ИАГ).
Для точной диагностики храпа и болезни остановок дыхания во сне используется полисомнография — метод длительной регистрации различных функций человеческого организма в период сна (рис. 1). Исследование позволяет поставить точный диагноз, оценить сердечно-сосудистые и неврологические риски и определить оптимальную тактику лечения.
Одним из многообещающих направлений диагностики расстройств дыхания во сне является добавление к классическим холтеровским мониторам каналов регистрации пневмограммы, сатурации и потока воздуха. Данные системы уже имеются на отечественном рынке. Фактически выполняется полифункциональное холтеровское мониторирование ЭКГ и параметров дыхания во время сна, которое позволяет поставить собственно диагноз СОАС, а также оценить связь ночной ишемии миокарда, аритмий и блокад с нарушениями ритма во сне. Методика имеет большие перспективы как в специализированных аритмологических центрах, так и в учреждениях практического здравоохранения, занимающихся холтеровским мониторированием.
Лечение
Объем статьи позволяет нам лишь в общих чертах описать подходы к лечению храпа и СОАС. Следует подчеркнуть, что выбор конкретного метода или совокупности методов лечения у конкретного пациента зависит от сочетания причин и тяжести расстройств дыхания во сне.
Прежде всего, следует отметить, чего категорически нельзя делать у пациентов с СОАС — это назначать снотворные и транквилизаторы, обладающие миорелаксирующим и респираторно-депрессивным действием, например, бензодиазепиновые транквилизаторы [Вейн А. М., 2002]. В начале статьи мы упоминали пациента, которому был назначен Феназепам, который, по всей видимости, существенно ухудшил состояние и вызвал гипертонический криз. На уровне первичного звена здравоохранения, когда дефицит времени и ресурсов не позволяет исключить СОАС у пациентов с жалобами на плохой сон, а клиническая ситуация требует назначения снотворных, можно с осторожностью, взвешивая пользу и риски, назначать гипнотики, которые в наименьшей степени влияют на респираторную функцию. К ним относятся Донормил или небензодиазепиновые агонисты бензодиазепиновых рецепторв (Z-группа), например, Санвал.
Общепрофилактические мероприятия у пациентов с храпом и СОАС включают снижение массы тела, прекращение курения, ограничение потребления алкоголя, сон на боку. При неосложненном храпе возможно использование спреев для горла, облегчающих храп.
У пациентов с ретро- и микрогнатией возможно применение внутриротовых аппликаторов, смещающих вперед нижнюю челюсть.
При наличии явных анатомических препятствий на уровне носа и глотки (искривление носовой перегородки, резкая гипертрофия миндалин) требуется соответствующее хирургическое лечение.
Следует отдельно остановиться на селективных оперативных вмешательствах на мягком небе (лазерных или радиочастотных). При неосложненном храпе у пациентов с достаточно широким просветом глотки и исходно удлиненным небным язычком эти вмешательства эффективны. Однако у пациентов с исходно узкой глоткой и среднетяжелыми формами СОАС наблюдается мультисегментарное спадение дыхательных путей на уровне неба, корня языка и даже надгортанника. В этой ситуации подрезание небного язычка практически не дает эффекта в отношении апноэ сна. Более того, если после лазерного или радиочастотного ожога происходит ретракция тканей глотки, это может еще больше ее сузить и привести к развитию фарингостеноза. В свете изложенного становится понятным, почему в Стандартах Американской академии медицины сна по применению лазерной увулопалатопластики для лечения храпа и апноэ сна (1994, пересмотр 2000 г.) первый же пункт гласит: «Лазерная увулопалатопластика не рекомендуется для лечения расстройств дыхания во сне, включая синдром обструктивного апноэ сна».
Основным методом лечения пациентов со среднетяжелой формой СОАС и ожирением является неинвазивная вспомогательная вентиляция легких постоянным положительным давлением во время ночного сна (СРАР-терапия — аббревиатура английских слов Continuous Positive Airway Pressure). Суть метода очень проста. Если дыхательные пути немного «раздувать» во время сна, то это будет препятствовать их спадению и устранит основной механизм развития заболевания. Лечение проводится с помощью небольшого компрессора, который подает в дыхательные пути постоянный поток воздуха через гибкую трубку и носовую маску.
Полный эффект лечения достигается в первую же ночь лечения. У больного исчезают храп, остановки дыхания и нормализуется ночной сон. В тяжелых случаях аппарат необходимо использовать каждую ночь. При более легком течении заболевания возможно периодическое применение аппарата (4–5 раз в неделю). Лечение практически не дает побочных эффектов. Отмена аппаратного лечения (даже если оно проводилось несколько лет) не влечет за собой каких-либо осложнений, за исключением постепенного возвращения исходной симптоматики. Применение аппарата не излечивает человека, но обеспечивает нормальный сон, улучшение качества жизни и профилактику серьезных осложнений.
В заключение следует отметить, что синдром обструктивного апноэ сна является актуальной проблемой современной медицины из-за большой распространенности этой патологии в популяции, увеличения риска сердечно-сосудистых осложнений и значительного ухудшения качества жизни пациентов. В настоящее время врач, информированный о данной проблеме, располагает возможностью своевременного выявления больных с этой потенциально летальной патологией. Вовремя назначенное лечение позволяет в подавляющем большинстве случаев предотвратить нежелательные последствия и значительно улучшить качество жизни пациента.
Литература
- Вейн А. М. и др. Синдром апноэ во сне и другие расстройства дыхания, связанные со сном: клиника, диагностика, лечение. Эйдос Медиа. 2002.
- Ancoli-Israel S., Kripke D. F., Klauber M. R. et al. Sleep-disordered breathing in community-dwelling elderly // Sleep. 1991. Vol. 14 (6). Р. 486–95.
- Clinical Guideline for the Evaluation, Management and Long-term Care of Obstructive Sleep Apnea in Adults // J. Clin. Sleep Med. 2009. Vol. 5. P. 263–276.
- Diagnosis and treatment of obstructive sleep apnea in adults. Bloomington (MN): Institute for Clinical Systems Improvement (ICSI). 2008.
- Gronfier C., Luthringer R., Follenius M. A. A quantitative evaluation of the relationship between growth hormone secretion and delta wave electroencephalographic activity during normal sleep and after enrichment in delta waves // Sleep. 1996. Vol. 19. P. 817–824.
- Grunstein R. R., Handelsman D. J., Lawrence S. J. et al. Neuroendocrine dysfunction in sleep apnoea: reversal by continuous positive airways pressure therapy // J. Clin. Endocrinol. Metab. 1989. Vol. 68. P. 352–358.
- Guilleminault C., Tilkian A., Dement W. C. The sleep apnea syndromes // Am. Rev. Med. 1976. Vol. 27. P. 465–484.
- Kushida C. A., Littner M. R., Hirshkowitz M. et al. Practice parameters for the use of continuous and bilevel positive airway pressure devices to treat adult patients with sleep-related breathing disorders. An American Academy of Sleep Medicine Report // Sleep. 2006. Vol. 29. P. 375–80.
- Littner M., Kushida C. A., Hartse K. et al. Practice parameters for the use of laser-assisted uvulopalatoplasty: an update for 2000 // Sleep. 2001; 24: 603–619.
- Marin J. M., Carrizo S. J., Vicente E., Agusti A. G. N. Long-term cardiovascular outcomes in men with obstructive sleep apnoeahypopnoea with or without treatment with continuous positive airway pressure: an observational study // The Lancet. 2005. Vol. 335 (9464). P. 1046–1053.
- Rudman D., Feller A. G., Nagraj H. S. et al. Effects of human grouth hormone in men over 60 year // N. Engl J. Med. 1990. Vol. 323. P. 1–6.
- Sleep Apnea and Cardiovascular Disease. Expert consensus document // J. Am. Coll. Cardiol. 2008. Vol. 52. P. 686–717.
- Stradling J. R., Crosby J. H. Predictors and prevalence of obstructive sleep apnoea and snoring in 1,001 middle aged men // Thorax. 1991. Vol. 46. P. 85–90.
- Young T., Palta M., Dempsey J. at al. The occurrence of sleepdisordered breathing among middle-aged adults // N. Engl. J. Med. 1993. Vol. 328. P. 1230–1235.
Р. В. Бузунов, доктор медицинских наук
ФГУ «Клинический санаторий «Барвиха» Управления делами Президента РФ, Москва
Контактная информация об авторе для переписки: 7633331@mail.ru
Купить номер с этой статьей в pdf
Источник
Синдром
обструктивного апноэ сна (СОАГС) – заболевание, которое характеризуется
периодически наступающей остановкой дыхания во сне длительностью более 10
секунд в сочетании с храпом, частыми пробуждениями и выраженной дневной
сонливостью.
- Наши специалисты
Диагностику и лечение нарушений сна проводит Светлана Вострухова, кардиолог-сомнолог, кандидат медицинских наук. Доктор Вострухова — специалист по лечению синдрома апноэ сна, храпа, соннозависимой дыхательной недостаточности, синдрома ожирения-гиповентиляции, бессонницы. Лечение осуществляется в тесном взаимодействии с кардиологами, пульмонологами, эндокринологами, оториноларингологами, неврологами, психотерапевтами, реабилитологами и семейным врачом пациента.
- Механизм СОАС
При СОАС происходит периодическое спадение верхних
дыхательных путей. При этом движения грудной клетки – попытки вдоха – сохраняются.
Дыхание останавливается, уровень кислорода в крови начинает снижаться. Недостаток
кислорода стимулирует дыхательный центр, диафрагма начинает сокращаться чаще и
сильнее, но ее усилий не хватает для того, чтобы преодолеть спадение верхних дыхательных
путей, протянув воздух через «пробку» из мягких тканей. Таким образом, пациенту
нужно сделать еще более сильный вдох, подключив грудные мышцы. Но когда человек
спит, его скелетная мускулатура расслаблена. И для того, чтобы сделать сильный
резкий вдох, необходимо микропробуждение, которое длится 3-4 секунды. Сознание
за это время, как правило, включиться не успевает. До того, как снова
погрузиться в сон, человек успевает сделать несколько глубоких вдохов, уровень
кислорода в крови повышается. Но как только пациент засыпает, у него снова
возникает остановка дыхания, и снова возникает микропробуждение. Таких
микропробуждений у больного с синдромом апноэ сна может быть до сотни за час, и
глубоких фаз сна пациент либо вообще не достигает, либо они продолжаются очень
короткое время. Неудивительно, что пациенты с апноэ просыпаются утром с тяжелой
головой, невыспавшиеся, часто с высоким артериальным давлением, а днем страдают
от сонливости, с которой не могут справиться и засыпают на рабочем месте или,
что много хуже, за рулем.
- Неосложнённый храп
Человек может умеренно храпеть в положении на спине на
протяжении нескольких лет, при этом остановок дыхания во сне нет. Достаточно повернуться
на бок и дальше спокойно спать без храпа. Однако опасен не звуковой феномен
храпа, а то, что за храпом может скрываться. Неосложнённый храп довольно часто
встречается у молодых пациентов и у людей с искривленной носовой перегородкой. Важно
помнить, что неосложнённый храп рано или поздно станет осложненным, то есть
храп является предвестником синдрома апноэ во сне.
- Статистика
Синдром апноэ/гипопноэ сна – довольно распространённое
явление. Каждый третий мужчина старше 60 лет имеет СОАГС. Среди пациентов,
страдающих гипертонической болезнью, не меньше трети больных имеют синдром
апноэ сна. Среди пациентов, чья гипертония плохо поддаётся лечению (особенно ночная
гипертензия), доля апноиков достигает 80%. Более 90% людей с ожирением и индексом
массы тела больше 40 имеют синдром обструктивного апноэ сна средней или тяжёлой
степени.
- Избыточная масса тела
и СОАГС
СОАГС подвержены пациенты с избыточным весом. Объем жировой
клетчатки у таких людей увеличен не только в области живота и бедер, но и в области
лица и шеи, а также в мягком небе, глотке, корне языка. Язык становится больше, мягкое нёбо провисает
ниже, глотка сужается. Когда человек засыпает, мышцы расслабляются. Язык несколько
заваливается в сторону глотки, мягкое нёбо опускается ещё ниже, и происходит
характерное смыкание мягких тканей. На начальных стадиях болезни такое смыкание,
как правило, происходит только в положении лёжа на спине, особенно если немного
запрокинута голова.
В дальнейшем по мере нарастания жировой массы, отёка мягких
тканей ротоглотки, которые каждую ночь бьются и трутся друг о друга, храп
присоединяется и в положении на боку. Если к тому же человек курит, это ещё
больше ухудшает состояние слизистой и ситуацию в целом. СОАС подвержены пациенты
с массивной шеей. Когда объём шеи больше 43 см, это уже повод задуматься.
Нарушения дыхания развиваются у пациента с ожирением и за
счет висцерального («нутряного») жира. Чтобы сделать глубокий вдох, диафрагме
нужно опуститься, но в положении лежа опускаться ей некуда, живот подпирает ее.
Нередко приходится наблюдать, как у больного с выраженным ожирением исходно
нормальное насыщение крови кислородом в положении лежа значительно снижается.
То есть, пока человек стоит или сидит, насыщение крови кислородом (сатурация) близко
к 100%, стоит ему лечь, особенно с низким изголовьем – и мы видим снижение
сатурации на 6-10%, а иногда и более. Как только такой пациент засыпает, на
фоновый дефицит кислорода накладываются провалы сатурации, связанные с
остановками дыхания. Такое состояние называется хронической соннозависимой
гипоксемией.
У мужчин СОАС встречается чаще чем у женщин из-за того, что
у них больше висцерального жира — жира, который скапливается не в
подкожных слоях организма, а вокруг жизненно важных органов брюшной полости. Однако
если женщина набирает вес по андроидному типу – массивное туловище и тонкие
ноги — то риски апноэ у нее эквивалентны риску у мужчины.
- Патология ЛОР-органов
и СОАГС
Синдром апноэ сна встречается и у худых людей. Такие
пациенты чаще становятся клиентами ЛОР-врачей, чем сомнологов. У них, помимо
храпа, часто бывает затруднено носовое дыхание. Кроме того, к апноэ
предрасполагают особенности строения лицевого скелета: при маленькой нижней челюсти,
при изменённой конфигурации верхней челюсти, при «волчьей пасти». Также
способствует появлению апноэ наличие гипертрофии глоточных или нёбных миндалин.
В этом случае тонзиллэктомия или аденотомия могут не только избавить пациента
от очага хронической инфекции, но и решить проблему храпа.
- Если у человека в
наличии два или более из перечисленных ниже симптомов, то это повод заподозрить
апноэ и провести скрининговое обследование
Храп, остановки дыхания во сне (со слов пациента или
родственников), избыточная масса тела, повышенное артериальное давление по
утрам, дневная сонливость, учащенное ночное мочеиспускание, головные боли по
утрам, неосвежающий ночной сон, пересыхание рта и заложенность носа по ночам, ночная
изжога, маленькая нижняя челюсть, или иные особенности строения лицевого
скелета
- Снижение критики к
своему состоянию
Человек, страдающий синдромом обструктивного апноэ сна,
встаёт с тяжёлой головой, постоянно не высыпается. Он засыпает на совещаниях,
засыпает за рулём, тем самым создавая опасную ситуацию на дороге. При этом
пациенты с СОАС сами редко высказывают жалобы. Вследствие того, что треть суток
они находятся в довольно глубокой гипоксии, у них снижается критика к своему
состоянию. Когда врач спрашивает пациента с тяжелым сонным апноэ, беспокоит ли
того дневная сонливость, тот отвечает: «нет», но при этом клюёт носом и почти
засыпает. Поскольку в описанное состояние пациент входит постепенно, в течение
длительного времени, то у него нет никаких маркеров – боли, временной утраты
функции, которые могли бы резко и однозначно заставить пациента озаботиться
своей проблемой. Поэтому нередко пациентов приводят супруги или другие члены
семьи, обеспокоенные, что близкий человек по ночам плохо дышит.
Снижение когнитивных функций при тяжёлых формах СОАГС
затрагивает все сферы жизни, в том числе, хоть и несколько медленнее, профессиональные
навыки. Постепенно больному СОАГС становится всё тяжелей справляться с работой,
его работоспособность снижается. Возникают трудности с концентрацией внимания, ухудшается
память, падает инициативность. Конечно, здесь многое зависит от исходных
характеристик личности. Если человек до СОАГС был активен, его когнитивные
функции будут угасать медленнее, чем у того, кто был более пассивен. Если
вспомнить Илью Ильича, главного героя романа И. Гончарова «Обломов», то он ещё
до развития у него синдрома апноэ сна деятельным человеком не был. Автор романа
гениально описал клинику синдрома апноэ сна у своего героя. Чем дальше, тем более у Обломова
прогрессировала дневная сонливость. Собственно, именно во время послеобеденного
сна его и настиг инсульт. С ним случилось три удара во сне, и последний был
фатальным. Апноэ наложилось на природные особенности его личности и привело к
смерти в возрасте сорока с небольшим лет.
- Главная угроза –
инфаркт и инсульт
Инфаркты и инсульты во время сна – это главная угроза СОАГС.
В практике, увы, встречаются пациенты моложе 40 лет, перенесшие инсульт по
причине апноэ и ставшие инвалидами, а также летальные случаи. Более 80% ночных
инфарктов и инсультов случаются у больных СОАГС, своевременно не обратившихся к
сомнологу и не восстановивших своё дыхание во время сна.
Механизм развития сосудистой катастрофы в этом случае таков:
если дыхание остановится ненадолго, на 10-15 секунд, то давление будет
снижаться – 1 фаза гипоксии. Но если остановка дыхания длится достаточно долго –
30-80 секунд – тогда по мере нарастания гипоксии происходит компенсаторное
повышение артериального давления – 2 фаза гипоксии. Резкий подъём давления во
время сна вызывает перегрузку сосудистого русла, и, соответственно, инфаркты и
инсульты.
Апноэ приводит к нарушению функции сердечного автоматизма, также
связанному с гипоксией. Наиболее часто развиваются ночные брадиаритмии,
мерцание предсердий, преходящие блокады проводящих путей сердца.
- Жалобы пациентов с
СОАГС
СОАГС коварен в первую очередь тем, что это «немое»
заболевание, не вызывающее у пациента явного дискомфорта, а те симптомы,
которые все же беспокоят пациента, он сам объясняет другими причинами. Как
правило, на храп жалуется партнёр пациента по спальне, но не сам больной. Ночные
пробуждения с чувством нехватки воздуха, паническим ужасом, кошмарными
сновидениями больной нередко расценивает как психическое или неврологическое
заболевание и идет на прием к соответствующему специалисту. Учащенное ночной
мочеиспускание заставляет пациента предположить неполадки с мочевым пузырем или
предстательной железой, и он обращается к урологам. Хотя, по сути, в случае с
СОАС позыв к мочеиспусканию – это способ разбудить мозг. В условиях хронической
гипоксии вырабатывается повышенное количество натрийуретического пептида,
который заставляет человека просыпаться. Диагностический критерий таков: если
человек встаёт 3-6 раз за ночь и каждый раз выделяет полный объём мочи, то вероятнее
всего, мы имеем дело с апноэ сна. Если мочи выделяется мало – то это, скорее,
аденома простаты или иные урологические проблемы.
Изжога ночью или утром при пробуждении – симптом, который
ведет пациента к гастроэнтерологу. На самом деле, многократные попытки вдоха
через препятствие сопровождаются усиленными сокращениями диафрагмы и вызывают
заброс кислоты из желудка в пищевод, особенно если пациент накануне плотно
поужинал перед сном. В таких случаях изжога
при пробуждении практически обеспечена.
Часто пациенты с синдромом апноэ сна жалуются на тяжесть в
голове по утрам – именно на тяжесть, как с похмелья, а не на интенсивную
головную боль. В момент пробуждения у человека
с СОАГС нередко наблюдается высокое давление, которое снижается самостоятельно
в течение получаса, без приема лекарств. Также пациенты жалуются на дневную
сонливость и снижение работоспособности. Со всеми этими жалобами пациенты
обращаются, как правило, к терапевту, неврологу, кардиологу, в то время как
нормализация дыхания во время сна решает целый комплекс проблем, экономит
время, деньги, а главное, возвращает здоровье.
- Диагностика СОАС
Ночная мониторная
пульсоксиметрия – скрининговое исследование, которое любой специалист –
терапевт, хирург, невролог, уролог — должен провести пациенту с подозрением на
СОАГС. Исследование можно провести на дому: прибор выдаётся пациенту на ночь, пациент
надевает его самостоятельно и ложится спать в привычных условиях. Прибор
представляет собой браслет с регистрирующим устройством, который надевается на запястье,
и пульсоксиметрический датчик, который надевается на палец. В течение ночи
датчик регистрирует пульс и насыщение крови кислородом. Сомнолог анализирует
полученные данные. Характерными изменениями, которые позволяют заподозрить
апноэ сна у пациента, являются «провалы» насыщения крови кислородом. К примеру,
базовое насыщение крови кислородом у человека составляет 95%, что соответствует
норме. Если врач видит периодические снижения сатурации более, чем на 5%,
вероятнее всего они связаны с нарушениями дыхания во время сна. Если таких
эпизодов выявляется более 30 за час, то у человека достоверно тяжелые нарушения
дыхания во время сна и высокие риски сердечно-сосудистых катастроф.
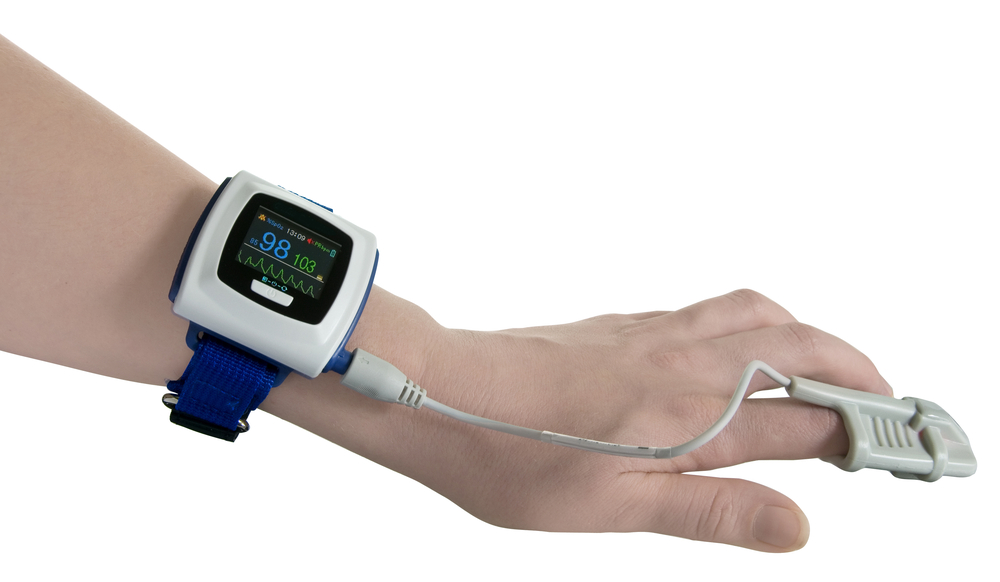
Пульсоксиметр
Полисомнография –
наиболее информативный метод диагностики, позволяющий выявлять не только СОАС,
но и другие болезни сна и неврологические синдромы. Это исследование проводится
в условиях стационара. Во время ночного сна пациенту одновременно выполняются
электроэнцефалография и электромиография, датчики регистрируют положение тела,
дыхательные усилия, движения глаз, скорость воздушного потока при вдохе и
выдохе. Несмотря на обилие датчиков, это относительно комфортное исследование:
во время сна датчики не давят, не издают звуков. Аппаратура не ограничивает
движений, не мешает пойти ночью в уборную.
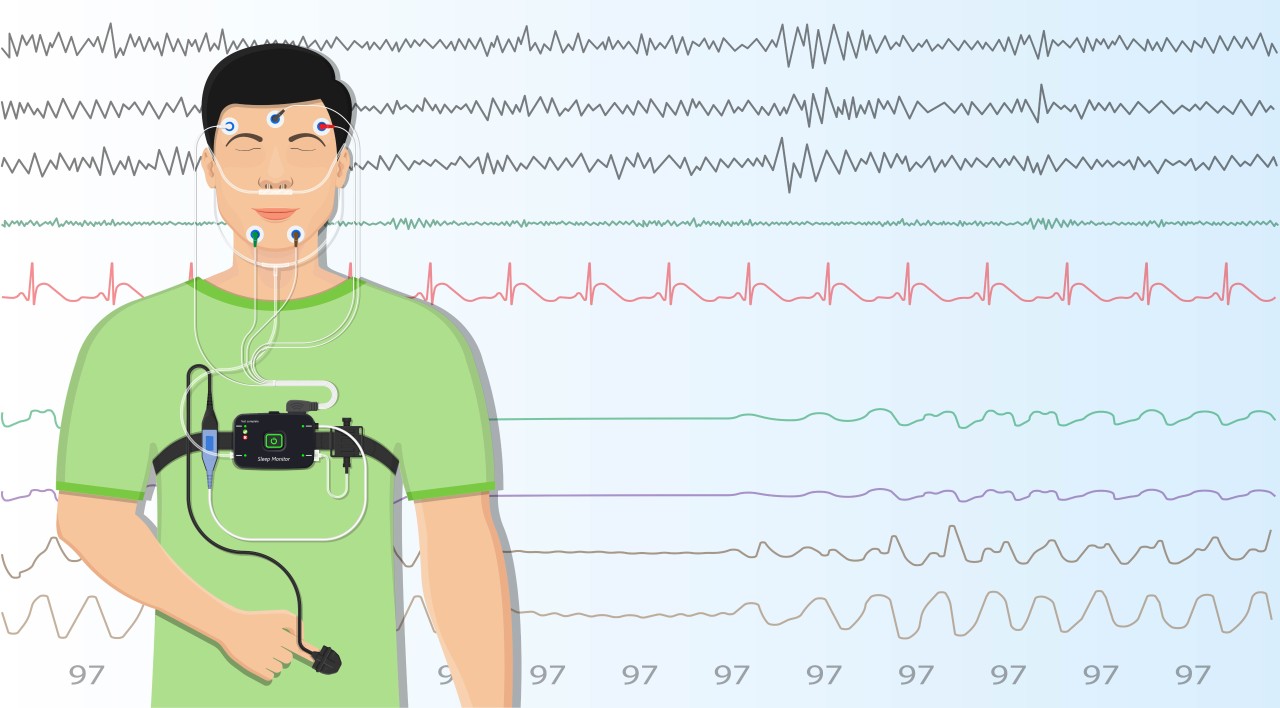
Полисомнография
- СИПАП – дыхательный
протез
На данный момент существует три методики лечения СОАС, доказавшие
свою эффективность. Первая – СИПАП-терапия (от
англ. Constant Positive
Airway Pressure, CPAP). Пациент спит со специальным аппаратом, нагнетающим
воздух в дыхательные пути. Задача – расправить их и не дать тканям спасться. По
сути СИПАП – это дыхательный протез. Современные аппараты достаточно комфортны
и не мешают пациенту спать. Как правило, на адаптацию к СИПАП-терапии нужно 2-3
ночи. Методика наиболее эффективна у пациентов с тяжелыми формами апноэ сна. Когда
пациент с тяжёлым апноэ наконец-то начинает нормально дышать во время сна, он
чувствует, как приятно наутро встать со свежей головой, ни разу не встать ночью
в туалет, не страдать днем от непреодолимой сонливости. Утром у него нормальное
давление и не отёчное лицо. При таком ходе событий пациенту уже не приходится
объяснять, что аппаратом пользоваться нужно, организм сам подскажет решение.

Аппарат СИПАП
Чаще всего спадение мягких тканей происходит на уровне корня
языка, задней стенки глотки и мягкого нёба, реже – на уровне носоглотки или
даже над голосовыми связками. Аппарат автоСИПАП всегда поддерживает положительное
давление воздуха в верхних дыхательных путях, т.е. не даёт тканям спасться. Прибор
нагнетает воздух под более высоким давлением на вдохе и немного сбрасывает
давление на выдохе, что обеспечивает пациенту комфорт во время выдоха.
Для пациентов с морбидным ожирением (хроническое
заболевание, при котором индекс массы тела превышает 40), с обструктивной
болезнью лёгких есть аппараты автоБИПАП (BPAP), которые дают двухуровневую
поддержку: давление вдоха, давление выдоха, а также подъем давления в конце
выдоха для того, чтобы предотвратить обструкцию мелких бронхов. Кроме того, у
некоторых аппаратов автоБИПАП есть функция автоматической вентиляции лёгких: если
у пациента останавливается дыхание несмотря на респираторную поддержку, аппарат
может некоторое время «дышать» за пациента. Для оценки эффективности
СИПАП-терапии проводится контрольная мониторная пульсоксиметрия на фоне
использования СИПАП-аппарата. Некоторые аппараты имеют возможность
подсоединения пульсоксиметрического датчика, либо пульсоксиметрия проводится
параллельно, как правило, на 2-3 ночь пробной СИПАП-терапии. Первая ночь –
адаптационная, поскольку не все пациенты при использовании аппарата сразу
чувствуют себя комфортно. Как правило, ко второй-третьей ночи терапии пациент
уже адаптируется к наличию маски и работе аппарата, и результаты
пульсоксиметрии к этому времени уже получаются достоверные.
- ЛОР-хирургия
При наличии четких показаний проводятся соответствующие
хирургические вмешательства. Это может быть полипэктомия, аденотомия, пластика
мягкого нёба. Если искривление носовой перегородки привело к нарушению носового
дыхания и к храпу – выполняется пластика носовой перегородки. Иногда резекция
нёбног?
