Синдром обструктивного апноэ сна и его лечение

Здоровый сон нужен для плодотворной деятельности. Благодаря ему, обрабатывается текущая информация и восстанавливаются силы. Но большинство людей жалуются, что не чувствуют себя отдохнувшими после пробуждения. Причин недосыпания может быть несколько, а иногда это указывает на появление серьезного заболевания.
Особенности дыхания человека во сне
Насыщение крови кислородом и выведение из организма избытков углекислого газа считается жизненно важной функцией. Поэтому дыхание ни на минуту не прекращается. Во время ночного отдыха все мышечные ткани расслабляются. Вследствие этого проходящий через верхние дыхательные пути воздух вызывает колебание их стенок. Так появляются звуки храпа.
Временами стенки глотки могут настолько смыкаться, что даже при наличии дыхательных движений, воздух не попадает в легкие. Происходит остановка дыхания, в результате чего страдать будет весь организм.
Синдром обструктивного апноэ сна
Апноэ, согласно МКБ-10, относится к классу болезней нервной системы. Пациенты просыпаются по причине удушья, так как происходит блокирование дыхательных путей, причем активность их мускулатуры сохраняется. Такой тип патологии носит название обструктивный. Меняется объем содержащегося кислорода и углекислого газа в крови. Вследствие гипоксии организм делает очередной вдох для получения недостающего воздуха, но такие попытки остаются безуспешными и лишь вызывают микропробуждения человека.
Специалисты выделяют еще две формы недуга: центральная и смешанная. Механизм возникновения их отличается, но симптоматика похожая. Если приступы удушья появляются часто, страдает качество отдыха, вследствие чего развивается синдром обструктивного апноэ сна.
Механизм развития
Иногда происходящие нарушения объясняются сомкнутостью мышц глотки. Дыхание останавливается, так как просвет для прохождения воздушного потока закрывается на определенное время. Поэтому в данном случае недуг имеет название от слова «обструкция» или закупоривание.
Важно знать! Длительность подобных эпизодов составляет от 10 секунд до минуты, количество повторов достигает сотни раз в час. Это становится причиной частых ночных пробуждений.
Подобные препятствия развиваются постепенно, на протяжении многих лет. Когда дыхательный просвет сужается, вибрируют мягкие ткани. Человек начинает храпеть, вследствие чего объем поступившего кислорода в легкие будет значительно меньше. При этом появляются начальные признаки гипоксии. Под утро у пациентов наблюдается гипертония и головные боли, а в течение дня – сонливость.
Причины возникновения
В большинстве случаев болезнь поражает людей с избыточным весом. Появившиеся жировые отложения на наружной части глотки сдавливают ее, мышцы теряют тонус и пациент перестает дышать. Кроме ожирения, провоцировать патологию могут другие причины:
- Эндокринные расстройства.
- Травмы головного мозга.
- Неврологические заболевания.
- Стрессы.
- Прием лекарств (транквилизаторов, снотворных и успокаивающих, тестостерона).
- Употребление табака и алкоголя.
- Анатомические особенности (узкость носовых ходов, увеличение мягкого неба и миндалин).
- Искривление перегородки носа, имеющиеся в нем новообразования.
- Аллергический или хронический ринит.
- Сердечная недостаточность.
Важно знать! Чаще всего наблюдается сочетание нескольких факторов. У ребенка нарушение формируется при хроническом тонзиллите, аллергическом рините, крайне редко – при ожирении.
Симптоматика
Так как данные нарушения проявляются в спящем состоянии, лучше всего они заметны соседу по комнате. Основными симптомами болезни считаются громкий храп и длительные паузы между вдохами, после чего человек всхрапывает и дыхание восстанавливается.
Для клинической картины патологии характерны следующие признаки:
- Ночная изжога.
- Частые позывы мочиться.
- Сильная потливость.
- Сухость во рту.
- Кошмарные сновидения.
- Повышенная подвижность конечностей.
- Пробуждения из-за ощущения нехватки воздуха.
- Головные боли по утрам.
- Дневная сонливость.
- Снижение работоспособности.
- Заторможенность умственной деятельности.
- Снижение либидо.
Группы риска
Вероятность появления недуга больше у мужчин. Возрастные изменения могут провоцировать сбои в дыхательных процессах. Также в группу риска входят:
- Курильщики.
- Лица, имеющие расстройства метаболизма (ожирение крайней степени).
- Аллергики.
- Гипертоники.
- Диабетики.
- Женщины в период беременности и менопаузы.
У некоторых существует наследственная предрасположенность к данному недугу. Аномальное строение нижней челюсти, анатомические особенности носоглотки и гортани могут влиять на развитие синдрома.
Степени тяжести
Заболевание по тяжести делят на три степени. Определение их основано на суммарном количестве остановок дыхания и его нарушений в течение часа (гипопноэ). Выделяют следующие формы развития болезни:
| Форма | Частота эпизодов в час | Характер болезни |
|---|---|---|
| Легкая | 5 – 15 | Незначительное ухудшение работоспособности. Дневная сонливость. |
| Умеренная | 15 – 30 | Тяжелое пробуждение по утрам, усталость в течение дня. Снижение концентрации внимания. |
| Тяжелая | 30 и более | Человек непроизвольно засыпает при монотонных занятиях, в любое время, при этом приступ удушья наступает почти сразу же. Появляются другие проблемы со здоровьем. |
Данная классификация характерна для взрослых. У детей до 12 лет показатели отличаются: при индексе 10 и выше определяется развитие тяжелой степени патологии.
В зависимости от тяжести нарушений дыхания подбираются подходящие методы лечения. Для борьбы с заболеванием легкой степени достаточной будет смена образа жизни. Терапия умеренной и тяжелой формы требует более серьезного подхода.
Угроза для здоровья
Некоторые считают безобидными подобные аномалии, поэтому ничего не предпринимают. Но с точки зрения сомнологии, данный недуг имеет несколько опасностей, а иногда повышается риск летального исхода. Согласно исследованиям, смертностью заканчиваются те случаи, когда пациенты не занимались лечением болезни.
Игнорировать ночные приступы удушья нельзя. Ведь последствия его трудно поддаются традиционной терапии. Первыми страдают органы, нуждающиеся в большом количестве кислорода – сердце и мозг, поэтому наблюдаются следующие осложнения:
- Сердечная недостаточность, ИБС.
- Гипертония.
- Аритмия.
- Гипоксия.
- Инфаркт, инсульт.
- Сдвиг в обмене веществ.
- Невротические состояния.
Особенно страдает полноценный ночной отдых. Недостаток кислорода подает сигнал мозгу проснуться, чтобы предупредить удушье. Таким микропробуждениям свойственно состояние дремоты, что уменьшает продолжительность фазы глубокого сна или вообще приводит к их отсутствию. Под утро наблюдаются усталость, сонливость, заторможенность. В борьбе с данными симптомами пациент пытается восстановить силы, злоупотребляя кофе и едой, но не всегда это является лучшим решением проблемы.
Кислородное голодание и отсутствие глубокой стадии сна нарушают продукцию гормона роста. Вследствие этого жир не превращается в необходимую энергию, а откладывается. При этом даже попытки сбросить вес остаются безрезультатными. Жировые отложения в шейном отделе содействуют прогрессированию болезни. Поэтому такие случаи требуют специального и своевременного лечения.
Диагностика нарушений
Выявлением данной патологии занимается сомнолог. После собеседования с больным, он назначает диагностику. Обязательными процедурами в таких случаях считаются:
- Клинический анализ крови и исследование ее газового состава.
- Исследование функции респирации.
- Рентгенография легких.
Благодаря новым технологическим устройствам, некоторые диагностические процедуры рекомендуется выполнить в домашних условиях. В исследовательских учреждениях специалистами по сомнологии проводится специальное тестирование – полисомнография. Принцип ее заключается в следующем: ночью с помощью особого прибора фиксируются движения глаз, активность мозга, параметры дыхания, объем кислорода в крови, проводится оценка работы сердца. После обследования специалист определяет тип апноэ, степень тяжести патологии и подбирает приемлемое лечение.
Лечение патологии
Программа терапии будет зависеть от типа выявленного синдрома и индивидуальных особенностей организма больного. Лечение будет эффективным, если направлено на устранение причины, вызвавшей недуг.
Медикаментозное
Для лечения синдрома лекарств, как таковых, не существует. Но полезными могут быть препараты, которые устраняют сопутствующую симптоматику. Часто они используются в сочетании с назначенной стандартной терапией. К ним относятся кортикостероиды, средства, применяемые в борьбе с нарколепсией, назальные капли и спреи, увлажняющие слизистую носоглотки.
Оперативное
Хирургическое вмешательство проводится в крайних случаях, при обнаружении серьезных осложнений (аденоиды, искривление носовой перегородки). Существует несколько видов операций, улучшающих качество жизни больных. К ним относятся:
- Лазерная пластика мягкого неба.
- Увулопалатопластика.
- Трахеостомия.
- Бариатрическая хирургия.
Использование приспособлений
Использование внутриротовых устройств эффективно при легких формах обструктивного апноэ. Специальные капы и аппликаторы обеспечивают расширение просвета глотки и удерживают нижнюю челюсть в правильном положении. Применение СИПАП-терапии увеличивает давление вдыхаемого воздуха, рекомендуется даже при тяжелых формах болезни.
Народные средства
Альтернативой медикаментозного лечения является народная медицина. В ее арсенале рецепты с травами, медом и другими природными компонентами. Такие несложные процедуры, как солевые ванны, закапывание носа раствором морской соли или облепиховым маслом, употребление капустного сока, облегчают симптоматику болезни.
Дополнительные рекомендации для страдающих апноэ
Иногда в решении проблемы можно обойтись без консультации специалиста. Многие пациенты увидели положительные результаты, следуя простым рекомендациям:
- Избавиться от вредных привычек.
- Спать на боку.
- Не переедать на ночь.
- Ложиться так, чтобы голова была приподнята.
- Сбросить лишний вес.
- Обеспечить свободное дыхание носом.
Поза во время сна и организация спального места
Положение тела заметно сказывается на частоте ночных приступов. Обычно страдают люди, спящие на спине, поэтому в таком случае нужно постараться лечь на бок. Необходимо позаботиться, чтобы у изголовья кровать была приподнята. Для этого используют специальные подушки или что-то подкладывают под матрац. Спальное помещение надо регулярно проветривать, воздух должен быть достаточно влажным.
Коррекция веса
Так как вероятность апноэ есть у тучных людей, необходимо задаться целью сбросить лишний вес. Специалисты рекомендуют придерживаться здоровой диеты, увеличить физическую активность. С уменьшением жировой ткани стенок глотки облегчается дыхательный процесс. Развитие сопутствующих симптомов замедляется, появление ночных эпизодов становится реже.
Здоровый образ жизни как лучшее средство для профилактики
Самой лучшей рекомендацией по профилактике синдрома является устранение всех условий для его возникновения. Ключевую роль в этом играет коррекция образа жизни больного, предполагающая следующие меры:
- Отказаться от курения.
- Не злоупотреблять алкоголем, особенно на ночь.
- Заниматься физическими упражнениями.
- Не принимать без острой надобности препараты, расслабляющие гладкую мускулатуру.
Совет! Если появление патологии возникло на фоне других нарушений, происходящих в организме, вначале нужно лечить основное заболевание. Подтягивание и укрепление тканей носоглотки поможет избежать появления очередных приступов.
Синдром считается актуальной проблемой медицины, так как увеличивает риск развития сердечно-сосудистых нарушений. Своевременное выявление опасных признаков предупреждает осложнения и вероятность летального исхода.
Источник
Синдром обструктивного апноэ сна характеризуется повторяющимися эпизодами полной (апноэ) или частичной (гипопноэ) обструкции (спадения) верхних дыхательных путей, возникающими во время сна. Соответственно, происходят остановки дыхания или значительное уменьшение амплитуды дыхания. Эпизоды апноэ и гипопноэ сопровождаются снижением уровня насыщения крови кислородом (десатурацией), что при выраженных степенях синдрома ночного апноэ приводит к длительной нехватке кислорода – гипоксии. Эпизоды апноэ и гипопноэ обычно вызывают микропробуждения, что приводит к фрагментации сна и к нарушению его структуры: исчезают глубокие стадии сна, увеличивается продолжительность первой, самой поверхностной стадии сна. Субъективно это проявляется ощущением поверхностного, неосвежающего сна; днём пациенты могут ощущать выраженную сонливость.
Синдром обструктивного апноэ сна – очень частая патология, распространённость и значение которой как пациентами, так и врачами нередко недооценивается. По последним данным, распространённость нарушений дыхания во сне с частотой эпизодов свыше 5 в час достигает у взрослых 72%. При этом почти у 15% дыхательные нарушения отмечаются чаще 30 раз в час, что соответствует тяжёлой степени синдрома обструктивного апноэ сна. По сути апноэ сна является таким же частым, как и артериальная гипертония, патологическим фактором, влияющим на здоровье населения.
Храп – важнейший симптом, сопровождающий синдром обструктивного апноэ сна в подавляющем большинстве случаев. Часто основной жалобой, с которой пациент с апноэ обращается к врачу, является интенсивный, громкий храп, мешающий окружающим. Среди пациентов с постоянным храпом у значительного большинства отмечается синдром обструктивного апноэ сна. Выраженный храп, даже неосложнённый, при отсутствии лечения может приводить к патологическим изменениям в организме.
Другим важным фактором риска обструктивного апноэ сна является ожирение. Известно, что распространённость синдрома ночного апноэ среди мужчин с ожирением 2 степени и выше (с индексом массы тела свыше 35) достигает 90-95%. При нормальном или близком к нормальному весе причиной апноэ во сне чаще являются локальные анатомические и структурные нарушения, такие как изменения со стороны нижней челюсти или гипертрофия лимфоидной ткани в области глотки. У женщин частота синдрома обструктивного апноэ сна значительно увеличивается в период менопаузы. Особая проблема – апноэ сна во время беременности, которое нередко связано с храпом и ожирением и увеличивает госпитальную материнскую смертность в 5 раз. Частота синдрома обструктивного апноэ сна у детей – от 1 до 4%, у ребёнка с нарушением дыхания во сне обычно отмечаются проблемы с поведением, активностью, вниманием и обучением.
Существует большое число исследований, подтверждающих связь синдрома обструктивного апноэ сна с общей и сердечно-сосудистой смертностью, с артериальной гипертонией, ишемической болезнью сердца, хронической сердечной недостаточностью и мозговым инсультом. Различные аритмии, включая блокады сердца и фибрилляцию предсердий (мерцательную аритмию) в значительной степени связаны с апноэ сна. Ночное апноэ является независимым фактором риска сахарного диабета 2 типа. У пациентов с апноэ нередко наблюдаются депрессии, а также социальные и семейные проблемы из-за снижения работоспособности и сексуальной функции. В несколько раз повышен риск попасть в дорожно-транспортные происшествия из-за засыпания за рулём.
Синдром обструктивного апноэ сна в большинстве случаев требует активного лечения, но характер вмешательства различен и определяется степенью тяжести апноэ и анатомическими, а также физиологическими факторами, способствующими его возникновению. В Федеральном центре оториноларингологии ФМБА хирургическим лечением храпа занимаются сотрудники научно-клинического отдела носа и глотки, имеющие большой опыт в лечении этого состояния. Пациенту проводится комплексное обследование, позволяющее точно определить характер и объём вмешательства и исключить возможные противопоказания и осложнения. Пациент прежде всего направляется на обследование в отделение сомнологии, где проводится исследование сна при помощи полисомнографии или респираторного мониторирования – методов, позволяющих диагностировать синдром обструктивного апноэ сна и установить степень его тяжести, а также объективно определить позиционную зависимость и интенсивность храпа. При отсутствии тяжёлого синдрома обструктивного апноэ сна, методом лечения которого является СИПАП-терапия, пациент направляется на слип-эндоскопию – кратковременное исследования глоточных структур при помощи гибкого эндоскопа под неглубоким медикаментозным наркозом. Слип-эндоскопия позволяет точно выбрать место и характер вмешательства, обеспечивающее наилучший результат.
В отделении заболеваний носа и глотки применяются следующие методы хирургического лечения храпа и апноэ сна: увулопалатопластика, увулупалатофарингопластика с тонзиллэктомией, подслизистые волюметрические методы операций, в том числе радиоволновая редукция мягкого неба и корня языка. В отделении челюстно-лицевой хирургии для коррекции храпа и апноэ сна проводятся ортогнатические операции и используются внутриротовые устройства (капы).
При наличии выраженной позиционной зависимость храпа и апноэ сна применяется позиционная терапия, позволяющая устранить сон на спине. Если храп сочетается с выраженной степенью обструктивного апноэ, которое нельзя устранить хирургически, в отделении сомнологии подбирается терапия постоянным повышенным давлением в дыхательных путях – СИПАП-терапия. Подбор и контроль СИПАП-терапии проводится как в стационарных условиях, так и амбулаторно. В ряде случаев СИПАП-терапия применяется временно – в качестве меры для подготовки к оперативному лечению и в послеоперационном периоде, что значительно снижает риски вмешательства.
Источник
Синдром
обструктивного апноэ сна (СОАГС) – заболевание, которое характеризуется
периодически наступающей остановкой дыхания во сне длительностью более 10
секунд в сочетании с храпом, частыми пробуждениями и выраженной дневной
сонливостью.
- Наши специалисты
Диагностику и лечение нарушений сна проводит Светлана Вострухова, кардиолог-сомнолог, кандидат медицинских наук. Доктор Вострухова — специалист по лечению синдрома апноэ сна, храпа, соннозависимой дыхательной недостаточности, синдрома ожирения-гиповентиляции, бессонницы. Лечение осуществляется в тесном взаимодействии с кардиологами, пульмонологами, эндокринологами, оториноларингологами, неврологами, психотерапевтами, реабилитологами и семейным врачом пациента.
- Механизм СОАС
При СОАС происходит периодическое спадение верхних
дыхательных путей. При этом движения грудной клетки – попытки вдоха – сохраняются.
Дыхание останавливается, уровень кислорода в крови начинает снижаться. Недостаток
кислорода стимулирует дыхательный центр, диафрагма начинает сокращаться чаще и
сильнее, но ее усилий не хватает для того, чтобы преодолеть спадение верхних дыхательных
путей, протянув воздух через «пробку» из мягких тканей. Таким образом, пациенту
нужно сделать еще более сильный вдох, подключив грудные мышцы. Но когда человек
спит, его скелетная мускулатура расслаблена. И для того, чтобы сделать сильный
резкий вдох, необходимо микропробуждение, которое длится 3-4 секунды. Сознание
за это время, как правило, включиться не успевает. До того, как снова
погрузиться в сон, человек успевает сделать несколько глубоких вдохов, уровень
кислорода в крови повышается. Но как только пациент засыпает, у него снова
возникает остановка дыхания, и снова возникает микропробуждение. Таких
микропробуждений у больного с синдромом апноэ сна может быть до сотни за час, и
глубоких фаз сна пациент либо вообще не достигает, либо они продолжаются очень
короткое время. Неудивительно, что пациенты с апноэ просыпаются утром с тяжелой
головой, невыспавшиеся, часто с высоким артериальным давлением, а днем страдают
от сонливости, с которой не могут справиться и засыпают на рабочем месте или,
что много хуже, за рулем.
- Неосложнённый храп
Человек может умеренно храпеть в положении на спине на
протяжении нескольких лет, при этом остановок дыхания во сне нет. Достаточно повернуться
на бок и дальше спокойно спать без храпа. Однако опасен не звуковой феномен
храпа, а то, что за храпом может скрываться. Неосложнённый храп довольно часто
встречается у молодых пациентов и у людей с искривленной носовой перегородкой. Важно
помнить, что неосложнённый храп рано или поздно станет осложненным, то есть
храп является предвестником синдрома апноэ во сне.
- Статистика
Синдром апноэ/гипопноэ сна – довольно распространённое
явление. Каждый третий мужчина старше 60 лет имеет СОАГС. Среди пациентов,
страдающих гипертонической болезнью, не меньше трети больных имеют синдром
апноэ сна. Среди пациентов, чья гипертония плохо поддаётся лечению (особенно ночная
гипертензия), доля апноиков достигает 80%. Более 90% людей с ожирением и индексом
массы тела больше 40 имеют синдром обструктивного апноэ сна средней или тяжёлой
степени.
- Избыточная масса тела
и СОАГС
СОАГС подвержены пациенты с избыточным весом. Объем жировой
клетчатки у таких людей увеличен не только в области живота и бедер, но и в области
лица и шеи, а также в мягком небе, глотке, корне языка. Язык становится больше, мягкое нёбо провисает
ниже, глотка сужается. Когда человек засыпает, мышцы расслабляются. Язык несколько
заваливается в сторону глотки, мягкое нёбо опускается ещё ниже, и происходит
характерное смыкание мягких тканей. На начальных стадиях болезни такое смыкание,
как правило, происходит только в положении лёжа на спине, особенно если немного
запрокинута голова.
В дальнейшем по мере нарастания жировой массы, отёка мягких
тканей ротоглотки, которые каждую ночь бьются и трутся друг о друга, храп
присоединяется и в положении на боку. Если к тому же человек курит, это ещё
больше ухудшает состояние слизистой и ситуацию в целом. СОАС подвержены пациенты
с массивной шеей. Когда объём шеи больше 43 см, это уже повод задуматься.
Нарушения дыхания развиваются у пациента с ожирением и за
счет висцерального («нутряного») жира. Чтобы сделать глубокий вдох, диафрагме
нужно опуститься, но в положении лежа опускаться ей некуда, живот подпирает ее.
Нередко приходится наблюдать, как у больного с выраженным ожирением исходно
нормальное насыщение крови кислородом в положении лежа значительно снижается.
То есть, пока человек стоит или сидит, насыщение крови кислородом (сатурация) близко
к 100%, стоит ему лечь, особенно с низким изголовьем – и мы видим снижение
сатурации на 6-10%, а иногда и более. Как только такой пациент засыпает, на
фоновый дефицит кислорода накладываются провалы сатурации, связанные с
остановками дыхания. Такое состояние называется хронической соннозависимой
гипоксемией.
У мужчин СОАС встречается чаще чем у женщин из-за того, что
у них больше висцерального жира — жира, который скапливается не в
подкожных слоях организма, а вокруг жизненно важных органов брюшной полости. Однако
если женщина набирает вес по андроидному типу – массивное туловище и тонкие
ноги — то риски апноэ у нее эквивалентны риску у мужчины.
- Патология ЛОР-органов
и СОАГС
Синдром апноэ сна встречается и у худых людей. Такие
пациенты чаще становятся клиентами ЛОР-врачей, чем сомнологов. У них, помимо
храпа, часто бывает затруднено носовое дыхание. Кроме того, к апноэ
предрасполагают особенности строения лицевого скелета: при маленькой нижней челюсти,
при изменённой конфигурации верхней челюсти, при «волчьей пасти». Также
способствует появлению апноэ наличие гипертрофии глоточных или нёбных миндалин.
В этом случае тонзиллэктомия или аденотомия могут не только избавить пациента
от очага хронической инфекции, но и решить проблему храпа.
- Если у человека в
наличии два или более из перечисленных ниже симптомов, то это повод заподозрить
апноэ и провести скрининговое обследование
Храп, остановки дыхания во сне (со слов пациента или
родственников), избыточная масса тела, повышенное артериальное давление по
утрам, дневная сонливость, учащенное ночное мочеиспускание, головные боли по
утрам, неосвежающий ночной сон, пересыхание рта и заложенность носа по ночам, ночная
изжога, маленькая нижняя челюсть, или иные особенности строения лицевого
скелета
- Снижение критики к
своему состоянию
Человек, страдающий синдромом обструктивного апноэ сна,
встаёт с тяжёлой головой, постоянно не высыпается. Он засыпает на совещаниях,
засыпает за рулём, тем самым создавая опасную ситуацию на дороге. При этом
пациенты с СОАС сами редко высказывают жалобы. Вследствие того, что треть суток
они находятся в довольно глубокой гипоксии, у них снижается критика к своему
состоянию. Когда врач спрашивает пациента с тяжелым сонным апноэ, беспокоит ли
того дневная сонливость, тот отвечает: «нет», но при этом клюёт носом и почти
засыпает. Поскольку в описанное состояние пациент входит постепенно, в течение
длительного времени, то у него нет никаких маркеров – боли, временной утраты
функции, которые могли бы резко и однозначно заставить пациента озаботиться
своей проблемой. Поэтому нередко пациентов приводят супруги или другие члены
семьи, обеспокоенные, что близкий человек по ночам плохо дышит.
Снижение когнитивных функций при тяжёлых формах СОАГС
затрагивает все сферы жизни, в том числе, хоть и несколько медленнее, профессиональные
навыки. Постепенно больному СОАГС становится всё тяжелей справляться с работой,
его работоспособность снижается. Возникают трудности с концентрацией внимания, ухудшается
память, падает инициативность. Конечно, здесь многое зависит от исходных
характеристик личности. Если человек до СОАГС был активен, его когнитивные
функции будут угасать медленнее, чем у того, кто был более пассивен. Если
вспомнить Илью Ильича, главного героя романа И. Гончарова «Обломов», то он ещё
до развития у него синдрома апноэ сна деятельным человеком не был. Автор романа
гениально описал клинику синдрома апноэ сна у своего героя. Чем дальше, тем более у Обломова
прогрессировала дневная сонливость. Собственно, именно во время послеобеденного
сна его и настиг инсульт. С ним случилось три удара во сне, и последний был
фатальным. Апноэ наложилось на природные особенности его личности и привело к
смерти в возрасте сорока с небольшим лет.
- Главная угроза –
инфаркт и инсульт
Инфаркты и инсульты во время сна – это главная угроза СОАГС.
В практике, увы, встречаются пациенты моложе 40 лет, перенесшие инсульт по
причине апноэ и ставшие инвалидами, а также летальные случаи. Более 80% ночных
инфарктов и инсультов случаются у больных СОАГС, своевременно не обратившихся к
сомнологу и не восстановивших своё дыхание во время сна.
Механизм развития сосудистой катастрофы в этом случае таков:
если дыхание остановится ненадолго, на 10-15 секунд, то давление будет
снижаться – 1 фаза гипоксии. Но если остановка дыхания длится достаточно долго –
30-80 секунд – тогда по мере нарастания гипоксии происходит компенсаторное
повышение артериального давления – 2 фаза гипоксии. Резкий подъём давления во
время сна вызывает перегрузку сосудистого русла, и, соответственно, инфаркты и
инсульты.
Апноэ приводит к нарушению функции сердечного автоматизма, также
связанному с гипоксией. Наиболее часто развиваются ночные брадиаритмии,
мерцание предсердий, преходящие блокады проводящих путей сердца.
- Жалобы пациентов с
СОАГС
СОАГС коварен в первую очередь тем, что это «немое»
заболевание, не вызывающее у пациента явного дискомфорта, а те симптомы,
которые все же беспокоят пациента, он сам объясняет другими причинами. Как
правило, на храп жалуется партнёр пациента по спальне, но не сам больной. Ночные
пробуждения с чувством нехватки воздуха, паническим ужасом, кошмарными
сновидениями больной нередко расценивает как психическое или неврологическое
заболевание и идет на прием к соответствующему специалисту. Учащенное ночной
мочеиспускание заставляет пациента предположить неполадки с мочевым пузырем или
предстательной железой, и он обращается к урологам. Хотя, по сути, в случае с
СОАС позыв к мочеиспусканию – это способ разбудить мозг. В условиях хронической
гипоксии вырабатывается повышенное количество натрийуретического пептида,
который заставляет человека просыпаться. Диагностический критерий таков: если
человек встаёт 3-6 раз за ночь и каждый раз выделяет полный объём мочи, то вероятнее
всего, мы имеем дело с апноэ сна. Если мочи выделяется мало – то это, скорее,
аденома простаты или иные урологические проблемы.
Изжога ночью или утром при пробуждении – симптом, который
ведет пациента к гастроэнтерологу. На самом деле, многократные попытки вдоха
через препятствие сопровождаются усиленными сокращениями диафрагмы и вызывают
заброс кислоты из желудка в пищевод, особенно если пациент накануне плотно
поужинал перед сном. В таких случаях изжога
при пробуждении практически обеспечена.
Часто пациенты с синдромом апноэ сна жалуются на тяжесть в
голове по утрам – именно на тяжесть, как с похмелья, а не на интенсивную
головную боль. В момент пробуждения у человека
с СОАГС нередко наблюдается высокое давление, которое снижается самостоятельно
в течение получаса, без приема лекарств. Также пациенты жалуются на дневную
сонливость и снижение работоспособности. Со всеми этими жалобами пациенты
обращаются, как правило, к терапевту, неврологу, кардиологу, в то время как
нормализация дыхания во время сна решает целый комплекс проблем, экономит
время, деньги, а главное, возвращает здоровье.
- Диагностика СОАС
Ночная мониторная
пульсоксиметрия – скрининговое исследование, которое любой специалист –
терапевт, хирург, невролог, уролог — должен провести пациенту с подозрением на
СОАГС. Исследование можно провести на дому: прибор выдаётся пациенту на ночь, пациент
надевает его самостоятельно и ложится спать в привычных условиях. Прибор
представляет собой браслет с регистрирующим устройством, который надевается на запястье,
и пульсоксиметрический датчик, который надевается на палец. В течение ночи
датчик регистрирует пульс и насыщение крови кислородом. Сомнолог анализирует
полученные данные. Характерными изменениями, которые позволяют заподозрить
апноэ сна у пациента, являются «провалы» насыщения крови кислородом. К примеру,
базовое насыщение крови кислородом у человека составляет 95%, что соответствует
норме. Если врач видит периодические снижения сатурации более, чем на 5%,
вероятнее всего они связаны с нарушениями дыхания во время сна. Если таких
эпизодов выявляется более 30 за час, то у человека достоверно тяжелые нарушения
дыхания во время сна и высокие риски сердечно-сосудистых катастроф.
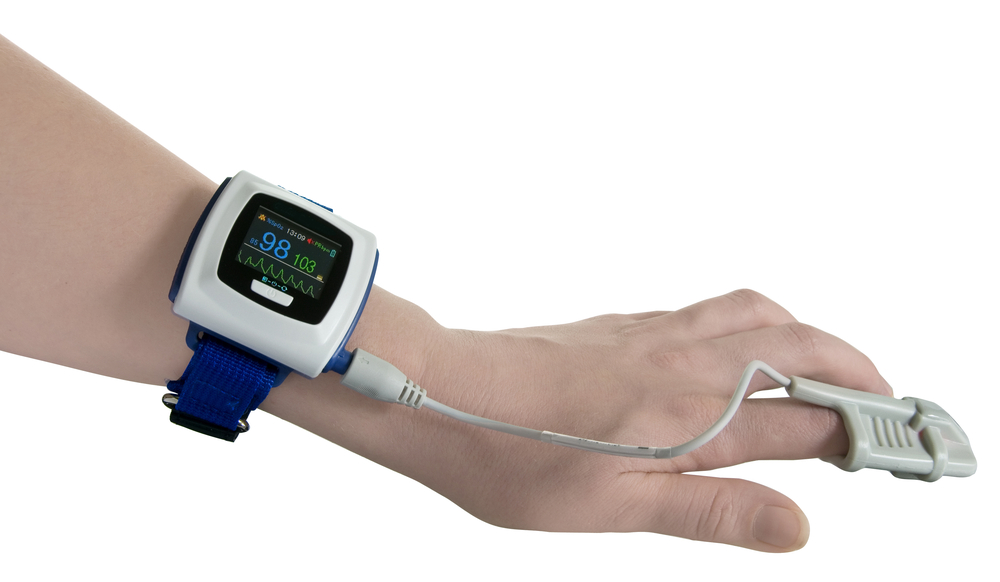
Пульсоксиметр
Полисомнография –
наиболее информативный метод диагностики, позволяющий выявлять не только СОАС,
но и другие болезни сна и неврологические синдромы. Это исследование проводится
в условиях стационара. Во время ночного сна пациенту одновременно выполняются
электроэнцефалография и электромиография, датчики регистрируют положение тела,
дыхательные усилия, движения глаз, скорость воздушного потока при вдохе и
выдохе. Несмотря на обилие датчиков, это относительно комфортное исследование:
во время сна датчики не давят, не издают звуков. Аппаратура не ограничивает
движений, не мешает пойти ночью в уборную.
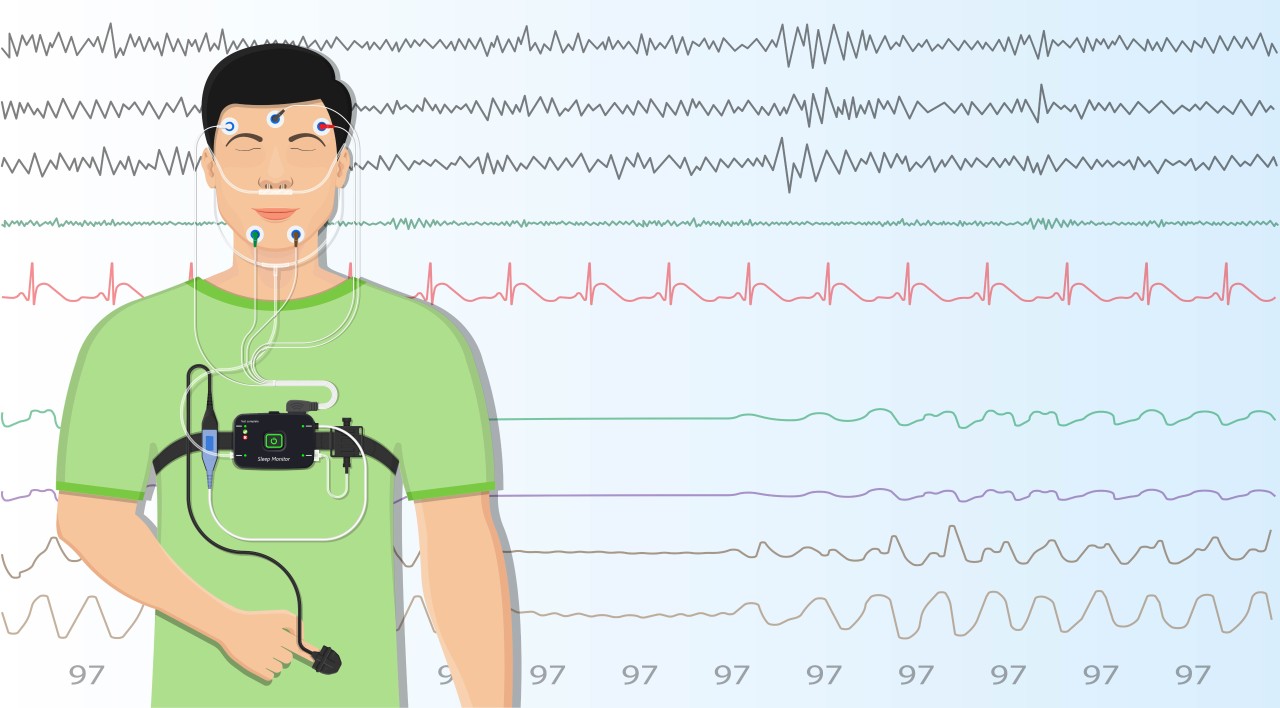
Полисомнография
- СИПАП – дыхательный
протез
На данный момент существует три методики лечения СОАС, доказавшие
свою эффективность. Первая – СИПАП-терапия (от
англ. Constant Positive
Airway Pressure, CPAP). Пациент спит со специальным аппаратом, нагнетающим
воздух в дыхательные пути. Задача – расправить их и не дать тканям спасться. По
сути СИПАП – это дыхательный протез. Современные аппараты достаточно комфортны
и не мешают пациенту спать. Как правило, на адаптацию к СИПАП-терапии нужно 2-3
ночи. Методика наиболее эффективна у пациентов с тяжелыми формами апноэ сна. Когда
пациент с тяжёлым апноэ наконец-то начинает нормально дышать во время сна, он
чувствует, как приятно наутро встать со свежей головой, ни разу не встать ночью
в туалет, не страдать днем от непреодолимой сонливости. Утром у него нормальное
давление и не отёчное лицо. При таком ходе событий пациенту уже не приходится
объяснять, что аппаратом пользоваться нужно, организм сам подскажет решение.

Аппарат СИПАП
Чаще всего спадение мягких тканей происходит на уровне корня
языка, задней стенки глотки и мягкого нёба, реже – на уровне носоглотки или
даже над голосовыми связками. Аппарат автоСИПАП всегда поддерживает положительное
давление воздуха в верхних дыхательных путях, т.е. не даёт тканям спасться. Прибор
нагнетает воздух под более высоким давлением на вдохе и немного сбрасывает
давление на выдохе, что обеспечивает пациенту комфорт во время выдоха.
Для пациентов с морбидным ожирением (хроническое
заболевание, при котором индекс массы тела превышает 40), с обструктивной
болезнью лёгких есть аппараты автоБИПАП (BPAP), которые дают двухуровневую
поддержку: давление вдоха, давление выдоха, а также подъем давления в конце
выдоха для того, чтобы предотвратить обструкцию мелких бронхов. Кроме того, у
некоторых аппаратов автоБИПАП есть функция автоматической вентиляции лёгких: если
у пациента останавливается дыхание несмотря на респираторную поддержку, аппарат
может некоторое время «дышать» за пациента. Для оценки эффективности
СИПАП-терапии проводится контрольная мониторная пульсоксиметрия на фоне
использования СИПАП-аппарата. Некоторые аппараты имеют возможность
подсоединения пульсоксиметрического датчика, либо пульсоксиметрия проводится
параллельно, как правило, на 2-3 ночь пробной СИПАП-терапии. Первая ночь –
адаптационная, поскольку не все пациенты при использовании аппарата сразу
чувствуют себя комфортно. Как правило, ко второй-третьей ночи терапии пациент
уже адаптируется к наличию маски и работе аппарата, и результаты
пульсоксиметрии к этому времени уже получаются достоверные.
- ЛОР-хирургия
При наличии четких показаний проводятся соответствующие
хирургические вмешательства. Это может быть полипэктомия, аденотомия, пластика
мягкого нёба. Если искривление носовой перегородки привело к нарушению носового
дыхания и к храпу – выполняется пластика носовой перегородки. Иногда резекция
нёбного язычка ?
