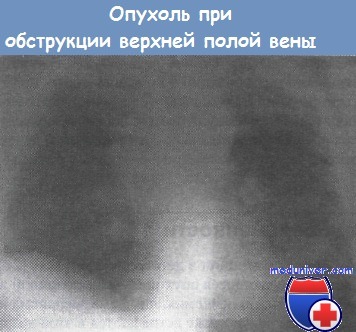
Синдром нижней полой вены при онкологии
 Синдром нижней полой вены обычно не вызывает затруднения в диагностике. Знание клинической картины опытным врачом позволяет заподозрить окклюзию нижней полой вены. Диагностический алгоритм основан на клинической картине:
Синдром нижней полой вены обычно не вызывает затруднения в диагностике. Знание клинической картины опытным врачом позволяет заподозрить окклюзию нижней полой вены. Диагностический алгоритм основан на клинической картине:
- Двусторонний симметричный отёк обеих ног
- Расширение подкожных вен в области паха и живота
- Скопление жидкости в животе.
Дифференциальный диагноз
Необходимо проводить различие с отёком на фоне хронической сердечной недостаточности и асцитом, связанным с циррозом печени. Для сердечной недостаточности характерны другие симптомы, такие как одышка, низкая толерантность к физической нагрузке. Инфаркты или мерцательная аритмия в анамнезе. Для цирроза печени более характерно скопление жидкости в животе, в то время как ноги остаются обычного объёма. Желтуха и расширение подкожных вен живота характерны для цирроза, в тоже время крупный варикоз передней брюшной стенки чаще встречается при синдроме нижней полой вены, а лечение у этих двух заболеваний разное.
Ультразвуковое исследование глубоких вен
Имея в наличии современные аппараты ультразвуковой диагностики можно достоверно оценить проходимость нижней полой вены и подвздошных вен. В зависимости от степени поражения сосуда может наблюдаться сужение или полная закупорка нижней полой вены. УЗИ может помочь с определением проходимости почечных вен и печёночного сегмента. Диагностический алгоритм включает исследование поверхностных и глубоких вен нижних конечностей, системы вен малого таза. Нередко УЗИ позволяет выявить патологию, которая привела к развитию венозного тромбоза. С помощью ультразвука возможно оценить проходимость кава-фильтра в НПВ и корректность его установки по отношению к почечным венам. Данных ультразвукового исследования обычно бывает достаточно для назначения консервативного лечения.
Если предполагается хирургическое лечение, то необходима точная визуализация поражённых венозных сегментов. Современная медицина располагает для этого большими возможностями.
МРТ — флебография
Это бесконтрастное исследование глубоких вен при помощи магнитно-резонансного томографа. В сильном магнитном поле протоны отклоняются и затем, возвращаясь в обычное положение, выделяют электромагнитный сигнал. Так как организм состоит преимущественно из воды, изучение энергии протонов позволяет выявить структуру органов и тканей. С помощью МРТ можно оценить проходимость глубоких вен нижних конечностей и брюшной полости, выявить состояние окружающих внутренних органов. Исследование позволяет не только обнаружить сосудистую патологию, но и причины её вызывающие (сдавление опухолями малого таза, почек и забрюшинного пространства).
МСКТ — флебография
Это рентгеновское контрастное исследование глубоких вен с помощью компьютерного томографа. В отличие от обычной компьютерной томографии флебография должна выполняться специально обученным персоналом, так как контраст, вводимый в подкожные вены ног должен быть чётко дозирован для лучшей визуализации проблемной области.
Флебография
Это контрастное исследование, выполняемое через введение контраста непосредственно в глубокие вены нижних конечностей к зоне хирургического интереса. Применяется перед выполнением эндоваскулярной операции в качестве окончательного метода диагностики.
Источник

Добавил:
Вуз:
Предмет:
Файл:
Ответы к экзамену.docx
Скачиваний:
19
Добавлен:
31.01.2020
Размер:
325.92 Кб
Скачать
По
этиологическому фактору различают
первичные и вторичные тромбозы нижней
полой вены. Первичные тромбозы развиваются
по причине травм, опухолей и врожденных
дефектов этой вены. Вторичный тромбоз
может возникнуть из-за прорастания или
сдавления опухолью нижней полой вены,
образоваться на фоне имеющегося ракового
флебита либо при развитии тромбоза
восходящим путем с меньших вен. Тромбоз
нижней полой вены в большинстве случаев
развивается, так называемым, восходящим
путем (43%). Другой частой причиной могут
случить злокачественные опухоли (39%
случаев).
Клиника:
Тромбоз в первую очередь может проявиться
эмболией
легочной артерии
Классические признаки клиническая
картина приобретает только при развитии
окклюзии дистально размещенных
магистральных вен и двух подвздошных
сегментов. Основные проявления
быстро появившейся окклюзии нижней
полой вены: резкие затяжные боли в
области живота и поясничного отдела,
возможно с напряжением мышц в зоне
передней части брюшной стенки. Цианоз
и отек захватывают поясничную область,
обе нижние конечности, нижнюю половину
живота. В некоторых случаях отек может
распространиться до основания грудной
клетки. Уровень верхней границы цианоза
кожи и отека будет зависеть от
протяженности тромбоза. В абортивной
стадии развивается расширение подкожных
венозных коллатералей, что совпадает
со снижением отечности. Тромбоз
почечного сегмента влечет за собой
тяжелые нарушения, которые часто
заканчиваются смертью пациента. В
таких ситуациях развивается почечная
недостаточность.Диагностика:
ввиду недостаточности клинических
данных нижней полой вены опухолью,
единственным достоверным методом
выяснения ее состояния остается
ангиография. После установления при
помощи артериографии диагноза «опухоль
почки», вне зависимости от размеров
опухолевого узла, обязательно проводят
венокавографию. Распространение
опухолевого процесса нижней полой
вены венографически характеризуется:
вдавленнымикраями нижней полой вены;
смещением вены в другую сторону от
опухоли; нечеткостью контуров вены;
сужением просвета вены; окклюзией
(наруш проходимости) вены; дефектом в
наполн вены с зазубренными контурами.Лечение:
Сдавленность нижней полой вены может
проявиться из-за наличия опухолей в
печени и в результате увеличения
лимфатических узлов. В сравнении с
имплантацией кава-фильтра проведение
тромбэктомии из общей бедренной вены
сперевязкой бедренной вены позволяет
значительно снизить развитие хронической
формы венозной недостаточности в
отдаленном постоперационном периоде.
Использование этой хирургической
тактики предоставляет возможность
повысить результативность лечения
больных, страдающих от острых форм
тромбозов системы нижней полой вены.
С помощью оперативного вмешательства
лечат флотирующую форму тромбоза общей
бедренной вены – проводят тромбэктомию.
Больным, страдающих флотирующим
тромбозом нижней полой вены, находящимся
выше устья почечных вен необходимо
применение катетерной тромбэктомии
из НПВ, после которого устанавливают
кава-фильтр.
Соседние файлы в предмете Онкология
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Обструкция верхней полой вены у больного раком — диагностика, лечениеНаиболее часто она происходит из-за правосторонней карциномы бронхов (особенно мелкоклеточной карциномы), а также при лимфоме (особенно болезни Ходжкина, при которой примерно в одной четверти случаев всех пациентов имеется вовлечение средостения), карциноме молочной железы, почек и при других опухолях, которые могут метастазировать к средостеночным узлам. Иногда обструкция верхней полой вены может быть характерной чертой первичной опухоли средостения, такой как тимома, или опухоль из зародышевых клеток. Она сопровождается опуханием лица, шеи и рук, с типичным обильным синюшным внешним видом. Характерен непульсирующий застой в венах, а большие коллатеральные вены видны выше поверхности плеч, лопаток и верхней части груди. Вены сетчатки могут также наливаться кровью, и там часто образуется конъюнктивный отек. Наиболее постоянные физические признаки — это цепочки крохотных голубоватых ве-нул, которые проходят поверх грудной стенки, в частности в прекардиальном, подбедренном и внутрилопаточном регионах. Пациенты почти всегда проявляют тревогу, склонны к гипоксии, а рентген грудной клетки показывает существенное расширение средостения, расположенное справа или по центру. Срочное лечение радиотерапией — основной и несомненный выбор лечения для немелкоклеточной карциномы бронхов и других опухолей, не поддающихся химиотерапии и требующих начала лечения до того, как станет известен диагноз. Однако с появлением эффективной химиотерапии для лимфомы и мелкоклеточной карциномы бронхов комбинация химиотерапии имеет ряд преимуществ и должна быть рассмотрена. Во-первых, пациенты могут находиться за несколько километров от центра радиотерапии; во-вторых, многие из них будут иметь продолжительную болезнь, которая может остаться без лечения локальным облучением; в-третьих, химиотерапия дается как единичное внутривенное введение, в то время как радиотерапия должна даваться ежедневно в течение нескольких дней или недель; и наконец, ответ на химиотерапию часто по крайней мере так же быстр, как и на радиотерапию, которая все еще может быть назначена, если химиотерапия не дала ожидаемых результатов. Дозы облучения при лечении SVCO должны зависеть от первичного диагноза. Как и с компрессией спинного мозга, дексаметазон часто является ценной добавкой к лечению.
— Также рекомендуем «Помощь больному раком при метастазах в глазнице, ателектазе легкого, болях в костях» Оглавление темы «Осложнения у онкологических больных»:
|
Источник
Кава-синдром, или синдром верхней полой вены – это комплекс специфических признаков при нарушенном кровообращении верхней части туловища. Характерные симптомы включают отечность шеи, цианоз кожи и резкое расширение вен. При появлении этих симптомов нужна неотложная медицинская помощь.
Кава-синдром часто является сопутствующим признаком онкологических процессов, затрагивающих кровеносную и легочную системы. Патология может встречаться у людей разных возрастов и полов. Синдром в нескольких процентах случаев диагностируется у беременных женщин и детей.
Описание болезни и ее осложнения
Верхняя полая вена расположена во внутреннем пространстве среднего отдела грудной полости. Её окружают другие ткани: стенка грудины, трахея, бронхи, аорта, лимфоузлы. Ее функция: обеспечение оттока крови от легких, головы, верхней части туловища.

Синдром верхней полой вены – это комплекс специфических признаков при нарушенном кровообращении верхней части туловища
Синдром верхней полой вены – это нарушение нормального кровообращения в верхней части туловища и голове. Данный сосуд может сдавливаться, изменять свое строение в процессе многих патологических процессов. В результате отток крови от рук, кистей, лица, головы и шеи нарушается. Кровь застаивается.
При синдроме верхней полой вены опасность в повышенном давлении. В тяжелых случаях это 200-250 единиц в систоле, что опасно для жизни. Наиболее подвержены синдрому мужчины в возрасте от 30 до 60 лет.
При отсутствии лечения у пациента могут наблюдаться такие осложнения:
- Различные кровотечения, которые диагностируют, в основном, в верхней части тела. Пациента будут беспокоить выделения крови из носа, глаз, кашель может быть с кровавыми прожилками.
- Застой крови может вызвать тромбоз саггитального синуса.
- Нарушение оттока крови от головы вызывает отек головного мозга, сильные головные боли, повышение внутричерепного давления.
- Самым опасным последствием синдрома является геморрагический инсульт. Излияние крови в полость черепа очень опасно, в половине случаев у пациентов наблюдаются параличи, парезы мышц. Часто наступает летальный исход.

Самым опасным последствием синдрома является геморрагический инсульт
Клиническая картина
Тромбоз вызывает нарушение функции глазодвигательных либо слуховых нервов. Он может развиваться быстро или постепенно. Во втором случае успевают образоваться коллатерали, то есть, альтернативные пути оттока крови. На начальной стадии болезнь протекает почти бессимптомно. Если процесс образования тромбов развивается быстро, патология будет протекать тяжело. Синдром развивается в течение 10-20 дней.
Вынужденной позой во время отдыха, сна является полулежачее положение. Сон ночью становится невозможным без использования снотворных.
Причины синдрома
Частыми причинами развития синдрома становятся неправильный образ жизни и вредные привычки, которые в результате приводят к нарушенному кровообращению. Реже развитие кава-сидрома провоцируют злокачественные новообразования:
- рак крови;
- саркома головного мозга;
- онкологические процессы в органах малого таза.

Рак крови может вызвать этот синдром
Развитие синдрома часто связано с образованием множественных метастазов, которые проникают в полую вену. Иногда синдром может возникнуть из-за рака легких, плевры, щитовидной железы или как последствие постлучевого фиброза.
Порой патология развивается в результате длительной катетеризации. Это провоцирует появление склероза либо тромбоза. Возникновение синдрома верхней полой вены у детей чаще связано с длительной катетеризацией полой вены при онкологии.
Синдром верхней полой вены иногда провоцирует увеличенный объем циркулирующей крови. У беременных он становится результатом венозного застоя. Матка на поздних сроках давит на диафрагму и большую полую вену. Снижение уровня кислорода плохо сказывается на органах женщины, замедляется развитие плода. В последнем триместре провоцируется длительным лежанием на спине.
Симптомы
Как было сказано ранее, немногие пациенты обращают свое внимание на симптомы, тем более на ранних стадиях болезнь не имеет явных клинических признаков. Иногда отмечается повышение артериального давления, что часто списывается на нервное напряжение.
При синдроме верхней полой вены клиническую картину дополняют характерные признаки:
- шея становится отекшей;
- на лице, шее, лбу наблюдается вздутие вен;

Отек на шее говорит о наличии патологии
- лицо становится опухшим, лопаются мелкие капилляры под кожей;
- кожа лица, рук, шеи приобретает характерный синий оттенок, из-за нарушения оттока венозной крови.
Любой из замеченных симптомов требует срочного обращения к врачу. Вызывайте неотложную помощь, если признаки развиваются очень быстро.
При медленном развитии синдрома верхней полой вены человека беспокоят:
- Нарушения дыхания. Это может быть одышка, даже в состоянии покоя, чувство нехватки воздуха, невозможности вдохнуть.
- Расстройство глотательной функции. Пациент не может есть и пить.
- Появляется кашель, который со временем усиливается. Кашель сам по себе сухой, но может быть с прожилками крови.
- Забывчивость, головокружения, головные боли, судороги нижних и верхних конечностей.
Выраженность симптомов зависит от скорости развития и количества образовавшихся коллатералей.
Диагностика
Для начала пациент должен обратиться к терапевту, кардиологу и невропатологу для правильного постановления диагноза. Синдром диагностируют с помощью опроса, сбора анамнеза и инструментальных методов исследований.

Один из видов диагностики — это магнитно-резонансная терапия
Пациенту может быть назначена:
- рентгеноскопия грудной клетки в 2 проекциях;
- ангиография сосудов;
- компьютерная томография;
- магнитно-резонансная терапия.
Последние два метода являются самыми информативными. Зачастую требуется консультация офтальмолога, ЛОРа, а при необходимости и онколога.
Более детально в диагностике синдрома верхней полой вены поможет бронхоскопия, биопсия легочной ткани и лимфоузлов, торакоскопия (обследование плевральной полости). Такое обследование выявляет степень непроходимости полой вены.
Лечение
При вторичности синдрома верхней полой вены лечение является симптоматическим. Оно применяется вместе с основной терапией. Целью вспомогательного лечения является поддержание внутренних резервов организма. Консервативная терапия включает в себя:
- кислородные ингаляции;
- диуретики;
- кортекостероиды.

Диуретики при лечении этого синдрома
Рекомендуется диета с низким содержанием соли, постельный режим и тромболитическая терапия. Головной конец кровати стоит поднять.
При тяжелом течении синдрома верхней полой вены понадобится операция. Пациенту может назначаться:
- тромбоэктомия;
- резекция поврежденного участка полой вены (на его место устанавливается гомоимплантант);
- шунтирование (обходные пути оттока крови);
- удаление кист средостения;
- стентирование большой полой вены.
При длительной катетеризации потребуется баллонная дилатация поврежденного отдела.
Прогноз при симптоме верхней полой вены
При вторичном синдроме верхней полой вены хорошие прогнозы невозможны без успешно проведенной основной терапии. Только удаление первопричины поможет купировать патологический процесс. Прогноз неблагоприятен при онкологическом факторе, провоцирующем синдром, или при его остром течении. При беременности болезнь провоцирует гипоксию плода.
Выводы
Синдром верхней полой вены – это изменение, вызванное долгим сдавливанием полой вены или ее непроходимостью. Ее причины могут быть различны, но успешное излечение возможно только тогда, когда полностью вылечена первопричина.
Острое развитие синдрома приводит к гибели человека. При первых же симптомах больному срочно нужна медицинская помощь.
Источник
Медицина не считается точной наукой, и в ее основе лежит множество предположений и вероятностей, но не фактов. Синдром нижней полой вены — достаточно редкое явление в медицинской практике. Может проявиться у мужчин и женщин в любом возрасте, чаще у пожилых. На первом месте в группе риска находятся беременные женщины. В этом случае состояние беременной характеризуется многоводием, венозной и артериальной гипотонией. Чаще всего плод при этом крупный. Когда вена сдавливается, ухудшается кровоток к печени и почкам, матке, что отрицательно сказывается на развитии ребенка. Состояние может обернуться расслоением плацентарной ткани, а это огромный риск развития варикоза, тромбофлебита на нижних конечностях. Если роды проводятся путем кесарева сечения, то велика вероятность коллапса.
Понятие нижней полой вены
Нижняя полая вена – это широкий сосуд. Формируется путем слияния левой и правой подвздошных вен, расположенных в брюшной полости. Вена расположена на уровне поясничного отдела, между 5 и 4 позвонком. Проходит через диафрагму и заходит в правое предсердие. Вена собирает кровь, которая проходит по соседним венам, и доставляет ее к сердечной мышце.
Если человек здоров, то вена работает синхронно дыхательному процессу, то есть на выдохе расширяется, а при вдохе сжимается. Это основное ее отличие от аорты.
Основное предназначение нижней полой вены – сбор венозной крови нижних конечностей.
Почему появляются проблемы
По статистике, примерно у 80 % всех беременных женщин после 25 недели наблюдается сдавливание вены, в большей или меньшей степени.
Если синдрома нижней полой вены нет, то давление в вене на достаточно низком уровне – это нормальное физиологическое состояние. Однако проблемы в тканях, которые окружают вену, могут нарушить ее целостность и кардинально изменить кровоток. Некоторое время организм способен справляться, находя альтернативные пути для тока крови. Но если давление в вене поднимется выше 200 мм, то неизменно наступает кризис. В такие моменты без срочной медицинской помощи все может окончиться летальным исходом. Поэтому следует знать симптомы синдрома нижней полой вены, чтобы вовремя вызвать скорую помощь, если начнется кризис у самого больного или у кого-то из близких.
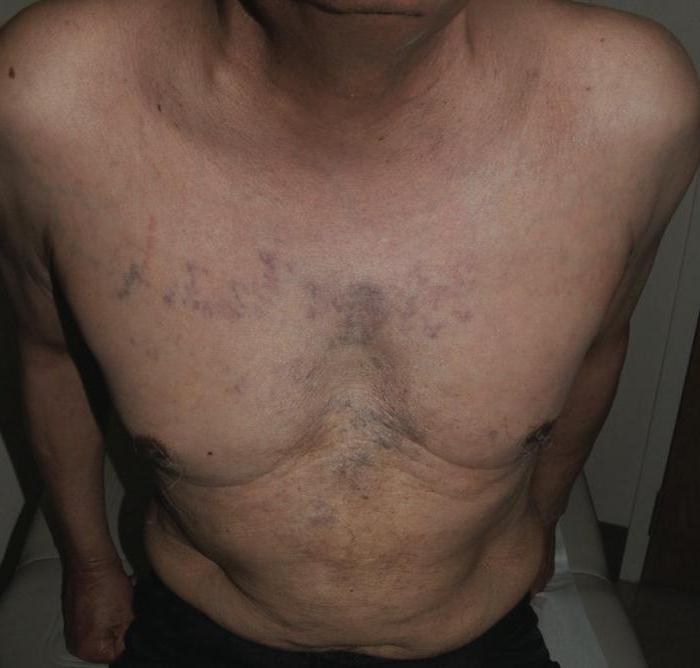
Клиническая картина
Первое, на что необходимо обратить внимание, – отечность, которая может быть на лице, шее, в области гортани. Такой симптом наблюдается у 2/3 пациентов. Может беспокоить одышка, кашель, охриплость голоса, даже в состоянии покоя и лежачем положении, а это огромный риск появления обструкции дыхательных путей.
Также синдром нижней полой вены может сопровождаться:
— болевыми ощущениями в области паха и живота;
— отечностью нижних конечностей;
— припухлостью на ягодицах и половых органах;
— варикозом мелких сосудов в области бедер;
— импотенцией;
— высокой температурой тела;
— ломкостью ногтей и выпадением волос;
— постоянной бледностью;
— проблемами с ногами — больному тяжело передвигаться даже на небольшие расстояния;
— хрупкостью костей;
— высоким артериальным давлением;
— спутанностью сознания, вплоть до периодической потери;
— проблемами со слухом и зрением;
— расширением вен в верхней части туловища.
Эти симптомы также усиливаются, если больной принимает лежачее положение. Естественно, о спокойном и полноценном сне не может быть и речи. Часто пациенты с этой патологией засыпают исключительно со снотворными медикаментами.
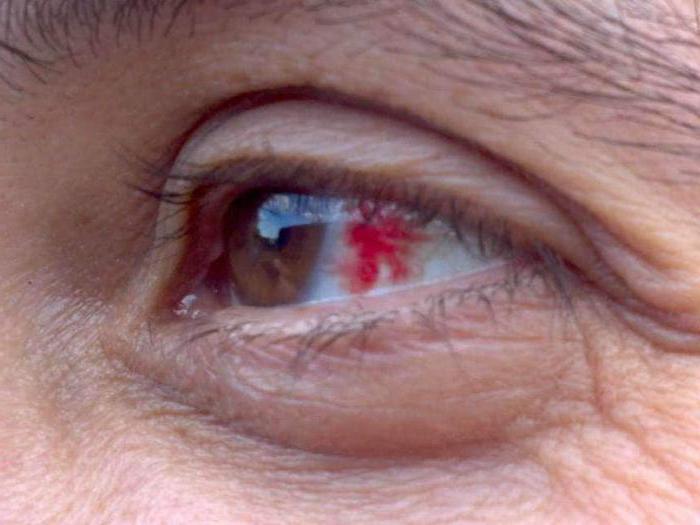
Почему может появиться патология
Как и большинство заболеваний, синдром сдавления нижней полой вены в 80-90 % случаев связан исключительно с пренебрежением к собственному здоровью, а именно с курением. Точная причина заболевания до сих пор не установлена. Но чаще всего синдром возникает как сопутствующий симптом рака легких.
На остальные причины приходится не более 20 %:
— опухоли различного происхождения, лимфома, саркома лимфогранулематоз, рак молочной железы;
— констриктивный перикардит;
— загрудинный зоб;
— силикоз;
— гнойный медиастинит;
— фиброз.

Диагностика
Естественно, что только по одним симптомам синдром сдавления нижней полой вены не определяется. Требуется тщательная диагностика.
Прежде всего, врач собирает полный анамнез, проводит осмотр. Многое может «сказать» состояние вен в области шеи и на верхних конечностях, как правило, они расширены. Физикальное исследование дает также представление: у пациента цианоз или полнокровие, расширены ли венозные сети в области груди, есть ли отечность, в особенности верхних частей тела.
Назначается также рентгенологическое исследование и флебография. Рентгенологическое исследование может проводиться при помощи контрастного вещества. Обязательно проводится магниторезонансная и компьютерная топография, возможно, спиральная.
В ряде случаев диагностика синдрома нижней полой вены сопровождается углубленным исследованием у офтальмолога. Цель диагностики — выявить, при наличии, расширение вен сетчатки, возможные отеки перипапиллярной области, определить, не увеличилось ли внутриглазное давление, нет ли застоя в зрительном нерве.
Для полной картины может потребоваться:
— бронхоскопия;
— биопсия мокрот и лифматических узлов;
— стернальная пункция;
— медиастиноскопия.

Терапевтические мероприятия
Лечение синдрома нижней полой вены симптоматическое. Данная патология — все же сопутствующее заболевание, и прежде всего требуется вылечить основную болезнь, которая стала причиной появления синдрома.
Основная цель лечения – активизация внутренних резервных сил организма, чтобы максимально улучшить качество жизни пациента. Первое, что рекомендуется, – практически бессолевая диета и кислородные ингаляции. Возможно, что будут назначены препараты из группы глюкокортикостероидов или диуретиков.
Если же синдром появился на фоне развития опухоли, к лечению совершенно другой подход.
Хирургическое вмешательство показано в следующих случаях:
— синдром стремительно прогрессирует;
— нет коллатерального кровообращения;
— закупорка нижней полой вены.
Оперативное вмешательство не устраняет проблем, а всего лишь улучшает венозный отток.

Синдром и беременность
В период вынашивания плода все органы женщины испытывают тяжелейшую нагрузку, увеличивается объем циркулирующей крови и, как следствие, появляется застой. Матка увеличивается и сдавливает не только окружающие органы, но и сосуды. При синдроме нижней полой вены у беременных лечение должно проводиться крайне осторожно.
Проблемы начинаются с того, что женщине очень тяжело лежать на спине, обычно такое состояние начинается с 25 недели вынашивания плода. Наблюдается слабое головокружение, слабость, периодически не хватает воздуха. Артериальное давление, как правило, снижается. Очень редко, но беременная может терять сознание.
Естественно, о кардинальных мерах терапевтического характера в период беременности речь не идет, но некоторые правила все же помогут легче перенести синдром:
— придется отказаться от всех упражнений, которые проводятся в лежачем положении, на спине;
— спать также не стоит на спине;
— питание должно быть скорректировано в сторону уменьшения потребления соли;
— необходимо снизить количество потребляемой жидкости;
— для улучшения состояния лучше больше ходить, в этом случае сокращаются мышцы на голени, и этот процесс стимулирует продвижение венозной крови вверх;
— рекомендовано посещение бассейна, вода способствует выдавливанию крови из вен нижних конечностей.
Прогноз и профилактика
Медики оптимистично смотрят на пациентов с синдромом, если он выявлен на ранней стадии. Единственное условие – постоянный контроль за состоянием здоровья и соблюдение пациентом всех рекомендаций лечащего врача.
В качестве профилактических мер выступает профилактика сердечно-сосудистых заболеваний. Если есть проблемы со свертываемостью крови, то патология также должна находиться под постоянным медицинским контролем, так как такие пациенты находятся в группе риска. Следует отказаться даже от мысли о самолечении.
Источник