Синдром наружной стенки кавернозного синуса
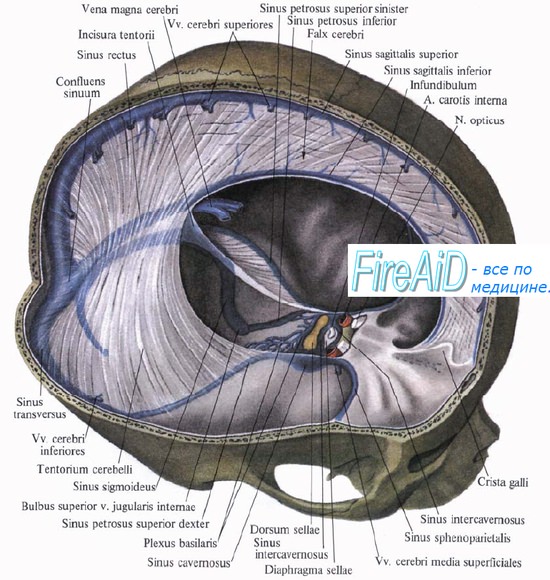
Синдром верхушки орбиты. Синдром пещеристой пазухи — кавернозного синусаСиндром верхушки орбиты включает симптомы поражения III, IV, VI пар ЧН, I ветви тройничного нерва, зрительного нерва (в виде изменения полей зрения), наблюдается при опухолях верхушки орбиты. Синдром верхней глазничной щели описан при опухолях и переломах основания черепа. При нем имеет место поражение III, IV, VI пар ЧН и первой ветви тройничного нерва. Синдром пещеристой пазухи (кавернозного синуса). Пазуха располагается по бокам турецкого седла, в поперечном разрезе имеет вид треугольника, в полости ее обнаруживается множество перегородок. В пазухе различают три стенки: верхнюю, наружную и внутреннюю. В верхней стенке залегает глазодвигательный нерв, ниже — блоковый, в латеральной стенке располагается первая ветвь тройничного нерва. Между блоковым и глазничным нервами располагается отводящий нерв. Он находится в глубине пещеристой пазухи, медиальнее его проходит внутренняя сонная артерия со своим симпатическим сплетением. В полость пазухи впадает верхняя глазничная вена. Наиболее ранимыми из всех нервов, проходящих в пазухе, являются отводящий нерв и первая ветвь тройничного нерва, поэтому первыми признаками заболевания будут парез отводящего нерва и невралгия в зоне иннервации глазной ветви тройничного нерва. В дальнейшем развивается полная офтальмоплегия, анестезия в зоне иннервации I ветви тройничного нерва. Очень важна диагностика синдрома кавернозного синуса у лиц в бессознательном состоянии. В этом случае глаз на стороне очага будет отклонен внутрь (парез наружной прямой мышцы глаза), выпадает роговичный рефлекс, обнаруживаются трофические нарушения роговицы — покраснение глаза, иногда язвочки на роговице (результат поражения первой ветви тройничного нерва). Синдром кавернозного синуса может быть следствием тромбоза вен кавернозного синуса, тромбофлебита, сфеноидита, опухоли гиофиза и височной доли, аневризмы. При тромбозе кавернозного синуса наряду с перечисленной симптоматикой регистрируется отек век, коньюктивы, других мягких тканей лица. Те же симптомы прослеживаются и при тромбофлебите, но к ним присоединяется тяжелое общее состояние больного, температура, воспалительные изменения в крови.
Нами наблюдался больной N., 62 лет. Работал в гараже глубокой осенью. Вспотел, накинул на себя холодную куртку. На вторые сутки почувствовал боль в ушах, обратился к оториноларингологу, который обнаружил двусторонний катаральный отит. На 3-4 сутки от начала заболевания появились нарастающие по интенсивности головные боли, двоение в глазах, вначале субфебрильная, затем гектическая температура, постоянные тупые боли в области правого надбровья и щеки. На фоне этих болей периодически возникали стреляющие кратковременные боли в области лба, которые начинались от брови, распространялись на лоб и висок, щеку. При осмотре выявлялся парез наружной прямой мышцы справа, сомнительная болезненИость в точках выхода I, II ветвей тройничного нерва справа. Других симптомов, в том числе менингеальных, не определялось. При рентгеновской компьютерной томографии (РКТ) костей черепа обнаружен сфеноидит, который подтвердился пункцией основной пазухи. Таким образом, у больного с воспалительным процессом в основной пазухе произошло его распространение на образования пещеристой пазухи справа, которое манифестировало выраженными инфекционными проявлениями, нейропатией VI пары ЧН, невралгическими болями в зонах иннервации I и II ветвей V пары справа. Синдром петросфеноидального угла. Петросфеноидальный угол образован передним краем пирамиды височной кости и задним краем большого крыла основной кости. Синдром петросфеноидального угла наблюдается при менингитах, оболочечных опухолях, в том числе канцероматозе оболочек, саркоме евстахиевой трубы у детей. Синдром складывается из симптомов поражения II, III, IV и VI пар ЧН. Первым признаком заболевания может быть снижение слуха (при саркоме евстахиевой трубы) и боли в зоне иннервации I и II ветвей V пары, затем в процесс вовлекаются и другие нервы. При локализации очага в месте прохождения глазодвигательного нерва между сосудами наблюдаются как симптомы его раздражения, так и выпадения. Каждый из них может служить одним из признаков аневризмы.
Также рекомендуем видео анатомии и топографии синусов твердой мозговой оболочки— Также рекомендуем «Ядерное поражение глазодвигательного нерва. Синдромы Вебера, Нотнагеля, Клода и Бенедикта» Оглавление темы «Нарушения движения глаз — патология глазодвигательных нервов»: |
Источник
Главная
Неврология
Синдромы одностороннего поражения черепных нервов
Синдром верхней глазничной щели — поражение III, IV, VI черепных нервов и первой ветви V нерва: полная офтальмоплегия, боли или гипестезия в области лба, снижение роговичного рефлекса. Вызывается часто опухолью малого крыла основной кости.
Тот же набор симптомов в сочетании с поражением зрительного нерва характеризует синдром верхушки глазницы.
Сходные синдромы:
- синдром наружной стенки кавернозного синуса — поражение III, IV, VI черепных нервов и первой ветви V нерва, кроме того симптомы поражения второй ветви V нерва и признаки нарушения венозного оттока из глазницы — экзофтальм, отек век, хемоз, расширение вен на глазном дне; наиболее частые причины — аневризма интракавернозной части внутренней сонной артерии, опухоли параселлярной области;
- синдром кавернозного синуса — тот же симптомокомплекс с резко выраженными признаками нарушения венозного оттока из области глазницы, одной из причин может быть тромбоз кавернозного синуса (при остром тромбозе кавернозного синуса нередко наблюдаются выраженные общеияфекционные симптомы);
- синдром Толосы — Ханта — умеренно выраженный синдром кавернозного синуса с ремиттирующим течением, часто связанный с инфекционно-аллергическим процессом.
Синдром Градениго — поражение отводящего и тройничного (в форме болевого синдрома) нервов, развивается при поражении вершины пирамиды височной кости при гнойном отите, описан при экстрадуральных абсцессах средней черепной ямки, тромбозе нижнего каменистого венозного синуса.
Синдром мосто-мозжечкового угла — сочетанное поражение тройничного, лицевого и кохлео-вестибулярного нервов при процессах в мосто-мозжечковом углу, часто при не-вриномах слухового нерва.
Синдром яремного отверстия (синдром Берне) — одновременное поражение языкоглоточного, блуждающего и добавочного нервов; синдром наблюдается при процессах в области яремного отверстия — при гломус-ных опухолях, лимфаденитах, отогенных флебитах, травмах черепа.
Синдром Колле-Сикара — одновременное поражение языкоглоточного, блуждающего, добавочного и подъязычного нервов; вызывается обычно опухолями основания черепа.
Синдром Вилларе — поражение субкраниальных отрезков тех же нервов обычно в сочетании с поражением шейных симпатических узлов, что приводит к появлению синдрома Горнера; наблюдается при опухолях и лимфаденитах ретропаротитного пространства.
Синдром Гарсена — множественное, иногда тотальное одностороннее поражение черепных нервов (без проводниковых симптомов), связанное обычно с опухолями костей основания черепа.
Причиной множественного поражения черепных нервов могут быть поражения краниальных артерий (как проявление системных васкулитов, артериолосклероза, диабетической ангиопатии и др.). При этом наряду с односторонними поражениями черепных нервов могут страдать и другие нервы. При поражении нижнебоковой ветви внутренней сонной артерии, отходящей на уровне кавернозного синуса, может наблюдаться сочетанное поражение III, IV, VI и первой ветви V нерва, при поражении средней менингеальной артерии (ветви наружной сонной артерии) — поражение первой и второй ветвей V нерва и VII нерва, при поражении восходящей глоточной артерии (ветви наружной сонной артерии) — поражение IX, X, XI и XII нервов.
Пoд peд. проф. А. Скоромца
«Синдромы одностороннего поражения черепных нервов» и другие статьи из раздела Справочник по неврологии
Читайте также в этом разделе:
- Лечение трунцита
- Синкинезии
- Вся информация по этому вопросу
Сегодня 20.04.2020
с 10:00 до 19:00 на звонки
отвечает врач.
Источник

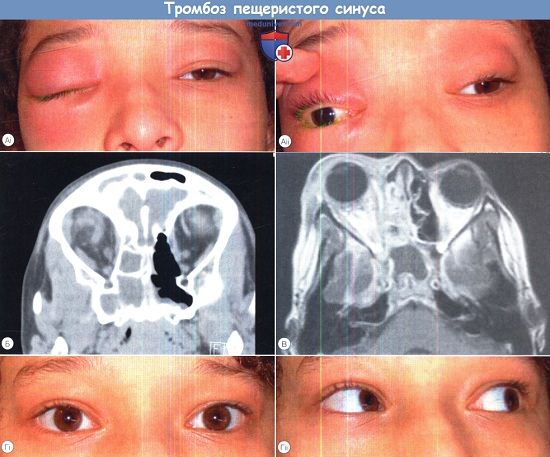
Тромбоз кавернозного синуса – это патология, при которой происходит закупорка пещеристой венозной пазухи головного мозга тромботическими массами. Проявляется головной болью, отеками и покраснением глазничной области, нарушением функций III, IV, VI и частично V пары ЧМН, экзофтальмом, хемозом, реже – очаговой неврологической симптоматикой. Диагностика базируется на сопоставлении клинических, анамнестических данных с результатами нейровизуализации, лабораторных тестов. Терапевтическая программа состоит из антитромботической, антибактериальной, симптоматической медикаментозной терапии, при необходимости включает оперативное вмешательство.
Общие сведения
Тромбоз кавернозного синуса, согласно мнению различных авторов, мог быть описан несколькими учеными в разные временные промежутки. Одни указывают на авторство ирландского анатома и хирурга Уильяма Диза в 1778 году, другие – шотландского врача, профессора Эндрю Дункана в 1821 году. В настоящее время заболевание встречается редко. У взрослых людей показатель распространенности составляет порядка 3-4 случаев на 1 млн. населения, у подростков и детей раннего возраста – 6-8 эпизодов на 1 млн. Чаще всего патология наблюдается среди лиц в возрасте от 20 до 40 лет, преимущественно женщин. Показатель смертности при этой форме тромбоза венозных пазух колеблется в пределах от 5 до 25%.

Тромбоз кавернозного синуса
Причины
Как правило, тромбоз кавернозного синуса становится осложнением других патологий. В этиологии ведущую роль могут играть многие заболевания и предрасполагающие обстоятельства, в большинстве случаев – их различные комбинации. Примерно в 10-20% его расценивают как самостоятельную нозологию. Наиболее часто поражения кавернозной пазухи ассоциируют со следующими группами факторов:
- Инфекционные процессы. Чаще других это инфекции области орбиты и носа – флегмона глазницы, ретробульбарный абсцесс, фурункулы и др. Болезнь также провоцируют ЛОР-патологии: средние, внутренние отиты, мастоидиты, хронические риносинуситы, реже – бактериальные менингиты, энцефалиты. Иногда роль первопричины играет септицемия, генерализованные вирусные, грибковые инфекции.
- Неинфекционные поражения ЦНС. Причиной тромбоза пещеристой пазухи могут быть локальные поражения тканей головного мозга, венозных синусов при нейрохирургических вмешательствах, открытых и тяжелых закрытых черепно-мозговых травмах, злокачественные опухоли ЦНС, метастазы.
- Нарушения гемодинамики, венозные тромбозы. Развитию тромбоза способствует выраженная дегидратация, сердечная недостаточность, антифосфолипидный синдром. Провоцирующими факторами являются продолжительное использование катетера центральной вены с образованием тромботических масс, тромбофлебиты лицевых, глазничных вен.
- Коллагенозы. Тромбоз кавернозной пазухи может быть первичным симптомом ряда заболеваний соединительной ткани, в том числе – системной красной волчанки, синдрома Шегрена, болезни Бехчета.
- Гормональный дисбаланс. Нередко тромботическое поражение кавернозного синуса ассоциируется с длительным употреблением комбинированных оральных контрацептивов, беременностью, ранним периодом восстановления после родов.
- Врожденные тромбофилии. Способствующими тромбозу генетически обусловленными аномалиями могут быть мутации или колебания уровня V фактора Лейдена, гомоцистеина, антитромбина, протромбина, белков С и S, дефицит XIII фактора, плазминогена или его активатора. Также сюда можно отнести серповидно-клеточную анемию, полицитемию.
Патогенез
В основе патогенеза любого тромбоза лежит триада Вирхова – повреждение сосудистой стенки, замедление местного кровообращения, повышение вязкости крови. За счет этого происходит локальный процесс адгезии и агрегации тромбоцитов, формирование первичного тромбоцитарного (красного) тромба. Наличие большого количества трабекул внутри пещеристой пазухи способствует его дальнейшему росту и распространению по внутричерепным венам.
Все морфологические изменения развиваются благодаря двум механизмам – закупорке региональных вен тромботическими массами и нарастанию внутричерепного давления. Первая приводит к нарушению интракраниального кровотока, повышению гидростатического давления и отеку головного мозга. Второй фактор, обусловленный застоем венозной крови в пазухах, становится причиной остановки физиологического всасывания цереброспинальной жидкости. Сочетание перечисленных обстоятельств провоцирует ишемию, иногда – инфаркт мозга или геморрагии.
Основные неврологические проявления тромбоза кавернозного синуса обусловлены его особенностями строения и топографией. Через пещеристую пазуху или ее стенки проходят такие анатомические структуры, как внутренняя сонная артерия, региональное симпатическое сонное сплетение, группа черепно-мозговых нервов: глазодвигательный, отводящий, блоковой и две ветви тройничного (глазничная, верхнечелюстная).
Симптомы
Выраженность и скорость развития симптомов тромбоза кавернозного синуса вариабельны, зависят от первичного заболевания, темпов прогрессирования гемодинамических нарушений, возраста пациента. Первым симптомом становится головная боль, не имеющая специфических характеристик. Она может возникать остро или постепенно, быть локальной или разлитой, постоянной или перемежающейся, сопровождаться тошнотой, рвотой. При инфекционном происхождении патологии наблюдается усиление цефалгии при горизонтальном положении, во время сна, гипертермия и другие признаки интоксикационного синдрома.
Локальная офтальмологическая симптоматика представлена отеком, болью при нажатии на периорбитальные ткани, болезненностью глазного яблока. Возникает хемоз, двухсторонний экзофтальм различной степени выраженности, реже – только со стороны поражения. Пациенты отмечают резкое ухудшение зрения. Иногда при пальпации определяются утолщенные вены верхнего века. К другим местным симптомам относятся покраснение или цианоз, отек височно-лобной области, щеки и верхней губы. Типичный признак тромбоза кавернозного синуса – отечность сосцевидного отростка.
Характерно нарушение общего состояния различной степени от оглушения до комы. Реже встречается психомоторное возбуждение, особенно выраженное при сопутствующем инфаркте или кровоизлиянии в головной мозг. При этом постепенно формируется очаговая неврологическая симптоматика: моторная, сенсорная афазия, геми-, монопарезы, параличи, фокальные или генерализованные эпилептические припадки. Сравнительно редко наблюдается менингеальный синдром.
Локальные неврологические расстройства представлены синдромом верхней глазной щели, что клинически проявляется опущением верхнего века, болезненным ограничением движений глазного яблока, нарушением поверхностных видов чувствительности в зоне иннервации пораженных черепных нервов. Реже наблюдается сглаженность носогубной складки. В некоторых случаях происходит медленное выпадение функции только III и IV пары, что приводит к различным формам косоглазия.
Осложнения
Осложнения тромбоза пещеристого синуса встречаются довольно часто. Самые распространенные из них – инфаркт и кровоизлияния в ткани головного мозга, отек с признаками вклинения. В той или иной комбинации они выявляются примерно в 50% случаев. Реже формируется эпилептический статус, тромбоэмболия легочной артерии. При инфекционной этиологии могут наблюдаться абсцессы ЦНС, гнойные менингиты, метастатические пневмонии, абсцессы легких, печени. У некоторых больных возникают эндокринные нарушения, связанные с поражением гипоталамо-гипофизарной системы. Распространенное отдаленное осложнение – ухудшение качества зрения, скотомы.
Диагностика
Сложность диагностики заключается в практически полном отсутствии патогенетических симптомов. Дифференциальная диагностика проводится с сепсисом, аналогичным поражением сигмовидной пазухи, флегмоной орбиты, ретробульбарным кровоизлиянием, глиомой или саркомой тканей глазницы. Программа обследования пациента с подозрением на данную патологию включает в себя:
- Сбор анамнеза и общий осмотр. При первичной беседе врач-невролог детализирует жалобы, динамику их развития, уточняет предшествующие факторы, сопутствующие заболевания, наличие врожденных патологий, семейный анамнез. Далее проводится физикальное обследование с определением внешних проявлений тромбоза кавернозного синуса.
- Неврологический статус. У большинства пациентов отмечается угнетение зрачкового и корнеального рефлексов, гипестезия или дизестезия в области век, экзофтальм, офтальмоплегия или косоглазие. При поражении мозговой ткани наблюдаются бульбарные расстройства, центральные парезы, параличи, позитивные менингеальные знаки.
- Офтальмологический осмотр. При осмотре врач-офтальмолог может обнаружить хемоз, выпадение полей зрения по типу квадратной или гомонимной гемианопсии. При проведении офтальмоскопии выявляется нечеткость границ диска зрительного нерва, его выстояние, расширение видимых венозных сосудов глазного дна.
- Общеклинический анализ крови. В ОАК отмечается нейтрофильный лейкоцитоз, умеренная лимфопения, анемия, увеличение СОЭ. При неинфекционном генезе тромбоза эти изменения могут отсутствовать. Также может определяться тромбоцитопения, наличие D-димера.
- Люмбальная пункция. При анализе спинномозговой жидкости выявляется повышение уровня белка, наличие эритроцитов или лейкоцитов и различные комбинации этих изменений. Примерно у 1/3 пациентов этот метод исследования может не отображать каких-либо изменений.
- Компьютерная томография. На КТ головного мозга возможно наличие зон повышенной плотности, геподенсивных очагов, сужения мозговых цистерн, желудочков. При использовании контрастного усиления визуализируется тромб в просвете кавернозного синуса, симптом «пустой дельты».
- Магнитно-резонансная томография. В режиме Т1 тромб отображается в виде участка такой же интенсивности, что и мозговая паренхима, в режиме Т2 – как гипоинтенсивная область. В подострой стадии во всех режимах МР-сигнал области тромбоза усиливается, после чего со временем постепенно снижается.
Лечение тромбоза кавернозного синуса
Фармакотерапия
Основная цель медикаментозного лечения – профилактика нарастания внутричерепной гипертензии, угнетение воспалительных процессов, максимальное восстановление кровотока в пораженном синусе, предотвращение повторного тромбоза. При бактериальном или неизвестном происхождении заболевания схема терапии в обязательном порядке дополняется антибактериальными препаратами. Можно выделить следующие направления:
- Антитромботическая терапия. В остром периоде в зависимости от ситуации может быть представлена нефракционированным гепарином, низкомолекулярными гепаринами (надропарин, эноксапарин), доза которых подбирается под контролем АЧТВ. Далее пациент переходит на прием оральных антикоагулянтов (варфарин) на срок не менее 3 месяцев с регулярным измерением МНО и его контролем на уровне 2,5-3 единиц. При постепенной отмене антикоагулянтов рекомендован прием дезагрегантов: клопидогрела, тиклопидина. Показано использование аспирина или дипиридамола на постоянной основе.
- Антибиотикотерапия. Заключается в назначении субмаксимальных или максимальных доз антибиотиков широкого спектра действия. Наиболее эффективной считается комбинация цефалоспоринов II-III поколения (цефтриаксон) и ванкомицина. Также применяются карбапенемы (эритромицин), аминогликозиды (гентамицин), пенициллины (ампициллин-сульбактам). При вероятном риносинусогенном происхождении тромбоза показаны средства, действующие на анаэробную микрофлору (метронидазол). Длительность антибиотикотерапии – 3-4 недели.
- Симптоматическая терапия. Состоит из купирования судорожных припадков при помощи антиконвульсантов, борьбы с отеком головного мозга с использованием осмотических диуретиков. Эффективность глюкокортикостероидов у больных с тромбозом кавернозного синуса не доказана. Не рекомендуется комбинировать препараты из группы НПВС с антикоагулянтами. При выраженных дыхательных расстройствах пациент переводится на ИВЛ в режиме гипервентиляции.
Хирургическое лечение
Представлено двумя основными направлениями – удалением тромба и санацией имеющихся очагов инфекции или устранением первичных хирургических патологий. Принятие решения в вопросе о целесообразности оперативного вмешательства осуществляется только после определения тактики медикаментозной терапии и введения стартовых доз антибиотиков. Исключением является нарастающая транслокация внутричерепных структур с риском вклинения ствола головного мозга. В таких случаях показана экстренная декомпрессионная гемикраниотомия.
Прогноз и профилактика
При раннем начале и успешности лечебных мероприятий показатель выживаемости при тромбозе пещеристого синуса составляет 91-94%. Полное излечение наблюдается у 55-77% пациентов. Незначительные остаточные явления отмечаются у 10-30% больных, еще у 8-10% сохраняются клинически значимые последствия перенесенного заболевания. Специфические превентивные мероприятия не разработаны. Неспецифическая профилактика тромботического поражения кавернозного синуса основывается на раннем выявлении и своевременном устранении патологий и нарушений, являющихся потенциальным этиологическим фактором, рациональной фармакотерапевтической коррекции коагулопатий.
Источник