Синдром нарушенного всасывания или мальабсорбции

О нарушении всасывания (мальабсорбция) следует думать при необъяснимом уменьшении массы тела, диарее и характерных биохимических изменениях. К симптомам мальабсорбции относят:
- изменения гемопоэтической системы (анемию и геморрагические феномены);
- мочеполовой системы (никтурию, снижение АД, азотемию, аменорею, снижение полового влечения);
- костно-мышечной системы (общую слабость, ночную слепоту, ксерофтальмию, периферическую невропатию);
- кожи (экзему, пурпуру, дерматиты, фолликулярный гиперкератоз).
Каждый из перечисленных признаков необходимо учитывать для определения причин нарушения процессов всасывания, которые представлены в ниже.
Причины нарушения всасывания
I. Недостаточность питания
- Постгастрэктомическая стеаторея
- Недостаточность или инактивация панкреатической липазы
— Экзокринная панкреатическая недостаточность: хронический панкреатит; рак поджелудочной железы; кистозный фиброз поджелудочной железы; резекция поджелудочной железы
— Синдром Золлингера–Эллисона (гастринома)
II. Снижение концентрации желчных кислот в кишечнике (с нарушением формирования мицелл)
- Болезни печени: паренхиматозная болезнь; внутри- или внепеченочный холестаз
- Патологическая пролиферация микроорганизмов в тонкой кишке: синдром приводящей петли; стриктуры тонкой кишки; межкишечные свищи
- Синдром слепой петли: множественные дивертикулы тонкой кишки; нарушения моторики при диабете, склеродермии, кишечной псевдонепроходимости
- Прерывание внутрипеченочной циркуляции желчных кислот: резекция подвздошной кишки; воспалительные процессы в подвздошной кишке (очаговый энтерит)
- Медикаментозное лечение (секвестрация или преципитация желчных кистот): неомицин; карбонат кальция; холестирамин
III. Недостаточность всасывающей поверхности
- Резекция кишечника или обходные анастомозы
- Болезни сосудов брыжейки при массивной резекции кишечника
- Очаговый энтерит множественная резекция тонкой кишки
- Тощеподвздошный анастомоз: гастроилеостомия (случайная)
IV. Закупорка лимфатических путей
- Лимфангиэктазия кишечника
- Болезнь Уиппла
- Лимфома
V. Сердечно-сосудистые болезни
- Перикардиты
- Застойные формы сердечной недостаточности
- Недостаточность мезентериальных сосудов
- Васкулиты
VI. Первичные нарушения целостности слизистой оболочки тонкой кишки
- Воспалительные или инфильтративные болезни: очаговый энтерит; амилоидоз; склеродерма; лимфома; лучевые энтериты; эозинофильный энтерит
- Инфекционные энтериты (сальмонеллез)
- Неспецифический язвенный колит
- Биохимические или генетические болезни
- Нетропическая СПРУ; целиакальная СПРУ
- Недостаточность дисахаридаз
- Гипогаммаглобулинемия
- Абеталипопротеинемия
- Мальабсорбция моносахаридов
VII. Эндокринные и метаболические болезни
- Сахарный диабет
- Гипопаратиреоз
- Недостаточность надпочечников
- Синдром Золлингера–Эллисона (гастринома)
- Карциноидный синдром
Резекция желудка
Резекция желудка по Бильроту II чаще приводит к синдрому нарушения всасывания, чем резекция по Бильроту I. Стеаторея вызывается рядом факторов.
При резекции по Бильроту II выключена двенадцатиперстная кишка, в ее начальный отдел попадает мало желудочного содержимого, что приводит к уменьшению выделения секретина, холецистокинина и ферментов поджелудочной железы. Поступающие в двенадцатиперстную кишку ферменты и желчные кислоты плохо перемешиваются с желудочным содержимым, попадающим в тощую кишку из желудка и ускоряющим перемещение кишечного содержимого. Застой кишечного содержимого в приводящей петле приводит к избыточному росту бактерий и нарушению обмена желчных кислот.
Нарушение всасывания приводит к дефициту белка и нарушению синтеза ферментов поджелудочной железы. Поэтому может быть эффективным лечение ферментами поджелудочной железы. При увеличении аэробов и анаэробов в тощей кишке более 105 мл-1 проводят антибактериальную терапию.
Болезни печени и желчных путей
Болезни печени и желчных путей (острый вирусный гепатит, длительная подпеченочная желтуха, микро- и макронодулярный, первичный билиарный циррозы печени) приводят к развитию стеатореи. Предполагают, что стеаторея обусловлена недостаточным образованием смешанных мицелл из-за нарушения синтеза и выделения конъюгированных желчных кислот. При первичном билиарном циррозе печени нарушается всасывание витамина Д и кальция, что приводит к тяжелым процессам в костях (остеопорозу, истончению кортикального слоя кости, компрессионным переломам позвонков, спонтанным патологическим переломам).
Синдром короткой кишки
Синдром короткой кишки развивается после резекции тонкой кишки, инфаркта, множественных резекций при болезни Крона и при тоще-подвздошном анастомозе при лечении больных с тяжелым ожирением. К синдрому нарушенного всасывания приводит удаление более 50 см терминального отдела подвздошной кишки, в котором всасываются соли желчных кислот и витамин В12. Невсосавшиеся соли желчных кислот поступают в толстую кишку и вызывают секреторную диарею. Резекция проксимальной части тонкой кишки нарушает всасывание кальция, фолиевой кислоты и железа, что может привести к анемии и тетании.
Рекомендуется назначение больным холестирамина, связывающего избыток солей желчных кислот и прекращающего диарею, в дозе 4 г внутрь 4 раза в сутки. Но если диарея возникает при резекции более 100 см подвздошной кишки, после которой теряется большое количество холатов и нарушается всасывание жиров, холестирамин может усилить диарею.
Улучшения достигают назначением диеты с низким содержанием жиров (50–75 г/сут) и средне-цепочных триглицеридов (3–4 столовые ложки в сутки, в одной столовой ложке 14 г жиров). Масло с этими триглицеридами невкусно, поэтому его добавляют к различным блюдам. После резекции подвздошной кишки показан прием жирорастворимых витаминов и препаратов кальция и внутримышечное введение витамина В12.
Патологическая пролиферация бактерий
Патологическая пролиферация бактерий в тонкой кишке развивается при заболеваниях, сопровождающихся застоем в кишечнике (дивертикулезе тощей кишки, синдроме отводящей петли после резекции желудка по Бильрот II, частичной непроходимости тонкой кишки при наличии спаек и болезни Крона и др.). Бактерии оказывают непосредственное токсическое действие, захватывают витамин В12 , поступающий в тонкую кишку, и вызывают распад солей желчных кислот, что сопровождается нарушением всасывания жира.
Клиника проявляется диареей (кал обычно зловонный) и мегалобластической анемией. Диагноз подтверждается при посеве аспиратов, полученных из тощей кишки. Наличие микроорганизмов более 104 является отклонением от нормы. При чрезмерном размножении бактерий увеличивается содержание 14СО2 в выдыхаемом воздухе у больных.
Лечение проводят антибиотиками широкого спектра действия (тетрациклин по 250–500 мг 4 раза в сутки внутрь). Антимикробную терапию проводят длительно прерывистыми курсами (по 2 недели ежемесячно). При анатомических изменениях, вызвавших стаз, возможна хирургическая коррекция.
Закупорка лимфатических путей
Закупорка лимфатических путей, приводящая к мальабсорбции, может быть первичной (врожденной) или вторичной (при туберкулезе кишечника, болезни Уиппла, травме, новообразовании или ретроперитонеальном фиброзе).
Болезнь Уиппла
Болезнь Уиппла характеризуется патологическим расширением сосудов брыжейки и нарушением процессов всасывания в кишечнике. Болезнь относится к редко встречающимся, ее ведущими симтомами являются диарея, боли в животе, прогрессивное уменьшение массы тела, артралгии. При обследовании выявляют субфебрильную температуру, усиление пигментации кожи, периферическую лимфоаденопатию. Возможны проявления нарушений функций ЦНС (снижение памяти, нистагм, спутанность сознания, локальные признаки поражения черепно-мозговых нервов).
Диагноз подтверждается данными лаборатории: стеаторея, нарушение всасывания ксилозы, гипоальбуминемия, обусловленная выведением большого количества сывороточного альбумина, анемия. В биоптатах тощей кишки обнаруживают PAS-положительные макрофаги, сглаживание верхушек ворсин слизистой оболочки, расширенные лимфатические сосуды.
Лечение антибиотиками способствует улучшению состояния больных. Рекомендуют сочетанную терапию тетрациклином или пенициллином с бактримом (триметоприм/сульфаметоксазол), которые необходимо принимать в течение года в дозе 160–400 мг внутрь 2 раза в сутки. Препарат противопоказан больным с реакциями гиперчувствительности к сульфаниламидам. Иногда при дефиците фолиевой кислоты развиваются мегалобластическая анемия, лейкопения или тромбоцитопения. Препарат в высоких дозах угнетает костномозговое кроветворение.
Лимфома тонкой кишки
Лимфома тонкой кишки – злокачественное новообразование, характеризующееся массивной инфильтрацией злокачественными лимфоидными клетками собственной мембраны. Полиморфные лимофидные клетки инфильтрируют и разрушают крипты. Ворсины слизистой оболочки тонкой кишки уплотнены, укорочены и могут полностью отсутствовать. При кишечной лимфоме вырабатываются или секретируются иммуноглобулины А с тяжелой цепью (болезнь альфа-цепей).
У больных лимфомой тонкой кишки развивается типичный синдром мальабсорбции с уменьшением массы тела и измененными абсорбционными пробами. Мальабсорбция при лимфоме обусловлена диффузным поражением слизистой оболочки тонкой кишки, обструкцией лимфатических сосудов, локальными стенозами кишки и бактериальной инвазией. У большинства больных имеются боли в животе, лихорадка и симптомы кишечной непроходимости.
Диагноз подтверждается путем лапаротомии и многократной пероральной биопсией слизистой оболочки тонкой кишки. Прогноз неблагоприятный. Длительность заболевания от момента появления первых симптомов колеблется от 6 мес до 5 лет. Терминальными осложнениями могут быть перфорация кишки, кровотечение и кишечная непроходимость. Лучевая терапия, лечение химиопрепаратами или органическая резекция кишки малоэффективны.
Целиакия (глютеновая энтеропатия)
Целиакия (глютеновая энтеропатия) характеризуется мальабсорбцией, изменением структуры тонкой кишки и непереносимостью глютенсодержащих пищевых продуктов, содержащихся в пшенице, ячмене, рисе и, возможно, овсе.
В патогенезе заболевания основное значение имеет токсическое действие глютена и его высвобождающей субстанции глиадина. Существует две теории механизма их действия: «токсическая» и «иммунологическая».
- По первой теории возможный механизм заключается в снижении уровня специфической слизистой пептидазы, что приводит к нарушению гидролиза глютена и других глутаминсодержащих пептидов до дипептидов или аминокислот. В результате действия токсических пептидов развиваются гистологические изменения в слизистой оболочке (отслоение поверхностных абсорбтивных клеток, компенсаторное усиление пролиферации клеток, гипертрофия крипт).
- По второй теории механизм энтеропатии может быть связан с развитием иммунологических реакций в слизистой оболочке под воздействием глютена и глютеновых метаболитов, что подтверждается появлением мононуклеарных воспалительных инфильтратов в мембране слизистой оболочки, наличием антител к глиадину в сыворотке у больных и эффективностью кортикостероидов.
Разрушение слизистой оболочки приводит к уменьшению выработки секретина и холецистокинин-панкреозимина, что сопровождается снижением стимуляции поджелудочной железы и уровня ее гормонов на поступление в кишечник пищевых продуктов. При биопсии слизистой оболочки выявляют ее уплотнение и уплощение с исчезновением ворсинок и удлинением крипт, плотные воспалительные инфильтраты, деформацию поверхностного эпителия.
Клинические симптомы в типичных случаях впервые появляются в детском возрасте. Диарея, стеаторея, отставание в физическом развитии – характерные признаки нарушения всасывания. В юношеском периоде наблюдается спонтанная ремиссия. Обострение заболевания развивается у взрослых с клиникой типичного синдрома мальабсорбции. У некоторых больных может быть выявлена железодефицитная анемия без явной кровепотери. Иногда при отсутствии диареи определяют метаболические изменения в костях (боли в костях, деминерализация костной ткани, компрессионные деформации, кифосколиозы) и психические нарушения.
Диагностикацелиакии основывается на наличии мальабсорбции, изменении в биоптате тощей кишки (уплотнение и уплощение ворсин с аномалией поверхностного эпителия) и эффекта безглютеновой диеты.
Основу лечения составляет безглютеновая диета. Из рациона исключают все продукты, содержащие пшеницу, рожь, ячмень и овес. Улучшение обычно наступает через несколько недель. Отсутствие эффекта может быть связано с ошибочным диагнозом, нестрогим соблюдением диеты, наличием конкурирующих заболеваний (нарушений функции поджелудочной железы, язвы тощей или подвздошной кишки, лимфомы кишечника). Иногда целиакия рефрактерна к безглютеновой диете. В таком случае больному показана стероидная терапия. Доза преднизолона зависит от тяжести состояния больного и колеблется от 20 до 40 мг/сут, поддерживающая доза 5–10 мг/сут на протяжении года.
Синдром недостаточности дисахаридаз
Синдром недостаточности дисахаридаз бывает первичный (генетический или семейный) и вторичный (приобретенный).
Дефицит лактазы
У взрослых чаще всего встречается первичный дефицит лактазы, который сопровождается непереносимостью лактозы. Так как она является основным углеводом молока, недостаточность лактазы приводит к нарушению гидролиза лактозы. Негидролизированная лактоза не всасывается и вызывает благодаря своим осмотическим свойствам перемещение жидкости в кишечник. Нарушается выработка молочной кислоты и жирных кислот с короткими цепями из лактозы, что сопровождается уменьшением кислотности каловых масс.
Вторичный дефицит лактазы выявляется у больных с хроническими заболеваниями желудочно-кишечного тракта, сопровождающимися изменениями слизистой оболочки (целиакией, хроническим энтеритом, лямблиозом, язвенным колитом и др.).
Заболевание проявляется чувством дискомфорта после приема 100–240 г молока. У больных развиваются вздутие живота, спастические боли, метеоризм и диарея. Непереносимость лактозы можно подтвердить тестом толерантности к лактозе. После приема лактозы (0,75–1,5 г/кг) в крови повышение уровня глюкозы не превышает 200 мг/л. Но в 20% случаев результаты могут быть ложноположительными и ложноотрицательными, что связано с темпом опорожнения желудка и метаболизмом глюкозы. Более чувствительным и специфичным тестом является определение количества водорода в выдыхаемом воздухе после введения 50 г глюкозы. Лечение заключается в элиминационной диете с исключением лактозы.
Дефицит сахаразы-изомальтазы
К синдрому недостаточности дисахаридаз относится патология слизистой оболочки тонкой кишки, сопровождающаяся снижением сахаразы-изомальтазы и непереносимостью сахарозы. Но эта патология встречатся редко. Патогенетические изменения сходны с лактазной недостаточностью с той разницей, что сахароза и изомальтоза — не пребиотики, нарушение их расщепления быстрее ведёт к развитию дисбиоза кишечника.
Заболевание появляется на первом месяце жизни только при искусственном вскармливании продуктами, содержащими крахмал, декстрины (мальтодекстрин), сахарозу или при допаивании ребёнка водой с добавлением сахара. Обычно развитие выраженных клинических проявлений происходит после введения прикорма.
Диагноз подтверждается при копрологическом исследовании (повышение содержания крахмала и повышении концентрации углеводов в стуле). «Золотым стандартом» диагностики, как и при лактазной недостаточности, принято считать определение активности ферментов в биоптате слизистой оболочки тонкой кишки. Данный метод позволяет дифференцировать различные виды дисахаридазной недостаточности между собой. Лечение заключается в элиминационной диете с исключением сахарозы, декстрина, крахмала, пищевого сахара.
Источник
Синдром мальабсорбции (СМА) – симптомокомплекс, возникающий вследствие нарушения всасывания в тонком кишечнике питательных веществ, витаминов и микроэлементов. Клинически проявляется диареей, снижением веса, признаками поливитаминной недостаточности.
Синдромом мальабсорбции сопровождается более 70 различных заболеваний и синдромов.

Классификация
По этиологическому признаку
- Первичный (обусловлен врожденными дефектами строения стенки кишки и ферментопатиями).
- Вторичный (развивается на фоне различных заболеваний ЖКТ, при нейроэндокринных нарушениях, на фоне приема некоторых лекарств):
- Энтерогенный (обусловлен органическими и функциональными расстройствами кишечника);
- Панкреатогенный (рак, панкреатит);
- Гастрогенный (атрофический гастрит, состояние после резекции желудка, рак желудка, гастринома);
- Гепатогенный (цирроз печени, синдром холестаза).
По характеру поражения
- Парциальная (селективная) мальабсорбция (нарушено всасывание отдельных нутриентов).
- Тотальная мальабсорбция (нарушено всасывание всех компонентов пищи).
По степени тяжести
| Степень тяжести | Проявления у взрослых | Проявления у детей |
| I (легкая) |
|
|
| II (среднетяжелая) |
|
|
| III (тяжелая) |
|
|
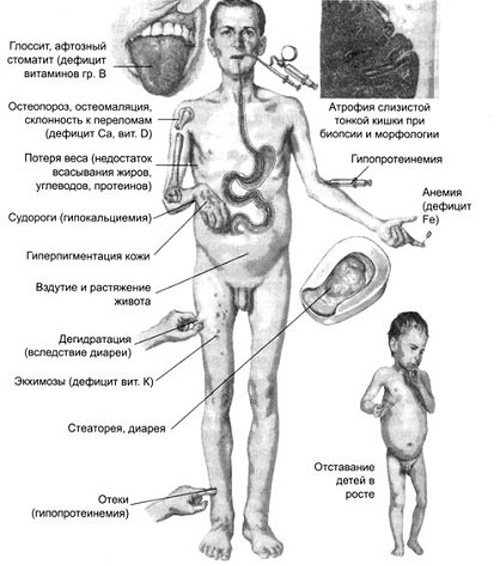
Причины
Синдром мальабсорбции развивается вследствие:
- нарушения всасывания одного или нескольких нутриентов слизистой оболочкой тонкого кишечника;
- нарушения расщепления белков, жиров и углеводов из-за недостаточности пищеварительных ферментов.
К первой группе причин можно отнести:
- нарушения всасывания отдельных аминокислот (болезнь Хартнапа, синдром Лоу, цистинурия);
- нарушения всасывания моносахаридов (глюкозы, галактозы, фруктозы), жирных кислот (абеталипопротеинемия);
- нарушения всасывания витаминов (фолиевой кислоты, витамина В12);
- нарушения всасывания минеральных веществ (семейный гипофосфатемический рахит, первичная гипомагнезиемия);
- поражение слизистой оболочки тонкой кишки (инфекционные и неинфекционные энтериты, энтероколиты, болезнь Крона, туберкулез, амилоидоз кишечника, дивертикулез, болезнь Уиппла);
- некоторые другие заболевания и состояния с нарушением всасывания (системная патология, опухоли, пострезекционные синдромы, заболевания крови).
Вторая группа причин включает:
- врожденные ферментопатии (целиакия, недостаточность энтерокиназы, недостаточность дисахаридаз – лактазы, изомальтазы, сахаразы);
- заболевания поджелудочной железы (опухоли, панкреатит);
- заболевания печени (цирроз, хронический гепатит);
- заболевания желудка (рак, атрофический гастрит);
- заболевания тонкого кишечника (болезнь Крона, болезнь Уиппла, резекция тонкой кишки, амилоидоз);
- прием некоторых лекарств (цитостатики, антибиотики, слабительные, глюкокортикостероиды).
Симптомы
Клинические проявления синдрома мальабсорбции можно разделить на местные и общие.
Местные симптомы
Диарея с полифекалией
 Частота стула 4-20 раз в сутки. Объём каловых масс возрастает до 300 г/сут) и более. Консистенция кала – кашицеобразная или жидкая, цвет – светло-желтый или зеленоватый, имеются патологические включения в виде непереваренных кусочков пищи, мышечных волокон, нередко кал имеет резкий неприятный запах.
Частота стула 4-20 раз в сутки. Объём каловых масс возрастает до 300 г/сут) и более. Консистенция кала – кашицеобразная или жидкая, цвет – светло-желтый или зеленоватый, имеются патологические включения в виде непереваренных кусочков пищи, мышечных волокон, нередко кал имеет резкий неприятный запах.
При нарушении переваривания жиров стул становится липким, блестящим, плохо смывается, иногда в нем заметны капельки жира (стеаторея).
При активации процессов брожения, каловые массы становятся пенистыми, а реакция смещается в кислую сторону.
Больные зачастую отмечают очень бурные позывы к дефекации, возникающие сразу после еды, а сам процесс дефекации может сопровождаться выраженной слабостью, гипотонией, сердцебиением.
Боль в животе
Болевые ощущения обычно локализуются в правой подвздошной или околопупочной областях. По характеру боль может быть приступообразной или постоянной.
Кишечный дискомфорт (метеоризм, урчание, флатуленция)
Симптомы нарастают в послеобеденное время, и исчезают после отхождения газов и дефекации. При метеоризме больные отмечают заметное увеличение живота в объеме, затруднение дыхания, сердцебиение, боль в области сердца.
Общие симптомы
Общие симптомы обусловлены обменными нарушениями и включают
Похудание (у детей – задержка роста и инфантилизм)
Быстрое похудение обусловлено нарушением всасывания белков и жиров. Снижение массы тела сопровождается слабостью, быстрой утомляемостью. Из-за нарушения всасывания белков резко снижается мышечная сила, происходит атрофия мышц. Значительный дефицит белка вызывает развитие отеков.
У детей мальабсорбция проявляется выраженным отставанием в росте, физическом и половом развитии.
Общий анемический и сидеропенический синдромы
- железодефицитная микроцитарная анемия (вследствие дефицита железа);
- макроцитарная анемия (вследствие дефицита витамина В12);
- сухость кожи, волос;
- извращение вкуса и обоняния;
- нарушение глотания из-за атрофии слизистой пищевода;
- изменения ногтей (ломкость, отсутствие блеска, ложкообразная деформация ногтевой пластины);
- ломкость и выпадение волос;
- атрофический гастрит.
Нарушение минерального обмена
- гипокальциемия – судороги в конечностях и туловище, боль в костях, патологические переломы.
- нарушение обмена калия, натрия, хлора, магния, фосфора и др. (слабость, снижение мышечного тонуса, тошнота, рвота, нарушения сердечного ритма, снижение артериального давления).
Гиповитаминоз
-
 дефицит витамина А – нарушение сумеречного зрения, сухость кожи;
дефицит витамина А – нарушение сумеречного зрения, сухость кожи; - дефицит витамина В12 и В9— макроцитарная анемия, атрофический гастрит, поражение нервной системы;
- дефицит витамина С — кожными кровоизлияния, кровоточивость десен, частые носовые кровотечения, общая слабость;
- дефицит витамина B1 – периферическая полинейропатия (снижение чувствительности в дистальных отделах конечностей, парестезии, онемение ног);
- дефицит витамина РР – пигментация открытых участков кожи, дерматит, атрофия сосочков языка, нарушение вкуса;
- дефицит витамина В2 – «заеды» в уголках рта, глоссит;
- дефицит витамина К — гипопротромбинемия, повышение кровоточивости.
Эндокринные нарушения
Возникают на фоне тяжелого синдрома мальабсорбции:
- недостаточность коры надпочечников – выраженная слабость, пигментация кожи и слизистых, гипотензия.
- нарушения функции половых желез – снижение потенции, атрофия яичек у мужчин; гипо- или аменорея у женщин.
- гипотиреоз (при нарушении всасывания йода) – пастозность лица, зябкость, брадикардия, запоры, сонливость, снижение памяти, выпадение волос, сухостью кожи.
Алгоритм диагностики при СМ
Синдром мальабсорбции можно предположить у пациентов с хронической диареей, анемией, быстрым снижением массы тела. При возникновении подобных симптомов необходимо обратиться к терапевту/педиатру или гастроэнтерологу.
Обязательные методы обследования
- Общий анализ крови. Признаки микроцитарной или мегалобластной анемии.
- Биохимический анализ крови. Изменение уровней общего белка, альбумина, глюкозы, триглицеридов, холестерина, кальция, цинка, магния и др.)
- Копрологическое исследование. Соломенно-желтый или зеленоватый цвет кала, рН менее 5,5, вид – пенистый, блестящий, запах – кислый, гнилостный, стеаторея, креаторея, амилорея.
-
 D-ксилозный тест для оценки всасывательной способности тонкой кишки. При синдроме мальабсорбции количество выделенной с мочой D-ксилозы менее 5 г.
D-ксилозный тест для оценки всасывательной способности тонкой кишки. При синдроме мальабсорбции количество выделенной с мочой D-ксилозы менее 5 г. - Эндоскопические методы исследования (ФГДС, колоноскопия, интестиноскопия) с биопсией тканей из проксимальных отделов тонкого кишечника, терминального отдела подвздошной кишки. Позволяют диагностировать болезнь Крона, целиакию, эозинофильный гастроэнтерит, болезнь Уиппла.
- Рентгенологическое исследование тонкого кишечника с применением взвеси сульфата бария. Характерными рентгенологическими признаками мальабсорбции являются расширение тощей кишки и снижение ее тонуса, симптом «слепка» – выпрямление и сглаженность стенок тощей кишки, замедление пассажа сульфата бария по тонкому кишечнику, укорочение и уплощение складок слизистой оболочки тонкой кишки с увеличением расстояния между ними. Кроме того, рентгеноскопия кишечника позволяет выявить заболевания, ставшие причиной развития данного синдрома (межкишечные анастомозы, дивертикулез, лимфома).
Дополнительные методы исследования
Проводятся в зависимости от предполагаемого заболевания, ставшего причиной синдрома мальабсорбции:
- определение в крови уровня витамина В12, фолиевой кислоты, железа, ферритина, проба Шиллинга;
- определение уровня гормонов щитовидной железы, кортизола, половых гормонов;
- ЭРХПГ (для диагностики заболеваний поджелудочной железы и билиарного тракта);
- УЗИ органов брюшной полости;
- КТ, МРТ (для диагностики опухолевых, воспалительных процессов в брюшной полости);
- иммунологические исследования для диагностики целиакии, ВЗК;
- серологические исследования для диагностики инфекционных и паразитарных энтеритов.
Лечение
Адекватная терапия синдрома мальабсорбции возможна лишь после установления причины нарушенного всасывания. При этом лечение основного заболевания значительно улучшает процессы пищеварения и всасывания в кишечнике.
Лечения синдрома мальабсорбции предполагает:
- назначение соответствующей диеты;
- коррекцию нарушений белкового обмена;
- коррекцию нарушений электролитных нарушений;
- заместительную терапию витаминами;
- симптоматическое лечение.
Диета
 Общие положения по питанию
Общие положения по питанию
Учитывая, что основным проявлением заболеваний, протекающих с синдромом мальабсорбции, является понос, то питание должно быть направлено на снижение двигательной активности кишечника:
- химическое и механическое щажение слизистой ЖКТ;
- исключение продуктов, усиливающих процессы брожения и гниения в кишечнике;
- исключение продуктов, насыщенных эфирными маслами (редис, лук, чеснок, редька, щавель, грибы);
- использование продуктов, богатых танином.
Рекомендуется: подсушенный хлеб, несдобное сухое печенье, слизистые супы на обезжиренном мясном и рыбном бульоне, блюда из нежирных сортов мяса, приготовленные на пару или в отварном виде, каши (кроме перловой и пашенной) с добавлением небольшого количества молока, овощи в виде пюре и запеканок, фруктовые кисели, желе, компоты, чай, клюквенный, черничный, яблочный соки, творог, кисломолочные продукты.
Диета модифицируется в зависимости от основного заболевания и выраженности воспалительного процесса. Больным с выраженным синдромом мальабсорбции показана диета с высоким содержанием белка, употребление жиров ограничивается.
Энтеральное питание
 При значимом нарушении пищеварения в качестве дополнения к рациону или в качестве основного питания используют специальные деполимеризованные энтеральные смеси.
При значимом нарушении пищеварения в качестве дополнения к рациону или в качестве основного питания используют специальные деполимеризованные энтеральные смеси.
В более тяжелых случаях применяются синтетические смеси, которые полностью всасываются в проксимальных отделах тонкой кишки. Они состоят из свободных аминокислот, олигопептидов, полиненасыщенных жирных кислот, полимеров глюкозы, витаминно-минеральных комплексов.
Парентеральное питание
Для лечения тяжелого синдрома мальабсорбции используют парентеральное питание. Проводят внутривенные инфузии раствора глюкозы, смесей из аминокислот, жировых эмульсий.
Медикаментозное лечение
- заместительная терапия витаминами и минералами (цианокобаламин, никотинамид, глюконат кальция, Феррум Лек);
- антибактериальная терапия (применяется для лечения инфекционных энтеритов, болезни Крона и др.);
- гормональная терапия (применяется для лечения целиакии, системных заболеваний);
- желчегонные препараты и ферменты применяются при патологии печени и поджелудочной железы;
- противодиарейные препараты (сандостатин, лоперамид);
- спазмолитики – при болевом синдроме (дюспаталин, спазмомен).
Источник
