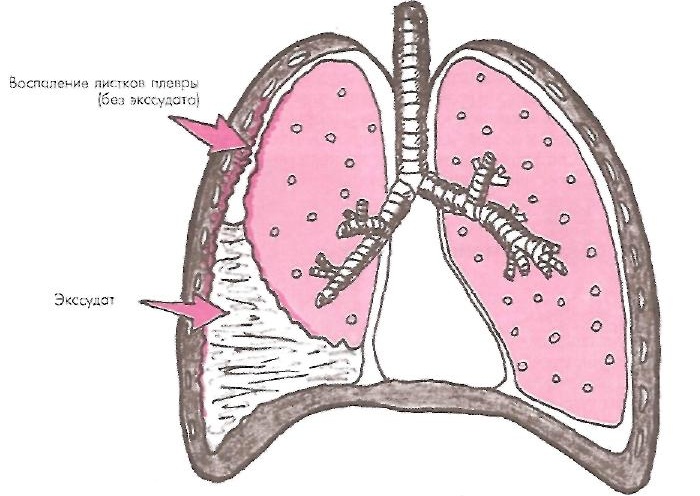
Синдром наличия жидкости в полости плевры
Появление выпота в плевральной области – несамостоятельное симптоматическое явление. Оно имеет разнообразную этиологию. Множество факторов могут привести к развитию патологии: от функциональных нарушений в организме до врачебной ошибки. Тем не менее прогноз протекания нарушения, в общем, благоприятный, но требует оперативного вмешательства.
- Причины
- Симптомы
- Диагностика
Плевральная жидкость
Левое и правое легкое помещены одновременно в два «мешка», которые как бы вдеты друг в друга, между ними имеется узкое пространство. Оно получило название плевральной полости или плевры.
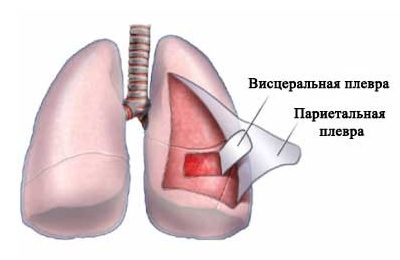 «Мешки» по-научному называются листками плевры и представляют собой серозные оболочки:
«Мешки» по-научному называются листками плевры и представляют собой серозные оболочки:
- внешнюю париетальную (прилегающую к внутренней поверхности грудной клетки),
- внутреннюю висцеральную (тонкая мембрана, обволакивающая само легкое).
Париетальная оболочка имеет болевые рецепторы, что объясняет неприятную симптоматику, сопровождающую плевральный выпот.
Таким образом, между легкими и другими тканями имеется надежный барьер в виде не сообщающихся друг с другом полостей. В них поддерживается давление ниже атмосферного. Это способствует протеканию дыхательного акта. Плевральная полость – это герметичный отсек, в норме заполненный небольшим количеством жидкости.
Жидкость в плевральной полости – это норма. По составу она схожа с кровью и представляет собой серозное вещество. В нормальных условиях ее количество не превышает 1-2 чайные ложки (15-20 мл). Это вещество продуцируется клетками париетальной оболочки и капиллярами близлежащих артерий. Периодически оно всасывается через лимфатическую систему для фильтрации (происходит реабсорбция). Плевральная жидкость активно откачивается из плевры – это естественный процесс. Благодаря этому не происходит ее скапливания.
 Не стоит путать ее с жидкостью в легких – это уже отдельное патологическое явление
Не стоит путать ее с жидкостью в легких – это уже отдельное патологическое явление
Жидкость в плевральной области выступает в качестве лубриканта – смазывающего вещества. Это облегчает лепесткам плевры свободное скольжение друг о друга во время вдоха и выдоха. Другая ее функция – поддерживать легкие в расправленном состоянии во время движения грудной клетки при дыхании.
Выпот – это патологически большой объем скопившейся биологической жидкости в той или иной полости организма без возможности ее естественного выведения. Соответственно, плевральный выпот – это увеличение объема жидкости внутри плевры.
Процесс ее накопления может различаться этиологически и симптоматически в зависимости от характера выделяемого вещества. Плевральную щель могут заполнить следующие типы выпотов:
- транссудат,
- экссудат,
- гной,
- кровь,
- лимфа.
Плеврит
Плевральный выпот может формироваться в результате нарушения работы кровеносной и лимфатической систем, а также воспаления.
Скопление отечной жидкости в полости плевры
Жидкость между плевральными листками может увеличиваться в объемах вне зависимости от воспалительных процессов. В этом случае ее накопление обусловлено сбоем естественного процесса ее продуцирования или реабсорбции.
Для таких случаев применяется термин «транссудат» (невоспалительный выпот) и диагностируется гидроторакс (отек в плевральной полости). Скопившийся объем жидкости не в состоянии самостоятельно покинуть плевру.
Транссудат имеет вид желтоватый прозрачной жидкости без запаха.
Причины
Наличие жидкости в плевральной полости вызвано двумя основными физиологическими нарушениями, связанными с ее выработкой и эвакуацией:
- повышенная секреция,
- угнетение процесса всасывания.
Плевральный выпот
Плевральный выпот транссудативного характера также может образоваться вследствие следующих факторов:
- Сердечная недостаточность. В малом и большом кругах кровообращения ухудшается гемодинамика, происходит застой крови, повышается кровяное давление. Начинает формироваться местный отечный выпот.
- Почечная недостаточность. Снижается онкотическое давление, отвечающее за поступление жидкостей организма из тканей в кровь. В результате стенки капилляров пропускают ее в обратном направлении, и возникает отек.
- Перитонеальный диализ. Повышается внутрибрюшное давление. За счет этого местная тканевая жидкость поднимается и через поры в диафрагме выталкивается в плевральную полость, увеличивая тем самым объемы плеврального вещества.
- Опухоли. В случае с возникновением новообразований может быть нарушен отток лимфы или крови из плевры. Формируется скапливающийся транссудат.
Симптомы
Синдром скопления жидкости в плевральной полости сочетает в себе местную симптоматику и клинические проявления того заболевания, которое его вызвало. Чем объемнее выпот, тем тяжелее протекает заболевание. Обычно речь идет о двухсторонней патологии.
Объем выпота может достигать нескольких литров.
 Масштабные скопления жидкости оказывают давление на органы грудной клетки.
Масштабные скопления жидкости оказывают давление на органы грудной клетки.
Тем самым происходит продавливание легкого. Это может привести к следующему:
- одышка,
- возможны редкие боли в груди,
- сухой повторяющийся кашель,
- дополнительные отеки вокруг скопления.
Диагностика
Синдром жидкости в плевральной полости предполагает определенные диагностические процедуры, самая популярная из которых – УЗИ. Специалисты проводят ряд мероприятий по выявлению выпота:
- Перкуссионное простукивание. В месте скопления жидкости обнаруживается тупой звук, меняющий локацию с изменением положения тела больного.
-
 Рентгенологическое исследование. Снимок позволяет увидеть область скапливающегося транссудата.
Рентгенологическое исследование. Снимок позволяет увидеть область скапливающегося транссудата. - УЗИ. При ультразвуковом обследовании обнаруживается увеличенное в объеме количество жидкости.
- Плевральная пункция. Производится прокол полости, что позволяет забрать выпот на дифференциальный анализ.
- КТ. Компьютерная томография помогает исключить риск опухолей.
Важно! При лечении показана откачка транссудата из плевры с помощью пункции.
Синдром скопления плевральной жидкости при воспалении
Скопление жидкости в плевральной полости может быть запущено воспалительным процессом. В таком случае врачи говорят об экссудации (выделение выпота в виде экссудата). Механизм протекания этой патологии обусловлен инфекционным поражением и включает следующие изменения в организме:
- проницаемость стенок сосудов увеличена,
- переполнение кровью тканей в области воспаления,
- повышение онкотического давления,
- дают о себе знать симптомы первичного воспалительного заболевания.
Плевральная полость может заполняться следующими типами воспалительного выпота:
- Серозный. Прозрачная жидкость. Выделяется при воспалении серозных листков плевры. Прогноз благоприятный. Источники воспаления – ожоги, аллергии, вирусы. К примеру, плеврит сопровождается выпотом серозного экссудата.
Фиброзный. Боле плотный, ворсинчатый экссудат, с повышенным содержанием фибрина. Плевральная оболочка под воздействием этой жидкости разрушается: появляются рубцы, спайки, язвы.
 Может выделяться вследствие туберкулеза.
Может выделяться вследствие туберкулеза.- Гнойный. Непрозрачная, вязкая жидкость в полости плевры зеленого оттенка. Состоит из большого количества отработанных защитных клеток лейкоцитов. Вызвана попаданием в организм таких патогенов, как грибки, стрептококки, стафилококки.
- Геморрагический. Возникает как следствие разрушения кровеносных путей. Представляет собой жидкость красноватого цвета из-за насыщенности эритроцитами. Встречается при туберкулезном плеврите.
Лечение делает упор на антибактериальной медикаментозной методике и направлено на уничтожение инфекционного агента. Для удаления экссудата прибегают к хирургической операции.
Жидкость в плевральной полости после операции
В случае травмы или неудачного хирургического вмешательства между плевральными оболочками легких может образоваться выпот в виде скопления крови (гемоторакс).
Чаще всего к этому могут привести обильные внутренние кровотечения , образуется уплотнение, которое оказывает сдавливающий эффект как на само легкое, так и на грудную клетку.
В результате нарушается газообмен и гемодинамика, что приводит к легочной недостаточности. Симптоматику определяет количество жидкости в плевральной полости.
 При этом больной испытывает на себе признаки потери крови:
При этом больной испытывает на себе признаки потери крови:
- анемия,
- тахикардия,
- снижение давления.
При обследовании врачи обнаруживают глухой звук в области груди при простукивании. Аускультация диагностирует нарушение работы органа и отсутствие дыхательных шумов. Для более точного диагноза применяются УЗИ и рентген.
Важно! Терапия гемоторакса предполагает введение в плевру дренажа и откачку выпота с последующим наложением швов.
Следствием осложнения после операции может стать и хилоторакс. Выпот в этом случае формируется за счет скопления лимфы. Неудачное хирургическое вмешательство зачастую приводит к повреждению париетального листка плевры и проходящего в нем лимфатического протока. Таким образом, патология с наличием жидкости в плевральной полости обусловлена причинами, связанными с хирургическим вмешательством:
-
 операция на шее,
операция на шее, - удаление опухоли,
- операции на аорте,
- оперативное вмешательство при аневризме,
- хирургическое лечение легкого,
- диагностическая пункция.
При повреждении лимфатического канала жидкость изначально будет скапливаться в клетчатке средостения. После набора критической массы, она прорывает плевральный лепесток и изливается в полость. Уплотнение хилоторакса до перемещения его в плевру может занимать длительный промежуток времени – до нескольких лет.
Симптомы заболевания схожи с признаками указанных выше патологий и представляют собой компрессию органов дыхания, пережатие вен, отказ легкого. К этому добавляются признаки истощения, т. к. потеря лимфы – это потеря полезных для организма веществ: белков, жиров, углеводов и микроэлементов.
 Диагностические мероприятия те же, что и при гемотораксе (перкуссия, аускультация, УЗИ, рентген), с применением лимфографии и добавлением контрастирующего вещества. Эта процедура позволяет уточнить уровень повреждения лимфатического протока.
Диагностические мероприятия те же, что и при гемотораксе (перкуссия, аускультация, УЗИ, рентген), с применением лимфографии и добавлением контрастирующего вещества. Эта процедура позволяет уточнить уровень повреждения лимфатического протока.
Лечение хилоторакса проводится путем пункции, дренажа или через перекрытие лимфатического канала хирургическим путем.
Загрузка…
Источник
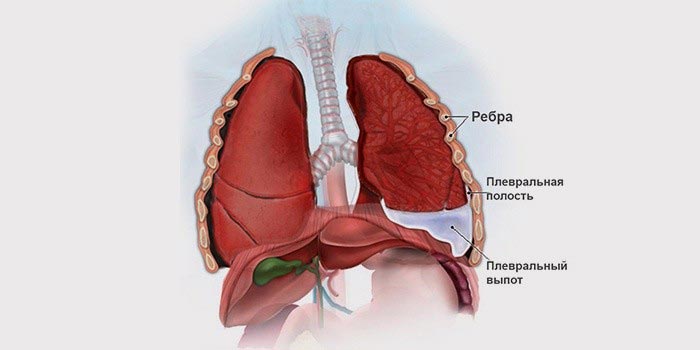
Жидкость в плевральной полости — состояние, которое на языке врачей обозначается специальным термином — гидроторакс. В большинстве случаев это результат экссудативного плеврита — воспаления в листках плевры. Гидроторакс может возникать при разных заболеваниях, в данной статье мы рассмотрим лишь то, что касается онкологии.
Плевра — что это такое?
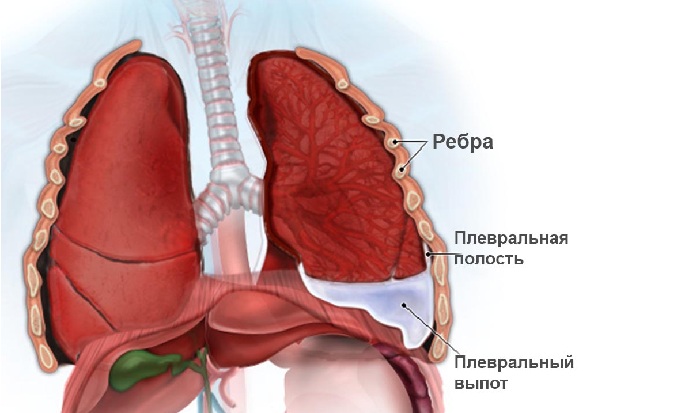
Плевра представляет собой тонкую пленку из соединительной ткани. Она обволакивает легкие и покрывает изнутри стенки грудной клетки. Соответственно, в плевре выделяют два листка: висцеральный и париетальный. Между ними находится узкая щель — плевральная полость. В норме в ней есть немного жидкости — примерно 10 мл. Эта жидкость работает как смазка: она уменьшает силу трения между легкими и стенками грудной клетки во время вдохов и выдохов.
При гидротораксе количество жидкости в плевральной полости увеличивается. Она сдавливает легкие, мешает им расправиться во время вдоха.
При каких типах рака возникает гидроторакс?
К скоплению жидкости в плевральной полости могут приводить разные виды злокачественных опухолей:
- рак легкого;
- рак молочной железы;
- ходжкинские и неходжкинские лимфомы;
- рак яичника;
- лейкемия;
- меланома;
- мезотелиома (злокачественная опухоль плевры);
- рак матки и ее шейки;
- рак желудка;
- саркомы.
Почему при онкологических заболеваниях в плевральной полости скапливается жидкость?
Плевральная жидкость постоянно обновляется. Она образуется из жидкой части крови, которая просачивается сквозь стенки капилляров, а затем всасывается в лимфатическую систему. Эти два процесса происходят постоянно и находятся в динамическом равновесии.
При поражении листков плевры раковыми клетками проницаемость капилляров повышается, а отток лимфы затрудняется (особенно если поражены лимфатические узлы, которые находятся внутри грудной клетки). Таким образом, увеличивается продукция плевральной жидкости, а скорость ее оттока падает. Развивается гидроторакс. Ситуация усугубляется при сердечной недостаточности, нарушении функции печени, почек.
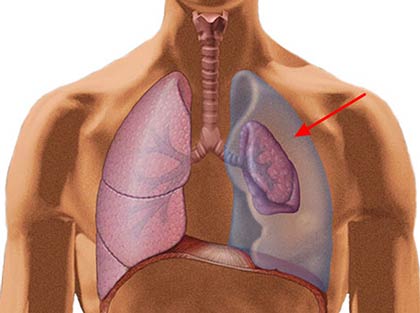
Какими симптомами проявляется экссудативный плеврит и гидроторакс?
Симптомы нарастают постепенно, по мере того, как в плевральной полости скапливается все больше жидкости. Возникает одышка, поначалу только во время интенсивных физических нагрузок, но со временем начинает беспокоить и при выполнении повседневных дел, ходьбе, в покое. Больной начинает быстрее уставать, часто просыпается по ночам. Зачастую одышка усиливается в положении лежа, а когда человек стоит, сидит — ему становится лучше.
Левая и правая части плевральной полости отделены друг от друга, чаще всего жидкость скапливается лишь с одной стороны. Таким больным часто становится легче, когда они лежат на больной стороне, так как при этом здоровое легкое лучше расправляется. Во время осмотра можно заметить, как пораженная половина грудной клетки «отстает» во время дыхания. Реже экссудативный плеврит носит двусторонний характер.
Постепенно начинает беспокоить чувство тяжести, боли в груди. Возникает упорный кашель. Обычно он сухой, иногда отходит немного мокроты. Больной становится бледным, постоянно чувствует слабость. Постоянно кажется, что «не хватает воздуха», что легкие расправляются во время вдохов не полностью. Многие больные испытывают страх, боятся задохнуться.
Диагностика плеврита и гидроторакса
Врач может выявить признаки скопления жидкости в плевральной полости уже на этапе осмотра. Во время приема доктор просит пациента раздеться выше пояса, осматривает грудную клетку, ощупывает, выстукивает ее, выслушивает с помощью фонендоскопа.
Диагноз помогают подтвердить следующие исследования:
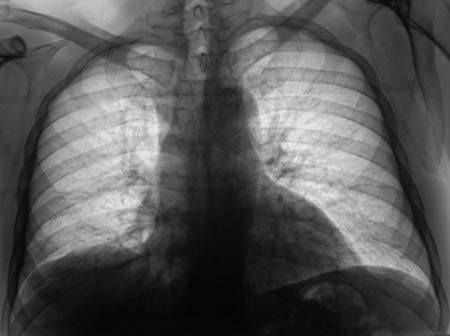
- Рентгенография. На снимках хорошо видна жидкость в плевральной полости и ее верхний уровень. Если гидроторакс связан с онкологическим заболеванием, рентгенография помогает обнаружить пораженные раком лимфатические узлы.
- Компьютерная томография позволяет получить более подробную информацию, обнаружить небольшое количество жидкости, выявить опухоль, метастазы в лимфатических узлах.
- Плевроцентез. Это одновременно и лечебная, и диагностическая процедура. Ее проводят, если в плевральной полости скопилось очень много жидкости, из-за этого нарушена функция легких, состояние угрожает жизни пациента. В стенке грудной клетки делают прокол, и из плевральной полости удаляют как можно больший объем жидкости. Некоторое ее количество отправляют на анализ в лабораторию.
- Диагностическая плевральная пункция. Ее проводят в случаях, когда в плевральной полости мало жидкости, и это не угрожает жизни пациента.
- Видеоторакоскопия. Этот метод диагностики применяют в случаях, когда после обследования у врача все еще остаются сомнения по поводу диагноза. В грудную клетку вводят торакоскоп — специальный эндоскопический инструмент с миниатюрной видеокамерой — и осматривают ее изнутри. Обнаружив подозрительные образования, врач может провести биопсию.
Методы лечения плеврита при онкологических заболеваниях
Если в плевральной полости находится много жидкости, и ее нужно срочно удалить, проводят плевроцентез (торакоцентез). Под местной анестезией в межреберном промежутке вводят специальную иглу и выводят через нее экссудат. После этого в плевральной полости может быть оставлен катетер для постоянного оттока жидкости. Наружный конец катетера соединяют со специальным мешком.
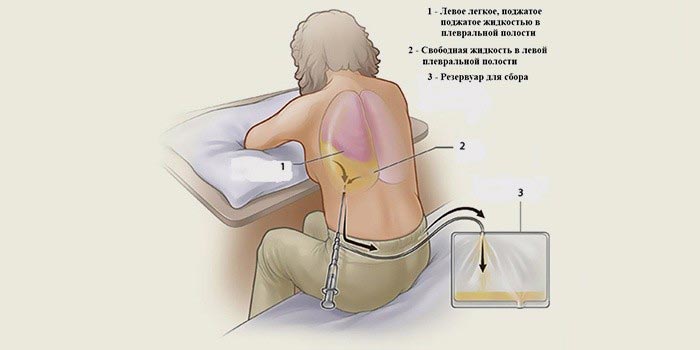
Плевроцентез проводят под контролем ультразвука. Процедура помогает временно улучшить состояние больного, но не решает основную проблему, не устраняет причину скопления жидкости в плевральной полости. Для этого требуются другие виды лечения.
Химиотерапия
Многим пациентам помогает системная химиотерапия. Примерно в 60% случаев плеврит, связанный с онкологическими заболеваниями, исчезает на фоне введения химиопрепаратов.
Плевродез
Если химиопрепараты неэффективны, и гидроторакс продолжает прогрессировать, несмотря на лечение, прибегают к плевродезу. В плевральную полость вводят препараты, которые вызывают склеивание листков плевры, в результате между ними исчезает пространство, в котором могла бы скапливаться жидкость.
Раньше с целью плевродеза в плевральную полость вводили тальк, доксициклин. В настоящее время эти препараты не применяют, потому что пациенты плохо их переносят и испытывают после процедуры боли. Современные врачи применяют химиопрепараты и иммунопрепараты. Это помогает убить двух зайцев: лекарство уничтожает раковые клетки и склеивает листки плевры, предотвращая скопление жидкости.
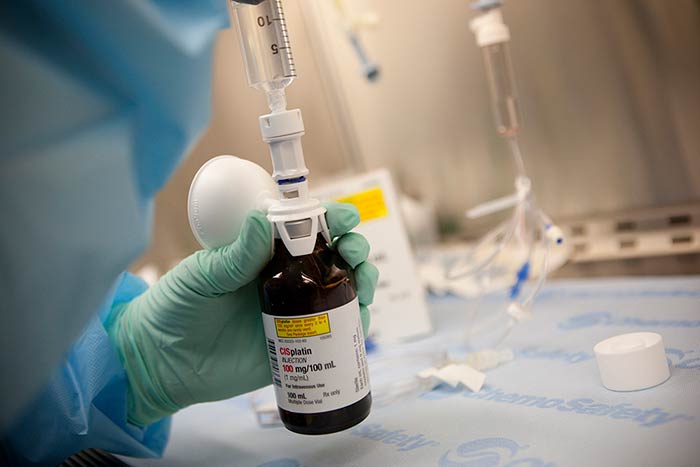
Из химиопрепаратов применяют: 5-фторурацил, этопозид, цисплатин, доксорубицин, блеомицин.
Плевродез с помощью иммунопрепаратов наиболее эффективен. С гидротораксом удается справиться в 90–94% случаев. Иммунопрепараты могут уничтожать опухолевые клетки, против которых бессильны химиопрепараты. Применяют рекомбинантный интерлейкин-2, LAK-клетки и их сочетание.
Для контроля эффективности лечения врач оценивает состояние пациента, изменение объема жидкости в плевральной полости, результаты ее цитологического анализа. Цитологическое исследование обычно проводят трижды: до начала лечения, примерно в его середине и по завершении.
Запись
на консультацию
круглосуточно
Источник
Синдром
скопления жидкости в плевральной полости
развивается вследствие поражения
плевральных листков или в связи с общими
нарушениями водно-электролитного обмена
в организме.
В
плевральной полости может накапливаться
до 5 – 6 л жидкости. Объем менее 100 мл
клинически не выявляется, но может быть
обнаружен в ряде случаев при проведении
ультразвукового исследования. Объем
более 100 мл обнаруживается на рентгенограмме
легких, лучше в боковой проекции. Объем
жидкости более 500 мл определяется при
физикальном исследовании больного.
Вначале
жидкость накапливается над диафрагмой,
а потом заполняет реберно-диафрагмальный
синус, причем над диафрагмой может
удержи-ваться до 1500 мл жидкости.
Большое
скопление жидкости в плевральной полости
нарушает функции дыхания и кровообращения.
Дыхательная недостаточность развивается
вследствие ограничения подвижности
легких и образования компрессионного
ателектаза в области наибольшего
скопления жидкости. Нарушения сердечной
деятельности обусловлены сдавлением
средостения, его смещением в здоровую
сторону, а также расстройствами легочного
кровообращения.
Жидкость
в плевральной полости может быть
экссудатом, транссудатом, кровью и
лимфой. Экссудат
– это воспалительная жидкость. Она
образуется при воспалительных процессах
в плевре (плевритах). В подавляющем
большинстве случаев плевриты не являются
самостоятельными заболеваниями. Они
могут быть осложнением болезней легких,
средостения, диафрагмы, поддиафрагмального
пространства, системных и онкологических
заболеваний.
Экссудаты
бывают серозными и серозно-гнойными
(при пневмониях и туберкулезе легких),
гнилостными (при гангрене легких),
геморрагическими (при злокачественных
новообразованиях, инфаркте легкого),
хилезными (при затруднении лимфооттока
через грудной лимфатический проток
вследствие его сдавления опухолью или
увеличенными лимфоузлами).
Экссудат всегда
опалесцирует, при стоянии в нем образуется
сгусток. Его относительная плотность
выше 1015, содержание белка превышает 30
г/л, часто достигая 50 г/л, проба Ривальта
положительная, т.е. определяется
содержащийся в экссудате особый белок
– серозомуцин. Экссудат богат клеточными
элементами, прежде всего лейкоцитами.
Транссудат
– это выпот невоспалительного
происхождения, который накапливается
в плевральной полости в связи с общими
нарушениями водно-электролитного обмена
в организме, например, при недостаточности
кровообращения. В основе транссудата
лежат патологические процессы, приводящие
к превышению гидростатического давления
в капиллярах над коллоидно-осмотическим
давлением плазмы. В результате относительно
бедная белком жидкость пропотевает
через неизмененную капиллярную стенку
и скапливается в плевральной полости.
Цвет
транссудата — от светло-желтого до
светло-зеленоватого. Иногда он бывает
геморрагическим. Транссудат прозрачный,
не свертывается при стоянии, имеет
щелочную реакцию. Содержание белка в
нем менее 30 г/л относительная плотность
ниже 1015, проба Ривальта отрицательная,
осадок беден клетками, среди которых
преобладает слущенный мезотелий.
Скопление транссудата в плевральных
полостях называется гидротораксом.
Гидроторакс
может быть вызван сердечной недостаточностью
различного происхождения (декомпенсированные
пороки сердца, перикардит, поражение
сердечной мышцы), заболеваниями с
выраженной гипопротеин-емией (нефротический
синдром, цирроз печени, алиментарная
дистрофия), опухолями средостения,
сдавливающими верхнюю полую вену.
Скопление
крови в плевральной полости называется
гемотораксом, а лимфы – хилотораксом.
Гемоторакс может возникнуть при
повреждении легких (проникающие ранения,
закрытая травма грудной клетки,
трансплевральные операции), туберкулезе,
новообразованиях легких, плевры,
средостения. Уже в первые часы у больного
с гемотораксом развивается гемоплеврит
(асептическое воспаление плевры).
Клиническая картина зависит от степени
выраженности кровотечения, сдавления
и повреждения легкого и смещения
средостения.
Хилоторакс
вызывается механическим повреждением
грудного протока, лимфосаркомой,
туберкулезом, метастазами раковой
опухоли с массивной блокадой лимфатической
системы и вен средостения. К основным
признакам хилезного выпота относятся
молочный цвет, образование при стоянии
сливкообразного слоя, высокое содержание
жира. Добавление эфира и едкой щелочи
к хилезному выпоту вызывает просветление
жидкости, при микроскопии осадка
обнаруживаются капли нейтрального
жира, хорошо окрашиваемые суданом или
осмиевой кислотой.
Основные
жалобы
больных
с наличием свободной жидкости в
плевральной полости – это одышка,
тяжесть и ощущение «переливания жидкости»
в грудной клетке на стороне поражения.
У части больных могут быть боли в грудной
клетке и кашель.
Выраженность
одышки зависит от объема жидкости в
плевральной полости, быстроты ее
накопления, степени уменьшения площади
дыхательной поверхности легких и
смещения органов средостения под
влиянием жидкости.
Если
пораженные патологическим процессом
висцеральный и париетальный листки
плевры соприкасаются, то больные
испытывают боли разной интенсивности
(от умеренных до острых) в грудной клетке,
которые усиливаются при дыхании и кашле.
При диафрагмальной локализации поражения
плевры боли распространяются на верхнюю
половину живота или по ходу диафрагмального
нерва в область шеи.
Ограничение
экскурсии грудной клетки на стороне
поражения уменьшает интенсивность
плевральной боли. Больные сами нередко
находят нужное положение (лежат на той
половине грудной клетки, где имеется
плевральное поражение), прижимают и
фиксируют болезненный участок грудной
клетки руками, тугой повязкой и т.д. По
мере накопления жидкости, раздвигающей
плевральные листки, боли уменьшаются,
но нарастает одышка.
При
осмотре больного
обращает на себя внимание его вынужденное
положение с приподнятой верхней частью
туловища. Нередко больной лежит на
стороне скопления жидкости
При
массивном скоплении жидкости в плевральной
полости в результате развившейся
дыхательной недостаточности появляется
цианоз кожных покровов и видимых
слизистых оболочек. В случае медиастинального
расположения жидкости и ее осумкования
может наблюдаться дисфагия (нарушение
акта глотания и прохождения пищи по
пищеводу), отек лица, шеи, осиплость
голоса. Возможно набухание шейных вен.
Дыхательные
экскурсии на стороне поражения бывают
ограниченными. У худощавых больных со
слабо развитой мускулатурой заметны
сглаженность и даже выбухание межреберных
промежутков. Межреберные промежутки
расширены. При значительных выпотах
пораженная половина грудной клетки
увеличивается в объеме. Кожа в нижней
части грудной клетки становится отечной,
а кожная складка, приподнимаемая двумя
пальцами, представляется более массивной,
чем с противоположной стороны (симптом
Винтриха).
В
зависимости от состава жидкости (экссудат
или транссудат) физикальные и некоторые
клинические признаки имеют свои
особенности. Так, при значительном
скоплении экссудата в плевральной
полости с помощью пальпации (феномен
голосового дрожания), перкуссии,
аускультации и рентгенологического
исследования можно выявить три зоны.
Первая
зона – площадь расположения основной
массы экссудата, ограниченная снизу
диафрагмой, а сверху – дугообразной
возвышающейся к подмышечной области
линией Дамуазо – Соколова. Выпот при
экссудативном плеврите более свободно
накапливается в боковых отделах
плевральной полости, в области
реберно-диафрагмального синуса.
Вторая
зона ограничена с наружной стороны
линией Дамуазо – Соколова, сверху
горизонтальной линией, соединяющей
наивысшую точку линии Дамуазо – Соколова
(наивысшую точку расположения жидкости)
с позвоночником, а с внутренней стороны
— позвоночником. Образованная указанными
линиями зона имеет треугольную форму
и называется треугольником Гарлянда.
В этой зоне находится участок поджатого
легкого.
Третья
зона располагается над треугольником
Гарлянда и линией Дамуазо – Соколова
и включает в себя неприкрытую и неподжатую
жидкостью часть легкого.
По
мере накопления жидкости происходит
спадение легкого и смещение средостения
в здоровую сторону. При массивном выпоте
на здоровой стороне вдоль позвоночника
появляется притупление перкуторного
звука треугольной формы (треугольник
Грокко – Раухфуса), вызванное смещением
средостения и части плеврального синуса,
переполненного жидкостью. Треугольник
ограничивается позвоночником, продолжением
линии Дамуазо – Соколова на здоровую
сторону и нижней границей легкого.
В
первой зоне
голосовое дрожание значительно ослаблено
вплоть до полного исчезновения, что
связано с поглощением звуковых колебаний
толстым слоем жидкости в плевральной
полости. При перкуссии над этой зоной
отмечается абсолютно тупой звук. Нижняя
граница легких смещена вверх. Подвижность
нижнего легочного края снижается.
При
аускультации над диафрагмой, где слой
жидкости особенно массивен, дыхание
либо не выслушивается, либо отмечается
ослабленное, как бы доносящееся издалека,
бронхиальное дыхание. Бронхофония над
первой зоной ослаблена или не проводится.
Во
второй зоне
(треугольник Гарлянда) при перкуссии
выслушивается притупленный тимпанит,
который обусловлен содержащимся в
бронхах воздухом. Голосовое дрожание,
так же как и бронхофония, в этой зоне
усилено из-за уплотнения поджатого
жидкостью легкого. При аускультации
здесь же обнаруживается дыхание с
бронхиальным оттенком, а нередко и
патологическое бронхиальное дыхание.
В
третьей зоне
(над легкими, не прикрытыми слоем
жидкости) определяется неизмененное
голосовое дрожание и перкуторно – ясный
легочный звук. Если же в этой части
легкого развивается викарная эмфизема,
то отмечается коробочный оттенок
перкуторного звука.
В
этой зоне может выслушиваться усиленное
везикулярное дыхание, а при развитии
гиповентиляции и поражении плевры –
влажные мелко- и среднепузырчатые хрипы,
а также шум трения плевры. Шум трения
плевры выслушивается на выдохе и на
вдохе, носит прерывистый характер и
напоминает скрип снега под ногами.
Если
жидкостью в плевральной полости является
транссудат, то при перкуссии легких
обычно выявляется его почти горизонтальное
расположение и отсутствие зоны
треугольника Гарлянда. В связи с этим,
при гидротораксе над легкими на стороне
поражения определяются только две зоны
– зона транссудата и зона легкого выше
уровня жидкости.
Гидроторакс
чаще бывает двусторонним, с большим
скоплением жидкости на стороне привычного
лежания. При перкуссии грудной клетки
выявляется изменение звука в зависимости
от положения тела больного и свободного
перемещения жидкости в плевральной
полости.
В
случае левостороннего расположения
жидкости появляется тупой звук в области
пространства Траубе, которое ограничено
справа левой долей печени, сверху
верхушкой сердца и нижним краем левого
легкого, слева селезенкой, снизу краем
реберной дуги. В норме у здоровых людей
в этой области слышен тимпанический
звук, обусловленный газовым пузырем
желудка.
На
здоровой половине грудной клетки
перкуторный звук может иметь коробочный
оттенок из-за викарной эмфиземы, а при
аускультации там выслушивается усиленное
везикулярное дыхание.
Границы
тупости сердца и средостения смещены
в здоровую сторону. На стороне поражения
сердечная тупость сливается с притуплением,
обусловленным плевральным выпотом. При
рассасывании жидкости сердце возвращается
к своему нормальному положению.
Аускультативно определяется тахикардия,
приглушенность тонов сердца.
При
рентгенологическом исследовании
обнаруживается интенсивное однородное
затемнение, которое прилежит к наружному
краю грудной клетки и диафрагме и имеет
четкую верхнюю границу, соответствующую
линии Дамуазо – Соколова.
Наряду
с основными симптомами гидроторакса у
больных имеются признаки основного
патологического процесса, приведшего
к нему – недостаточности кровообращения
(одышка, цианоз отеки на ногах, увеличение
печени, асцит), заболевания почек, опухоли
средостения, сдавливающие верхнюю полую
вену В сомнительных случаях вопрос
решает исследование плевральной
жидкости.
Если
скопление жидкости в плевральной полости
не осумковано, то при перемене положения
тела больного затемнение меняет свою
форму в связи с перемещением жидкости.
Граница тени осумкованного выпота
делается более резкой, выпуклой кверху,
иногда неровной. Жидкость может
осумковаться в разных отделах плевральной
полости, в том числе в междолевой щели.
Тень при этом обычно однородна, имеет
ровные и выпуклые контуры.
Наличие
жидкости в плевральной полости служит
показанием к диагностической
плевральной пункции,
которая позволяет подтвердить наличие
жидкости и определить ее характер. Сразу
после плевральной пункции необходимо
произвести повторное рентгенологическое
исследование легких, которое может
оказаться решающим в определении
диагноза. Прокол плевры производится
в 8 – 9 межреберных промежутках на
середине расстояния между лопаточной
и задней подмышечной линиями. Кожа в
зоне прокола обрабатывается спиртом и
йодом. Игла проводится к плевре по
верхнему краю нижележащего ребра во
избежание повреждения нервно-сосудистого
пучка, который расположен в бороздке,
проходящей по нижнему краю ребра. Прокол
париетальной плевры ощущается как
провал в пустоту.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
