Синдром множественных эндокринных неоплазий тип 2
Синдром МЭН — 2: механизм развития, симптоматика, методы диагностики и лечения
Множественная эндокринная неоплазия второго типа (синдром МЭН 2 типа) — это симптомокомплекс, объединяющий группу патологических состояний, для которых характерно наличие новообразования или гиперпластического процесса из клеток нейроэктодермы, поражающего два и более органов эндокринной системы.
Практически в 100% случаев диагностики МЭН-2 одним из новообразований является медуллярный рак щитовидной железы. Различают синдром Сиппла, или множественную эндокринную неоплазию 2А типа, при котором медуллярный рак щитовидной железы сочетается с феохромоцитомой и поражением паращитовидных желез, и синдром Горлина, или множественную эндокринную неоплазию 2Б типа, при котором наряду с феохромоцитомой и раком щитовидной железы диагностируют множественные ганглионейромы слизистой оболочки желудочно-кишечного тракта.
Механизм развития МЭН – 2
Причины развития новообразований до настоящего времени достоверно не известны. Наследуются обе разновидности МЭН-2 по аутосомно-доминантному типу, с высокой степенью проявления в аллелях и вариабельностью степени проявления различных признаков заболевания. Патологические проявления множественной эндокринной неоплазии формируются по двухступенчатой схеме: вначале генетическая мутация повышает риск развития неопластических трансформаций, а впоследствии соматическая мутация ведет к развитию новообразования в определенных клетках и тканях.
Так как в ходе мутации поражаются участки десятой хромосомы, содержащей вещество, влияющее на развитие нервной пластинки и её производных, клинически при множественной эндокринной неоплазии второго типа определяется поражение парафолликулярных клеток, медуллярной части надпочечников и других тканей, имеющих нейроклеточную природу.
Симптомы МЭН — 2А и МЭН — 2Б
Обычно первые клинические проявления синдрома множественных эндокринных неоплазий начинаются с обнаружения признаков медуллярного рака щитовидной железы. Из-за того, что заболевание имеет длительный латентный период, характеризующийся бессимптомным течением, ранняя диагностика его затруднена. Встречаемость карциномы у мужчин и женщин примерно одинакова. Первыми признаками заболевания могут быть жалобы на боли в животе спастического характера, выраженную диарею. При первом обращении больных во время осмотра у них обнаруживается эутиреоидный зоб, с наличием множественных или солитарных узлов. Если врач обнаруживает при пальпации изменение консистенции (уплотнение) и увеличение шейных лимфатических узлов, это может свидетельствовать о наличии в них метастазов.
В случае значительного распространения опухолевого процесса и наличия метастазов в переднем средостении, больные жалуются на затруднение и боли при вдохе, одышку при нагрузке и в состоянии покоя. Почти у половины больных медуллярный рак метастазирует в легкие, кости скелета и печень, в редких случаях — в мягкие ткани и головной мозг.
Длительность клинического периода медуллярного рака щитовидной железы у разных больных варьирует от 3 до 10 лет, а его клетки могут вырабатывать, помимо традиционного кальцитонина, кортикотропин, серотонин, соматостатин, простагландины и ряд других биологически активных веществ. Патологический процесс может осложниться компрессионными переломами и расплавлением позвонков, что приводит к повреждению спинного мозга и развитию паралича. При отсутствии своевременного лечения медуллярный рак щитовидной железы прогрессирует и может завершиться летальным исходом в результате легочного кровотечения, печеночной желтухи или истощения.
Феохромоцитома — вторая по частоте встречаемости опухоль, наблюдаемая при синдроме множественной эндокринной неоплазии второго типа, которая располагается в надпочечниках, поражая чаще один из них. Развивается она обычно в возрасте 35-45 лет и сопровождается постоянным или периодическим повышением артериального давления, повышением основного обмена веществ, учащением сердцебиения, потливостью, истощением и увеличением содержания глюкозы в крови из-за избыточной выработки катехоламинов. Причем, артериальная гипертензия при феохромоцитоме может развиваться постепенно, с периодическим развитием гипертонических кризов, а может быть стабильно высокой. При пароксизмальной артериальной гипертензии давление поднимается до критических цифр лишь в период криза, а в остальное время держится на стабильном уровне.
Гипертонические кризы могут быть спровоцированы физической или эмоциональной перегрузкой, переохлаждением, приемом обезболивающих препаратов, а длительность их может варьировать от нескольких минут до нескольких дней. Начало криза всегда внезапное. Для него характерно появление головной и загрудинной боли, боли в области сердца и живота. Больные становятся раздражительными, потливыми, жалуются на чувство страха. Гипертонический криз опасен своими осложнениями в виде фибрилляции желудочков, острой сердечно-сосудистой недостаточности и геморрагического инсульта, приводящих к смертельному исходу.
При синдроме множественных эндокринных неоплазий 2А типа наряду с вышеуказанными новообразованиями выявляются гиперпластические процессы околощитовидных желез, что влечет за собой увеличение секреции паратгормона. Больные предъявляют жалобы на общую слабость, тошноту, боли в эпигастрии, изредка — на почечные колики из-за отхождения камней и солей. Кризов из-за увеличения содержания кальция в крови практически не наблюдается.
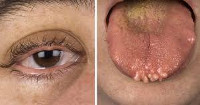
При синдроме МЭН — 2Б, наряду с медуллярной карциномой щитовидной железы и феохромоцитомой наблюдается такой специфический признак, как множественные ганлионейромы слизистой оболочки всего желудочно-кишечного тракта, начиная от губ и слизистой полости рта, заканчивая анусом. Кроме того, для большинства больных характерен марфаноподобный внешний облик — удлиненные конечности и пальцы, чрезмерная подвижность суставов, тремы между зубами, деформация митрального клапана сердца.
Методы диагностики синдрома МЭН – 2
Жалобы больных, анамнестические данные, а также показатели физикального обследования сходны с таковыми при отдельных формах новообразований — феохромоцитоме, синдроме гиперпаратиреоза, медуллярном раке щитовидной железы.
Лабораторная диагностика играет одну из ключевых ролей в распознавании МЭН — 2. Так, например, при подозрении на медуллярный рак щитовидной железы обязательным считают определение базального и стимулированного введением глюконата кальция уровня кальцитонина. Для подтверждения наличия в организме феохромоцитомы определяют содержание метанефрина и норметанефрина в суточной моче. А увеличение секреции паратгормона подтверждается определением его концентрации, а также содержания ионов кальция и фосфора в сыворотке крови.
Для выявления всех новообразований, составляющих основу синдрома множественных эндокринных неоплазий, одними из наиболее информативных являются инструментальные методы исследования. В частности, для диагностики медуллярной карциномы щитовидной железы прибегают к ультразвуковому исследованию самой железы и близлежащих лимфатических узлов, спиральной компьютерной томографии, позволяющей выявить распространенность опухолевых метастазов, сцинтиграфии с метайодбензилгуанидином (МИБГ).
Ультразвуковое исследование, компьютерная и магнитно-резонансная томография позволяют распознать феохромоцитому, поражающую кору надпочечников, и гиперплазию паращитовидных желез.
При обнаружении медуллярного рака щитовидной железы больного обязательно подвергают генетическому исследованию на мутацию в протоонкогене RET. При обнаружении генетической основы синдрома даже при отсутствии клинических признаков ежегодно проводят анализы гормонов — кальцитонина и катехоламинов, с целью раннего распознавания синдрома МЭН — 2.
Лечение МЭН – 2
Основной стратегией лечебных мероприятий при множественной эндокринной неоплазии 2 типа является избавление от опухолевых очагов и последующая коррекция гормональных нарушений. Больных госпитализируют в случаях показаний к оперативному вмешательству и при проведении диагностических процедур у пациентов, находящихся в тяжелом состоянии.
Консервативная терапия складывается лишь из назначения препаратов для устранения симптомов заболевания. Лечение и профилактика медуллярного рака щитовидной железы предполагает исключительно оперативный путь, подразумевающий тотальное удаление щитовидной железы с клетчаткой и лимфатическими узлами околотрахеальной зоны. Если в процесс вовлекаются лимфатические узлы бокового шейного треугольника, их также удаляют. При отдаленных метастазах хирургическое вмешательство малоэффективно, за исключением случаев, когда удаление новообразования устраняет симптомы гормональнозависимой диареи.
Медуллярный рак щитовидной железы нечувствителен к лучевой терапии, химиотерапии и гипертермии. Поэтому при выявлении МЭН — 2- носительства в результате исследования RET-протоонкогена показано профилактическое удаление щитовидной железы в раннем возрасте.
Если медуллярный рак щитовидной железы сочетается с феохромоцитомой, лечение начинают с удаления опухоли коры надпочечников, а именно с проведения адреналэктомии при одностороннем поражении и удалении обоих надпочечников при двустороннем поражении. С профилактической целью удаление обоих надпочечников не предусмотрено.
При гиперплазии паращитовидных желез поражение всех четырех желез одновременно наблюдается крайне редко, однако целесообразно проведение их полноценной ревизии. Увеличенные железы удаляют полностью, либо частично. Удаление паращитовидных желез при хирургическом вмешательстве на щитовидной железе возможно лишь после подтверждения гиперпаратиреоза на основании биохимических данных. Так как агрессивность гиперпаратиреоза в общем течении синдрома МЭН — 2 невысока, удаление паращитовидных желез с профилактической целью не практикуется.
Вследствие того, что медуллярный рак щитовидной железы и феохромоцитома способны рецидивировать даже после хирургического вмешательства, больные с синдромом МЭН — 2 на протяжении всей жизни должны находиться под наблюдением. Рекомендовано ежегодное исследование крови на содержание кальцитонина после стимуляции глюконатом кальция, ионизированного кальция и паратгормона (для больных с МЭН — 2А), а также исследование суточной мочи на содержание катехоламинов.
Интраоперационный нейромониторинг
Интраоперационный нейромониторинг — методика контроля электрической активности гортанных нервов, обеспечивающих подвижность голосовых связок, во время операции. При проведении мониторинга хирург имеет возможность каждую секунду оценивать состояние гортанных нервов и соответственно менять план операции. Нейромониторнг позволяет резко снизить вероятность развития нарушения голоса после операций на щитовидной железе и околощитовидных железах.
Источник
Синдром множественных эндокринных неоплазий – группа наследственных заболеваний, характеризующихся множественными опухолевыми или гиперпластическими поражениями эндокринных желез. Клинические проявления множественных эндокринных неоплазий обусловлены типом синдрома: при МЭН 1 типа в патологический процесс вовлекаются паращитовидные железы, аденогипофиз, поджелудочная железа; при МЭН 2А типа – щитовидная железа и надпочечники; при МЭН 2В типа — щитовидная железа, паращитовидные железы, надпочечники и слизистые оболочки. Диагностика множественных эндокринных неоплазий включает проведение генетических исследований, лабораторных анализов, визуализирующих инструментальных исследований. Лечебная тактика при множественных эндокринных неоплазиях включает хирургическое удаление опухолей желез.
Общие сведения
Термином «множественные эндокринные неоплазии» (МЭН) в эндокринологии объединяют наследственные аутосомно-доминантные синдромы, протекающие с гиперплазией или опухолями нескольких желез внутренней секреции. Чаще всего в синдром множественных эндокринных неоплазий оказываются вовлечены щитовидная и паращитовидные железы, гипофиз, надпочечники, поджелудочная железа, желудочно-кишечный тракт, нервная система. Неоплазия может проявляться аденоматозом, гиперплазией или карциноматозом эндокринных желез.
С учетом характерной локализации неоплазии и основных клинических симптомокомплексов выделяют МЭН 1 типа (синдром Вермера), МЭН 2А типа (синдром Сиппла), МЭН 2В типа (синдром Горлина).

Синдром множественных эндокринных неоплазий
Множественные эндокринные неоплазии 1 типа
Характеристика МЭН 1 типа
Компонентами множественных эндокринных неоплазий 1 типа являются поражение паращитовидных желез, гипофиза, поджелудочной железы, реже — щитовидной железы, надпочечников и половых желез.
Множественные эндокринные неоплазии 1 типа впервые были описаны в 1954 г. и по автору получили название синдрома Вермера. При МЭН 1 типа в 90% случаев развивается первичный гиперпаратиреоз; у 80% больных – опухоли поджелудочной железы; в 65% наблюдений — аденомы гипофиза. Поражение надпочечников может быть представлено гиперплазией или аденомами; щитовидной железы – аденомами, тиреоидным раком, коллоидным зобом, тиреотоксикозом или хроническим лимфоцитарным тиреоидитом. Среди более редких сопутствующих нарушений встречаются липомы, полипы желудка, рак легкого, шванномы, опухоли яичек и др.
Причины МЭН 1 типа
Различают спорадические и наследственные формы множественных эндокринных неоплазий 1 типа.
В большинстве случаев МЭН 1 типа является генетически детерминированной патологией с аутосомно-доминантным типом наследования. Считается, что множественные эндокринные неоплазии 1 типа связаны с наследованием локуса llql3 на XI хромосоме. При наследственных формах имеют место мутации как в герминативных, так и в соматических клетках; при спорадических – только в соматических клетках. Учитывая возможность развития неоплазии нейроэктодермальных клеток, предполагается патогенетическая связь МЭН-синдромов с родственными эктопическими гормональными синдромами.
При множественных эндокринных неоплазиях 1 типа не все признаки заболевания могут проявляться в равной степени. Все три компонента МЭН 1 типа выявляются только в трети случаев.
Симптомы МЭН 1 типа
Ранним проявлением множественных эндокринных неоплазий 1 типа в большинстве случаев служит гиперпаратиреоз, который обычно развивается в возрасте 25—30 лет. В начальном периоде больных беспокоит пониженный аппетит, тошнота, похудание, запоры, иногда — почечные колики, обусловленные отхождением солей и мелких конкрементов. Стадия развернутой симптоматики протекает с мышечной слабостью в проксимальных отделах конечностей, болями в костях, снижением памяти, депрессивными состояниями, полидипсией и полиурией. В редких случаях гиперпаратиреоз при множественных эндокринных неоплазиях 1 типа сопровождается развитием судорог и коматозного состояния.
В целом гиперпаратиреоз при МЭН 1 типа имеет более мягкое течение в сравнении с первичным гиперпаратиреозом: крайне редки случаи хондрокальциноза, ободкового кератита, кальцификации ушных раковин и др. Вместе с тем, для множественных эндокринных неоплазий 1 типа типичны диффузный остеопороз и компрессионные переломы позвонков.
Аденомы гипофиза при множественных эндокринных неоплазиях 1 типа могут быть представлены пролактиномами, соматотропиномами, кортикотропиномами. Наличие пролактиномы приводит к развитию гиперпролактинемического гипогонадизма: дисменореи, галактореи, бесплодия (у женщин); половых расстройств, гинекомастии – у мужчин. Соматотропиномы сопровождаются акромегалией, стойкими головными болями, миастенией, снижением памяти и т. д.; кортикотропиномы вызывают развитие болезни Иценко—Кушинга, реже — гипопитуитаризма. При множественных эндокринных неоплазиях 1 типа, как правило, выявляются опухоли поджелудочной железы: инсулиномы, гастриномы, випомы, крайне редко — глюкагономы, соматостатиномы и др.
Инсулиномы нередко бывают множественными; в 3—6% случаев – злокачественными. Клинические проявления инсулиномы обусловлены развитием гипогликемического синдрома. Второй по частоте опухолью поджелудочной железы при множественных эндокринных неоплазиях 1 типа является гастринома, сопровождающаяся развитием синдрома Золлингера—Эллисона. Випома – гормонально-активная опухоль АПУД-системы, секретирующая избыточные количества вазоактивного интестинального полипептида; вызывает постоянную или интермиттирующую диарею, стеаторею, гипотонию, кожные высыпания, обезвоживание.
Диагностика МЭН 1 типа
Достоверная диагностика множественной эндокринной неоплазии 1 типа основана на выявлении не менее 2-х компонентов данного синдрома. Лабораторные изменения могут включать увеличение уровня ионизированного кальция, гипофосфатемию, повышение уровня паратиреоидного гормона, инсулина, пролактина, СТГ, гастрина и др. С целью топической диагностики опухолей эндокринных желез выполняются УЗИ и ЯМР-томография паращитовидных желез, сцинтиграфия, селективная артериография; рентгенография турецкого седла, КТ или МРТ головного мозга; УЗИ и ультрасонография поджелудочной железы.
Для оценки степени вторичных поражений внутренних органов при множественных эндокринных неоплазиях 1 типа исследуется расширенная биохимия крови (глюкоза, щелочная фосфатаза, электролиты, креатинин, мочевина, остаточный азот и др.); проводятся пробы мочи по Зимницкому и Сулковичу; выполняется УЗИ почек, экскреторная урография; ЭКГ, фиброгастродуоденоскопия; денситометрия, рентгенография пальцев рук, длинных трубчатых костей и др.
Лечение МЭН 1 типа
При множественных эндокринных неоплазиях 1 типа лечение обычно начинают с удаления околощитовидных желез (паратиреоидэктомии); затем производят удаление опухолей поджелудочной железы (энуклеацию, резекцию головки поджелудочной железы, дистальную резекцию, панкреатодуоденальную резекцию и т. д.). При злокачественном характере опухолей показана послеоперационная химиотерапия.
В отношении аденом гипофиза, входящих в синдром множественных эндокринных неоплазий 1 типа, может предприниматься аденомэктомия, проводиться лекарственная или дистанционная лучевая терапия.
Множественные эндокринные неоплазии 2А и 2В типов
Характеристика МЭН 2А и 2В типов
Синдром множественных эндокринных неоплазий 2А типа включает медуллярную карциному щитовидной железы, феохромоцитому и гиперпаратиреоз. Заболевание описано в 1959 г. Дж. Сипплом, в связи с чем в литературе также обозначается как синдром Сиппла.
При множественных эндокринных неоплазиях 2В типа (синдром Горлина), кроме указанных выше компонентов, имеют место невриномы слизистых оболочек, нейропатии и патология опорно-двигательного аппарата.
Причины МЭН 2А и 2В типов
Этиология синдромов МЭН 2 типа связана с аутосомно-доминантным наследованием мутации RET-протоонкогена в X хромосоме, в области 10р11.2. У больных с МЭН 2А типа мутации затрагивают кодоны 609, 618, 620 и 634 в экзоне 10 и кодоны 768 и 804 в экзоне 11; при МЭН 2В типа — 918 кодон экзона 11. Мутации RET-протоонкогена вызывают его активацию, что обусловливает неконтролируемый клеточный рост и неопластическую трансформацию.
Множественные эндокринные неоплазии 2 типа встречаются с частотой 1-10 случаев на 100 тыс. населения.
Симптомы МЭН 2А и 2В типов
К ранним проявлениям множественной эндокринной неоплазии 2А типа относится медуллярный рак щитовидной железы, исходящий из парафолликулярных клеток и секретирующий кальцитонин. Симптоматика скудна; в трети случаев может отмечаться диарея и карциноидный синдром, связанный с продукцией опухолью вазоактивных пептидов (гистамина, серотонина, простагландинов). Еще реже карцинома щитовидной железы секретирует АКТГ, вызывая развитие синдрома Иценко-Кушинга. В большинстве случаев медуллярный рак щитовидной железы выявляется при обследовании пациентов по поводу узлового зоба.
Феохромоцитома при множественной эндокринной неоплазии 2А типа обнаруживается у половины больных, обычно уже после опухолевого поражения щитовидной железы. Феохромоцитома, как правило, сопровождается умеренной транзиторной или постоянной артериальной гипертензией, общей слабостью, гипергидрозом, гиперсаливацией, полиурией. При кризовом течении феохромоцитомы высока вероятность фибрилляция желудочков, острой сердечной недостаточности, отека легких, геморрагического инсульта.
Признаками гиперпаратиреоза при синдроме множественных эндокринных неоплазий 2А типа могут являться снижение аппетита, тошнота, боли в эпигастрии, почечные колики. МЭН 2А типа может протекать в сочетании с первичным амилоидозом кожи или болезнью Гиршпрунга.
При синдроме множественных эндокринных неоплазий 2В типа к медуллярной карциноме щитовидной железы, феохромоцитоме и гиперпаратиреозу добавляется развитие патологии опорно-двигательного аппарата и множественных неврином слизистых оболочек.
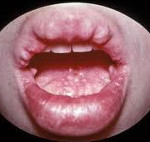
Пациенты с множественными эндокринными неоплазиями 2В типа имеют марфаноподобную внешность; у них часто встречается искривление позвоночника, воронкообразная деформация грудной клетки, конская стопа, арахнодактилия, вывихи бедренных костей. Невриномы чаще локализуются на языке, слизистых губ, щек, ЖКТ. Они представляют безболезненные бело-розовые узелки размером 1—3 мм. Со стороны пищеварительной системы могут отмечаться диарея, запоры, мегаколон.
Диагностика МЭН 2А и 2В типов
Выявление отдельных компонентов множественных эндокринных неоплазий 2 типа строится на принципах диагностики соответствующих заболеваний.
В процессе обследования проводится УЗИ и сцинтиграфия надпочечников и щитовидной железы, определение уровня кальция крови и гормонов (тиреоглобулина, кальцитонина, АКТГ, катехоламинов, паратгормона). Генетический скрининг позволяет выявить мутацию RET-протоонкогена.
Лечение МЭН 2А и 2В типов
При синдроме множественных эндокринных неоплазий 2 типа лечение предусматривает первоочередное удаление феохромоцитомы – одностороннюю или двустороннюю адреналэктомию. При двустороннем удалении надпочечников для профилактики хронической надпочечниковой недостаточности требуется постоянная заместительная глюко- и минералокортикоидная терапия.
Следующим этапом выполняется тиреоидэктомия с лимфодиссекцией. В послеоперационном периоде для коррекции послеоперационного гипотиреоза назначаются препараты тироксина. В случае неоперабельной карциномы щитовидной железы проводится химиотерапия.
Хирургическая тактика в отношении гиперпаратиреоза при множественных эндокринных неоплазиях 2 типа может предусматривать субтотальную паратиреоидэктомию, в некоторых случаях — тотальное удаление околощитовидных желез с аутотрансплантацией паратироидной ткани в мышцу предплечья.
Прогноз при синдроме множественных эндокринных неоплазий
Генетический скрининг и динамическое наблюдение пациентов с множественными эндокринными неоплазиями 1 типа позволяют выявлять и контролировать течение синдрома, что значительно улучшает прогноз при данной патологии. При множественных злокачественных опухолях поджелудочной железы прогноз гораздо хуже.
При синдроме множественных эндокринных неоплазий 2-го типа прогноз также неблагоприятный, во многом определяется операбельностью и метастазированием рака щитовидной железы и феохромоцитомы.
Источник
