Синдром маркуса гунна мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
Название: Синдром Маркуса Гунна.
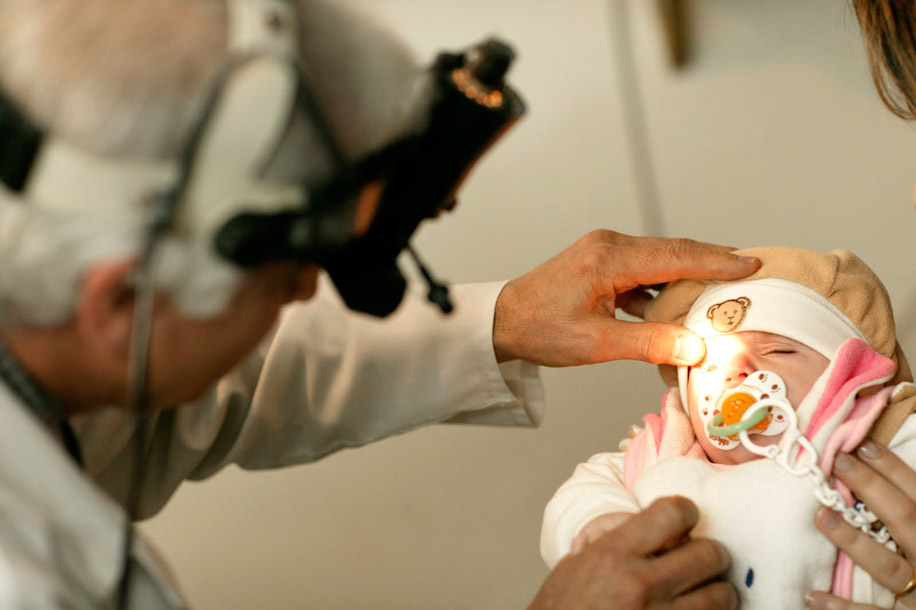
Синдром Маркуса Гунна
Описание
Синдром Маркуса Гунна. Это полиэтиологическое заболевание органа зрения, проявляющееся блефароптозом верхнего века, которое самопроизвольно приподнимается при движениях в височно — нижнечелюстном суставе. Диагностика включает в себя сбор анамнеза, проведение наружного осмотра, рентгенографии, магнитно-резонансной томографии (МРТ), офтальмоскопии, визометрии, биомикроскопии. Тактика лечения зависит от степени выраженности птоза. При минимальных проявлениях хирургическое вмешательство не показано. При тяжелом течении проводится тарзомиоэктомия, частичная резекция леватора верхнего века с его последующим укреплением при помощи аутотрансплантата.
Дополнительные факты
Синдром Маркуса Гунна или пальпебромандибулярная синкинезия – это редкая, зачастую врожденная патология в офтальмологии, проявляющаяся птозом верхнего века в комбинации с синкинезиями. Данное заболевание впервые было описано в 1883 году английским офтальмологом М. Гунном, который наблюдал клиническую симптоматику синдрома у пятнадцатилетнего ребенка. Согласно статистическим данным, патология встречается у 5% больных с врожденным блефароптозом. Синдром Маркуса Гунна распространен повсеместно. Среди представителей женского и мужского пола встречается с одинаковой частотой. Как правило, первые признаки заболевания у детей выявляют в период грудного вскармливания. Родители обращают внимание на синхронные с открыванием рта движения верхнего века.
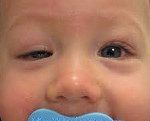
Синдром Маркуса Гунна
Причины
Врожденная форма синдрома Маркуса Гунна чаще развивается спорадически. В редких случаях отмечается аутосомно-доминантный тип наследования. Приобретенная форма может возникать у пациентов с прогрессирующей ишемией головного мозга, черепно-мозговой травмой, энцефалитом. Реже провоцирующим фактором выступает поражение лицевого нерва во время хирургических вмешательств, удаления зуба или инвазивных косметологических процедур. В механизме развития пальпебромандибулярной синкинезии Маркуса Гунна главную роль играет образование патологических связей между глазодвигательным, тройничным и лицевым нервами. При этом очаг аномальной импульсации расположен супрануклеарно.
Согласно филогенетической теории причиной развития заболевания является рудиментарная жаберно-оральная синкинезия, т. У рыб во время открытия ротовой полости жаберные дуги приподнимаются. Основой для их формирования у человека могут стать врожденные или приобретенные поражения пирамидной системы. При этом компенсаторная активизация подкорковых структур головного мозга провоцирует развитие клинических проявлений синдрома Маркуса Гунна.
Симптомы
Для синкинетического синдрома Маркуса Гунна характерен птоз верхнего века в сочетании с неконтролируемым подниманием века при движениях в височно-нижнечелюстном суставе. Первые проявления врожденной формы обнаруживаются во время кормления ребенка. При открытии рта пораженное блефароптозом веко поднимается. Данный процесс не контролируется волевыми усилиями и происходит при всех провоцирующих движениях нижней челюсти. В более зрелом возрасте больные отмечают, что открытие глаза также провоцируют движения нижней челюсти в сторону, противоположную зоне поражения, выдвижение кпереди, сжатие зубов и даже движения губами. Однако интенсивность клинической симптоматики может значительно варьировать у конкретных индивидуумов.
Диагностика
Диагностика синдрома Маркуса Гунна основывается на анамнестических данных, результатах наружного осмотра, рентгенографии, магнитно-резонансной томографии (МРТ), офтальмоскопии. Дополнительные методы исследования – визометрия, биомикроскопия. В редких случаях в анамнезе у пациентов наблюдаются семейные формы заболевания, но чаще врожденная патология развивается спорадически. Больные приобретенной формой синдрома Маркуса Гунна зачастую отмечают травматические повреждения глаза, предшествующие появлению клинической симптоматики. При наружном осмотре визуализируется птоз одного, реже обоих век, который самостоятельно ликвидируется при движениях в височно-нижнечелюстном суставе.
Рентгенография проводится в случае приобретенной формы для выявления органических повреждений. Метод МРТ позволяет обнаружить патологическую взаимосвязь между глазодвигательным, тройничным и лицевым нервом. Как правило, аномальные очаги расположены супрануклеарно. Следствием указанных изменений может быть гипотрофия жевательной мышцы и круговой мышцы глаза. При проведении офтальмоскопии патологических изменений со стороны зрительного нерва не обнаруживается. Методом биомикроскопии можно выявить гиперемию и отечность конъюнктивы. Острота зрения, как правило, соответствует норме.
Дифференциальная диагностика
Дифференциальную диагностику синдрома Маркуса Гунна необходимо проводить с врожденным птозом. При данной патологии движения нижней челюсти не способствуют поднятию века. Пальпебромандибулярная синкинезия относится к числу неврогенных птозов, поэтому для постановки диагноза помимо обследования у офтальмолога необходима консультация невропатолога.
Лечение
Хирургическое лечение при синдроме Маркуса Гунна показано пациентам с выраженным птозом и синкинезиями, которые нарушают нормальную жизнедеятельность. Также показанием является пальпебромандибулярная синкинезия в сочетании со страбизмом и амблиопией. При легком течении заболевание не требует специфического лечения. Выбор методики операции зависит от степени выраженности птоза. В случае минимальных клинических проявлений рекомендовано проведение тарзомиоэктомии. При сохранении функциональной способности леватора верхнего века производят его частичную резекцию с последующим укреплением при помощи аутотрансплантата (связка Уитналла).
Для профилактики развития страбизма и амблиопии птоз у детей с тяжелым течением синдрома Маркуса Гунна устраняют после 3-4 лет. С целью ликвидации косметического дефекта у пациентов с неосложненным течением операцию рекомендовано проводить после 15 лет. Своевременные оперативные вмешательства обеспечивают восстановление функции век, нормальное развитие зрительного анализатора, но не могут полностью устранить проявления синкинеза. В послеоперационном периоде показано местное применение антисептических растворов для промывания, антибактериальных средств в виде капель или мазей.
Источник
Синдром Маркуса-Гунна — очень редко встречающаяся патология, диагностируемая только у 5% детей, который родились с врожденным птозом верхнего века. Проявляется синдром необычно. Глаз больного всегда чуть прикрыт, но он открывается при сокращении жевательных мышц. Узнаем, из-за чего развивается заболевание и как оно лечится.
Синдром Маркуса-Гунна — описание болезни
Синдром Маркуса-Гунна, названный так по имени ученого, впервые описавшего болезнь в 1883 году, является офтальмологической патологией. Другое ее название — пальпебромандибулярная синкинезия. Развивается болезнь преимущественно с одной стороны лица. Данная форма диагностируется у 69% пациентов. Двусторонний тип синдрома наблюдается у 31% больных.
Зачастую недуг возникает у людей с врожденным блефароптозом — патологическим опущением века, которое приводит к частичному или полному закрытию зрачка.
Синдром Маркуса-Гунна — это не просто косметический дефект, делающий лицо апатичным и провоцирующий поднятие бровей. Эта патология приводит к снижению зрения.
Глаз практически постоянно прикрыт веком, из-за чего ухудшается видимость. Органы зрения формируются по этой причине неправильно. Особенно при врожденном типе заболевания. Это чревато серьезными нарушениями зрительных функций.

Блефароптоз при синдроме бывают частичным, когда веко закрывает только треть зрачка, неполным, сопровождающимся перекрытием зрачковой области более чем на половину, и полным, когда зрачка не видно совсем. Кроме того, бывает блефароптоз истинный и ложный. Последний диагностируется при большом скоплении жировой клетчатки под кожей века, а также уменьшении упругости самого глаза.
Такова общая картина синдрома Маркуса-Гунна. Причины возникновения его определяют форму и симптоматику болезни. От этих факторов зависит характер лечения.
Синдром Маркуса-Гунна: причины офтальмопатологии
Проводя диагностические мероприятия, врач в первую очередь устанавливает природу синдрома Маркуса-Гунна. Причины его бывают врожденными и приобретенными. При этом, когда речь идет о врожденном характере патологии, не подразумевается наследственность. Генетически заболевание никак не обусловлено. Развивается оно спорадически, то есть случайно. Происходит это еще в период внутриутробного развития. Синдром возникает, если формируется аномальное соотношение между тройничным нервом и нервом, который регулирует движения глазного яблока. Факторы, провоцирующие аномалию, точно неизвестны.

Иногда пальпебромандибулярная синкинезия становится следствием родовой травмы. Однако данная форма патологии уже не врожденная, а приобретенная. Помимо родовой травмы, ее причинами могут стать:
- естественное старение организма, сопровождающееся ослаблением мышц, которые отвечают за поднятие век;
- диабетическая невропатия — осложнение при сахарном диабете, характеризующееся повреждением нервных волокон;
- рассеянный склероз;
- синдром Горнера — поражение симпатической нервной системы, проявляющееся на глазах;
- инсульт;
- черепно-мозговая травма;
- глазная мигрень;
- воспалительные болезни головного мозга, включая энцефалит;
- хроническая недостаточность кровообращения — медленно прогрессирующая дисфункция головного мозга;
- сильные потрясение психологического характера;
- побочный эффект, осложнение после процедуры введения ботокса.

Патогенез синдрома установить достаточно сложно. Механизм его развития до сих пор ученым неясен, однако основа заболевания — патологическая связь между нижнечелюстными и глазодвигательными нервами.
Симптоматика синдрома Маркуса-Гунна и лечение патологии
Данный офтальмологический недуг проявляется, прежде всего, в опущении века (птозе). При этом наблюдаются непроизвольные сокращения леватора верхнего века — мышцы, отвечающей за его поднятие. Происходит это во время совершения человеком жевательных движений. Поднять верхнее веко сознательными усилиями у больного не получается.
Синдром, который имеет врожденную этиологию, выявляется при первом осмотре младенца. Иногда симптомы замечаются в момент кормления малыша матерью. Новорожденный открывает рот, а его веки поднимаются.
По мере роста ребенка признаки заболевания становятся все более выраженными. Даже незначительные движения челюстями вызывают сокращения леватора верхнего века. В некоторых случаях при синдроме Маркса-Гунна развивается косоглазие.

Также при формировании патологии могут наблюдаться следующие симптомы:
- отек век;
- обильное неконтролируемое слезотечение;
- нарушение бинокулярного зрения, что связано с косоглазием и синдромом «ленивого глаза»;
- отсутствие реакции глаза на свет;
- понижение остроты зрения.
Методы диагностики, применяемые при подозрении на синдром Маркуса-Гунна
Симптоматика синдрома настолько очевидна, что определить его не составляет труда. Однако врачу необходимо выявить причины патологии, тем более если она является приобретенной. Сначала офтальмолог проверяет остроту зрения пациента. После этого проводится исследование глаза посредством щелевой лампы. Данный метод позволяет оценить состояние конъюнктивы, век, роговицы. Рентгенография назначается при травмах. Если есть подозрение, что синдром является следствием поражения центральной нервной системы, пациента отправляют на магнитно-резонансную томографию. Может потребоваться помощь невролога.

Синдром Маркуса-Гунна: лечение
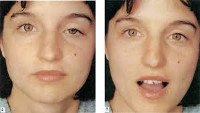
Сегодня данная патология успешно лечится хирургическим способом. Однако назначается операция не всегда. Если синдром вызван неудачной операцией, процедурой введения ботокса, сначала пациенту выписываются препараты, восстанавливающие нервно-мышечную проводимость, например, «Прозерин», а также витамины В1 и В6. Они вводятся инъекционно. Также назначаются физиотерапевтические процедуры и массаж лица. Если признаки заболевания не исчезли в течение 2-3 месяцев, проводится операция.
Безоперационный способ лечения синдрома возможен также при ложной форме блефароспазма.
Устранение его симптомов осуществляется посредством физиопроцедур. Пациент ходит на электрофорез с раствором «Прозерина», гальванотерапию, микротоки, массаж. Существует и специальная гимнастика для повышения тонуса лицевых мышц. Пользу могут принести при ложном блефароптозе лифтинговый крем, средства народной медицины.
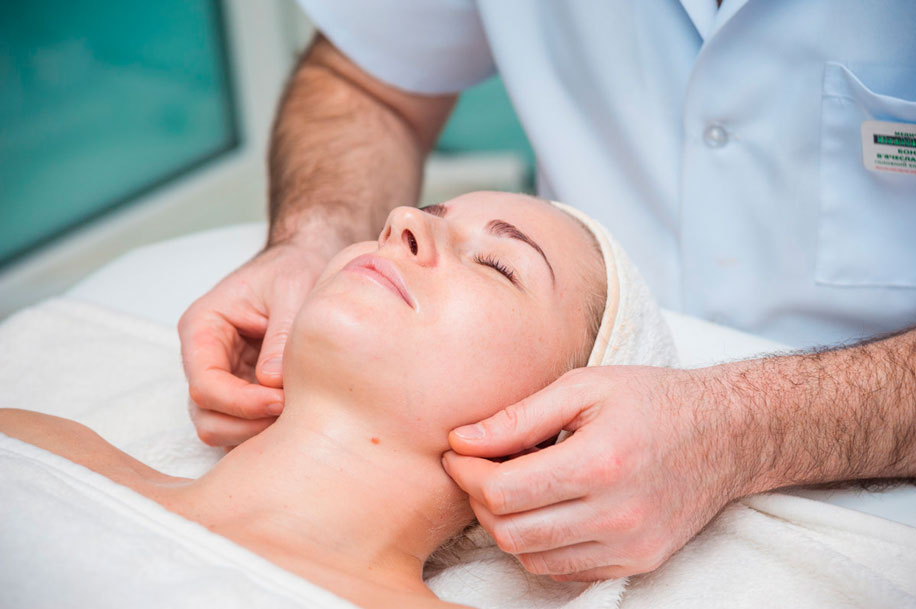
Упражнения для глазных и лицевых мышц выполняются следующим образом:
- делайте круговые движения глазами по часовой и против часовой стрелке;
- максимально раскрывайте глаза, удерживая веки в таком положении 10 секунд;
- быстро моргайте на протяжении 30 секунд;
- опустите глаза вниз, задержав взгляд на кончике носа на 15 секунд.
Веки могут фиксироваться пластырем для их удержания. Этот метод применяется для лечения детей до 10 лет. Именно до этого возраста формируются глазные щели.
Хирургический способ лечения синдрома Маркуса-Гунна
При неэффективности медикаментозного и процедурного лечения назначается операция. Обычно она не проводится, если пациенту менее 5 лет, однако при тяжелых формах патологии хирургического вмешательства не избежать и в совсем раннем возрасте. Процедура проводится под общим наркозом. Есть три типа операций, которые применяются при синдроме Маркуса-Гунна:
- Методика Гесса — подтягивание века за счет лобной мышцы. Назначается операция, если не работает верхняя прямая мышца или леватор.
- Способ Моте — лечение блефароптоза с помощью верхней прямой мышцы при параличе леватора.
- Операция Блашковича — формирование складки мышцы верхнего века.
Тип процедуры, которая подходит пациенту, определяется хирургом.
После операции накладываются швы, которые снимаются спустя две недели. Абсолютными противопоказаниями к хирургическому лечению является паралич 3-ей пары черепно-мозговых нервов и полное отсутствие чувствительности роговой оболочки.
Возможный исход заболевания
В основном прогноз благоприятный. Даже у пожилых пациентов выраженность симптомов патологии снижается. Иногда человек просто привыкает к этой болезни и старается ее не замечать. Однако косметический дефект устранить желают почти все, даже если на зрении синдром не сказывается.
При врожденной разновидности недуга необходимо чаще обследоваться у офтальмолога — не менее 2 раз в год. До операции врач должен контролировать развитие синдрома. После хирургического лечения важно не допустить повторного возникновения болезни.

Источник
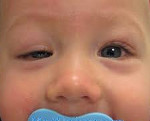
Синдром Маркуса Гунна – это полиэтиологическое заболевание органа зрения, проявляющееся блефароптозом верхнего века, которое самопроизвольно приподнимается при движениях в височно-нижнечелюстном суставе. Диагностика включает в себя сбор анамнеза, проведение наружного осмотра, рентгенографии, магнитно-резонансной томографии (МРТ), офтальмоскопии, визометрии, биомикроскопии. Тактика лечения зависит от степени выраженности птоза. При минимальных проявлениях хирургическое вмешательство не показано. При тяжелом течении проводится тарзомиоэктомия, частичная резекция леватора верхнего века с его последующим укреплением при помощи аутотрансплантата.
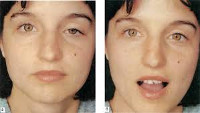
Общие сведения
Синдром Маркуса Гунна или пальпебромандибулярная синкинезия – это редкая, зачастую врожденная патология в офтальмологии, проявляющаяся птозом верхнего века в комбинации с синкинезиями. Данное заболевание впервые было описано в 1883 году английским офтальмологом М. Гунном, который наблюдал клиническую симптоматику синдрома у пятнадцатилетнего ребенка. Согласно статистическим данным, патология встречается у 5% больных с врожденным блефароптозом. Синдром Маркуса Гунна распространен повсеместно. Среди представителей женского и мужского пола встречается с одинаковой частотой. Как правило, первые признаки заболевания у детей выявляют в период грудного вскармливания. Родители обращают внимание на синхронные с открыванием рта движения верхнего века.

Синдром Маркуса Гунна
Причины синдрома Маркуса Гунна
Врожденная форма синдрома Маркуса Гунна чаще развивается спорадически. В редких случаях отмечается аутосомно-доминантный тип наследования. Приобретенная форма может возникать у пациентов с прогрессирующей ишемией головного мозга, черепно-мозговой травмой, энцефалитом. Реже провоцирующим фактором выступает поражение лицевого нерва во время хирургических вмешательств, удаления зуба или инвазивных косметологических процедур. В механизме развития пальпебромандибулярной синкинезии Маркуса Гунна главную роль играет образование патологических связей между глазодвигательным, тройничным и лицевым нервами. При этом очаг аномальной импульсации расположен супрануклеарно.
Согласно филогенетической теории причиной развития заболевания является рудиментарная жаберно-оральная синкинезия, т. к. у рыб во время открытия ротовой полости жаберные дуги приподнимаются. Основой для их формирования у человека могут стать врожденные или приобретенные поражения пирамидной системы. При этом компенсаторная активизация подкорковых структур головного мозга провоцирует развитие клинических проявлений синдрома Маркуса Гунна.
Симптомы синдрома Маркуса Гунна
Для синкинетического синдрома Маркуса Гунна характерен птоз верхнего века в сочетании с неконтролируемым подниманием века при движениях в височно-нижнечелюстном суставе. Первые проявления врожденной формы обнаруживаются во время кормления ребенка. При открытии рта пораженное блефароптозом веко поднимается. Данный процесс не контролируется волевыми усилиями и происходит при всех провоцирующих движениях нижней челюсти. В более зрелом возрасте больные отмечают, что открытие глаза также провоцируют движения нижней челюсти в сторону, противоположную зоне поражения, выдвижение кпереди, сжатие зубов и даже движения губами. Однако интенсивность клинической симптоматики может значительно варьировать у конкретных индивидуумов.
Как правило, синдром Маркуса Гунна развивается монокулярно, в редких случаях отмечается поражение обоих глаз. В раннем детском возрасте неспецифическими симптомами являются отечность века, слезотечение, общая слабость. Пациенты отмечают у себя уменьшение выраженности клинических проявлений заболевания с возрастом. В свою очередь, диагностические пробы указывают на то, что больные приобретают определенные навыки маскирования симптомов. Синдром Маркуса Гунна в большинстве случаев возникает совместно со страбизмом и амблиопией. Пальпебромандибулярная синкинезия может развиваться изолированно или сочетаться с синдромами Ваарденбурга и Гиршпрунга.
Диагностика синдрома Маркуса Гунна
Диагностика синдрома Маркуса Гунна основывается на анамнестических данных, результатах наружного осмотра, рентгенографии, магнитно-резонансной томографии (МРТ), офтальмоскопии. Дополнительные методы исследования – визометрия, биомикроскопия. В редких случаях в анамнезе у пациентов наблюдаются семейные формы заболевания, но чаще врожденная патология развивается спорадически. Больные приобретенной формой синдрома Маркуса Гунна зачастую отмечают травматические повреждения глаза, предшествующие появлению клинической симптоматики. При наружном осмотре визуализируется птоз одного, реже обоих век, который самостоятельно ликвидируется при движениях в височно-нижнечелюстном суставе.
Рентгенография проводится в случае приобретенной формы для выявления органических повреждений. Метод МРТ позволяет обнаружить патологическую взаимосвязь между глазодвигательным, тройничным и лицевым нервом. Как правило, аномальные очаги расположены супрануклеарно. Следствием указанных изменений может быть гипотрофия жевательной мышцы и круговой мышцы глаза. При проведении офтальмоскопии патологических изменений со стороны зрительного нерва не обнаруживается. Методом биомикроскопии можно выявить гиперемию и отечность конъюнктивы. Острота зрения, как правило, соответствует норме. Дифференциальную диагностику синдрома Маркуса Гунна необходимо проводить с врожденным птозом. При данной патологии движения нижней челюсти не способствуют поднятию века. Пальпебромандибулярная синкинезия относится к числу неврогенных птозов, поэтому для постановки диагноза помимо обследования у офтальмолога необходима консультация невропатолога.
Лечение синдрома Маркуса Гунна
Хирургическое лечение при синдроме Маркуса Гунна показано пациентам с выраженным птозом и синкинезиями, которые нарушают нормальную жизнедеятельность. Также показанием является пальпебромандибулярная синкинезия в сочетании со страбизмом и амблиопией. При легком течении заболевание не требует специфического лечения. Выбор методики операции зависит от степени выраженности птоза. В случае минимальных клинических проявлений рекомендовано проведение тарзомиоэктомии. При сохранении функциональной способности леватора верхнего века производят его частичную резекцию с последующим укреплением при помощи аутотрансплантата (связка Уитналла).
Для профилактики развития страбизма и амблиопии птоз у детей с тяжелым течением синдрома Маркуса Гунна устраняют после 3-4 лет. С целью ликвидации косметического дефекта у пациентов с неосложненным течением операцию рекомендовано проводить после 15 лет. Своевременные оперативные вмешательства обеспечивают восстановление функции век, нормальное развитие зрительного анализатора, но не могут полностью устранить проявления синкинеза. В послеоперационном периоде показано местное применение антисептических растворов для промывания, антибактериальных средств в виде капель или мазей.
Прогноз и профилактика синдрома Маркуса Гунна
Специфических методов профилактики синдрома Маркуса Гунна не разработано. Неспецифические превентивные меры приобретенной формы заключаются в соблюдении правил безопасности на производстве (ношение защитной маски, очков). При врожденном варианте патологии в детском возрасте рекомендовано носить пластырные повязки на время бодрствования. Это способствует нормальному развитию зрительного анализатора. Всем пациентам с установленным диагнозом необходимо 2 раза в год проходить осмотр у офтальмолога. Прогноз при синдроме Маркуса Гунна для жизни и трудоспособности благоприятный. Заболевание не приводит к снижению остроты зрения. В редких случаях возможно развитие вторичного конъюнктивита.
Синдром Маркуса Гунна — лечение в Москве
Источник
