Синдром маркуса гунна код по мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
Название: Синдром Маркуса Гунна.

Синдром Маркуса Гунна
Описание
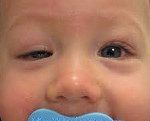
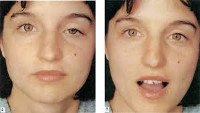
Синдром Маркуса Гунна. Это полиэтиологическое заболевание органа зрения, проявляющееся блефароптозом верхнего века, которое самопроизвольно приподнимается при движениях в височно — нижнечелюстном суставе. Диагностика включает в себя сбор анамнеза, проведение наружного осмотра, рентгенографии, магнитно-резонансной томографии (МРТ), офтальмоскопии, визометрии, биомикроскопии. Тактика лечения зависит от степени выраженности птоза. При минимальных проявлениях хирургическое вмешательство не показано. При тяжелом течении проводится тарзомиоэктомия, частичная резекция леватора верхнего века с его последующим укреплением при помощи аутотрансплантата.
Дополнительные факты
Синдром Маркуса Гунна или пальпебромандибулярная синкинезия – это редкая, зачастую врожденная патология в офтальмологии, проявляющаяся птозом верхнего века в комбинации с синкинезиями. Данное заболевание впервые было описано в 1883 году английским офтальмологом М. Гунном, который наблюдал клиническую симптоматику синдрома у пятнадцатилетнего ребенка. Согласно статистическим данным, патология встречается у 5% больных с врожденным блефароптозом. Синдром Маркуса Гунна распространен повсеместно. Среди представителей женского и мужского пола встречается с одинаковой частотой. Как правило, первые признаки заболевания у детей выявляют в период грудного вскармливания. Родители обращают внимание на синхронные с открыванием рта движения верхнего века.
Синдром Маркуса Гунна
Причины
Врожденная форма синдрома Маркуса Гунна чаще развивается спорадически. В редких случаях отмечается аутосомно-доминантный тип наследования. Приобретенная форма может возникать у пациентов с прогрессирующей ишемией головного мозга, черепно-мозговой травмой, энцефалитом. Реже провоцирующим фактором выступает поражение лицевого нерва во время хирургических вмешательств, удаления зуба или инвазивных косметологических процедур. В механизме развития пальпебромандибулярной синкинезии Маркуса Гунна главную роль играет образование патологических связей между глазодвигательным, тройничным и лицевым нервами. При этом очаг аномальной импульсации расположен супрануклеарно.
Согласно филогенетической теории причиной развития заболевания является рудиментарная жаберно-оральная синкинезия, т. У рыб во время открытия ротовой полости жаберные дуги приподнимаются. Основой для их формирования у человека могут стать врожденные или приобретенные поражения пирамидной системы. При этом компенсаторная активизация подкорковых структур головного мозга провоцирует развитие клинических проявлений синдрома Маркуса Гунна.
Симптомы
Для синкинетического синдрома Маркуса Гунна характерен птоз верхнего века в сочетании с неконтролируемым подниманием века при движениях в височно-нижнечелюстном суставе. Первые проявления врожденной формы обнаруживаются во время кормления ребенка. При открытии рта пораженное блефароптозом веко поднимается. Данный процесс не контролируется волевыми усилиями и происходит при всех провоцирующих движениях нижней челюсти. В более зрелом возрасте больные отмечают, что открытие глаза также провоцируют движения нижней челюсти в сторону, противоположную зоне поражения, выдвижение кпереди, сжатие зубов и даже движения губами. Однако интенсивность клинической симптоматики может значительно варьировать у конкретных индивидуумов.
Диагностика
Диагностика синдрома Маркуса Гунна основывается на анамнестических данных, результатах наружного осмотра, рентгенографии, магнитно-резонансной томографии (МРТ), офтальмоскопии. Дополнительные методы исследования – визометрия, биомикроскопия. В редких случаях в анамнезе у пациентов наблюдаются семейные формы заболевания, но чаще врожденная патология развивается спорадически. Больные приобретенной формой синдрома Маркуса Гунна зачастую отмечают травматические повреждения глаза, предшествующие появлению клинической симптоматики. При наружном осмотре визуализируется птоз одного, реже обоих век, который самостоятельно ликвидируется при движениях в височно-нижнечелюстном суставе.
Рентгенография проводится в случае приобретенной формы для выявления органических повреждений. Метод МРТ позволяет обнаружить патологическую взаимосвязь между глазодвигательным, тройничным и лицевым нервом. Как правило, аномальные очаги расположены супрануклеарно. Следствием указанных изменений может быть гипотрофия жевательной мышцы и круговой мышцы глаза. При проведении офтальмоскопии патологических изменений со стороны зрительного нерва не обнаруживается. Методом биомикроскопии можно выявить гиперемию и отечность конъюнктивы. Острота зрения, как правило, соответствует норме.
Дифференциальная диагностика
Дифференциальную диагностику синдрома Маркуса Гунна необходимо проводить с врожденным птозом. При данной патологии движения нижней челюсти не способствуют поднятию века. Пальпебромандибулярная синкинезия относится к числу неврогенных птозов, поэтому для постановки диагноза помимо обследования у офтальмолога необходима консультация невропатолога.
Лечение
Хирургическое лечение при синдроме Маркуса Гунна показано пациентам с выраженным птозом и синкинезиями, которые нарушают нормальную жизнедеятельность. Также показанием является пальпебромандибулярная синкинезия в сочетании со страбизмом и амблиопией. При легком течении заболевание не требует специфического лечения. Выбор методики операции зависит от степени выраженности птоза. В случае минимальных клинических проявлений рекомендовано проведение тарзомиоэктомии. При сохранении функциональной способности леватора верхнего века производят его частичную резекцию с последующим укреплением при помощи аутотрансплантата (связка Уитналла).
Для профилактики развития страбизма и амблиопии птоз у детей с тяжелым течением синдрома Маркуса Гунна устраняют после 3-4 лет. С целью ликвидации косметического дефекта у пациентов с неосложненным течением операцию рекомендовано проводить после 15 лет. Своевременные оперативные вмешательства обеспечивают восстановление функции век, нормальное развитие зрительного анализатора, но не могут полностью устранить проявления синкинеза. В послеоперационном периоде показано местное применение антисептических растворов для промывания, антибактериальных средств в виде капель или мазей.
Источник
Рубрика МКБ-10: Q07.0
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q00-Q07 Врожденные аномалии пороки развития нервной системы / Q07 Другие врожденные аномалии пороки развития нервной системы
Определение и общие сведения[править]
Аномалия (мальформация) Арнольда-Киари — одно из многочисленных врождённых заболеваний краниовертебральной области.
В 1891 г. Киари описал три различных вида мальформаций, сочетаемых с гидроцефалией.
Эпидемиология
Среди известных трех типов аномалии Арнольда-Киари у взрослых особый интерес вызывает I тип. Частота встречаемости данной аномалии I типа составляет 3,8-8,2 на 1000 населения. Соотношение мужчин и женщин, по данным ряда авторов, приблизительно одинаковое, однако несколько преобладают женщины — 59%. В связи с современными возможностями прижизненной нейровизуализации стали часто выявлять такую аномалию. По некоторым данным, мальформацию Арнольда-Киари обнаруживают среди больных с различной патологией нервной системы при магнитно-резонансной томографии у 26% пациентов.
Классификация
1. Аномалия Арнольда-Киари I (АК I)
Аномалия Арнольда-Киари I представляет тонзиллярную эктопию, при которой деформированная миндалина мозжечка смещена ниже уровня большого затылочного отверстия в верхнюю часть цервикального канала.
При смещении миндалин мозжечка на расстояние 5 мм и более возникают начальные клинические признаки. У детей в возрасте 5-15 лет миндалины мозжечка расположены более низко, чем у взрослых и детей до 5 лет. Асимптоматичную эктопию миндалин мозжечка на расстояние 6 мм ниже уровня большого затылочного отверстия у детей 5-15 лет не должны считать патологической. Аномалия Арнольда-Киари I (АК I) в 20-25% случаев связана с сирингогидромиелией и умеренной гидроцефалией. Часто сочетается с аномалией краниовертебральной области: базиллярной импрессией, незавершенной оссификацией и сращением позвонка С1 с затылочной костью, синдромом Клиппеля-Фейля.
2. Аномалия Арнольда-Киари II
Комплекс аномалии ствола мозга, спинного мозга, костей черепа и позвоночника. Изменения головного мозга и черепа определяют в виде низкого расположения стока синусов и поперечных синусов. Следствие этого — маленькая и мелкая задняя черепная ямка, расширенное большое затылочное отверстие, тенториальная гипоплазия с широкой вырезкой, червь и мозжечок могут пролабировать вверх через тенториальную вырезку. Дизгенезия ствола мозга ведет к смещению вниз продолговатого мозга и мозжечка. Происходят изгиб продолговатого мозга, выпячивание покрышки, переднемедиальный рост мозжечка по бокам ствола мозга.
Аномалии развития задней черепной ямки приводят к нарушению ликворциркуляции, что служит причиной окклюзионной гидроцефалии. Часто увеличен III желудочек с деформированным передним карманом. Удлинен IV желудочек, он имеет небольшие размеры и смещен каудально. Могут определяться стеноз или окклюзия водопровода, а также изолированный IV желудочек, который в большинстве случаев сочетается с сирингогидромиелией.
АК II часто сочетается с пороками развития, локализуемыми супратенториально. К ним относят аномалии мозолистого тела, мальформации кортикального развития, увеличение размера хвостатого ядра, фенестрацию серпа большого мозга.
Спинальный дисрафизм и миеломенингоцеле присутствуют почти всегда. Наиболее частая патология — миеломенингоцеле. В 75% случаев поражен пояснично-крестцовый отдел позвоночника. В спинном мозге могут определять сирингогидромиелию. Поражение спинного мозга может быть обусловлено сдавлением липомой, диастематомиелией.
3. Аномалию Арнольда-Киари III встречают очень редко. Она представлена аномалией АК II с низким затылочным и высоким шейным энцефалоцеле.
Этиология и патогенез[править]
Большинство авторов считают, что основную роль в развитии аномалии играет патология внутриутробного развития костных и мягкотканных структур задней черепной ямки. В клинике нередко встречают семейные случаи аномалии Арнольда-Киари I типа, и при анализе их наиболее вероятен аутосомно-доминантный или аутосомно-рецессивный тип наследования. Существует гипотеза о генетической природе заболевания, связанной, возможно, с экспрессией Pax-1 и Pax-9 генов, определяющих развитие аксиальных образований.
Однако есть публикации, в которых всё более убедительно доказывают роль родовой травмы в развитии данной патологии. В результате проведённых морфометрических исследований костных и невральных образований задней черепной ямки у больных с аномалией Арнольда-Киари I типа отмечали наличие диспропорции между длиной блюменбахова ската и ствола мозга. Эту диспропорцию авторы объясняют перенесённой родовой травмой. Первоначально происходит повреждение клиновидно-решетчатого и клиновидно-затылочного синхондрозов. Костные отломки при постоянной их подвижности из-за пульсации мозга не могут срастись между собой. Отсутствие прочной фиксации костных отломков делает условия заживления неблагоприятными. Формирование и обызвествление костных структур идут медленно и неправильно. Это ведёт к укорочению и деформации кливуса и, как следствие, нарушает в постнатальном периоде формирование задней черепной ямки.
Очевидно хронические грыжи заднего мозга при врождённых пороках относятся к дизэмбриогенезиям, т.е. генетически детерминированы и имеют наследственно-обусловленную природу. В основе мальформации Арнольда-Киари лежит диспропорция между объёмом невральных образований и вместимостью задней черепной ямки, запрограммированной дефектным развитием парааксиальной мезодермы.
Одна из наиболее тяжёлых клинических ситуаций — сочетание данной аномалии и сирингомиелии. Большинство авторов считают образование сирингомиелических кист осложнением аномалии Арнольда-Киари.
Некоторые исследователи указывают, что сирингомиелия сочетается с данной аномалией в 48-76% наблюдений. К осложнениям аномалии относят также и гидроцефалию, возникающую вследствие длительно нарастающих нарушений ликвородинамики.
В зависимости от причины нарушений ликвороциркуляции при аномалии I типа предложена их классификация с выделением изолированной формы мальформации Арнольда-Киари, мальформации в сочетании с сирингомиелией, мальформации с гидроцефалией и мальформации с патологическим объёмом спинномозговой жидкости в области задней черепной ямки.
Клинические проявления[править]
Клинические проявления аномалии возникают не внезапно, постепенно нарастая в выраженности. Часто первые симптомы появляются уже в детском или молодом возрасте, реже заболевание дебютирует в зрелом возрасте.
Как правило, пациенты с краниовертебральными аномалиями, в т.ч. с аномалией Арнольда-Киари, имеют дизрафический статус: короткая шея, шейные рёбра, низкая граница роста волос в шейно-затылочной области, асимметрия лица и черепа, готическое нёбо, приращение мочек уха, кифосколиоз позвоночника, реберный горб, неравномерное стояние лопаток, воронкообразная грудь, плоскостопие и др.
Больные жалуются на боли в шейно-затылочной области, головокружение, шаткость при ходьбе, нарушения глотания и фонации, онемение и слабость в конечностях, иногда у них возникают синкопальные пароксизмы.
Клиническая картина аномалии Арнольда-Киари полиморфна. Она включает сочетание мозжечковых, спинальных, бульбарных расстройств, сопровождающихся симптомами внутричерепной гипертензии.
До настоящего времени отсутствует единая синдромальная классификация клинических проявлений аномалии Арнольда-Киари. М.Д. Благодатским и соавт. была предложена классификация синдромов: гипертензионногидроцефальный, пирамидный, бульбарный, синдром интрамедуллярного поражения.
Пирамидный синдром может быть представлен тетра-, пара- или гемипарезом.
Бульбарный синдром характеризуется одноили двусторонним поражением каудальной группы черепных нервов. У больных развиваются нарушения глотания и фонации, снижение или отсутствие глоточного рефлекса, атрофия мышц половины языка.
Симптомы интрамедуллярного поражения свидетельствуют о развитии гидро- и сирингомиелии. Авторы почти во всех случаях сирингомиелии обнаруживали у больных кифосколиоз, обусловленный поражением дорсомедиальных и вентромедиальных ядер с развитием пареза аксиальной мускулатуры и трофических нарушений.
Реже в клинической картине наблюдают проявления поражения V, VI, VII нервов: невралгию тройничного нерва, глазодвигательные нарушения, асимметрию лицевой мускулатуры. Причиной дисфункции черепных нервов может быть в ряде случаев нейроваскулярная компрессия при сочетании мальформации Арнольда-Киари с аномалией сосудов головного мозга, и в том числе петлеобразованием задней нижней мозжечковой артерии. Это вызывает такие проявления дисфункции черепных нервов, как тригеминальная невралгия, гемифациальный спазм, языкоглоточные боли. Компрессионное воздействие задней нижней мозжечковой артерии на продолговатый мозг при аномалии Арнольда-Киари может быть причиной артериальной гипертензии вследствие постоянного раздражения пульсирующей артерией сосудодвигательного центра в области нижнего отдела ромбовидной ямки.
Часто при аномалии определяют корешковые нарушения. Характерный признак аномалии Арнольда-Киари I типа — гипотрофия трапециевидных мышц, обусловленная нарушением проводимости по добавочным нервам, подтверждаемого данными электромиографии.
Нередко отмечают сочетание аномалии Арнольда-Киари и аномалии краниовертебральной области (платибазия и базилярная импрессия). Наиболее грубое поражение продолговатого мозга и верхнешейных сегментов спинного мозга наблюдают при базилярной импрессии, когда сдавление вентральной поверхности мозга вызывает клинические проявления тяжёлого поперечного поражения.
Синдром Арнольда-Киари: Диагностика[править]
МРТ
1. Аномалия Арнольда-Киари I
При проведении МРТ на срединном сагиттальном срезе, лучше на Т1-ВИ, определяют удлиненные миндалины мозжечка, расположенные ниже плоскости большого затылочного отверстия. Пролапс должен быть не менее 4 мм. Большая затылочная цистерна мала или отсутствует. Часто определяют также смещение ствола мозга кпереди и сглаженность моста. У пациентов с атипичными клиническими проявлениями и недостоверными данными, полученными при стандартном исследовании, нарушения ликворциркуляции могут обнаружить с помощью фазоконтрастных методик. Нарушения ликворциркуляции часто локализованы на уровне цистерны моста и большого затылочного отверстия.
2. Аномалия Арнольда-Киари II
На срединном сагиттальном срезе хорошо видна небольшая задняя черепная ямка треугольной или конической формы. Она плотно выполнена мозжечком и структурами ствола мозга. Мост уплощен, прилежит к скату, зачастую истончен. Вследствие дисплазии намета мозжечка может произойти восходящее вклинение мозжечка. Переднезадний размер IV желудочка уменьшен, может отмечаться смещение его вниз. Продолговатый мозг и мозжечок через расширенное большое затылочное отверстие смещены в шейную дуральную воронку. Иногда отмечают изгиб продолговатого мозга в сагиттальной плоскости. В 50% случаев присутствует сирингогидромиелия.
Супратенториально одна из наиболее часто встречаемых сочетанных аномалий — дисгенезия мозолистого тела. Супратенториальные отделы желудочковой системы расширены. Объем промежуточных ядер может быть увеличен. Расширение затылочных рогов сохраняется и после проведения шунтирующих операций.
КТ
Определяют расширение желудочков мозга различной степени выраженности. На своем привычном месте не визуализируют IV желудочек из-за его смещения книзу. Протрузию миндалин мозжечка в большое затылочное отверстие и степень смещения зачастую трудно определить. Расширение большого затылочного отверстия и позвоночного канала. Можно обнаружить гипоплазию серпа и намета мозжечка. Средний мозг удлинен каудально и инвагинирует в мозжечок. Верхние отделы мозжечка могут смещаться супратенториально через гипоплазированную вырезку намета мозжечка.
УЗИ
Аномалию АК I можно заподозрить при исследовании головного мозга плода в сагиттальной плоскости, когда большая цистерна мозга резко уменьшена или ее не визуализируют. Форма мозжечка при этом не меняется.
Для аномалии АК II при УЗИ характерно отсутствие изображения большой цистерны в горизонтальной и сагиттальной плоскости, мозжечок деформирован и смещен каудально. Критерии спинномозговой грыжи плода при УЗИ-диагностике — нарушение целостности позвонков, отсутствие их задних дуг, кожи и мышц над дефектом. В сагиттальной плоскости возможна оценка изгибов позвоночника.
Алгоритм исследования
Пренатальная диагностика аномалии АК I не имеет четких эхографических характеристик и поэтому крайне субъективна.
Дифференциальный диагноз[править]
Диагностика аномалии АК I в большинстве случаев не вызывает проблем. Причиной вклинения миндалин мозжечка в большое затылочное отверстие могут быть объемный процесс в задней черепной ямке, укорочение свободного края намета мозжечка с пролабированием в заднюю черепную ямку базальных отделов гемисфер большого мозга.
Аномалия АК II всегда связана с некоторыми формами спинального дисморфизма, а также менингоцеле или миеломенингоцеле и гидроцефалией. Спинномозговую грыжу при АК II необходимо дифференцировать с крестцово-копчиковой тератомой I типа (опухоль расположена снаружи от позвоночника и не имеет пресакрального компонента). В отличие от спинномозговой грыжи при тератомах позвоночник не вовлечен в патологический процесс, при проведении цветного допплеровского картирования может быть обнаружен внутриопухолевый кровоток.
Синдром Арнольда-Киари: Лечение[править]
Если пациент не высказывает существенных жалоб, кроме интенсивных болезненных ощущений, то ему назначается медикаментозное лечение с различными комбинациями нестероидных противовоспалительных средств, ноотропов и препаратов миорелаксирующего действия.
Наиболее распространенным хирургическим вмешательством при синдроме Арнольда-Киари является субокципитальная краниэктомия – расширение большого затылочного отверстия методом распиливания элемента затылочной кости с удалением дужки шейного позвонка. В результате операции снижается непосредственное давление на ствол головного мозга и стабилизируется циркуляция ликвора.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Лучевая диагностика и терапия заболеваний головы и шеи [Электронный ресурс] / Трофимова Т.Н. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970425695.html
Краниовертебральная патология [Электронный ресурс] / Под ред. Д.К. Богородинского, А.А. Скоромца — М. : ГЭОТАР-Медиа, 2008.
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
