Синдром линча 1 и 2 гинекология
Синдром Линча – наследственное заболевание, сопровождающееся развитием злокачественных новообразований в толстом кишечнике. Клинические проявления аналогичны другим видам колоректального рака. Отличительными особенностями являются раннее начало, высокая частота первично-множественных опухолей и преимущественное поражение правых отделов толстого кишечника. При синдроме Линча-II колоректальный рак сочетается с внекишечными злокачественными неоплазиями. Диагноз выставляется с учетом семейного анамнеза, иммуногистохимических тестов, колоноскопии, ирригоскопии, биопсии и других исследований. Лечение – операции, химиотерапия.

Общие сведения
Синдром Линча (наследственный неполипозный колоректальный рак) – генетически обусловленное заболевание, при котором наблюдается развитие злокачественных опухолей толстого кишечника. Передается по аутосомно-доминантному типу. Составляет около 3% от общего количества случаев колоректального рака. В 30% случаев при синдроме Линча отмечается возникновение синхронных или метахронных неоплазий. В ряде случаев новообразования толстой кишки сочетаются с онкологическими поражениями яичников, матки, мочевого пузыря, почечной лоханки, мочеточника, желудка, желчных путей и тонкого кишечника.
Риск развития онкологического заболевания у больных синдромом Линча с подтвержденной генетической мутацией колеблется от 30 до 80%. Отличительной особенностью является раннее начало заболевания. Злокачественные опухоли при синдроме Линча обычно диагностируются в возрасте до 50 лет, на 10-15 лет раньше, чем в среднем по популяции. Средний возраст появления первых симптомов составляет 44 года. Около 70% неоплазий локализуются в правой половине толстого кишечника. Лечение проводят специалисты в сфере онкологии, абдоминальной хирургии и гастроэнтерологии.

Синдром Линча
Причины развития и классификация синдрома Линча
Причиной развития являются мутации генов, ответственных за ошибки репарации ДНК: PMS2, MSH6, MSH2 и MLH1. Возможно сочетание нескольких мутаций с соответствующим увеличением риска возникновения злокачественных новообразований. Выявляется аутосомно-доминантный характер наследования. Обычно у больных с синдромом Линча диагностируются слизистые аденокарциномы или перстневидно-клеточный рак. Для опухолей характерен низкий уровень дифференцировки клеток при редком метастазировании, хорошем ответе на терапию и относительно благоприятном прогнозе.
Различают два типа заболевания: синдром Линча-I и синдром Линча-II. Первый вариант протекает без внекишечных проявлений, единственным признаком заболевания является раннее развитие множественных неоплазий толстого кишечника при отсутствии предшествующего полипоза. При синдроме Линча-II наблюдается сочетание аденокарцином толстой кишки и злокачественных опухолей других локализаций. Обычно страдают внутренние женские половые органы, возможно также поражение вышележащих отделов пищеварительного тракта. Вероятность развития рака эндометрия при синдроме Линча-II составляет от 30 до 60%, риск возникновения новообразований других локализаций – 10-15%.
Симптомы синдрома Линча
До появления злокачественных опухолей толстого кишечника симптоматика отсутствует. При развитии неоплазий клинические проявления соответствуют ненаследственному колоректальному раку. Наблюдаются боли, нарушения аппетита, расстройства стула, слабость и анемия. Из-за высокого расположения новообразований кровь в кале при синдроме Линча визуально обычно не определяется. Выраженность и характер болевого синдрома существенно варьируют. Обычно пациенты жалуются на ноющие либо тянущие боли слабой или средней интенсивности. Реже у больных синдромом Линча возникает кратковременная приступообразная боль, напоминающая боли при остром холецистите или остром аппендиците.
При пальпации достаточно крупных опухолей определяются малоподвижные узлы плотно- или мягкоэластической консистенции. При прогрессировании злокачественного новообразования у больных синдромом Линча выявляются симптомы интоксикации, возникшие из-за распада неоплазии, и явления кишечной непроходимости, обусловленные препятствием прохождению каловых масс по кишечнику. При отдаленном метастазировании наблюдаются нарушения функций соответствующих органов. Отмечаются выраженная слабость, эмоциональная лабильность, склонность к депрессиям, повышение температуры и прогрессирующее истощение.
Симптомы опухолей других локализаций при синдроме Линча также соответствуют ненаследственным формам онкологических поражений тех или иных органов. Рак эндометрия и рак яичников на начальных стадиях могут протекать бессимптомно. В последующем при раке эндометрия наблюдаются боли, кровянистые, серозные или серозно-сукровичные выделения. При распространении новообразования на соседние органы возникают расстройства дефекации и мочеиспускания. Для рака яичников характерны ощущение дискомфорта, увеличение живота, нарушения менструального цикла и т. д.
Диагностика синдрома Линча
До появления злокачественных новообразований синдром Линча диагностируют на основании семейной истории и данных генетических исследований. Из-за незначительной распространенности в популяции проведение всеобщих скрининговых обследований считается нецелесообразным, генетические анализы выполняют только при выявлении соответствующего семейного анамнеза. Анамнестическими критериями синдрома Линча являются наличие гистологически подтвержденных карцином толстого кишечника у трех или более близких родственников, являющихся представителями двух или более поколений, а также один или несколько случаев начала заболевания в возрасте младше 50 лет.
Для обнаружения характерных для синдрома Линча генетических мутаций используют иммуноферментные исследования и тест на микросателлитную нестабильность. При появлении клинических признаков заболевания пациентов с синдромом Линча направляют на ирригоскопию и колоноскопию. Выполняют анализ кала на скрытую кровь. Осуществляют УЗИ, КТ или МРТ брюшной полости. План обследования больных синдромом Линча с подозрением на злокачественные опухоли женских половых органов и верхних отделов ЖКТ составляют с учетом установленных стандартов для неоплазий соответствующих локализаций. Перечень исследований при подозрении на отдаленное метастазирование определяют с учетом предположительного расположения вторичных очагов.
Лечение и профилактика при синдроме Линча
Всех пациентов с подтвержденной наследственной мутацией рассматривают, как представителей группы риска. Больным с синдромом Линча необходимо пожизненное диспансерное наблюдение, включающее в себя регулярные осмотры онколога и гастроэнтеролога, проведение колоноскопии 1 раз в 1-2 года, начиная с 25 лет, фиброгастродуоденоскопии и УЗИ брюшной полости – 1 раз в 1-2 года, начиная с 30 лет. Женщинам с синдромом Линча проводят регулярные гинекологические осмотры. Инструментальные обследования назначают 1 раз в 1-2 года, начиная с 30 лет.
При возникновении злокачественной опухоли толстого кишечника предпочтительным вариантом для больных синдромом Линча является субтотальная колэктомия. Это хирургическое вмешательство позволяет увеличить продолжительность жизни и обеспечивает более благоприятный прогноз по сравнению с частичной резекцией толстой кишки. Учитывая влияние удаления значительной части толстого кишечника на качество жизни пациентов, решение о проведении подобной операции принимают после подробного разъяснения последствий вмешательства. Вопрос о целесообразности химиотерапии при синдроме Линча пока остается дискутабельным, хотя некоторые исследователи указывают на достаточно высокую эффективность иринотекана.
Синдром Линча — лечение в Москве
Источник
Раковые новообразования, прорастающие из тканей толстого кишечника, вызывают диспепсические расстройства. Но некоторые из злокачественных новообразований быстро проникают в соседние ткани. Такими особенностями отличается синдром Линча.
Характерные особенности синдрома
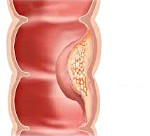
Неполипозный колоректальный рак, или синдром Линча — это злокачественная опухоль, которая развивается на фоне генетической предрасположенности. Новообразование поражает стенки толстого кишечника, локализуясь преимущественно с правой стороны.
Неполипозный колоректальный рак передается по аутосомно-доминантному типу наследования, при котором для развития раковой опухоли у ребенка достаточно наличие одного «дефектного» гена у любого из родителей.
Синдром Линча диагностируется у людей обоего пола в возрасте до 50 лет. Причем первые признаки злокачественного новообразования начинают беспокоить за 5-6 лет до этого.
Развитие синдрома Линча нередко сопровождается формированием опухолей в соседних структурах: тонкий кишечник, яичники, желчные пути, желудок и другие органы. Поэтому в случае обнаружения подобных новообразований среди родственников лицам старше 25 лет рекомендуется дважды в год проводить обследование ЖКТ на предмет выявления неполипозного колоректального рака.
Существуют два типа онкологического заболевания: синдромы Линча-Ⅰ и Линча-Ⅱ. Первое новообразование локализуется в пределах толстого кишечника. Этот тип синдрома характеризуется ранним развитием множественных опухолей, которым не предшествуют полипозные разрастания.
Линч-Ⅱ отличается тем, что помимо рака у пациента выявляются аденокарцинома толстой кишки и новообразования в других отделах организма. Чаще при такой форме онкологического заболевания злокачественные клетки проникают в половые органы (у женщин) либо в отделы пищеварительного тракта.
В первом случае риск развития рака матки достигает 30-60%. При синдроме Линча-Ⅱ у пациентов с вероятностью 10-15% возникают опухоли в других отделах организма.
Причины
Синдром Линча развивается вследствие мутации генов (PMS2, MSH6 и других), которые отвечают за исправление подобных ошибок. Не исключена множественная трансформация, что увеличивает вероятность появления злокачественной опухоли.
Каждый ген содержит ДНК, с помощью которого передается информация к происходящим в организме процессам. Во время роста и деления клетки получают от «прародителей» эти данные. Однако иногда в момент передачи кода возникают ошибки.
В нормальном состоянии клетки за счет собственных ресурсов устраняют подобные аномалии. Но у лиц с генетической предрасположенностью (с мутировавшими генами) отсутствует такая способность. В результате возникает «наслоение» ошибок, что ведет к преобразованию клеток в злокачественные.
Симптомы
Синдром Линча развивается внезапно. Появлению опухоли не предшествуют клинические признаки, указывающие на поражение толстого кишечника.
О наличии новообразования в органе свидетельствуют боли в нижней части живота, диарея, отсутствие аппетита и общая слабость. Из-за этих явлений у пациента развивается анемия.
Раковые опухоли этого типа располагаются преимущественно в верхних отделах кишечника, поэтому кровяные сгустки не обнаруживаются в каловых массах.
Особенности боли меняются в зависимости от пациента. Чаще симптом носит ноющий или тянущий характер. Реже болевой синдром возникает в виде приступов, свойственных острому аппендициту и холециститу.
По теме
Неполипозный колоректальный рак 1 и 2 типов пальпируется при условии достижения крупных размеров. Опухоль отличается узловатым строением и плотной либо мягкой консистенцией.
Со временем новообразование распадается, что выражается в симптомах острой интоксикации организма. Если по мере роста опухоль сохранила собственную структуру, то возникает кишечная непроходимость.
В период, когда новообразование дает метастазы, отмечаются общая слабость, повышенная температура тела. В этот период пациент становится эмоционально нестабильным с выраженными склонностям к депрессии. Кроме того, из-за недостаточного поступления питательных элементов и дисфункции толстого кишечника прогрессирует истощение.
В случае разрастания злокачественной опухоли возникают симптомы расстройства мочеиспускания. У женщин при поражении яичников наблюдается нарушение менструального цикла.
Диагностика
Диагностика синдрома Линча основывается на сборе информации о ранних случаях выявления рака этого типа среди ближайших родственников. Однако с целью профилактики злокачественного новообразования не проводятся общие скрининговые обследования.
Это объясняется тем, что синдром Линча встречается редко. В случае выявления опухоли у ближайших родственников назначается генетический тест, позволяющий определить наличие мутаций.
Чтобы диагностировать последние, также применяются иммуноферментный анализ и метод, с помощью которого определяется микросателлитная нестабильность.
По теме
Когда появляются первые признаки онкологического заболевания, назначают колоноскопию и ирриоскопию. Также проводятся анализы каловых масс на предмет обнаружения кровяных сгустков, УЗИ, КТ и МРТ органов брюшной полости.
В случае распространения метастазов применяются другие методы обследования, позволяющие выявить область поражения злокачественными клетками.
Лечение и профилактика
При обнаружении синдрома Линча оптимальным методом лечения считается субтотальная колэктомия, в рамках которой удаляется толстый кишечник. Этот способ более предпочтителен частичной резекции пораженного органа.
К хирургическому вмешательству прибегают при условии, если удаление толстого кишечника окажет положительное воздействие на состоянии пациента и улучшит качество жизни.
Методы химиотерапии в лечении неполипозного колоректального рака применяются, исходя из особенностей каждого случая.
Основу профилактики составляет динамическое наблюдение за пациентами, входящими в группу риска. Больные с синдромом Линча должны регулярно проходить обследования у онколога и гастроэнтеролога.
Также каждые полгода проводится колоноскопия, начиная с 25-летнего возраста. Важно, чтобы пациент не пропускал процедуры. Максимальная продолжительность периода между сеансами колоноскопии не должна превышать 1-2 лет.
Женщинам, входящим в группу риска, помимо операции по поводу неполипознго колоректалього рака, нередко назначаются гистерэктомия и билатеральная овариэктомия.
Первый метод предусматривает удаление матки. В рамках билатеральной овариэктомии врач полностью иссекает ткани яичников и маточных труб.
По теме
Применение обоих методов позволяет снизить риск развития рака указанных органов. Причем все три хирургических вмешательства проводится обычно в одно время.
К методам профилактики синдрома Линча у лиц с генетической предрасположенностью относится регулярный прием витамина С. Оптимальная дозировка подбирается на основании результатов комплексного лечения.
Возможные осложнения
Риск развития осложнений при синдроме Линча зависит от своевременности лечения. Опасность представляют случаи, когда опухолевый процесс сопровождается метастазированием в ближайшие или отдаленные структуры.
При синдроме Линча развиваются:
- Рак эндометрия. Новообразование выявляется у 42-54% женщин с синдромом Линча. 5-летняя выживаемость при таком сочетании составляет 82%.
- Колоректальный рак. Поражает левые отделы кишечника. Риск развития этой формы новообразования у пациентов достигает 100%.
- Рак яичников. Риск развития опухоли у женщин с неоплазией в толстом кишечнике достигает 12%. При условии раннего выявления новообразования 5-летняя выживаемость составляет 58,1%.
- Рак желудка. Диагностируется в 5% случаев синдрома Линча (третье по распространенности осложнение).
- Рак мочевыводящих каналов. Возникает при синдроме Линча-Ⅱ. Последний в 20 раз увеличивает вероятность развития опухоли этого типа. В группу риска входят мужчины в возрасте 50-70 лет. 5-летняя выживаемость составляет 90%. При инвазивных формах новообразования этот показатель снижается до 60-70%.
- Опухоль тонкого кишечника. Встречается у пациентов с генетической предрасположенностью в возрасте 39 лет и старше. 5-летняя выживаемость в данном случае достигает 30-35%.
- Опухоль простаты. Редкое осложнение синдрома Линча. Некоторые исследователи отмечают отсутствие взаимосвязи между обоими формами рака.
- Рак головного мозга. Диагностируется у 0,3-0,6% пациентов с генетическими мутациями. При этом новообразование в головном мозгу выявляется преимущественно у лиц, входящих в указанную категорию, в возрасте 25-38 лет.
Злокачественные опухоли молочной железы у женщин с генетическими мутациями встречаются сравнительно редко. Однако пациенткам с наследственной предрасположенностью старше 45 лет рекомендуется дважды в год проходит маммографию с целью раннего диагностирования новообразований.
При синдроме Линча возможно развитие неоплазий в сальных железах. Кроме того, не исключено течение лейкемии и других форм опухолевого процесса.
Неполипозный колоректальный рак — это опасное новообразование, которое поражает толстый кишечник. Опухоль характеризуется признаками диспепсических расстройств. Лечение синдрома Линча предусматривает динамическое наблюдение за пациентами либо полное удаление толстого кишечника.
Источник
Полный текст статьи:
Первая опухоль толстой кишки диагностируется в возрасте 40–45 лет и, как правило (60–68%), локализована в правых отделах, тогда как при спорадическом КРР средний возраст пациентов составляет 69 лет и поражение правых отделов толстой кишки не превышает 30% [5, 7, 15, 16]. Частота метахронных раков толстой кишки при синдроме Линча высока и составляет 16% в первые 10 лет. В течение же 20 лет метахронные раки возникают у 41% больных. Обычно к 50 годам у данной группы пациентов развивается в среднем до трех аденоматозных полипов, которые малигнизируются примерно за 35 месяцев, в то время как для развития спорадического КРР требуется 10–15 лет. У большинства больных с синдромом Линча опухоли толстой кишки имеют низкую степень дифференцировки и представлены слизеобразующими аденокарциномами или перстневидно-клеточными раками, но в сравнении со случаями спорадического КРР отмечается лучшая выживаемость больных.
Кроме КРР у пациентов с синдромом Линча повышен риск развития опухолей других локализаций. Риск развития рака эндометрия составляет 50–71%, кроме того, повышены риски развития рака почечной лоханки мочевого пузыря, мочеточника, яичников, желудка, тонкой кишки. Риск развития рака молочной железы до конца не ясен и, по всей видимости, зависит от типа мутации в системе генов репарации ДНК [4]. Некоторые авторы ссылку отмечают риск развития рака предстательной железы в 2–2,5 раза выше, чем в общей популяции. Также отмечается повышение риска развития сарком, однако точные данные отсутствуют. Внешние признаки синдрома Линча отсутствуют. У части больных есть кожные проявления в виде кератоакантомы или пятен цвета кофе с молоком.
К редким вариантам синдрома Линча относят синдром Мюира — Торре и синдром Тюрко. Синдром Мюира — Торре диагностируется у семьи, в которой наряду с КРР присутствуют аденомы или аденокарциномы сальных желез и/или волосяных фолликулов. Для синдрома Тюрко характерно сочетание КРР с глиобластомами головного мозга [7, 12].
Патогенез развития синдрома Линча
Молекулярный патогенез развития КРР основывается на феномене накопления соматических мутаций, заключающегося в том, что на протяжении всей жизни организма в клетках накапливаются генетические мутации. Возникновение генетических мутаций происходит как спонтанно, так и под влиянием различных канцерогенных факторов. Единичные генетические повреждения компенсируются. К злокачественной трансформации клеток приводит накопление критического числа мутаций (5–6). В определенных случаях подобные мутации присутствуют уже на стадии зиготы — так называемые зародышевые, или герминогенные, мутации, которые передаются вертикальным путем от родителей. В результате все клетки организма будут содержать данный генетический дефект. Молекулярный патогенез злокачественной опухоли сокращается на одно звено, что объясняет очень высокую предрасположенность подобных пациентов к развитию злокачественных новообразований. Носителей герминогенных мутаций характеризует высокий риск развития онкологических заболеваний в более молодом возрасте (до 50 лет) и развития первично-множественных опухолей. Развитие синдрома Линча обусловлено наличием герминогенных мутаций в одном из генов репарации ДНК (MLH1, MSH2, MSH6, PMS2).
Таблица 1. Частота встречаемости мутаций в генах репарации ДНК [3]
Тип | Хромосомная локализация | Частота мутаций, % |
MSH2 | 2p16 | 45–50 |
MLH1 | 3p22 | 20 |
MSH6 | 2p16 | 10 |
PMS2 | 7p22 | 1 |
PMS1 | 2p32 | <1 |
MSH3 | 5q14 | <1 |
EXO1 | 1q43 | <1 |
Нарушения в генах репарации ДНК приводят к увеличению частоты мутаций и связаны с фенотипом неустойчивости длины локуса микросателлита, то есть они проявляют так называемую микросателлитную нестабильность (МСН).
Данный феномен был открыт в 1993 году М. Региее. Автор не гуглится Известно, что МСН определяется более чем в 90% случаев синдрома Линча и только в 10–15% при спорадических формах КРР. Именно поэтому первым молекулярным тестом для диагностики синдрома Линча является тест на МСН. При наличии положительного результата теста данные случаи подвергаются детальному генетическому тестированию на герминальные мутации в генах репарации ДНК. Оно базируется на выявлении терминальных мутаций в генах репарации ДНК — в основном это четыре гена: MLH1, MSH2, MSH6 и PMS2. Материалом для генетического исследования могут служить биоптаты из опухоли (в том числе архивные), а также лейкоциты периферической крови [3].
Таким образом, диагностика синдрома Линча представляет собой сложную задачу и складывается из тщательного анализа семейного анамнеза с последующим проведением генетического тестирования. Это дорогое исследование, оно занимает много времени, поэтому генетическое тестирование всего населения провести практически невозможно, да и нецелесообразно [4, 7, 8]. При этом данные исследований свидетельствуют о недостаточной осведомленности врачей об этой патологии, из-за чего только небольшая часть пациентов направляется на медико-генетическое консультирование с последующим назначением соответствующего клинического мониторинга [15, 16].
Отбор пациентов для диагностики синдрома Линча
Первые критерии для поиска пациентов с синдромом Линча —Амстердамские критерии I — были выработаны в 1990 году Международной совместной группой по наследственному неполипозному КРР. Однако они были слишком строгими и в 1999 году были изменены в сторону большей чувствительности — таким образом были составлены Амстердамские критерии II.
1) Наличие трех или более родственников, один из которых имеет первую степень родства по отношению к остальным двум, с гистологически подтвержденными опухолями толстой кишки, эндометрия, тонкой кишки, мочеточника, почечной лоханки.
2) Семейный аденоматоз толстой кишки должен быть исключен.
3) Рак встретился как минимум в двух поколениях; развитие рака как минимум у одного родственника в возрасте моложе 50 лет.
В настоящее время в спектр опухолей, характерных для синдрома Линча, большинство экспертов склонны включать новообразования яичников, желудка, гепатобилиарной системы и мозга.
В 1996 году американскими исследователями были предложены оригинальные критерии, которые в 2004 году были пересмотрены (рекомендации Бетезсда (Bethesd’s) Bethesda Guidelines?, один из пунктов указывал на необходимость изучения МСН в опухолевом образце.
1) КРР, диагностированный у пациента моложе 50 лет.
2) Наличие у пациента синхронного или метахронного КРР либо других опухолей, ассоциированных с синдромом Линча, независимо от возраста.
3) Колоректальная опухоль с повышенным уровнем МСН у пациента моложе 60 лет.
4) КРР у пациента и случаи опухоли, ассоциированной с синдромом Линча, у его родственников первой степени родства в возрасте до 50 лет.
5) КРР у пациента и его родственников из двух и более поколений (независимо от возраста).
На сегодняшний день для поиска пациентов с синдромом Линча принято использовать Амстердамские критерии II и пересмотренные рекомендации Бетезсда. Приводятся данные, что чувствительность Амстердамских критериев II составляет 22% при специфичности 98%. При этом чувствительность и специфичность рекомендаций Бетезда составляют 82 и 77% соответственно. Таким образом, проводится дальнейшая разработка критериев поиска пациентов с синдромом Линча [3–7, 10, 12].
В 2009 году Ф. Кастринос и соавторы предложили для поиска пациентов с синдромом Линча небольшую анкету, которая включала всего три вопроса:
1) У вас есть родственник первой степени (мать, отец, брат, сестра или ребенок) с любым из следующих диагнозов в возрасте до 50 лет: рак толстой кишки, матки, яичников, тонкой кишки, мочевыводящих путей (почек, мочеточников, мочевого пузыря), желчных протоков, поджелудочной железы или мозга?
2) Был ли у вас один из следующих диагнозов в возрасте до 50 лет: рак толстой кишки; полипы толстой кишки?
3) Было ли в вашей семье три или более случаев КРР?
При положительном ответе на любой из этих вопросов респонденту предлагалось клиническое и генетическое исследование. Чувствительность анкеты составила 77%.
В Государственном научном центре колопроктологии имени А. Н. Рыжих, в 2014 году ввели два критерия в дополнение к рекомендациям Бетезсда, применимые к населению РФ. Первый: КРР у пациента в возрасте до 42 лет и наличие в опухоли МСН. Второй: пациент с выявленной МСН в опухоли толстой кишки, у которого есть еще два родственника с подобным поражением. Эффективность первого критерия — 60%, второго — 85,7% [6, 7]. Почему ссылки красным?
К настоящему времени для поиска пациентов с синдромом Линча предложено несколько компьютерных программ с различной степенью чувствительности и специфичности. Анализ точности модели PREMM, изучающей пол пациента, персональную и семейную историю КРР, эндометрия и других опухолей и рассчитывающей вероятность обнаружения мутаций в генах системы репарации неспаренных оснований ДНК MLH1, MSH2, MSH6, выявил, что она обладает наибольшей чувствительностью (90%) при специфичности 67%. Поэтому использование данной модели для оценки риска развития синдрома Линча в общей популяции считается экономически эффективным [7].
Клинический мониторинг и лечебная тактика при синдроме Линча
Учитывая, что у пациентов с синдромом Линча чаще всего развивается КРР, всем носителям мутации необходимо выполнение колоноскопии с периодичностью один раз в 1–2 года начиная с 20–25 лет. Если в семье был случай развития онкозаболевания в возрасте до 25 лет, то проведение первого обследования толстой кишки нужно начинать у родственников на 2–5 лет раньше данного возраста. Колоректальный скрининг позволяет в значительном числе случаев (65–72%) снизить смертность пациентов с синдромом Линча от КРР по сравнению с теми носителями мутации, которые отказываются от регулярного проведения колоноскопии. Проведение колоноскопии у носителя мутации в гене MSH6 следует начинать с 30 лет, а при мутации в гене PMS2 — с 35 лет. Увеличение возраста начала скрининга КРР возможно только в тех семьях, где не зафиксированы опухоли, возникшие в более раннем возрасте [3–5, 7, 9, 15].
В случае развития опухолей КРР, которые не могут быть удалены эндоскопически, у пациента с подтвержденной наследуемой мутацией показано выполнение колэктомии и илеоректального анастомоза. Это связано с высоким риском (16–19% уже в первые 10 лет) развития метахронного КРР после проведения типичной резекции толстой кишки даже у тех пациентов, которым выполнялись регулярные обследования толстой кишки. В дальнейшем этот риск только увеличивается. Хотя большей частью КРР при синдроме Линча локализуется в правых отделах толстой кишки, в 20% случаев рак может возникнуть в прямой кишке. В таких случаях рассматривается вопрос о колопроктэктомии. Однако при развитии КРР у носителя мутации после 60 лет возможно проведение резекции толстой кишки в обычном объеме [4, 7, 10].
Второй после КРР по частоте встречаемости у пациентов с синдромом Линча — рак эндометрия. Риск его развития — 21–71%, возраст больных колеблется от 48 до 62 лет. Мутации у пациенток с раком эндометрия в основном локализованы в генах MSH2 и MSH6, при этом риск рака эндометрия, ассоциированный с мутацией в гене MSH6, достигает 71%. Скрининговые мероприятия, направленные на поиск раннего рака эндометрия, заключаются в проведении УЗИ, осмотре гинеколога и исследовании маркера СА-125 ежегодно с возраста 30–35 лет. Риск развития рака яичника у носительниц мутации в генах репарации ДНК — 0,2–20%, для его выявления также рекомендовано выполнение ежегодного УЗИ с 30–35 лет. Возможно проведение биопсии эндометрия [16]. Для пациенток с мутациями в генах MSH2 и особенно MSH6 рекомендованы симультанные операции в объеме экстирпации матки с придатками в пре- и менопаузальном возрасте. Решение об удалении большого сальника нужно принимать ситуационно [4, 7, 10, 12].
Риск развития рака желудка при синдроме Линча также повышен (5–13%). Большинство раков желудка представлено интестинальным типом, развитие которого можно отслеживать при проведении гастроскопии. У 14–25% носителей мутаций в генах репарации ДНК были выявлены такие предшественники рака желудка, как инфекция Helicobacter pylory и кишечная метаплазия. Для скрининга рака желудка данной группе пациентов рекомендовано выполнение эзофагогастродуоденоскопии с исследованием на Н. pylory каждые 1–2 года и проведение эрадикационной терапии в случае выявления хеликобактерной инфекции [7, 10, 12, 14].
У мужчин с мутацией в гене MSH2 повышен риск развития рака органов мочевыделительной системы (0,2–25%). Чаще всего возникают рак мочеточника, почечной лоханки и мочевого пузыря. В качестве скрининга используется УЗИ органов брюшной полости, берется анализ мочи ежегодно с 30–35 лет.
Скрининг раков других локализаций (молочная железа, поджелудочная железа, простата) на сегодняшний день не отличается от стандартных рекомендаций для общей популяции.
Таблица 2. Рекомендации по наблюдению за родственниками пациентов с синдромом Линча [7]
Возраст, лет | Вид исследования | Интервал, год |
20–25 (или на 5 лет раньше, чем возраст постановки диагноза первого онкологического заболевания в семье, если он был поставлен ранее возраста, в котором родственнику диагностировали онкозаболевание); 30 (MSH2) | Колоноскопия | 1–2 |
30–35 | Гинекологический осмотр, трансвагинальное УЗИ, СА-125 | 1–2 |
30–35 | Эзофагогастродуоденоскопия с исследованием на Н. рylori | 1–2 |
30–35 | УЗИ органов брюшной полости, анализ мочи с цитологическим исследованием | 1–2 |
Подготовка к колоноскопии пациентов с синдромом Линча
В результате многочисленных исследований установлено значительное положительное влияние профилактического обследования пациентов высокой группы риска как на своевременность выявления КРР, так и на отдаленные результаты лечения. Основа скрининга КРР при синдроме Линча — колоноскопия. Отмечено, что наибольшее количество новообразований толстой кишки у данной группы пациентов развивается в правых отделах, наиболее подверженных недостаточной подготовке. При этом малигнизация неоплазий у пациентов с мутацией генов системы репарации ДКН развивается в короткие сроки (до 35 месяцев), что обусловливает необходимость прецизионного осмотра слизистой толстой кишки с целью выявления и удаления всех поверхностных эпителиальных новообразований [5, 7, 9, 10, 12, 14, 15]. Таким образом, следует уделять особое внимание качеству подготовки толстой кишки к эндоскопическому исследованию. В 2014 году был проведен метаанализ, включивший 11 исследований, целью которого было сравнение малообъемного полиэтиленгликоля (ПЭГ) в комбинации с аскорбиновой кислотой (АК) — «МОВИПРЕП»® — и ПЭГ стандартного объема (4 л) в качестве препаратов для подготовки кишечника к колоноскопии. Метаанализ выявил, что частота нежелательных явлений — рвоты и тошноты — на фоне подготовки малообъемным ПЭГ в комбинации с АК по сравнению с ПЭГ стандартного объема была ниже. Согласно воронкообразному графику значимых систематических ошибок не выявлено. Таким образом, малообъемный ПЭГ в комбинации с АК не менее эффективен для очистки кишечника в качестве средства подготовки кишечника к колоноскопии, более приемлем для пациентов и характеризуется меньшей частотой нежелательных явлений по сравнению с ПЭГ стандартного объема [17]. В исследовании 2015 года, посвященном сравнению эффективности и безопасности применения комбинированного двухлитрового препарата ПЭГ с раствором электролитов и АК («МОВИПРЕП»®, Norgine) и препарата на основе пикосульфата натрия с цитратом магния («ПИКОПРЕП»®), показана более высокая эффективность первого для выявления полипов правых отделов толстой кишки и одинаковая эффективность для выявления злокачественных новообразований [11]. Таким образом, для подготовки пациентов с синдромом Линча к скрининговым колоноскопиям следует рассматривать использование малообъемного препарата полиэтиленгликоля с раствором электролитов и АК («МОВИПРЕП»®, Norgine) в сплит-дозе или одноэтапно в день исследования. Схемы подготовки в режиме приема всего объема препарата можно как-то короче сказать? Очень сложно для очистки кишечника накануне вечером использоваться не должны в связи с неудовлетворительными результатами подготовки правых отделов толстой кишки, что отражено в рекомендациях Европейского общества гастроинтестинальной эндоскопии (European Society of Gastrointestinal Endoscopy) [1, 2, 18].
Источник
