Синдром лестничной мышцы симптомы и лечение
Синдром лестничной мышцы или скаленус представляет собой симптомокомплекс, включающий дискомфорт, напряжение, онемение и боль в области шеи. Неприятные ощущения могут отдавать в плечо или кисть.
Патология развивается в результате сдавления сосудов или нервов в области между ключицей и верхними ребрами справа и слева. Причин для сдавления сосудов немало: врожденные аномалии развития, искривление позвоночника, травмы и ожирение. Нередко синдром сочетается с остеохондрозом, заболеваниями щитовидной железы и сахарным диабетом.
Синдром лестничной мышцы создает серьезные проблемы для привычной жизнедеятельности человека, ухудшает работоспособность, препятствует занятиям спортом и полноценному отдыху.
По статистике синдром передней лестничной мышцы чаще встречается у женщин в возрасте от 20 до 50 лет.
Причины возникновения заболевания
Скаленус-синдром развивается в результате:
- Искривления позвоночника, например, при патологическом наклоне головы вперед или при нарушении осанки
- Травмы (автомобильной, бытовой и др.)
- Врожденных аномалий развития, например, изменения связочного аппарата или наличия дополнительного ребра, уменьшающего промежуток между ключицей и верхними ребрами
- Увеличения массы тела
- Длительного вынужденного положения руки, например, при долгой работе за компьютером
- Заболеваний эндокринной системы, таких как гипотиреоз и сахарный диабет
- Активных занятий такими видами спорта, как тяжелая атлетика, бейсбол или плавание
Виды синдрома лестничной мышцы
Существует несколько видов заболевания:
- Венозный тип синдрома характеризуется сдавлением подключичной вены
- Нейрогенный, в основе которого лежит компрессия плечевого сплетения нервных волокон
- Артериальный – самый редкий тип, при котором наблюдается сдавление подключичной артерии
Проявления заболевания
Симптомы болезни могут быть разнообразными в зависимости от степени компрессии нервов и сосудов.
Компрессия нервных волокон проявляется следующими признаками:
- Боль в руке, шее и плече
- Ограничение двигательной активности поврежденной конечности
- Нарушение чувствительности, онемение, чувство покалывания, жжения
- Снижение силы и тонуса мышц
- Онемение или покалывание в том же участке
- Нарушение мелкой моторики
Для сдавления артерий характерны:
- Покалывание и нарушение чувствительности в ней
- Кожа рук холодная на ощупь, бледная, с темными пятнами на пальцах
- Опухоль в области ключицы
- Отсутствие пульса на поврежденной конечности
Компрессия вен сопровождается:
- Отеком руки
- Болью в области шеи, отдающей в плечо
- Онемением или нарушением чувствительности в верхних конечностях
- Цианозом кожи
- Уплотнением в районе подключичной вены
- Венозной сетью на руке и грудной клетке
Диагностика синдрома
Заболевание плохо поддается диагностике, так как симптомокомплекс обширен, а сочетание признаков может варьироваться.
Диагностика синдрома основывается на опросе пациента, сборе жалоб и выявлении истории развития заболевания.
Помимо сбора жалоб и осмотра доктор назначает ряд инструментальных исследований:
- Электромиографию, позволяющую проверить функционирование нервных и мышечных волокон. Измерение скорости проведения электрического импульса дает информацию о поражении нервов.
- Рентгенография и компьютерная томография выявляет наличие дополнительного ребра, а также деформацию грудной клетки и другие костные деформации. Особое исследование – ангиография помогает определить нарушения кровообращения.
- Магнитно-резонансная томография, необходимая для оценки состояния мягких тканей, которые могут вызывать сдавление сосудов или нервов.
- УЗИ для визуализации мягких тканей и сосудов, оценки кровотока
Дополнительно назначаются лабораторные анализы: общий и биохимический анализы крови, определение гормонального профиля.
Лечение
Заболевание требует комплексного подхода, включающего лекарственные препараты, лечебную физкультуру и физиотерапию.
При лечении синдрома передней лестничной мышцы используются следующие группы препаратов:
- Миорелаксанты для снятия мышечного тонуса
- Нестероидные противовоспалительные средства (НПВС) для уменьшения воспаления и болевых ощущений
- Препараты для лечения нейропатической боли (антидепрессанты, антиконвульсанты)
Медикаментозные блокады
Опытный доктор может провести специальные медикаментозные блокады растворами анестетиков – введение обезболивающих препарата инфильтрационным способом – непосредственно в пострадавшую область.
Лечебная физкультура
Лечебная физкультура или ЛФК является важным аспектом в терапии скаленус-синдрома. Комплекс упражнений, в состав которых входит растяжка и укрепление мышечного корсета, помогает увеличить объем движений, снизить повышенный тонус и уменьшить болевые ощущения.
Массаж
Курсы массажа уменьшают повышенный мышечный тонус, улучшают кровообращение и способствуют улучшению осанки.
Мануальная терапия
Курс мануальной терапии поможет сбалансировать тонус мышц, простимулировать кровообращение и улучшить осанку.
Когда нужно обратиться к врачу?
Симптомы сдавления нервов и сосудов (боль, нарушения чувствительности и неприятные ощущения в виде покалывания, жжения и др.) значительно осложняют жизнь человека. В отсутствии своевременного лечения могут развиваться серьезные осложнения. Именно поэтому так важно при возникновении первых симптомов сразу же обратиться к грамотному и опытному неврологу.
Высококвалифицированные специалисты сети клиник «Столица» разберутся в причинах болевых ощущений, проведут диагностику с использованием современного оборудования, привлекут при необходимости врачей других специальностей. Только всестороннее обследование организма помогает выявить истинную причину синдрома передней лестничной мышцы и подобрать индивидуальную, комплексную терапию!
Если Вам понравился материал, поделитесь им с друзьями!
Источник
Введение. Основными диагностическими критериями синдромом лестничных мышц (СЛМ) являются: [1] жалобы на онемение и/или боли в руке, появляющиеся или усиливающиеся при глубоком вдохе и повороте головы в противоположную сторону; [2] наличие гипертонуса и активных миофасциальных триггерных пунктов в лестничных мышцах. Таким образом, при СЛМ причиной боли являются, как компрессия ветвей плечевого сплетения в межлестничном промежутке (см. фотографию), таки и формирование миофасциального болевого синдрома (МФБС) на фоне нарушений двигательного стереотипа.
Болевой синдром при СЛМ (боль в плече-лопаточной области и /или шее) имеет три клинических варианта (А.В. Стефаниди и соавт., 2010):
■ 1 вариант: боль кратковременная, появляется при отведении руки до 90° или более и характеризуется пациентами как сильный «прострел» в руку;
■ 2 вариант: боль появляется (усиливается) после статической нагрузки в положении сидя или лежа;
■ 3 вариант: боль появляется (усиливается) при движении в плечевом суставе.
1-й вариант связан с растяжением перинервия компримированных стволов плечевого сплетения. При отведении руки до 180° нервы плечевого сплетения растягиваются на 5 — 8 см — около 10% длины. Если плечевое сплетение и нервы верхней конечности не имеют ограничений движения, то это удлинение распределяется на всю их длину и является нетравматичным. Если же имеется фиксация нерва (например, лучевого нерва трехглавой мышцей плеча), то удлиняться будет только проксимальная часть, что составит 15 — 20% ее длины. Фасциальные фиксации нервов в области плеча усиливают компрессию в межлестничном промежутке.
2-й вариант. У всех пациентов с болью после статической нагрузки вследствие гипертонуса (и укорочения) лестничных мышц имеет место «переднее положение головы» (центр тяжести головы расположен впереди от центра опоры — атланто-затылочного сустава) при вертикальном положении туловища (в положении сидя, стоя и при изменении положения тела в пространстве) и, как следствие, перегрузка мышц-разгибателей головы с формированием мышечно-фасциальных триггерных точек (как одного из компонента МФБС). К тому же при смещении головы вперед растягиваются подъязычные мышцы, что приводит к активации миотатического рефлекса с этих мышц, повышению их тонуса с формированием дополнительных миофасциальных триггерных точек.
Перечисленные изменения приводят к ограничению движения в шейном отделе позвоночника, что препятствует наклону головы вперед. Вследствие ограничения подвижности в верхнем и нижнем отделах шеи развивается гипермобильность среднешейного отдела позвоночника. В ситуациях, когда в результате той или иной физической активности положение наклона головы кпереди усугубляется (при езде в автомашине, при работе за компьютером, еде, чтении и т.п.) — помимо компрессии нервных кореш ков, суставных фасеток межпозвоночных суставов и задних частей тел шейных позвонков (вследствие сопутствующего разгибания шейного отдела позвоночника), — значительно возрастает мышечное усилие мышц-разгибателей головы, что также является мощным фактором, обеспечивающим появление и длительное существование миофасциальных триггерных точек в шейных, жевательных мышцах и мышцах верхнего плечевого пояса.
3-й вариант. У пациентов с болью, усиливающейся при движении в плечевом суставе, вследствие укорочения лестничных мышц и компрессии плечевого сплетения, формируется функциональная слабость мышц плечевого пояса, за исключением трапециевидной мышцы, поскольку последняя иннервируется преимущественно добавочным (XII) черепно-мозговым нервом и мышечными ветвями шейного сплетения. Функциональная слабость дельтовидной мышцы, которая является агонистом отведения и сгибания плеча, приводит к нарушению биомеханики плечевого сустава с формированием атипичного моторного паттерна при отведении (и /или сгибании) плеча в виде преждевременного включения в движение верхней порции трапециевидной мышцы: при отведении и сгибании плеча происходит перегрузка преимущественно трапециевидной мышцы (по причине, указанной выше) с формированием в ней МФБС (миофасциальных триггерных точек) с характерными болевыми паттернами.
Таким образом, в комплекс лечения пациентов с СЛМ, помимо «нейротропных» средств (витамины группы «В», антихолинэстеразные и сосудистые препараты, антиконвульсанты и т.д.), целесообразно включать релиз фасциальных футляров сосудисто-нервных пучков руки, а также восстановление оптимальной позы и биомеханики шейного отдела позвоночника и плечевого пояса.
Источник
- Синдром передней лестничной мышцы

Синдром лестничной мышцы или скаленус представляет собой симптомокомплекс, включающий дискомфорт, напряжение, онемение и боль в области шеи. Неприятные ощущения могут отдавать в плечо или кисть.
Патология развивается в результате сдавления сосудов или нервов в области между ключицей и верхними ребрами справа и слева. Причин для сдавления сосудов немало: врожденные аномалии развития, искривление позвоночника, травмы и ожирение. Нередко синдром сочетается с остеохондрозом, заболеваниями щитовидной железы и сахарным диабетом.
Синдром лестничной мышцы создает серьезные проблемы для привычной жизнедеятельности человека, ухудшает работоспособность, препятствует занятиям спортом и полноценному отдыху.
По статистике синдром передней лестничной мышцы чаще встречается у женщин в возрасте от 20 до 50 лет.
Причины возникновения заболевания
Скаленус-синдром развивается в результате:
- Искривления позвоночника, например, при патологическом наклоне головы вперед или при нарушении осанки
- Травмы (автомобильной, бытовой и др.)
- Врожденных аномалий развития, например, изменения связочного аппарата или наличия дополнительного ребра, уменьшающего промежуток между ключицей и верхними ребрами
- Увеличения массы тела
- Длительного вынужденного положения руки, например, при долгой работе за компьютером
- Заболеваний эндокринной системы, таких как гипотиреоз и сахарный диабет
- Активных занятий такими видами спорта, как тяжелая атлетика, бейсбол или плавание
Виды синдрома лестничной мышцы
Существует несколько видов заболевания:
- Венозный тип синдрома характеризуется сдавлением подключичной вены
- Нейрогенный, в основе которого лежит компрессия плечевого сплетения нервных волокон
- Артериальный – самый редкий тип, при котором наблюдается сдавление подключичной артерии
Проявления заболевания
Симптомы болезни могут быть разнообразными в зависимости от степени компрессии нервов и сосудов.
Компрессия нервных волокон проявляется следующими признаками:
- Боль в руке, шее и плече
- Ограничение двигательной активности поврежденной конечности
- Нарушение чувствительности, онемение, чувство покалывания, жжения
- Снижение силы и тонуса мышц
- Онемение или покалывание в том же участке
- Нарушение мелкой моторики
Для сдавления артерий характерны:
- Покалывание и нарушение чувствительности в ней
- Кожа рук холодная на ощупь, бледная, с темными пятнами на пальцах
- Опухоль в области ключицы
- Отсутствие пульса на поврежденной конечности
Компрессия вен сопровождается:
- Отеком руки
- Болью в области шеи, отдающей в плечо
- Онемением или нарушением чувствительности в верхних конечностях
- Цианозом кожи
- Уплотнением в районе подключичной вены
- Венозной сетью на руке и грудной клетке
Диагностика синдрома

Заболевание плохо поддается диагностике, так как симптомокомплекс обширен, а сочетание признаков может варьироваться.
Диагностика синдрома основывается на опросе пациента, сборе жалоб и выявлении истории развития заболевания.
Помимо сбора жалоб и осмотра доктор назначает ряд инструментальных исследований:
- Электромиографию, позволяющую проверить функционирование нервных и мышечных волокон. Измерение скорости проведения электрического импульса дает информацию о поражении нервов.
- Рентгенография и компьютерная томография выявляет наличие дополнительного ребра, а также деформацию грудной клетки и другие костные деформации. Особое исследование – ангиография помогает определить нарушения кровообращения.
- Магнитно-резонансная томография, необходимая для оценки состояния мягких тканей, которые могут вызывать сдавление сосудов или нервов.
- УЗИ для визуализации мягких тканей и сосудов, оценки кровотока
Дополнительно назначаются лабораторные анализы: общий и биохимический анализы крови, определение гормонального профиля.
Лечение
Заболевание требует комплексного подхода, включающего лекарственные препараты, лечебную физкультуру и физиотерапию.
При лечении синдрома передней лестничной мышцы используются следующие группы препаратов:
- Миорелаксанты для снятия мышечного тонуса
- Нестероидные противовоспалительные средства (НПВС) для уменьшения воспаления и болевых ощущений
- Препараты для лечения нейропатической боли (антидепрессанты, антиконвульсанты)
Медикаментозные блокады
Опытный доктор может провести специальные медикаментозные блокады растворами анестетиков – введение обезболивающих препарата инфильтрационным способом – непосредственно в пострадавшую область.
Лечебная физкультура
Лечебная физкультура или ЛФК является важным аспектом в терапии скаленус-синдрома. Комплекс упражнений, в состав которых входит растяжка и укрепление мышечного корсета, помогает увеличить объем движений, снизить повышенный тонус и уменьшить болевые ощущения.
Массаж

Курсы массажа уменьшают повышенный мышечный тонус, улучшают кровообращение и способствуют улучшению осанки.
Мануальная терапия
Курс мануальной терапии поможет сбалансировать тонус мышц, простимулировать кровообращение и улучшить осанку.
Когда нужно обратиться к врачу?
Симптомы сдавления нервов и сосудов (боль, нарушения чувствительности и неприятные ощущения в виде покалывания, жжения и др.) значительно осложняют жизнь человека. В отсутствии своевременного лечения могут развиваться серьезные осложнения. Именно поэтому так важно при возникновении первых симптомов сразу же обратиться к грамотному и опытному неврологу.
Высококвалифицированные специалисты сети клиник «Столица» разберутся в причинах болевых ощущений, проведут диагностику с использованием современного оборудования, привлекут при необходимости врачей других специальностей. Только всестороннее обследование организма помогает выявить истинную причину синдрома передней лестничной мышцы и подобрать индивидуальную, комплексную терапию!
Сделайте выбор в пользу профессиональной медицины!
Наши клиники в Москве
Запишитесь на прием к врачу
Источник
Что такое синдром лестничной мышцы? Ответ на этот вопрос вы узнаете из материалов рассматриваемой статьи.
Основная информация
Синдром передней лестничной мышцы – это сочетание ряда патологических признаков, включающих в себя ощущение утолщения или уплотнения в мышечных тканях и их спазм. Также для этого состояния характерна вторичная компрессия нервных пучков и сосудов в пространстве между ребром и вышеуказанной мышцей.
Причины развития
Чаще всего лестничные мышцы подвергаются различным патологиям из-за развития остеохондроза шейного или же грудного отдела позвоночного столба. Иногда рассматриваемый синдром формируется вследствие какой-либо травмы или аномального расположения шеи или ребер (например, врожденного). Такое нарушение нередко развивается у подростков, активно занимающихся спортом, так как их мускулатура подвергается постоянной травматизации.
Нельзя не отметить и то, что лестничные мышцы очень часто подвергаются аномалиям из-за раздражения корешков С7-С6 или симпатических нервных волокон. Характерным признаком такого синдрома являются болевые ощущения в области шеи, которые в дальнейшем распространяются по локтевой части верхней конечности.
Развитие такого нарушения может привести к гипотрофии кистевых мышц. При этом рука пациента теряет чувствительность и постоянно немеет.

Основные симптомы болезни
При уплотнении лестничные мышцы вызывают боль, которая распространяется от плеча до кончиков пальцев. Также наблюдается исчезновение чувствительности верхней конечности. Иногда такие неприятные ощущения способны распространяться в затылок (в том числе при поворачивании головы) и переходить в грудину.
С развитием заболевания у пациента уменьшается кровенаполнение пульса, а также понижается АД. Нельзя не отметить и то, что для такого синдрома характерна синюшность руки и ее онемение, особенно в месте сдавливания.
При осмотре пациента посредством пальпации передние лестничные мышцы могут быть чрезмерно напряжены.
Другие признаки заболевания
Как еще проявляется рассматриваемая патология? При постоянном и длительном нарушении кровотока в мышцах начинаются соединительнотканные преобразования, представляющие собой необратимый процесс.
При наличии рассматриваемого синдрома передняя лестничная мышца может вызывать болевой спазм рефлекторного характера. Как правило, такой симптом появляется в результате воздействия шейного остеохондроза на корешки позвоночника.
Как диагностируют?
Выявить синдром лестничной мышцы при первом же осмотре пациента довольно сложно. Это связано с тем, что признаки такой патологии очень сильно зависят от особенностей человеческого организма. Кроме того, многие симптомы этого заболевания схожи с симптомами других болезней.
Лестничные мышцы шеи, а точнее их нарушения довольно легко спутать с шейным остеохондрозом и травмой ротаторной манжеты. Но благодаря физикальному осмотру, опытные специалисты все же могут выяснить, когда началось развитие этой болезни, на какой стадии она находится и прочее.
Также следует отметить, что некоторые врачи диагностируют рассматриваемый синдром по некоторым внешним признакам (например, по отеку руки, ее нечувствительности, синюшности и прочее). Также в плечах больного появляется ограничение в объеме движений.
При диагностике этого синдрома нередко выполняются и следующие процедуры: ангиограмма и электромиограмма. Такие методы позволяют обследовать зажатую часть кровеносных сосудов.
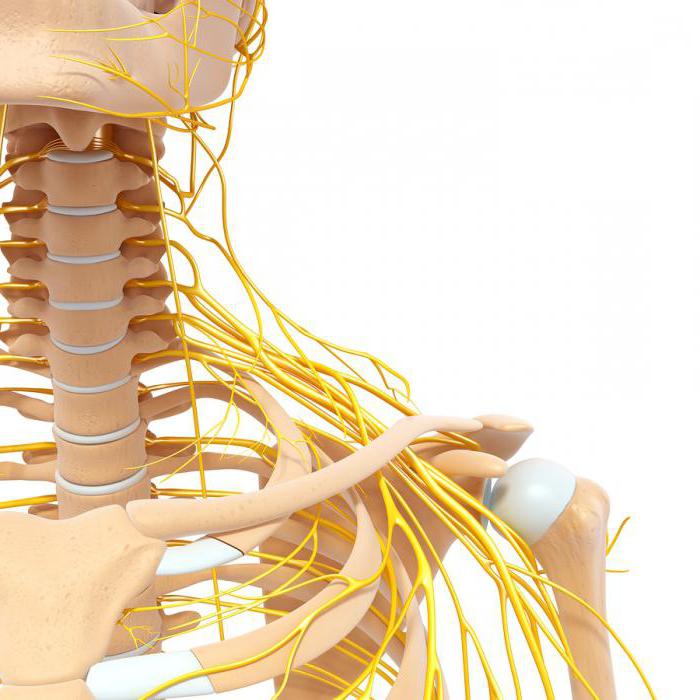
Какие анализы следует сдать для выявления наличия рассматриваемого заболевания? Синдром лестничной мышцы нередко диагностируется на основании данных лабораторных исследований. С этой целью пациенту могут быть назначены совершенно разные анализы, в том числе общий анализ мочи и крови. В последнем случае специалисты определяют уровень глюкозы и гормонов.
Лечение синдрома
Синдром лестничной мышцы можно лечить разными способами:
- Лечебная физкультура. При терапии рассматриваемого заболевания физические нагрузки имеют огромное значение. Согласно утверждениям специалистов, существуют такие упражнения, которые значительно улучшают осанку пациента, а также правильно распределяют нагрузку на его мышцы. Кроме того, лечебная физкультура помогает увеличить двигательный объем плеча, укрепить мышцы и уменьшить давление на нервы и сосуды, которые находятся между ключицами и ребрами.
- Мануальная терапия позволяет мобилизовать позвоночный отдел и ребра, значительно увеличив двигательный объем плечевого сустава.
- При лечении патологии лестничной мышцы очень часто используют блокады, которые, кстати, хорошо помогают при дифференциальной диагностике этого заболевания. Уколы в этом случае должен делать только доктор, имеющий большой опыт в проведении подобных процедур.
- Иглоукалывание. В процессе такой лечебной процедуры иглы вводят в определенные активные точки, что способствует восстановлению проходимости импульсов по нервам и снижению болевых ощущений.

Нельзя не отметить и то, что отличным методом лечения рассматриваемой болезни является массаж. Такие процедуры позволяют ослабить напряжение в мускулатуре, а также снять стресс. Кроме того, благодаря массажу значительно улучшается кровообращение в мышечных тканях, которые избавляются от токсичных продуктов метаболизма.
Источник
