Синдром лефлера что это такое

 Синдромом Леффлера называется разновидность эозинофильной инфильтрации лёгких доброкачественного патогенеза. Первым, кто описал этот синдром, был швейцарский терапевт Вильгельм Леффлер. Произошло это в 1932 году, когда врач занимался исследованием лёгких на предмет заражения лёгочных альвеол гельминтами. С течением времени такая патология переросла в пневмонию.
Синдромом Леффлера называется разновидность эозинофильной инфильтрации лёгких доброкачественного патогенеза. Первым, кто описал этот синдром, был швейцарский терапевт Вильгельм Леффлер. Произошло это в 1932 году, когда врач занимался исследованием лёгких на предмет заражения лёгочных альвеол гельминтами. С течением времени такая патология переросла в пневмонию.
Болезнь продолжается от двух недель до месяца, и человек часто выздоравливает без медицинского вмешательства. Большая часть заболевших не предъявляет никаких жалоб. При бессимптомном течении заболевание случайно диагностируется посредством анализа крови.
Классификация синдрома Леффлера
Если есть этот синдром, то обнаруживается эозинофилия крови. Аналогичная картина прослеживается и в костном мозге.
Максимальное число эозинофилов в крови отмечается в момент созревания инфильтратов, и когда они начинают рассасываться.
По характеру течения и этиологическому фактору выделяют три вида синдрома:
- Обусловлен низким порогом чувствительности к воздушным аллергенам.
- Спровоцирован паразитарным поражением организма.
- Вызван аллергией на лекарства.
Причины развития синдрома Леффлера
 Заболевание может развиться неожиданно, при условии, что в организм попал какой-либо паразит. За последние годы участились случаи заражения токсокарозом. Он развивается, когда в организм проникают кишечные паразиты домашних питомцев.
Заболевание может развиться неожиданно, при условии, что в организм попал какой-либо паразит. За последние годы участились случаи заражения токсокарозом. Он развивается, когда в организм проникают кишечные паразиты домашних питомцев.
При синдроме Леффлера образуется скопление ингаляционных аллергенов, попадающих в лёгкие человека при дыхании. В лёгких образуются инфильтрационные очаги, которые при микробиологическом изучении представляют собой альвеолярный экссудат с повышенным числом лейкоцитов.
Иногда наблюдают периваскулярную инфильтрацию белыми кровяными клетками и мелкие тромбозы. Стоит отметить, что идентификация аллергена затруднительна, поэтому специалистам не всегда удаётся составить оптимальную стратегию лечения.
Существенная роль в этиологии заболевания отводится таким факторам, как паразитарная инвазия, ингаляционные аллергены, медицинские препараты, бактерии. Различные паразиты, мигрирующие через лёгочную ткань:
- кошачьи и собачьи аскариды;
- гельминты;
- шистосомы;
- плоские черви;
- острицы;
- стронгилоиды;
- анкилостомы;
- трихинеллы;
- токсокары.
Аллергены, проникающие внутрь организма ингаляционным способом:
- Пыльца цветущих растений и деревьев.
- Грибные споры.
- Промышленные аллергены.
Медицинские препараты: антибактериальные препараты; бета — андреноблокаторы; ингаляторы группы стабилизаторов мембран тучных клеток. Бактериальные агенты: стафилококки, стрептококки, бруцеллы.
Симптомы заболевания
 Для недуга характерно общее недомогание, слабость, субфебрильная температура, слабый кашель и отхождение желтоватой мокроты, что объясняется присутствием погибших эозинофилов. В некоторых случаях в мокроте могут появляться кровяные вкрапления.
Для недуга характерно общее недомогание, слабость, субфебрильная температура, слабый кашель и отхождение желтоватой мокроты, что объясняется присутствием погибших эозинофилов. В некоторых случаях в мокроте могут появляться кровяные вкрапления.
Возможна артралгия и крапивница. Рентгенологическое исследование показывает единичный очаг или множественное скопление инфильтратов разных размеров, локализующихся в одном или обоих лёгких. Инфильтрация гомогенная, без чётких краёв.
Если у человека крепкая иммунная система, то инфильтраты, как правило, должны бесследно исчезнуть через две — три недели. Нередко у больных появляется бронхоспазм. Аускультативная диагностика обнаруживает сухие хрипы, локализующиеся, преимущественно, в верхних сегментах лёгких.
Биохимический анализ крови показывает наличие лейкоцитоза на фоне большого количества эозинофилов (60–80%). Если лёгочные инфильтраты окончательно сформированы, эозинофилия демонстрирует максимальный уровень.
В отдельных эпизодах инфильтраты являются «летучими», то есть способными к самоликвидации без постороннего вмешательства. Спустя 5 дней после их исчезновения, рубцы в лёгочной ткани не наблюдаются. Массивная гематогенная диссеминация паразитов в органы-мишени, включая лёгкие, сопровождается следующими симптомами:
- Непрерывный кашель со сгустками слизи.
- Отдышка.
- Кожные высыпания.
- Лихорадочное состояние.
- Тремор конечностей.
- Альвеолит.
Длительно существующая инфильтрация лёгких может объясняться проникновением паразитов в лёгочную ткань. Такое случается, например, когда ребёнок или взрослый заражается биогельминтами Paragonimus westermani.
Взрослая особь способна попасть в лёгкие через грудобрюшную перегородку и стенки тонкого кишечника, вовлекая в патологический процесс плевру. Конечный этап воспаления осложняется появлением фиброзных узлов, которые способны в дальнейшем образовать кистозные полости.
Диагностика синдрома Леффлера
 Диагностировать синдром Леффлера для опытного специалиста не предоставляет никакой сложности.
Диагностировать синдром Леффлера для опытного специалиста не предоставляет никакой сложности.
Типичная клиническая картина больного: высокий показатель эозионофилов в сыворотке крови и наличие «летучих» лёгочных инфильтратов. Однако, для установления истинной причины заболевания, врачу нужен развёрнутый аллергологический анамнез пациента:
- Наличие другой аллергии. Нужно точно знать, сталкивался ли раньше пациент с какой-либо аллергической реакцией, было ли сезонное обострение. Бывает так, что истоки проблем с дыханием берут начало из другой болезни, диагностированной ранее.
- Профессиональная деятельность. Если больной занят в сфере металлургии или, например, связан с бытовой химией, то источником заражения может служить рабочее место.
- Недавно перенесённые болезни. Нужно вспомнить какие медикаментозные препараты пациент принимал в последнее время. Врач должен учитывать текущее состояние здоровье других членов семьи. Возможно, кто-то находился на стационарном лечении в отделении, где была зарегистрирована стафилококковая вспышка.
- Бытовые условия. Дать ответ на вопрос, может, уровень доходов и жилищные условия пациента. Так, при нехватке денег человек, возможно, живёт в заплесневелой комнате.
Лабораторная диагностика проводится с целью подтверждения физикального обследования и информации из анамнеза больного.
Процедуры для диагностики синдрома
-
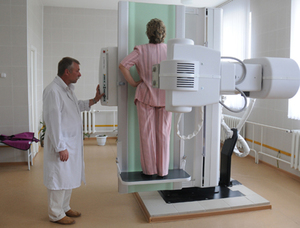 Рентгенографическое исследование. На рентгеновском снимке под оболочкой лёгких отчётливо заметны тёмные участки. Их может быть несколько, границы пятен размыты.
Рентгенографическое исследование. На рентгеновском снимке под оболочкой лёгких отчётливо заметны тёмные участки. Их может быть несколько, границы пятен размыты. - Общий анализ крови. Норма эозинофилов в крови здорового человека не должна превышать 5–10%, тогда как у больного она достигает 60–80%. Возможен высокий уровень иммуноглобулина E.
- Анализ мокроты. В нём выявляются эозинофилы и кристаллические образования из ферментов этих веществ.
- Анализ кала. Паразитарная инвазия в некоторых случаях отмечается наличием яиц гельминтов в фекалиях. При этом учитывается жизненный цикл паразитов. Во время первичного заражения аскаридами их личинки оказываются в тканях лёгких не раньше, чем чрез 7 дней. Тогда как их яйца в анализах можно обнаружить через 1–2 месяца. Гельминты из группы нематодозов в теле человека не созревают до взрослого состояния, поэтому их яйца не обнаруживаются в кале.
- Кожный тест (провокационные аллергические пробы). Такой вид диагностики целесообразен для исключения воздушных аллергенов: цветочная пыльца, споры низших грибов, как ключевого фактора болезни.
- Серологический тест (реакция преципитации и реакции связывания комплемента).
- Клеточный тест (дегрануляция базофилов по Шелли, дегрануляция тучных клеток с определёнными аллергенами, обнаружение специфических иммуноглобулинов с помощью радиоаллергосорбентных тестов и иммуноферментного анализа).
Дифференциальная диагностика проводится с целью исключить туберкулёз лёгких, бактериальную и вирусную пневмонию, которые также протекают на фоне большого содержания эозинофилов.
Если лёгочная инфильтрация не разрешается в характерные для заболевания сроки, необходимо удостовериться, что нет аллергического бронхолегочного аспергиллёза или узелкового периартериита.
Методы лечения
 Не исключено спонтанное выздоровление, без амбулаторного лечения. Чаще всего обходятся без приёма специальных лекарственных средств. Основная задача терапии, говоря языком науки, элиминация этиологических факторов.
Не исключено спонтанное выздоровление, без амбулаторного лечения. Чаще всего обходятся без приёма специальных лекарственных средств. Основная задача терапии, говоря языком науки, элиминация этиологических факторов.
Иными словами, утилизация из организма паразитов, и создание условий, неблагоприятных для их размножения. Необходимо проведение дегельминтизации. Если в основе синдрома Леффлера лежат аэроаллергены, то по возможности стараются свести к минимуму контакт с ними.
Приём глюкокортикоидов. Не следует принимать глюкокортикоиды на ранней стадии заболевания, потому что они хоть и ускоряют рассасывание инфильтратов, но в то же время осложняют постановку точного диагноза.
При сложных формах заболевания больному назначают недельный курс преднизолона три раза в сутки по 5 мг. Когда описываемое заболевание вызывает бронхоструктивный синдром, для лечения требуется аминофиллин или теофиллин.
Антипаразитарный курс лечения
Глистная инвазия требует назначения противопаразитарных препаратов. В борьбе с подобной проблемой отлично зарекомендовали себя следующие лекарственные средства:
-
 Пирантел (оказывает действие на нематод, добиваясь нейромышечной блокады у чувствительных к нему паразитов, что положительно сказывается на выведении их из пищеварительного тракта).
Пирантел (оказывает действие на нематод, добиваясь нейромышечной блокады у чувствительных к нему паразитов, что положительно сказывается на выведении их из пищеварительного тракта). - Карбендацим (проникая через оболочку гельминта, парализует его и в результате тот не может фиксироваться в кишечном просвете).
- Мебендазол (эффективен против большинства известных гельминтов, способен нарушать утилизацию глюкозы и истощать гликогенные запасы гельминтов).
- Альбендазол (антигельминтный препарат группы бензимидазолов).
Когда требуется госпитализация больного? При тяжёлой форме паразитарного инфицирования, сопряжённая обезвоживанием организма и при невозможности полного устранения эпидермальных, бытовых, пыльцевых аллергенов из окружающей среды.
Кто входит в группу риска и профилактика патологии
-
 Люди с бронхиальной астмой. Большая часть пациентов, которым ставят синдром Леффлера, оказываются астматиками.
Люди с бронхиальной астмой. Большая часть пациентов, которым ставят синдром Леффлера, оказываются астматиками. - Любители табака. Табачный дым значительно ослабляет защитную функцию лёгких. Это относится и к пассивным курильщикам.
- ВИЧ-инфицированные. Ослабленный иммунитет не справляется с аллергенами.
- Раковые больные. Из-за онкологии различной локации развивается хроническая форма синдрома Леффлера.
- Туристы и путешественники. Преимущественно те, кто посещает азиатские и африканские страны.
В качестве профилактики, людям, подверженным таким заболеваниям, необходимо регулярно посещать кабинет аллерголога и других врачей. Важным моментом является соблюдение мер личной гигиены. В первую очередь это касается тех, кто имеет какое-либо домашнее животное.
При аллергическом происхождении болезни необходимо строго следовать советам врача-аллерголога, касающихся приёма лекарств на основе трав. Следует приобрести стандартный набор медикаментов, которые направлены на предотвращение приступов аллергии.
При профессиональной сенсибилизации стоит всерьёз задуматься о смене работы. Как показывает практика, прогноз в подавляющем числе случаев благоприятный. Главное коварство синдрома Леффлера состоит в том, что при несвоевременном лечении, он способен вызвать такое тяжёлое осложнение, как пневмония или бронхиальная астма.
Источник
Эозинофильная пневмония — заболевание, при котором происходит накопление эозинофилов (одного из типов лейкоцитов) в лёгочных альвеолах. Различают несколько типов эозинофильной пневмонии, наблюдающихся во всех возрастных группах. В клинической картине эозионфильной пневмонии наиболее часто отмечаются кашель, лихорадка, одышка и ночная потливость. Диагноз эозинофильной пневмонии ставится на основании клинической картины, физикального осмотра, показателей клинического анализа крови и радиологических признаков. Большинство типов эозинофильной пневмонии распознаются и поддаются лечению кортикостероидами, в связи с чем прогноз этого заболевания хороший.
Типы эозинофильной пневмонии[править | править код]
Эозинофильная пневмония разделяется на несколько различных типов с учётом этиологии. В числе известных причин — лекарственные средства и химические агенты из окружающей среды, паразитарные инфекции и злокачественные опухоли. Эозинофильная пневмония также может иметь аутоиммунный характер (синдром Чарга—Стросса). При отсутствии видимой причины, эозионфильная пневмония носит название идиопатической. В зависимости от клинической картины, различают острую и хроническую идиопатические эозинофильные пневмонии[2].
Патогенез[править | править код]
Эозинофильная пневмония может развиваться различными путями в зависимости от фоновой причины заболевания. Считается, что эозинофилы играют ключевую роль в защите организма от паразитарных инфекций. Многие заболевания, в том числе бронхиальная астма и экзема, обусловлены чрезмерной реакцией эозинофилов на окружающие триггеры и высвобождением избытка биологически активных веществ (цитокинов), в частности, гистамина. В целом, любая эозинофильная пневмония обусловлена чрезмерной эозинофильной реакцией или дисфункцией лёгких.
Эозинофильная пневмония вследствие воздействий окружающей среды и медикаментов[править | править код]
Лекарственные средства, токсикомания и воздействия окружающий среды могут нарушать реактивность эозинофилов. Нестероидные противовоспалительные препараты (ибупрофен, нитрофурантоин, фенитоин, L-триптофан, даптомицин[3]), ампициллин и ингаляционные наркотики (героин, кокаин) могут вызывать аллергический ответ, приводящий к эозинофильной пневмонии. Также к провоцирующим химическим факторам относят сульфиты, силицилат алюминия и сигаретный дым. Наблюдался случай эозинофильной пневмонии у нью-йоркского пожарного после вдыхания им пыли при катастрофе 11 сентября 2001 года[4].
Паразитарные инфекции[править | править код]
Различают три механизма развития эозинофильной пневмонии при паразитозах — инвазия паразитов в лёгкие, их временное обитание в лёгких в рамках жизненного цикла или попадание в лёгочную ткань через кровоток. Эозинофилы мигрируют в лёгочную ткань для борьбы с паразитами, что приводит к развитию эозинофильной пневмонии. К паразитам, внедряющимся в лёгкие, относятся лёгочный сосальщик (возбудитель лёгочного парагонимоза), ленточные черви эхинококк (Echinococcus) и свиной цепень (Taenia solium). К паразитам, временно заселящимся в лёгкие в ходе жизненного цикла, относятся человеческие аскариды (Ascaris lumbricoides), кишечные угрицы (Strongyloides stercoralis), анкилостомы (Ancylostoma duodenale) и некаторы (Necator americanus). Эозинофильная пневмония, вызванная паразитами этой группы, часто носит название синдрома Лёффлера. Паразиты из третьей группы попадают в лёгочную ткань посредством заноса массивных скоплений яиц через кровоток. К таким паразитам относятся трихинеллы (Trichinella spiralis), кишечные угрицы (Strongyloides stercoralis), человеческие аскариды (Ascaris lumbricoides), анкилостомы и шистосомы[5].
Острая и хроническая эозинофильные пневмонии[править | править код]
Причины этих типов эозинофильной пневмонии неизвестны. Возможно, по крайней мере острая эозинофильная пневмония развивается в результате воздействия какого-то неустановленного фактора окружающей среды.
Клиническая картина[править | править код]
Большинство типов эозинофильной пневмонии имеют схожую симптоматику. В клинической картине преобладают кашель, лихорадка, одышка и ночная потливость. Острая эозинофильная пневмония обычно развивается быстро. Через одну-две недели после начала кашля и повышения температуры развивается тяжёлая дыхательная недостаточность, требующая искусственной вентиляции лёгких. Хроническая эозинофильная пневмония развивается более медленно, в течение нескольких месяцев, проявляясь лихорадкой, кашлем, одышкой, хрипами и снижением массы тела. Часто у пациентов с хронической эозинофильной пневмонией до постановки верного диагноза ошибочно диагностируется бронхиальная астма.
Медикаментозная эозинофильная пневмония и пневмония, спровоцированная факторами окружающей среды, имеет схожую клиническую картину и возникает на фоне воздействия известного провоцирующего фактора. Эозинофильная пневмония, обусловленная паразитарной инфекцией, имеет схожий продром, дополняющий различную симптоматику паразитарных инвазий. Эозинофильная пневмония, сопровождающая рак, часто развивается на фоне уже известного диагноза рака лёгкого, шейки матки и т. д.
Диагностика[править | править код]
Эозионфильная пневмония диагностируется при выявлении эозинофилии в клиническом анализе крови и патологических изменений при рентгенографии и КТ; при обнаружении эозинофилии лёгочной ткани в лёгочном биоптате; при обнаружении повышенного содержания эозинофилов в жидкости, полученной при бронхоскопии (бронхоальвеолярном лаваже). Взаимосвязь заболевания с приёмом лекарственных препаратов или неопластическим процессом обычно выявляется при анализе истории болезни пациента. Специфические паразитарные инфекции выявляются в результате выяснения возможных контактов пациента с паразитами и лабораторных исследований. Если причина не выявляется, выставляется диагноз острой или хронической идиопатической эозинофильной пневмонии.
Острая эозинофильная пневмония сопровождается дыхательной недостаточностью, обычно развивающейся менее чем через неделю после повышения температуры тела; мультифокальным поражением лёгких и гидротораксом по данным рентгенографии; превышением 25 % эозинофилов при бронхоальвеолярном лаваже. Помимо этого, типично обнаружение лейкоцитоза в общем анализе крови, повышение СОЭ, увеличение уровня иммуноглобулина E. Спирометрия обычно обнаруживает рестриктивный процесс с уменьшением диффузионной способности окиси углерода.
Для хронической эозинофильной пневмонии характерно длительное, более одного месяца, течение. При лабораторных исследованиях выявляется эозинофилия крови, высокая СОЭ, железодефицитная анемия и тромбоцитоз. При рентгенографии фокусы затемнения могут обнаруживаться в различных отделах лёгочных полей, однако наиболее типична их периферическая локализация.
Лечение[править | править код]
При связи эозинофильной пневмонии с другим заболеванием (опухолью или паразитарной инфекцией), лечение основного заболевания способствует регрессии эозинофильного поражения лёгких.
При идиопатических эозинофильных пневмониях терапия кортикостероидами позволяет достичь быстрой, в течение одного-двух дней, регрессии симптомов. Используются как внутривенные (метилпреднизолон), так и оральные (преднизон) кортикостероиды. При острой эозинофильной пневмонии, лечение обычно продолжается в течение месяца после исчезновения симптомов и нормализации рентгенографической картины. При хронической эозинофильной пневмонии, лечение обычно продолжается на протяжении трех месяцев после клинико-рентгенологической регрессии симптомов (обычно — в пределах четырёх месяцев в целом). Ингаляционные стероиды (флутиказон) эффективны в случае рецидива заболевания после отмены орального преднизона[6]. При обширном поражении лёгочной ткани и выраженной дыхательной недостаточности может потребоваться искусственная вентиляция лёгких.
Прогноз[править | править код]
Прогноз эозинофильной пневмонии, обусловленной паразитозом или опухолью, сопряжён с прогнозом этих заболеваний. Смертность от идиопатических эозинофильных пневмоний при адекватном лечении минимальна. Хроническая эозинофильная пневмония часто рецидивирует на фоне отмены преднизона, в связи с чем многим пациентам может быть показана пожизненная терапия. Длительный приём преднизона вместе с тем вызывает множество побочных эффектов, в том числе склонность к инфекциям, остеопороз, язвенное поражение желудка и изменения внешности.
Эпидемиология[править | править код]
Эозинофильная пневмония — редкое заболевание. Паризитарные эозинофильные пневмонии распространены в регионах, эндемичных для определённых паразитов. Острые эозинофильные пневмонии развиваются в любом возрасте, даже у ранее здоровых детей, хотя наиболее часто заболевание наблюдается у пациентов в возрасте 20 — 40 лет. Мужчины страдают приблизительно вдвое чаще, чем женщины. Острая эозинофильная пневмония ассоциирована с курением. Хроническая эозинофильная пневмония развивается чаще у женщин, чем у мужчин, и не связана с курением. Описывается взаимосвязь заболевания с лучевой терапией по поводу рака молочной железы[7].
История[править | править код]
Хроническая эозинофильная пневмония впервые описана Каррингтоном[8] в 1969 году, и также известна под названием «синдром Каррингтона». До этого эозинофильная пневмония была подробно описанным заболеванием, которое обычно ассоциировалось с паразитозами и приёмом лекарственных средств. Острая эозинофильная пневмония впервые описана в 1989 году[9][10].
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Bain G.A., Flower C.D. Pulmonary eosinophilia (неопр.) // Eur J Radiol. — 1996. — Т. 23, № 1. — С. 3—8. — doi:10.1016/0720-048X(96)01029-7. — PMID 8872069.
- ↑ FDA Drug Safety Communication: Eosinophilic pneumonia associated with the use of Cubicin (daptomycin)
- ↑ Rom W.N., Weiden M., Garcia R., et al. Acute eosinophilic pneumonia in a New York City firefighter exposed to World Trade Center dust (англ.) // Am. J. Respir. Crit. Care Med. : journal. — 2002. — Vol. 166, no. 6. — P. 797—800. — doi:10.1164/rccm.2002,madhu sude06-576OC. — PMID 12231487.
- ↑ Weller P. F. Parasitic pneumonias // Respiratory infections: diagnosis and management (англ.) / Pennington, James. — 3rd. — New York: Raven Press (англ.)русск., 1994. — P. 695. — ISBN 0-7817-0173-2.
- ↑ Jantz M.A., Sahn S.A. Corticosteroids in acute respiratory failure (неопр.) // Am. J. Respir. Crit. Care Med.. — 1999. — Т. 160, № 4. — С. 1079—1100. — PMID 10508792.
- ↑ Cottin V., Frognier R., Monnot H., Levy A., DeVuyst P., Cordier J.F. Chronic eosinophilic pneumonia after radiation therapy for breast cancer (англ.) // Eur. Respir. J. : journal. — 2004. — Vol. 23, no. 1. — P. 9—13. — doi:10.1183/09031936.03.00071303. — PMID 14738224.
- ↑ Carrington C.B., Addington W.W., Goff A.M., et al. Chronic eosinophilic pneumonia (неопр.) // N. Engl. J. Med.. — 1969. — Т. 280, № 15. — С. 787—798. — doi:10.1056/NEJM196904102801501. — PMID 5773637.
- ↑ Badesch D.B., King T.E., Schwarz M.I. Acute eosinophilic pneumonia: a hypersensitivity phenomenon? (англ.) // Am. Rev. Respir. Dis. : journal. — 1989. — Vol. 139, no. 1. — P. 249—252. — PMID 2912347.
- ↑ Allen J.N., Pacht E.R., Gadek J.E., Davis W.B. Acute eosinophilic pneumonia as a reversible cause of noninfectious respiratory failure (англ.) // N. Engl. J. Med. : journal. — 1989. — Vol. 321, no. 9. — P. 569—574. — doi:10.1056/NEJM198908313210903. — PMID 2761601.
Источник
