Синдром ледда у новорожденных причины
Синдром Ледда, или его называют врождённой кишечной непроходимостью, формируется из-за неполного поворота кишечника во время внутриутробного развития и представляет собой заворот средней кишки вокруг верхней брыжеечной артерии и высокой фиксации слепой кишки. Доктора выявили, что во время развития патологии, эмбриональные тяжи сдавливают 12-перстную кишку. В медицине понятие фиксации и ротации кишечника объединяются в один термин – мальротация. Этот синдром выступает частым проявлением патологии.
Патогенез заболевания заключается в неправильном расположении внутренних органов в брюшной полости. Во время формирования плода в утробе матери происходит процесс развития всех органов. При нарушении физиологической деятельности в организме зарождаются первые причины появления патологии. Воспалительный процесс появляется оттого, что сдавливается 12-перстная кишка слепой кишкой, которая имеет патологическую фиксацию с заворотом среднего кишечника.
Заболевание диагностируется на первой неделе жизни ребёнка во время плановой диагностики организма. Отмечают, что у новорождённых мальчиков заболевание устанавливается намного чаще, нежели у девочек.
Этиология заболевания разнообразна. Сформироваться патология может по таким причинам:
- неправильное расположение внутренних органов;
- незафиксированная слепая кишка;
- патологическая структура сигмовидной кишки;
- появление узлов от закручивания кишечных петель;
- врождённый порок брюшины;
- защемление грыжи;
- заворот в одной из частей кишечника;
- уменьшение промежутка в кишечнике по причине развития недугов сосудов или эндометриоза.
Доктора довольно часто связывают патологическое состояние с появлением новообразования, перекрывающего промежуток между петлями кишечника.
Также нарушение формируется от травматических оперативных вмешательств на органах брюшной полости, при разных травмах живота, воспалении внутренних органов и при дивертикулярном заболевании кишечника.
У людей старшей возрастной категории болезнь Ледда также диагностируется, но очень редко и протекает так же, как и в детском возрасте. Единственное отличие, что этиология формирования патологии немного обширнее:
- сужение просвета в кишечнике;
- незаконченный поворот органа;
- опухоли брюшной полости;
- дупликатуры кишки;
- дисплазия стенок кишечника;
- атрезии пищевода;
- спайки;
- повреждения и операции;
- неправильный рацион;
- высокое давление в брюшной полости.

Атрезии пищевода
Синдром имеет 4 основные формы в зависимости от течения:
- хроническая;
- острая;
- полная;
- частичная.
Определяя болезнь по источнику формирования, доктора выделили – врождённую и приобретённую формы.
Ротации и фиксации кишечника делятся на три основных вида патологии:
- нонротация — заворот кишки;
- неполная ротация – заворот кишки, дуоденальная обструкция и внутренняя грыжа;
- неполная фиксация – внутренняя грыжа, недоступный заворот кишки.
Синдром Ледда характеризуется непостоянной симптоматикой.
Причиной для диагностики состояния организма маленького пациента может стать сильная рвота с примесью крови или желчи, плохой аппетит и аномальная форма живота. Периодически ребёнок ведёт себя очень беспокойно из-за болей в животе. Заворот кишок у новорождённых может привести к формированию острой кишечной непроходимости и стремительному ухудшению состояния, если вовремя не заметить такие признаки болезни:
- приступы плача;
- отсутствие стула;
- скопление газов;
- рвота;
- увеличение живота в зоне желудка;
- аномальная форма нижних отделов живота.
У больных взрослой возрастной категории патология проявляется нарастающей симптоматикой. Сначала больной ощущает сильную боль, которая распространятся по всему животу. Болевым приступам сопутствует рвота, тошнота, запоры, иногда бывают кровавые поносы. Общее состояние больного резко ухудшается, отмечается асимметричное вздутие живота, появление холодного липкого пота. При осмотре больного квалифицированным врачом пациенту ставится диагноз — острая кишечная непроходимость.
Синдром Ледда — заболевание, при котором симптомы довольно нечёткие, поэтому лечащий доктор проводит дифференциальную диагностику с другими патологическими процессами в органах живота.
В первую очередь больной сдаёт такие анализы:
- общий анализ крови;
- биохимический анализ крови;
- коагулограмму.
Для постановки точного диагноза назначаются такие инструментальные методы обследования:
- УЗИ ОБП;
- рентген ОБП;
- рентген с использованием сульфата бария;
- ирригография – позволяет выявить месторасположение слепой кишки.

Ирригограмма больного с синдромом Ледда
Больше всего недуг Ледда похож на глистную инвацию и лямблиозный холецистит, которые имеют такую же симптоматику. У взрослых людей заболевание можно спутать с внематочной беременностью, пневмонией, язвой, печёночными коликами.
Доктор назначает лечение, опираясь на патогенез заболевания.
Консервативные методы помогают уменьшить проявления симптомов и облегчить состояние больного с патологией Ледда, например, с помощью спазмолитиков уменьшить боль.
Однако наиболее действенный способ лечения патологии – хирургическое вмешательство. В дооперационное время пациенту должны провести подготовку, а именно:
- установить назогастральный зонд;
- ввести антибиотики;
- установить систему, обеспечивающую венозный доступ.
Операция при мальротации заключается в проведении нескольких этапов лечения:
- устраняется заворот и непроходимость кишки;
- правая и левая кишки размещаются на правильных местах;
- фиксируются петли кишечника;
- проводится аппендэктомия.
В послеоперационный период маленькому пациенту обеспечивается искусственная вентиляция лёгких, проводится антибактериальная терапия, назначаются биопрепараты с лекарствами для улучшения перистальтики кишечника.
Перед и после оперативных вмешательств доктора назначают больному медикаментозное лечение.
Пациентам назначаются такие лекарства:
- для улучшения сокращений кишечной мускулатуры;
- антибиотики;
- витамины;
- сердечные препараты.
В послеоперационное время разрешается восстанавливать организм и нормализовать работу пищеварительной системы при помощи нетрадиционной медицины. Однако употребление любых народных средств нужно согласовать с доктором, иначе могут появиться серьёзные осложнения.
Заключающим этапом терапии считается – восстановительные процедуры. Для лечения взрослых пациентов используются медикаменты, которые улучшают работу ЖКТ и способствуют очищению толстой кишки, а для детей применяются лечебные дыхательные упражнения, физиотерапевтические процедуры с прогреванием горчичниками и прочие меры.
После проведения оперативного лечения при помощи лапароскопии, может развиться:
- кровотечение;
- сепсис;
- перитонит;
- кишечная непроходимость.
Если заболевание у ребёнка не было выявлено вовремя, то в маленьком организме могут формироваться опасные для жизни осложнения:
- гангрена кишки;
- некроз;
- хронический заворот;
- венозный застой;
- изменения в ЖКТ реактивного характера.
При своевременном выявлении и быстром устранении патологического процесса, прогноз для жизни благоприятный. Летальный исход наступает только в 10% случаев — у больных, которых был некроз и обширная резекция кишечника. Повторный заворот кишечника также проявляется не чаще, чем у 10% детей.
Чтобы избежать развития синдрома Ледда в зрелом возрасте больному нужно придерживаться комплексных методов профилактики:
- регулярно обследоваться;
- придерживаться диеты;
- своевременно лечить заболевания.
Целью такой профилактики является разгрузка кишечника. Умеренная работа ЖКТ позволит улучшить состояние человека и избежать развития патологии.
Источник
Все пороки фиксации и ротации кишечника объединяются единым термином мальротация. Синдром Ледда является частным случаем мальротации.
Синдром Ледда является одной из форм врожденной кишечной непроходимости и характеризуется сочетанием сдавления двенадцатиперстной кишки эмбриональными тяжами брюшины и врожденного заворота средней кишки вследствие незавершенного поворота кишечника.
Клиническая картина заболевания характеризуется симптомами высокой странгуляционной кишечной непроходимости, выраженность которых зависит от степени заворота и развившихся нарушений брыжеечного кровообращения. Как правило, характерно острое начало заболевания с 3-5 суток жизни. Первыми и наиболее частыми симптомами являются рвота и срыгивание желчью. Мекониальный стул скудный, по мере прогрессирования заболевания наблюдается его отсутствие. Болевой синдром может носить характер периодических приступообразных болей в животе или, в ряде случаев, внезапно развившихся резко выраженных приступообразных болей наряду с многократной рвотой, задержкой стула и газов. Состояние ребенка резко ухудшается, наблюдаются признаки выраженного беспокойства. По мере развития заболевания прогрессируют признаки эксикоза и токсикоза с закономерными признаками развития полиорганной дисфункции и, в ряде случаев, коллаптоидного состояния.
Диагноз синдрома Ледда связывают с явлениями острой кишечной непроходимости у детей первых дней жизни, поэтому хроническая дуоденальная обструкция и хронический заворот у детей старшего возраста вызывают определенные трудности в диагностике.
При незавершенном повороте кишечника возникают благоприятные условия как для острого заворота ( некроз, гангрена кишки), так и для хронического заворота, когда интермиттирующий перекрут брыжейки не вызывает столь выраженного нарушения кровоснабжения кишки, характеризуясь прогрессирующим венозным застоем в венах тонкой кишки и реактивными изменениями желудочно – кишечного тракта.
При хроническом течении ведущими симптомами являются периодически возникающие нерезко выраженные боли в животе по типу кишечной колики, периодические рвоты, нарушения стула, отставание в физическом развитии, гипотрофия. При этом в 80 % имеет место наличие светлых промежутков, состояние ребенка не страдает, удовлетворительное, жалобы отсутствуют. Длительность светлых промежутков может варьировать от нескольких месяцев до нескольких лет.
Специальные методы исследования в диагностике синдрома Ледда:
- Обзорное рентгенологическое исследование брюшной полости – позволяет визуализировать два горизонтальных уровня жидкости.
- Рентгеноконтрастное исследование с пероральным применением сульфата бария – позволяет визуализировать растянутую двенадцатиперстную кишку и расположение тонкой кишки в правых отделах брюшной полости. Наиболее достоверным при рентгеноконтрастном исследовании ЖКТ является спиралевидный ход тонкой кишки.
- Ирригография проводится с целью объективизации места расположения слепой кишки. В качестве критериев, позволяющих верифицировать наличие синдрома Ледда выделяют следующие: а) высокое расположение слепой кишки и аномальная ее фиксация; б) «более» медиальное расположение сигмовидной кишки; в) «укорочение» поперечно-ободочной кишки; г) закругленный острый угол между поперечно-ободочной и нисходящей кишкой.
- УЗ- сканирование органов брюшной полости. В качестве УЗ- критериев синдрома Ледда рассматривают следующие: а) спиралевидный ход Верхней брыжеечной вены; б) расширение вен брыжейки тонкой кишки; в) признаки нарушения кровотока в верхней брыжеечной артерии в виде повышения индекса резистентности, обусловленные венозным застоем в венах брыжейки тонкой кишки; г)спиралевидный ход тонкой кишки в области заворота.
Лечение больных с синдромом Ледда осуществляется только хирургическим методом.
До настоящего времени операцией выбора остается операция Ледда, которая представлена следующими этапами:
- Устранение заворота, непроходимости (рассечение тяжей Ледда).
- Расположение тонкой кишки в правых отделах живота, толстой кишки в левых.
- При необходимости ( патологической подвижности кишечника) производится фиксация петель кишечника к париетальной брюшине.
- Аппендэктомия.
Источник
Здравствуйте! Хочу поделиться своей историей и попросить поделиться мамочек, кто пережил такую же ситуацию. 29 апреля 2016 года у нас родилась доченька, все было хорошо, даже прекрасно, 02 мая нас выписали из роддома и в этот же день дочурка начала срыгивать чем-то желтым, но срыгивания в этот день были незначительные поэтому мы особо не обратили внимания. На следующий день ситуация ухудшилась и к вечеру срыгивания переросли в рвоту желчью фонтаном. Врач педиатр (потранаж) к нам не пришел в этот день. Мы вызвали скорую, скорая приехала достаточно быстро, врач пожала плечами и сказала, что это ничего страшного, но я настояла, чтобы нас отвезли в хирургию на обследование. В хирургии ее осмотрели, сделали УЗИ, сказали все у вас хорошо, патологий нет. Сказали, что все дети срыгивают и переживать не о чем, я им говорила, что она не срыгивает, а блюет желчью, на что они не обращали внимания и отправили нас домой. Как ни странно, на следующий день все было хорошо, она писила, какала, никакой рвоты не было. 5 мая все началось с новой силой, рвота была регулярной, врач педиатр к нам так и не пришел, хотя я звонила в нашу поликлинику и просила направить к нам врача, в итоге, я вызвала дежурного врача, который пришел в 8 часов вечера, она посмотрела и сказала, что вам надо срочно на госпитализацию делать обследование, что работает она уже 15 лет, но ничего подобного не встречала. Дала нам направления на кровь, мочу и калл. На следующее утро мы сломя голову побежали в поликлинику, сдали все анализы, муж поднял на уши там всех врачей и заведующую, врач, глядя на нашу блюющую дочурку схватилась за голову, давай кому-то звонить и кричать в трубку: «Куда мне отправить ребенка?» В итоге нам дали направление в патологию новорожденных, там ей промыли желудок, отправили на УЗИ, хотя я им сказала, что нам уже его делали и все без патологий, отменили грудь, назначили смесь. Это была пятница, впереди праздники 7,8,9 мая. В течение дня она практически ничего не ела, все выходило, ей промывали желудок 4 раза, пичкали разными лекарствами в итоге поставили капельницу, это был какой-то ужас, даже рассказывать не могу. Ночью врачи поняли, что лечение не помогает, утром созвали всех имеющихся врачей, назначили рентген кишечника и отправили нас в другую больницу (в хирургию) так как в выходные дни в этой больнице рентгенологов не было. В хирургии у меня сразу забрали ее в реанимацию, а меня отправили домой. На следующий день 8 мая хирург-реаниматолог нам сказал, что предварительный диагноз синдром Ледда, но еще надо понаблюдать, но как мы поняли, что на выходных просто не было врачей, которые могли бы провести эту операцию. 10 числа (вторник) нашу крошку прооперировали, хирург сказала, что операция классическая синдром Ледда, вытащили кишочки, развернули, удалили спайки, удалили аппендицит. Так же она сказала, что операция это не главное, самое главное процесс восстановления. 3 дня она была под наркозом и под ИВЛ, в пятницу стали убирать лекарства и к вечеру она начала сама дышать. В субботу ей стали давать воду по 5 мл каждые 2 часа, и даже 4 раза она покакала, отделения из желудка продолжались в субботу было 100 мл. Сегодня отделения уменьшились, стул есть, воду давать продолжают, питание пока не дают, говорят, что пока желудок и кишечник не готовы. Ребенка не видела уже больше недели. Ждем и верим в лучшее, верим в профессионализм врачей и молимся, дни кажутся годами. Кто сталкивался с таким синдромом отпишитесь, пожалуйста, как долго у вас проходило восстановление. Заранее благодарна! Всем желаю крепкого здоровья (особенно деткам), будьте здоровы, берегите себя и своих детей. Дай вам Бог всего самого доброго!
Источник
Болезненное состояние, связанное с аномальным положением двенадцатиперстной, слепой и средней кишки, называется синдромом Ледда. По каким признакам определяют наличие в организме данной патологии и какими методами руководствуются в ее лечении – с этим вопросами будем разбираться в нашей статье.
Синдром Ледда
Аномалия поворота кишечника, которая формируется во время внутриутробного развития (обычно на 10–12-й неделе) и представляет собой сдавление двенадцатиперстной кишки слепой кишкой с заворотом средней кишки, имеет определенное название – синдром Ледда.
МКБ-10 – общепринятая классификация кодирования медицинских диагнозов, разработанная ВОЗ. В соответствии с этой Международной классификацией болезней 10-го пересмотра синдром Ледда относится к болезням органов пищеварения (класс XI). Патологическое состояние встречается не чаще, чем в одном случае на 500 новорожденных, причем мальчикам подобный диагноз ставят в два раза чаще, чем девочкам.

Как правило, диагноз устанавливают на первой неделе жизни маленького пациента, чуть реже – на первом месяце жизни. Чтобы провести корректную диагностику, от педиатра требуется опыт и широкое знакомство с патологией. В связи с этим болезнь не всегда выявляется своевременно. Наиболее явным признаком патологии в первые дни жизни является рвота с примесью желчи.
К сожалению, тяжесть состояния пациента с подобным заболеванием может усугубляться сопутствующими врожденными пороками, такими как:
- гипоплазия почек или легких;
- порок сердца;
- стеноз легочной артерии и др.
Синдром Ледда у взрослых встречается крайне редко. Кишечная непроходимость может стать результатом подвижности слепой кишки, а также спаечного процесса в брюшной полости. Иногда формирование патологии спровоцировано грыжей передней брюшной стенки. Не последнее место среди факторов, влияющих на формирование болезненного состояния, играют доброкачественные и злокачественные опухоли различных отделов кишечника.
Признаки заболевания
Синдром Ледда у новорожденных может проявляться неустойчивыми симптомами. Помимо рвоты и срыгивания желчью, у младенцев периодически возникает боль в животе. В некоторых случаях происходят рецидивы, приводящие к острой кишечной непроходимости с ухудшением, вплоть до коллаптоидного состояния ребенка.
Общая симптоматика синдрома:
- приступообразные боли;
- задержка стула, скопление газов;
- рвота;
- вздутие эпигастральной области;
- западение нижних отделов живота;
- пальпация не дает полной информации о состоянии пациента.
Рентгенография брюшной полости выявляет два уровня жидкости в желудке и двенадцатиперстной кишке, а также небольшое количество газа в кишечнике. Если при проведении процедуры использовался сульфат бария, то результат свидетельствует о накоплении контрастного вещества в растянутом желудке и двенадцатиперстной кишке. Контраст при этом равномерно распределяется по петлям тонкого кишечника.

Ирригография обычно выявляет фиксацию слепой кишки под печенью. А вот с помощью компьютерной томографии определяется заворот средней кишки вокруг брыжеечной артерии.
Клиническая картина
Ледда синдром – патология, которая требует немедленного хирургического вмешательства. Как отмечалось ранее, симптомы заболевания непостоянны и могут повторяться с периодичностью в несколько дней, недель, а то и лет.

В ряде случаев болезненное состояние не дает о себе знать многие годы и протекает бессимптомно. Дети при этом страдают пониженным аппетитом, отстают в физическом развитии.
Помимо классического синдрома Ледда, различают дополнительно две его формы:
- В первом случае не происходит заворота средней кишки, а наблюдается аномальное расположение слепой кишки, которая сдавливает двенадцатиперстную.
- Во втором случае имеет место только изолированный заворот средней кишки.
Течение патологии (Ледда синдром) может быть острым и подострым (хроническим). При хронической форме возникают не резко выраженные боли в животе, подобные кишечной колике, иногда появляется рвота, гипотрофия. Имеет место нарушенный стул. Состояние ребенка характеризуется как удовлетворительное. Заворот кишки не приводит к нарушению ее кровоснабжения. В венах тонкой кишки происходит лишь застой крови и в желудочно-кишечном тракте наблюдаются реактивные изменения.
Острый заворот кишки – более серьезное состояние, которое при неблагоприятном течении приводит к некрозу или гангрене кишки.
Лечение синдрома Ледда
Улучшить общее состояние больного при хронически-рецидивирующем течении заболевания помогает применение спазмолитических средств. Однако это лишь временная мера. Главной методикой в лечении кишечной непроходимости является все же хирургическое вмешательство. Оперативное лечение патологии (Ледда синдром) состоит из нескольких этапов:
- Вначале устраняется заворот и непроходимость.
- Далее тонкую кишку располагают в правых отделах живота, толстую – в левых.
- Если есть необходимость фиксации петель кишечника в пределах париетальной брюшины, выполняют эту манипуляцию. Подобная мера требуется, если у пациента наблюдается патологическая подвижность кишечника.
- Проводится аппендэктомия.
В последнее время в медицине получили широкое распространение лапароскопические методы диагностики и лечения синдрома. Подобные мини-инвазивные технологии являются высокоэффективными. Однако проведение хирургического вмешательства подобным способом сопряжено с некоторыми трудностями, обусловленными небольшим объемом брюшной полости, а также малой толщиной брюшной стенки у детей первых месяцев жизни. Иногда в ранний послеоперационный период возникают осложнения:
- сепсис;
- перитонит;
- кишечное кровотечение;
- кишечная непроходимость.
Шансы на полное выздоровление будут зависеть от результатов проведенной операции. В случае если сохранены все отделы желудочно-кишечного тракта, прогноз на высокий уровень качества жизни благоприятный. Если же имели место значительные кишечные резекции, приведшие к синдрому «короткой кишки», у пациента возникают проблемы, связанные с приемом пищи и гипотрофией. При таких результатах хирургического лечения проводят многократные госпитализации с целью проведения парентерального питания. Иногда пациентам предстоят повторные операции. Если кишечная непроходимость развилась на фоне муковисцидоза, прогноз на выздоровление неблагоприятный.
Предоперационная подготовка
Как только новорожденному поставлен диагноз кишечной непроходимости (Ледда синдром), его переводят в хирургический стационар, вводят назогастральный зонд и обеспечивают постоянный отток содержимого желудка. Время, которое необходимо для проведения подготовительных предоперационных мер, напрямую зависит от тяжести врожденной кишечной непроходимости.
Если у маленького пациента подозревают заворот кишки, выполняются следующие диагностические мероприятия:
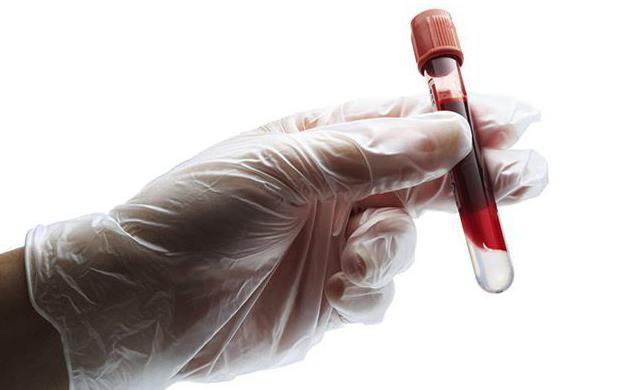
- анализ крови на группу и резус-фактор;
- анализ крови на уровень гемоглобина и гематокрита;
- анализ на свертываемость крови.
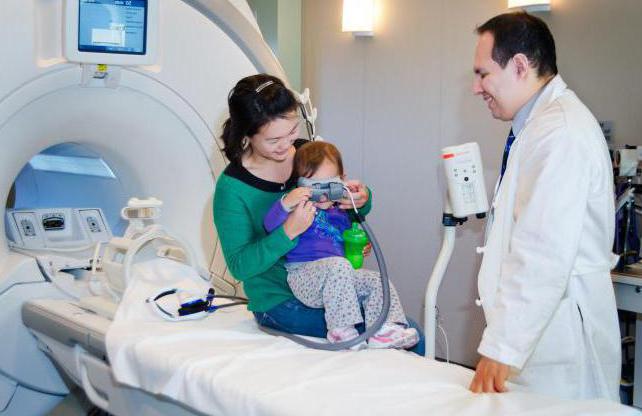
Оперативное лечение выполняют в экстренном порядке, предоперационная подготовка занимает максимум один час. Ребенку проводят инфузионную терапию, назначают гемостатики, обезболивающие препараты, иногда искусственную вентиляцию легких. В центральную вену вводят катетер.
В случае низкой кишечной непроходимости предоперационная подготовка может занимать до 24 часов. За это время новорожденного дополнительно обследуют с целью возможного выявления сопутствующих патологий. При этом выполняют дренирование желудка, учитывают объемы отводимых масс, назначают инфузионную терапию, антибиотики и гемостатические препараты. Кормление новорожденного исключают.
Большинству детей в послеоперационный период проводят продленную искусственную вентиляцию легких, которая может длиться до пяти суток. Антибактериальная терапия использует препараты, активные в отношении анаэробных бактерий. Микроэкологический статус контролируют не реже двух раз в неделю. Через сутки после операции назначают препараты для улучшения перистальтики кишечника, а также биопрепараты.
Источник
