Синдром ларсена код мкб

Наш генетический код настолько сложный, что практически любая серьезная поломка способна вызвать цепную реакцию и отразиться на человеке не с самой лучшей стороны. Ученые постоянно находят новые заболевания, но, по их собственным словам, на девяносто процентов геном остается неисследованным.
Описание
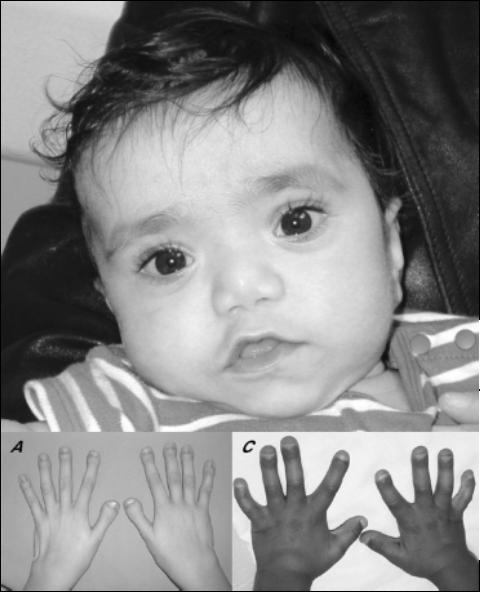
Синдром Ларсена (МКБ 10 – код М89) – это редко встречающееся генетическое заболевание, которое имеет широкий круг фенотипических проявлений. Наиболее характерными признаками считаются вывихи и подвывихи крупных суставов, наличие пороков развития костей лицевого черепа и проблемы с функциями конечностей. К второстепенным проявлениям относят сколиоз, косолапость, низкий рост и трудности с дыханием.
Синдром Ларсена вызывается точечными мутациями, которые могут произойти как спонтанно, так и быть переданными по наследству по аутосомно-доминантному типу. С изменениями в гене FLNB связывают целую группу заболеваний, проявляющихся нарушениями в скелетной системе. Конкретные проявления могут быть разными даже среди родственников.
Причины
Что же должно произойти в формирующемся организме, чтобы возник синдром Ларсена? Причины этого заболевания все еще скрываются в научном полумраке. Известно только, что для него характерным является аутосомно-доминантное наследование. То есть всего одной копии измененного гена будет достаточно, чтобы передать патологию своим детям, а может быть, даже внукам. Ген может быть получен от родителей (от обоих или от одного) либо являться результатом спонтанной мутации. Риск унаследовать данное заболевание — 50/50, независимо от пола ребенка и количества беременностей.
Измененный ген расположен в коротком плече третьей хромосомы. При желании исследователи могут точно указать место, где наследственная информация подверглась изменениям. В норме этот ген кодирует белок, известный в научных кругах как филамин В. Он играет значительную роль в развитии цитоскелета. Мутации приводят к тому, что белок перестает выполнять возложенные на него функции, и от этого страдают клетки организма.
У людей с данным синдромом возможен мозаицизм. То есть тяжесть и количество проявлений заболевания напрямую зависят от того, сколько клеток оказалось поражено. Некоторые люди могут даже не подозревать о том, что имеют дефект этого гена.
Эпидемиология

Синдром Ларсена с одинаковой частотой развивается как у мужчин, так и у женщин. По весьма приблизительным оценкам, данное заболевание встречается у одного новорожденного из ста тысяч. Это, по счастью, большая редкость. Оценки считаются недостоверными, потому что существуют определенные трудности в выявлении этого синдрома.
Впервые в медицинской литературе заболевание было описано в середине двадцатого века. Лорен Ларсен и соавторы нашли и зафиксировали шесть случаев проявления синдрома у детей.
Симптомы
Синдром Ларсена, как уже упоминалось выше, может по-разному проявляться даже между близкими родственниками. Наиболее характерными признаками заболевания считаются изменения костей лица. К ним относятся: широкая низкая переносица и широкий лоб, плоское лицо, наличие незаращения верхней губы или твердого неба. Кроме того, у детей имеются дислокации крупных суставов (бедренного, коленного, локтевого) и подвывихи плеча.
Пальцы у таких людей короткие, широкие, со слабыми разболтанными суставами. В запястьях могут присутствовать дополнительные кости, которые с возрастом сливаются и нарушают биомеханику движений. У некоторых людей наблюдается такой редкий феномен, как трахеомаляция (или размягчение хрящей трахеи).
Диагностика
Диагноз «синдром Ларсена» ставится только после полного обследования больного, тщательного изучения его истории болезни и наличия характерных рентгенологических симптомов. Кроме того, полноценная радиографическая экспертиза может выявить и сопутствующие аномалии развития скелета, которые имеют косвенное отношение к заболеванию.
Ультразвуковая диагностика еще во внутриутробном периоде может выявить синдром Ларсена. Фото костных образований для хорошо подготовленного специалиста УЗИ может стать отправной точкой для поиска генетических аномалий плода. Так как с первого взгляда нельзя сказать, какая именно болезнь привела к патологии лицевого черепа и костей конечностей, будущей матери рекомендуют сделать амниоцентез и провести генетическую экспертизу для поиска мутации в третьей хромосоме.
Если заболевание подтверждается, но супруги приняли решение о сохранении беременности, то будущей матери рекомендуется провести процедуру кесарева сечения, чтобы не повредить кости ребенка в процессе прохождения его через таз женщины при естественных родах.
Лечение

Лечебные мероприятия направлены не на устранение заболевания, а на снижение клинических проявлений. Этим занимаются педиатры, ортопеды, специалисты по челюстно-лицевой хирургии и генетики. После оценки первоначального состояния ребенка и оценки всех рисков они могут приступить к коррекции имеющихся нарушений.
Самый щадящий вариант, которым лечится синдром Ларсена, – массаж. Он необходим для укрепления мышц и связок, удерживающих суставы, а также для улучшения поддержания спины и выпрямления позвоночника. Но до того как приступить к терапевтическим методам, потребуется ряд операций. Они необходимы для коррекции грубых деформаций скелета или уродств, стабилизации позвонков. При трахеомаляции требуется интубация, а затем и постановка дыхательной трубки (на постоянной основе), которая будет поддерживать проходимость верхних дыхательных путей.
Лечение этого заболевания – процесс длительный, который может растянуться на годы. С взрослением ребенка нагрузка на кости увеличивается, и ему снова может потребоваться физическая реабилитация, лечебная физкультура, а может быть, даже и хирургическое вмешательство.
Источник
Лабильная(ое)
— вазомоторная система T73.9
— кровяное давление R09.8
Лабиринт (ограниченный) (деструктивный) (диффузный) (внутреннего уха) (латентный) (гнойный) H83.0
— сифилитический A52.7† H94.8*
Лагофтальм (века) (нервный) H02.2
— с кератоконъюнктивитом H16.2
Ладонная(ый) — см. состояние
— фасция — см. состояние
Лайелла синдром L51.2
— вызванный лекарственным средством
— — при передозировке, неправильном назначении иди приеме лекарственного средства по ошибке T50.9
— — — уточненного лекарственного средства — см. Таблица лекарственных средств и химических веществ
— — при правильном введении соответствующего назначению лекарственного средства L51.2
Лайма болезнь A69.2
Лайтвуда-Олбрайта синдром N25.8
Лактация(и), лактационный (молочная железа) (послеродовая)
— мастит НКДР O91.2
— недостаточность (полная) O92.3
— — частичная O92.4
— не послеродовая N64.3
— период у матери (уход и/или обследование) Z39.1
— расстройство НКДР O92.7
— слабая (подавленная) O92.5
— чрезмерная O92.6
Лакунарный череп Q75.8
Ламберта-Итона синдром C80† G73.1*
Лангдона Дауна синдром (см. также Трисомия 21) Q90.9
Ландау-Клеффнера синдром F80.3
Ландри-Гийена-Барре синдром или паралич G61.0
Ландузи болезнь (иктерогеморрагический лептоспироз) A27.0
Ландузи-Дежерина дистрофия или плече-лопаточно-лицевая атрофия G71.0
Лансеро диабет E14.6
Larva migrans
— висцеральная НКДР B83.0
— кожная НКДР B76.9
— — вида Ancylostoma B76.0
Ларингизм (стридорный) J38.5
— врожденный Q31.4
— дифтерийный A36.2
Ларингит (острый) (отечный) (под собственно голосовым аппаратом) (гнойный) (язвенный) J04.0
— атрофический J37.0
— Венсана A69.1
— вызванный
— — внешним агентом (хронический) J37.0
— — Haemophilus influenzae O04.0
— гипертрофический J37.0
— гриппозный (см. также Грипп с респираторными проявлениями) J11.1
— дифтерийный A36.2
— катаральный J37.0
— обструктивный J05.0
— с (и)
— — гриппом (см. также Грипп с респираторными проявлениями) J11.1
— — трахеитом (острым) (см. также Ларинготрахеит) J04.2
— — — обструктивным J05.0
— — — хроническим J37.1
— сифилитический (поздний) A52.7† J99.8*
— — врожденный A50.5† J99.8*
— — — ранний A50.0† J99.8*
— спазматический J05.0
— — острый J04.0
— стрептококковый J04.0
— стридорный J05.0
— сухой J37.0
— туберкулезный A16.4
— — с бактериологическим и гистологическим подтверждением A15.5
— хронический J37.0
— — с трахеитом (хроническим) J37.1
Ларингоплегия J38.0
Ларингоптоз J38.7
Ларингоспазм J38.5
Ларингостеноз J38.6
Ларинготрахеит (острый) (инфекционный) J04.2
— атрофический J37.1
— Венсана A69.1
— вызванный
— — внешним агентом (хронический) J37.1
— — Haemophilus influenzae J04.2
— гипертрофический J37.1
— гриппозный (см. также Грипп с респираторными проявлениями) J11.1
— дифтерийный A36.2
— катаральный J37.1
— пахидермальный J38.7
— сифилитический (поздний) A52.7† J99.8*
— — врожденный A50.5† J99.8*
— — — ранний A50.0† O99.8*
— спазмотический J38.5
— — острый J05.0
— стрептококковый J04.2
— стридорный J38.5
— сухой J37.1
— туберкулезный A16.4
— хронический J37.1
Ларинготрахеобронхит (см. также Бронхит) J40
— острый (см. также Бронхит острый) J20.9
— хронический J42
Ларингофарингит (острый) J06.0
— хронический J37.0
Ларингофиссура J38.7
Ларингоцеле (врожденное) (вентрикулярное) Q31.3
Ларсена синдром Q74.8
Ларсена-Юханссона болезнь или остеохондроз M92.4
Ласса лихорадка A96.2
Латентный — см. состояние
Латероверсия
— матки (шейки) (постинфекционная) (послеродовая, старая) N85.4
— — врожденная Q51.8
— — при беременности и родах O34.5
— — — влияние на плод или новорожденного P03.8
— шейки матки — см. Латероверсия матки
Латерофлексия — см. Латероверсия
Латероцессия — см. Латероверсия
Латиризм T62.2
Лауна-Ганонга-Левина синдром I45.6
Лафора болезнь G40.3
Лаэннека цирроз K74.6
— алкогольный K70.3
Лгун патологический F60.2
Источник
Исключены:
- отдельные состояния, возникающие в перинатальном периоде (P00-P96)
- болезни височно-нижнечелюстного сустава (K07.6)
- некоторые инфекционные и паразитарные болезни (A00-B99)
- синдром сдавления (T79.6)
- осложнения беременности, родов и послеродового периода (O00-O99)
- врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99)
- болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00-E90)
- травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98)
- новообразования (C00-D48)
- симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00-R99)
Этот класс содержит следующие блоки:
- M00-M25 Артропатии
- M00-M03 Инфекционные артропатии
- M05-M14 Воспалительные полиартропатии
- M15-M19 Артрозы
- M20-M25 Другие поражения суставов
- M30-M36 Системные поражения соединительной ткани
- M40-M54 Дорсопатии
- M40-M43 Деформирующие дорсопатии
- M50-M54 Другие дорсопатии
- M60-M79 Болезни мягких тканей
- M60-M63 Поражения мышц
- M65-M68 Поражения синовиальных оболочек и сухожилий
- M70-M79 Другие поражения мягких тканей
- M80-M94 Остеопатии и хондропатии
- M80-M85 Нарушения плотности и структуры кости
- M86-M90 Другие остеопатии
- M91-M94 Хондропатии
- M95-M99 Другие нарушения костно-мышечной системы и соединительной ткани
Звездочкой отмечены следующие категории:
- M01* Прямое инфицирование сустава при инфекционных и паразитарных болезнях, классифицированных в других рубриках
- M03* Постинфекционные и реактивные артропатии при болезнях, классифицированных в других рубриках
- M07* Псориатические и энтеропатические артропатии
- M09* Ювенильный артрит при болезнях, классифицированных в других рубриках
- M14* Артропатии при других болезнях, классифицированных в других рубриках
- M36* Системные поражения соединительной ткани при болезнях, классифицированных в других рубриках
- M49* Спондилопатии ткани при болезнях, классифицированных в других рубриках
- M63* Поражения мышц при болезнях, классифицированных в других рубриках
- M68* Поражения синовиальных оболочек и сухожилий при болезнях, классифицированных в других рубриках
- M73* Поражения мягких тканей при болезнях, классифицированных в других рубриках
- M82* Остеопороз при болезнях, классифицированных в других рубриках
- M90* Остеопатии при болезнях, классифицированных в других рубриках
ЛОКАЛИЗАЦИЯ КОСТНО-МЫШЕЧНОГО ПОРАЖЕНИЯ
В классе XIII для обозначения локализации поражения введены дополнительные знаки, которые могут факультативно использоваться с соответствующими подрубриками. Поскольку место распространения или специальная адаптация могут варьироваться в количестве используемых цифровых характеристик, предполагается, что дополнительная подклассификация по локализации должна быть помещена в идентифицируемую отдельную позицию (например, в дополнительный блок). Различные подклассификации, используемые при уточнении повреждения колена, дорсопатиях или биомеханических нарушениях, не классифицированных в других рубриках, приведены в M23, в M40-M43 и в M99 соответственно
- 0 Множественная локализация
- 1 Плечевая область
- Ключица,
- акромиально-ключичный сустав,
- лопатка,
- плечевой сустав,
- грудино-ключичный сустав
- 2 Плечо
- Плечевая кость
- Локтевой сустав
- 3 Предплечье
- Лучевая кость
- Лучезапястный сустав,
- локтевая кость
- 4 Кисть
- Запястье,
- Суставы между этими костями
- пальцы,
- пясть
- 5 Тазовая область и бедро
- Ягодичная область
- Тазобедренный сустав,
- крестцо-подвздошный сустав
- бедренная кость,
- таз
- 6 Голень
- Малоберцовая кость,
- большеберцовая кость
- Коленный сустав
- 7 Голеностопный сустав и стопа
- Голеностопный сустав,
- Плюсна,
- предплюсна,
- другие суставы стопы пальцы стопы
- 8 Другие
- Голова, шея, ребра, череп, туловище, позвоночник
- 9 Локализация неуточненная
последние изменения: январь 2004
Следующие дополнительные пятые знаки, обозначающие локализацию поражения, даны для факультативного использования с соответствующими рубриками блока «Дорсопатии», исключая рубрики M50 и M51; см. также примечание в разделе M00-M99.
- 0 Множественные отделы позвоночника
- 1 Область затылка, первого и второго шейных позвонков
- 2 Область шеи
- 3 Шейно-грудной отдел
- 4 Грудной отдел
- 5 Пояснично-грудной отдел
- 6 Поясничный отдел
- 7 Пояснично-крестцовый отдел
- 8 Крестцовый и крестцово-копчиковый отдел
- 9 Неуточненная локализация
Источник
Рубрика МКБ-10: Q79.6
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q65-Q79 Врожденные аномалии пороки развития и деформации костно-мышечной системы / Q79 Врожденные аномалии (пороки развития) костно-мышечной системы, не классифицированные в других рубриках
Определение и общие сведения[править]
Синдром Элерса-Данло (Ehlers-Danlos) — генетически гетерогенное заболевание, обусловленное разнообразными мутациями в генах коллагена, либо в генах, отвечающих за синтез ферментов, принимающих участие в созревании волокон коллагена. Характеризуется гиперэластичностью кожи, подкожными сферулами, переразгибанием суставов, лёгкой ранимостью тканей и геморрагическим синдромом.
Эпидемиология
Истинная распространённость неизвестна вследствие сложности верификации и большого числа лёгких форм, частота диагностированных случаев — 1 на 5000 новорождённых, тяжёлые формы встречают редко (1:100 000).
Классификация
В генетической классификации описано 11 типов и ряд подтипов с разным наследованием, клиническими особенностями и биохимическими дефектами.
Этиология и патогенез[править]
Синдром Элерса-Данло — группа заболеваний соединительной ткани, различающихся по типу наследования, клиническим особенностям и биохимическому дефекту. В большинстве случаев наследуется по аутосомно-доминантному типу, сопровождается уменьшением количества или изменением структуры коллагена.
Клинические проявления[править]
Синдром Элерса-Данло: Диагностика[править]
Объём обследования определяется наличием ведущих клинических признаков заболевания. Существенное значение имеет генеалогическое исследование и молекулярно-генетические методы диагностики.
Диагностику СЭД проводят согласно Вилльфраншской классификации (Beighton P. et аl., 1998).
Для диагностики СЭД необходимо выполнение следующих требований.
• Для клинической диагностики необходимо наличие хотя бы одного большого критерия. При соответствующих возможностях наличие одного или более больших критериев гарантирует подтверждение СЭД на лабораторном уровне.
• Малый критерий — признак, обладающий меньшим уровнем диагностической специфичности. Наличие одного или более малых критериев вносит свой вклад в диагностику того или иного типа СЭД.
• При отсутствии больших критериев для установления диагноза малых недостаточно. Наличие малых критериев даёт основание предполагать наличие состояния, подобного СЭД, характер которого будет разъясняться по мере того, как станет известной его молекулярная основа. Поскольку встречаемость малых критериев существенно выше, чем больших, в полном согласии с Вилльфраншским пересмотром наличие только малых критериев даёт основание для диагностики элерсоподобного фенотипа.
Критерии диагностики СМ и СЭД включают гипермобильность суставов.
В случае невыполнения соответствующих критериев гипермобильность необходимо рассматривать как самостоятельное состояние.
Дифференциальный диагноз[править]
Синдром Элерса-Данло: Лечение[править]
Принципы лечения
Богатая белком диета, содержащая костные бульоны, студни, заливные блюда. Курсы массажа, физиотерапии, лечебная физкультура. Посиндромная терапия, зависящая от выраженности органных изменений. Медикаментозное лечение с использованием аминокислотных (карнитин, витаминных (витамины D, С, Е, В1, В2, В6), минеральных комплексов (кальция карбонат/холекальциферол, магнерот), хондроитина сульфата перорально и местно, глюкозамин, оссеин-гидроаппатитных комплексов (остеокеа, остеогенон), трофических препаратов (АТФ, инозин, лецитин, коэнзим Q10). Указанные препараты принимают сочетанными курсами 2-3 раза в год продолжительностью 1-1,5 мес
Профилактика[править]
Прочее[править]
Прогноз
Прогноз благоприятный, серьёзнее при I (вследствие артропатий) и IV (вследствие кровотечений и разрывов сосудов) типах СЭД. Детей следует ориентировать на выбор профессии, не связанной с физическими нагрузками, работой стоя.
Источники (ссылки)[править]
Педиатрия [Электронный ресурс] / Под ред. А.А. Баранова — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/ISBN9785970410851.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Рубрика МКБ-10: M94.0
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M80-M94 Остеопатии и хондропатии / M91-M94 Хондропатии / M94 Другие поражения хрящей
Определение и общие сведения[править]
Синдром Титце
Синдром Титце — относительно редкое состояние, характеризующееся наличием неспецифического доброкачественного обратимого болезненного отека в области II (в 60% случаев) или III реберных хрящей. В 80% случаев поражение одностороннее и ограничено одним реберным хрящом.
Обычно заболевание развивается в молодом или детском возрасте.
Синдром Титце впервые описан А. Tietze в 1921 г.
Этиология и патогенез[править]
Причины его не известны, но у большинства пациентов в анамнезе выявляют предшествующие эпизоды респираторных инфекций, сильного кашля, тяжелой физической нагрузки, а также недостаточное питание.
Клинические проявления[править]
Боль обычно хорошо локализована, но может иррадиировать по всей передней поверхности грудной стенки, а также в надплечье и шею. Покраснение, повышение температуры и другие изменения кожи над областью поражения отсутствуют. Боль обычно регрессирует спонтанно через 2-3 нед, но часто продолжает беспокоить на протяжении нескольких месяцев, а резидуальный отек может сохраняться до нескольких лет.
Синдром хрящевых реберных соединений (Титце): Диагностика[править]
Дифференциальный диагноз[править]
Синдром хрящевых реберных соединений (Титце): Лечение[править]
Патогенетического лечения не существует, заболевание имеет доброкачественное самоограничивающееся течение, о чем необходимо проинформировать пациента. При выраженной боли возможно назначение НПВС внутрь или местно в виде мазей, физиопроцедуры
с фонофорезом глюкокортикоидов на пораженную область, ее согреванием или охлаждением.
Профилактика[править]
Прочее[править]
Реберно-грудинный синдром
Синонимы: синдром передней грудной стенки, костохондрит, реберногрудинная хондродиния
Определение и общие сведения
Синдром Титце часто путают со значительно более распространенным реберно-грудинным синдромом — одной из наиболее частых причин болей в грудной клетке. Заболевание наиболее часто диагностируют у женщин после 40 лет, его патогенез остается неизвестным.
Клинические проявления
В отличие от синдрома Титце при реберно-грудинном синдроме пальпаторно в 90% случаев можно выявить множественные зоны болезненности: в парастернальной области, ниже молочной железы, в проекции грудных мышц и грудины. Локальный отек отсутствует. Наиболее часто поражаются хрящи II и V ребра. При поражении верхних реберных хрящей боль обычно иррадиирует в область сердца. Она обычно усиливается при движениях грудной клетки.
Дифференциальный диагноз
Реберно-грудинный синдром дифференцируют с ИБС, при этом кроме особенностей болей, которые обычно носят не типичный для ИБС характер, также применяют блокады межреберных нервов с введением местных анестетиков по задней подмышечной линии, приносящие пациентам выраженное облегчение.
Лечение
Лечение симптоматическое. Показано назначение НПВС, парацетамола, при недостаточной их эффективности — в сочетании со слабыми опиоидными анальгетиками. Можно использовать физиотерапевтическое воздействие — согревание болезненной области, чрескожную электронейростимуляцию. Применяют блокады межреберных нервов с местными анестетиками по задней подмышечной линии. Эта манипуляция имеет и психотерапевтическое значение, поскольку регресс болевого синдрома после ее проведения позволяет убедить пациента в доброкачественности заболевания и его «некардиогенной» причине.
Источники (ссылки)[править]
Боль в спине [Электронный ресурс] / Подчуфарова Е.В. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970424742.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
