Синдром ламберта итона у детей

Синдром Итона-Ламберта (Миастенический синдром Ламберта-Итона, МСЛИ, LEMS) — это редкое аутоиммунное заболевание, связанное с нарушением нервно-мышечной передачи, вследствие выработки антител к потенциально- зависимым кальциевым каналам[3]. Заболевание характеризуется слабостью ягодичных и бедренных мышц, птозом, дизартрией, нарушением зрения и периферическими парестезиями. Около 60 % пациентов с LEMS имеют злокачественное онкологическое заболевание (в частности мелкоклеточный рак легкого), поэтому и рассматривается в основном как паранеопластический синдром.
Данное заболевание подробно было изучено в 1965 году Эдвардом Ламбертом и Ли Итоном.
Эпидемиология[править | править код]
Данное заболевание встречается лишь у 3-4 человек на 1 миллион населения. В 67% случаев заболевание представлено опухолевой формой, однако, встречается и аутоимунная форма МСЛИ, которая часто ассоциируется с другими аутоимунными заболеваниями (сахарный диабет, ревматоидный артрит, системная красная волчанка и др.)[4].
Патогенез[править | править код]
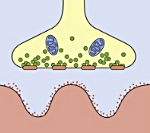
В основе патогенеза заболевания лежит выработка аутоантител, триггером которых чаще является опухолевый процесс в организме. Доказано, что мелкоклеточный рак легкого имеет антигены схожие по структуре с холинергическими терминалями нейронов. Вследствие перекрестных иммунологических реакций вырабатывается широкий спектр антител к потенциально зависимым кальциевым каналам, локализованных в пресинаптической мембране синапса. Аутоантитела нарушают механизм высвобождения ацетилхолина в синаптическую щель, что приводит к блокаде проведения импульса.
В литературе отмечены случаи выработки антител к белку синаптотагмин-1, отвечающий за экзоцитоз кальциевых рецепторов, и пресинаптическим мускариновым (M1) ацетилхолиновым рецепторам, усиливающим холинергическую передачу[3].
Клиническая картина[править | править код]
Заболеванием чаще страдают мужчины старше 45 лет. Основными симптомами заболевания являются слабость и повышенная утомляемость мышц проксимальных отделов конечностей и туловища, которые приводят к своеобразной «утиной походке». Позднее может присоединится слабость в дистальных отделах конечностей, а также в стопах. Типичным симптомами для данного заболевания являются сенсорная полиневропатия и прогрессирующая вегетативная дисфункция. Проявления сенсорной полиневропатии следующие: боли в ногах, гипотрофия мышц конечностей, снижение рефлексов, парестезии, гипестезии. К вегетативным нарушениям относятся снижение саливации и потоотделения, которые приводят к сухости слизистых оболочек рта, глаз и кожи, ослабление эректильной функции.
Диагностика[править | править код]
Диагностика заболевания включает в себя следующие этапы:
- Анализ клинической картины;
- Физикальный осмотр;
- Обследовании на исключении опухолевого процесса любой локализации;
- Серологический анализ крови на наличие антител к потенциально зависимым кальциевым каналам;
- Электромиография.
Дифференциальная диагностика[править | править код]
Дифференциальную диагностику проводят со следующими заболеваниями:
- Миастения Гравис;
- болезнь Шегрена;
- полимиозит;
- миопатии эндокринного или метаболического генеза.
Лечение[править | править код]
Наиболее успешным лечением данного заболевания является раннее начало лечения онкопатологии. Назначают химиотерапию и иммуносупрессоры (метотрексат). После исключения ракового процесса назначают симптоматическое лечение. Наиболее эффективным средством лечения холинергических нарушений является гуанидин, однако, данный препарат имеет множество побочных эффектов[3].
- ↑ Disease Ontology release 2019-08-22 — 2019-08-22 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 3 В.В. Пономарев. Аутоимунные заболевания в неврологии. — 1. — Беларуская навука, 2010. — С. 205-209. — 259 с. — ISBN 978-985-08-1134-9.
- ↑ МИАСТЕНИЧЕСКИЙ СИНДРОМ ЛАМБЕРТА-ИТОНА: РЕДКОЕ АУТОИММУННОЕ ЗАБОЛЕВАНИЕ, АССОЦИИРУЮЩЕЕСЯ С РАКОМ | sibac.info. sibac.info. Дата обращения 26 августа 2019.
Источник
Синдром Ламберта-Итона — аутоиммунное заболевание, обусловленное поражением пресинаптической мембраны двигательных нервных окончаний и ассоциированное со злокачественными неоплазиями и аутоиммунной патологией. Главным проявлением синдрома является чрезмерная утомляемость и понижение силы мышц, выраженное преимущественно в верхних отделах ног. Диагноз базируется на неврологическом обследовании и данных электронейромиографии. Лечение состоит в удалении опухоли (при ее обнаружении), проведении иммунносупрессивной терапии и сеансов плазмафереза, назначении фармпрепаратов, облегчающих прохождение нервных импульсов по нервно-мышечному синапсу.
Общие сведения
Синдром Ламберта-Итона был детально изучен американскими исследователями Ламбертом и Итоном, в честь которых он получил эпонимическое название. Заболевание представляет собой миастенический синдром, ассоциированный с неопластическими и аутоиммунными процессами в организме. Возраст заболевших варьирует в пределах 20-70 лет, но наиболее часто поражаются лица старше 40-летнего возраста. Вначале синдром Ламберта-Итона диагностировался преимущественно у мужчин, и гендерное соотношение составляло 5 случаев заболевания у мужчин к 1 случаю у женщин. Однако современные наблюдения специалистов в области неврологии показали уменьшение этой разницы.
По различным данным, синдром Ламберта-Итона выступает как паранеопластический синдром у 50-75% заболевших; наиболее часто у мужчин (примерно в 70%) и достаточно редко у женщин (до 20%). 80% всех неоплазий, диагностируемых при данном синдроме, составляет мелкоклеточный рак легкого. Причем симптоматика миастенического синдрома может на несколько лет опережать выявление опухолевого процесса. В ряде случаев заболевание Ламберта-Итона сочетается с другими синдромами паранеопластического характера, например, с паранеопластической полиневропатией.
Синдром Ламберта-Итона
Причины синдрома Ламберта-Итона
Синдром развивается на фоне злокачественных неоплазий (рак бронха, рак желудка, рак яичников, ретикулосаркома, колоректальный рак, рак простаты и др.) и аутоиммунных процессов (ревматоидный артрит, болезнь Шегрена, СКВ, аутоиммунный тиреоидит и пр.). Патогенетическим субстратом заболевания являются аутоиммунные механизмы. У 90% пациентов были выявлены антитела к кальциевым каналам, входящим в структуру, как опухолевых клеток, так и окончаний двигательных нервных волокон. Предположительно мишенью аутоиммунной атаки является пресинаптическая мембрана нервно-мышечного синапса. Ее поражение приводит к уменьшению высвобождения ацетилхолина — медиатора нервно-мышечной передачи. Результатом является нарушение прохождения возбуждения от нервного волокна к мышечной ткани, что клинически проявляется утомляемостью и слабостью мышц.
Симптомы синдрома Ламберта-Итона
Основу клинической картины составляет повышенная утомляемость и слабость скелетных мышц, преобладающая в мышцах верхней части ног (мышцы бедра и тазового пояса). Пациенты предъявляют жалобы на слабость в ногах и шаткость, особенно заметные при подъеме по лестнице и продолжительной ходьбе. Могут отмечаться дискомфортные ощущения в области шеи и спины, миалгии, парестезии в дистальных отделах конечностей, вегетативные расстройства (сухость во рту, уменьшение слезопродукции, дистальный гипергидроз, ортостатическая артериальная гипотония). Типична паретичная «утиная» походка. Наблюдается снижение сухожильных рефлексов.
Отличительной особенностью синдрома является некоторое нарастание мышечной силы в ходе двигательной активности, в отличие от миастении, при которой движения приводят к усугублению мышечной слабости. У отдельных пациентов может возникать опущение верхнего века. Характерные для миастении глазодвигательные расстройства, диплопия и нарушения глотания наблюдаются редко.
Диагностика синдрома Ламберта-Итона
Диагноз устанавливается неврологом на основании жалоб, неврологического обследования и результатов электронейромиографии. В неврологическом статусе выявляется тетрапарез с акцентом в проксимальных отделах ног, гипорефлексия, легкая дисметрия при выполнении координаторных проб, незначительное снижение глоточного и небного рефлексов.
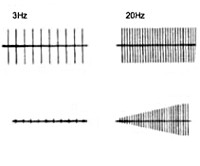
Электронейромиография определяет снижение амплитуды потенциалов действия покоя и временное нарастание амплитуды М-ответа при произвольных мышечных сокращениях или на фоне ритмичной электростимуляции нерва частотой свыше 10 Гц (т. н. «феномен врабатывания»). При стимуляции частотой 2-3 Гц наблюдается снижение высоты М-ответа, типичное для миастении. Электрофизиологическое исследование позволяет дифференцировать синдром Ламберта-Итона от миастении, миопатии, БАС, полимиозита и другой нервно-мышечной патологии.
Поскольку высока вероятность, что заболевание развилось как паранеопластический синдром, рекомендовано широкое обследование пациента на предмет выявления неоплазии. Проводится анализ крови на онкомаркеры, КТ органов грудной клетки и средостения, МСКТ органов брюшной полости, МРТ головного мозга, КТ или МРТ позвоночника, УЗИ щитовидной железы и т. д. При отсутствии результатов (невыявлении неоплазии) показаны повторные обследования с интервалом в 6 мес. С целью подтверждения аутоиммунного характера патологии назначаются иммунологические исследования.
Лечение синдрома Ламберта-Итона
При паранеопластическом генезе синдрома лечение базируется на ликвидации опухолевого процесса. Если лечение опухоли проходит успешно, то обычно наблюдается регресс симптоматики. При аутоиммунном генезе заболевания проводится симптоматическая терапия фармпрепаратами, угнетающе воздействующими на иммунную систему. В основном используются глюкокортикостероиды. Хороший эффект оказывает плазмаферез, позволяющий отфильтровать из крови циркулирующие в ней аутоантитела.
С целью облегчения нервно-мышечного проведения в схему лечения включают ингибиторы ацетилхолинэстеразы — фармпрепараты, облегчающие нервно-мышечную передачу за счет накопления в синапсе ацетилхолина. К таким препаратам относятся пиридостигмин, ипидакрин. В ряде случаев отмечалось улучшение при применении гуанидина, облегчающего высвобождение ацетилхолина нервными окончаниями. Однако гуанидин не нашел широкого использования вследствие высокой токсичности с побочным воздействием на почки и костный мозг. Менее токсичным фармпрепаратом с аналогичным эффектом является 3,4-диаминопиридин. Его прием может сопровождаться возникновением парестезий, диареи, тахикардии, повышенной бронхиальной секреции. Хотя эффективность 3,4-диаминопиридина доказана клинически, в настоящее время он используется лишь в специализированных медицинских центрах.
Источник
Синдром Ламберта-Итона является аутоиммунным заболеванием, обусловленным поражением пресинаптических мембран нервных двигательных окончаний. Патология ассоциирована со злокачественной неоплазией и аутоиммунным отклонением. Главным проявлением этого синдрома выступает чрезмерная утомляемость наряду со снижением силы мышц, выраженным преимущественно в верхнем отделе ног. Диагноз зависит от неврологического обследования и данных электронейромиографии. Терапия синдрома Ламберта-Итона (по МКБ код — G73.1) состоит в удалении опухоли (в случае ее обнаружения), выполнении иммунносупрессивного лечения и сеансов плазмафереза. Помимо этого, нередко назначаются фармакологические препараты, облегчающие прохождение нервного импульса по нервному мышечному синапсу.

В основе МСЛИ и миастении лежат два противопоставленных друг другу в синапсе дефекта нервно-мышечной передачи, пре- и постсинаптический соответственно, которые объединяет аутоиммунная природа патологических процессов. Патогенез МСЛИ, как было указано выше, обусловлен нарушением квантового выделения ацетилхолина из пресинаптической мембраны аксона. При миастении основной патогенетической мишенью для АТ являются никотиновые ацетилхолиновые рецепторы (АХР) постсинаптической мембраны поперечно-полосатой мышцы (дефект рецепции ацетилхолина).
Описание
Синдром Ламберта-Итона был детально изучен еще американскими исследователями, в честь которых он и получил свое эпонимическое название. Это миастеническая болезнь, ассоциированная с аутоиммунными и неопластическими процессами в организме. Возраст заболевших может варьироваться в пределах от двадцати до семидесяти лет, но наиболее часто страдают лица старше сорокалетнего возраста. Вначале этот синдром диагностировали преимущественно у мужчин, и на фоне этого гендерное соотношение составляло пять случаев болезни у сильного пола к одному зафиксированному недугу у женщин. Правда, современными наблюдениями специалистов в области неврологии показано уменьшение данной разницы.
По различным сведениям, описываемый синдром выступает в качестве паранеопластического заболевания у пятидесяти-семидесяти пяти процентов заболевших. В особенности часто его встречают у мужчин (примерно семьдесят процентов случаев), и достаточно редко это происходит у женщин. Подавляющее количество всех неоплазий, которые диагностируются при данном синдроме, составляет мелкоклеточная онкология легкого. Причем симптомы миастенического синдрома могут опережать на несколько лет выявление опухолевых процессов. В ряде ситуаций рассматриваемое заболевание сочетается с прочими синдромами паранеопластического типа, к примеру, с паранеопластической полиневропатией.
Причины недуга
Синдром Ламберта-Итона может развиваться на фоне злокачественной неоплазии (рака легких, желудка, яичников, простаты, ретикулосаркомы и др.) или аутоиммунного процесса (при ревматоидном артрите, болезни Шегрена, аутоиммунном тиреоидите). Патогенетическим субстратом недуга выступают аутоиммунные механизмы. У девяноста процентов пациентов выявляются антитела к кальциевым каналам, которые входят в структуру опухолевых клеток и окончаний нервных двигательных волокон.

Причины синдрома Ламберта-Итона до конца не изучены. Предположительно основной мишенью аутоиммунной атаки служит пресинаптическая мембрана нервного мышечного синапса. Ее поражение ведет к снижению степени высвобождения ацетилхолина, являющегося медиатором нервной передачи. Результатом оказывается нарушение процесса прохождения возбуждения от нервных волокон к мышечным тканям, что клинически может проявляться утомляемостью и слабостью.
Симптомы синдрома Ламберта-Итона
Основу клинической картины рассматриваемого заболевания составляет наличие повышенной утомляемости и слабости скелетных мышц наряду с преобладающей патологией в верхней части конечностей (бедра и тазовый пояс). Пациентами, как правило, предъявляются жалобы на присутствие слабости в ногах и шаткости, в особенности заметно это при подъеме по лестнице и на фоне продолжительной ходьбы.
Вдобавок у больных может отмечаться дискомфортное ощущение в области спины и шеи наряду с миалгией, парестезией в дистальных отделах конечностей, вегетативными расстройствами (появление сухости во рту, снижение слезопродукции, развитие дистального гипергидроза и ортостатической артериальной гипотонии). Типичной является утиная паретичная походка. Наблюдают понижение сухожильных рефлексов.
Отличительной особенностью описываемого синдрома Ламберта-Итона служит некоторое нарастание силы мышц в процессе двигательной активности, в отличие от миастении, на фоне которой любые движения ведут к усугублению слабости. У отдельных больных может возникать заметное опущение верхних век. Помимо всего прочего, при этом синдроме характерны глазодвигательные расстройства наряду с диплопией и нарушениями глотания, правда, это наблюдается достаточно редко.
Диагностика синдрома Ламберта-Итона
Диагноз устанавливают неврологи на основании жалоб, а кроме того, отталкиваясь от неврологического обследования и результата электронейромиографии. В рамках неврологического статуса выявляют тетрапарез с особым акцентом в проксимальном отделе ног. Вполне вероятна гипорефлексия наряду с легкой дисметрией при выполнении координаторной пробы. Не исключается незначительное понижение небного и глоточного рефлексов.

Электронейромиографией определяется понижение амплитуды потенциалов действия покоя. Также может быть зафиксировано временное нарастание М-ответа при произвольном мышечном сокращении или на фоне ритмичных электростимуляций нерва частотой свыше 10 Гц (так называемый феномен врабатывания). При стимуляции частотой 3 Гц наблюдают понижение высоты М-ответа, что является типичным для миастении. Электрофизиологическим исследованием дифференцируется этот синдром от миастении, полимиозита, миопатии и других нервных патологий.
Учитывая, что очень высока вероятность того, что это заболевание развилось в качестве паранеопластического синдрома, рекомендуют широкое обследование пациентов на предмет обнаружения неоплазии. Проводят кровяной анализ на онкомаркеры, а также ряд следующих процедур:
- Выполнение компьютерной томографии органов грудной клетки.
- Осуществление магнитной резонансной томографии мозга.
- КТ либо МРТ позвоночника.
- Выполнение ультразвукового анализа щитовидки.
В случае отсутствия результатов (когда неоплазии нет) показано повторное обследование с интервалом в шесть месяцев. В целях подтверждения аутоиммунного характера болезни назначают иммунологическое исследование.
Рассмотрим подробнее лечение синдрома Ламберта-Итона.
Какие препараты используются в рамках терапии?
В том случае, если болезнь обладает аутоиммунным характером, тогда лечение в большинстве ситуаций состоит в лекарственной терапии, включающей в себя употребление следующих препаратов:
- Прием угнетающих иммунную систему глюкокортикостероидов.
- Употребление лекарств, провоцирующих выработку ацетилхолина (речь идет об ингибиторах ацетилхолинэстеразы вроде «Пирдостигмина» и «Ипидакрина»).
- Прием солей калия.
- Проведение пульс-терапии, которая заключается в применении гормонов, которые вводят пациентам первоначально в максимальном количестве, а затем с каждым разом понижают дозировку.
Прием некоторых медицинских препаратов при синдроме Ламберта-Итона, которые провоцируют выработку ацетилхолина, сопряжен с определенным риском, который заключается в побочных эффектах, например:
- Появление судорожных процессов.
- Возникновение брадикардии.
- Присутствие повышенного слюнотечения.
- Сужение зрачков наряду с развитием спазмов в желудке или в районе кишечника.
Поэтому дозирование таких лекарств должно подбираться и корректироваться только врачом.
Лечение синдрома
При наличии паранеопластического генеза этого редкого аутоиммунного заболевания лечение основывается на ликвидации опухолевых процессов. Если терапия опухоли проходит успешно, то, как правило, наблюдают регресс симптоматики. В случае аутоиммунного генеза заболевания проводят симптоматическую терапию фармацевтическими препаратами, которые угнетающе воздействуют на иммунную систему. В основном используют, как уже отмечалось выше, глюкокортикостероиды. Хороший эффект демонстрируется плазмаферезом, позволяющим отфильтровывать из крови аутоантитела, которые в ней циркулируют.

В целях облегчения мышечного проведения в схему терапии включаются ингибиторы ацетилхолинэстеразы, выступающие фармацевтическими препаратами, облегчающими нервную передачу посредством накопления ацетилхолина в синапсе. К таким препаратам относят «Пиридостигмин» с «Ипидакрином». В ряде ситуаций отмечается улучшение при использовании «Гуанидина», который облегчает высвобождение ацетилхолина с помощью нервных окончаний.
Правда, «Гуанидин» не нашел широкого применения вследствие большой токсичности с побочным эффектом на почки и костный мозг. Менее токсичным лекарственным препаратом с похожим эффектом выступает «Диаминопиридин». Его применение может сопровождаться появлением парестезии, диареи, повышенной бронхиальной секреции и тахикардии. Несмотря на то что эффективность этого лекарства была доказана клинически, на сегодняшний день оно используется только в медицинских специализированных центрах. Далее поговорим о методах профилактики.

Профилактические меры и возможные последствия
Последствия рассматриваемого синдрома могут развиваться при отсутствии или на фоне несвоевременного лечения данного недуга. Они могут проявляться в развитии миастенического криза, который очень опасен для жизни и здоровья пациента. В случае такого криза у пациентов может останавливаться сердце, что ведет к смерти. Предотвратить эту болезнь очень сложно, так как она способна развиться внезапно. Но чтобы не усугубить состояние больного, надо придерживаться следующих докторских рекомендаций:
- Контролировать физическую активность, исключая чрезмерные нагрузки.
- Исключить длительное нахождение под прямыми лучами солнца.
- Категорически запрещается принимать те или иные лекарственные средства на базе магния и некоторые другие медикаменты, о чем доктор обязательно предупредит пациента.
Итак, этот синдром является редким и неприятным заболеванием, которое в большинстве случаев развивается со злокачественными новообразованиями совместно. Поэтому надо обращать внимание на это при выполнении диагностики основной патологии.
Ниже представлена краткая инструкция по применению к «Ипидакрину», используемому для лечения заболевания.
Использование «Ипидакрина»
Средство является лекарственным препаратом, который применяют при любом нарушении работы нервной периферической системы. Нашло оно широкое применение в области акушерской практики, невропатологии и хирургии. При его назначении требуется изучение инструкции по применению к «Ипидакрину», так как у него есть ряд ограничений. Этот медикамент выступает одним из основных лекарств при лечении описываемого нами синдрома.
Состав и форма выпуска
Медикамент является раствором для внутримышечного введения и также подходит для подкожного введения. Средство может быть представлено и в таблетированной лекарственной форме. В каждой конкретной ситуации врачом индивидуально определяется целесообразность назначения того или иного формата препарата.
Данное медицинское средство предписывается назначать в различных ситуациях. Например, оно очень эффективно при полинейропатии, неврите и полиневрите, миастении и миастеническом синдроме, бульбарном параличе и парезах в реабилитационном периоде, рассеянном склерозе, болезни Альцгеймера, энцефалопатии, мозговых травмах разной тяжести и на фоне нарушений в мозговом кровообращении. Но как уже отмечалось ранее, в особенности полезен этот препарат в случае наличия клинической картины синдрома Ламберта-Итона.
В заключение
Таким образом, слабость наряду с чрезмерной мышечной утомляемостью далеко не всегда может свидетельствовать о физическом истощении человеческого организма. Подобная симптоматика порой является основным признаком тяжелых недугов. Например, такой патологии, как синдром Итона и Ламберта. Этот недуг обычно отражается на нижних конечностях и способен сопровождаться различными миалгиями. Для того чтобы не усугублять описываемое заболевание, доктора настоятельно рекомендуют придерживаться советов по профилактике и всячески стараться избегать чрезмерной мышечной утомляемости.
Источник
